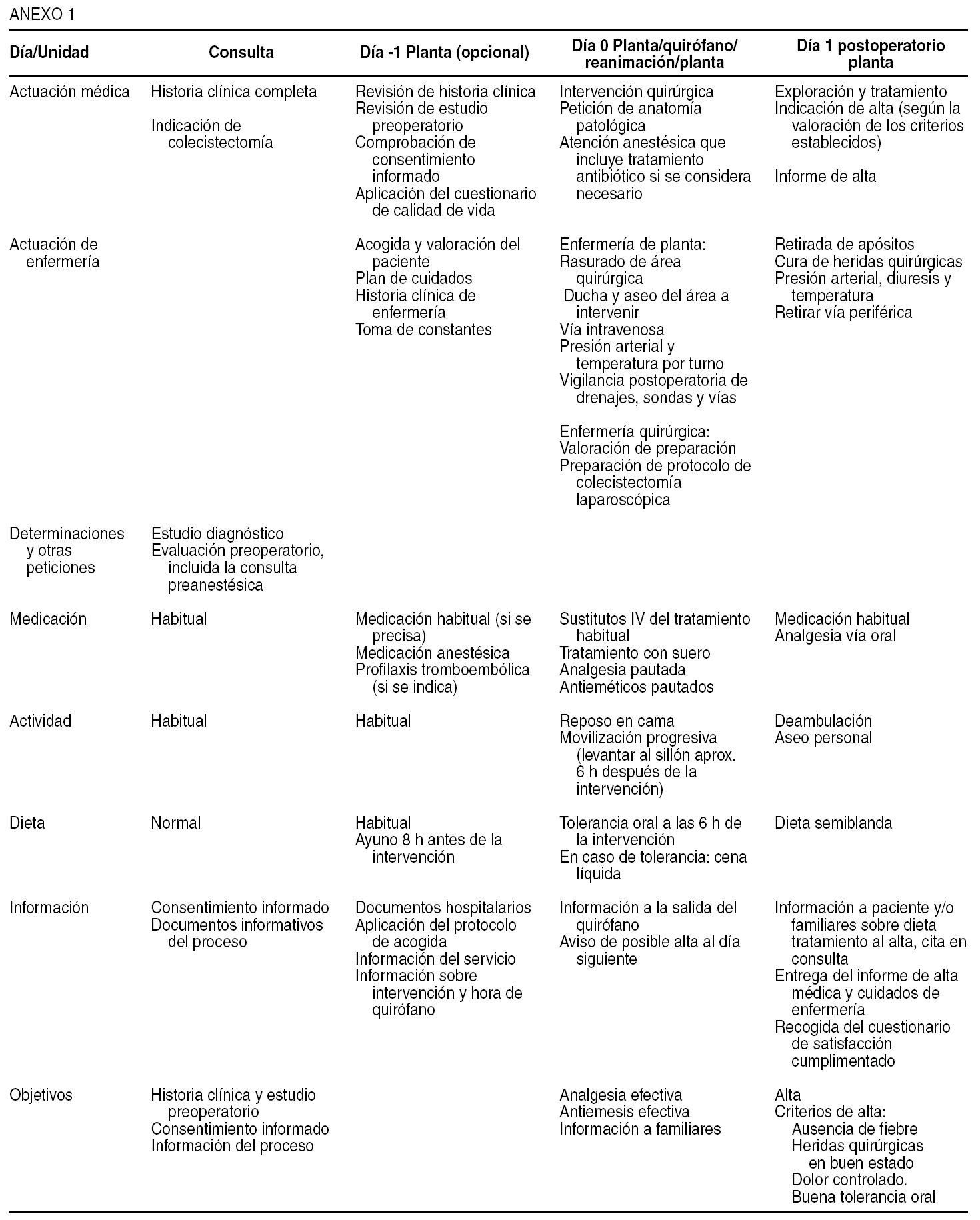
El 99% de los pacientes se mostró satisfecho o muy satisfecho con la atención hospitalaria. Conclusiones. Con el análisis del proceso y la revisión de la literatura médica se ha identificado una serie de indicadores de mejora recogidos en la vía clínica que se desarrolla: porcentaje de pacientes con uso de tratamiento antibiótico y antitrombótico correctamente indicada, porcentaje de pacientes con consentimiento informado y pruebas preoperatorias adecuadas, porcentaje de pacientes con colangiografía peroperatoria correctamente adecuada y porcentaje de pacientes intervenidos con una estancia global de 3 días.
Ninety-nine percent of the patients were satisfied or highly satisfied with the healthcare received. Conclusions. Analysis of the process and review of the literature identified a series of areas requiring improvement, which were gathered in the clinical pathway developed. These areas consisted of increasing the number of patients with correctly indicated antibiotic and antithrombotic prophylaxis, increasing the percentage of patients providing informed consent and undergoing adequate preoperative tests, limiting intraoperative cholangiography to selected patients, and reducing the number of patients with an overall stay of 3 days.
Introducción
La litiasis biliar es una de las enfermedades más frecuentes en el ser humano, principalmente en los países occidentales. El estudio de su prevalencia se ha visto favorecido por el desarrollo de un método de exploración sencillo, barato y sin efectos secundarios, como es la ecografía. Se acepta que entre un 10 y un 20% de la población adulta de España la presenta, y aumenta su incidencia con la longevidad1.
Por tanto, la cirugía de la vesícula biliar y de la vía biliar principal es una de las más frecuentes en los servicios de cirugía general y del aparato digestivo, y supone más del 10% de la actividad quirúrgica total de éstos, superada en volumen sólo por la cirugía de la pared abdominal y por la apendicectomía2.
Determinados procesos clínicos como la colecistectomía o la colectomía por carcinoma colorrectal se consideran como procesos trazadores, debido a que el análisis de la calidad que se ofrece en estos procesos es representativo de la calidad global que ofrece un servicio de cirugía. Los procesos habitualmente considerados trazadores, entre los que destaca la colecistectomía, han de cumplir las características siguientes: alta prevalencia, repercusión importante en la salud de la población, variabilidad clínica elevada y consumo de recursos sustancial.
El concepto de variabilidad clínica hace referencia a la existencia de diferencias en los resultados que no son justificables por las características de los pacientes ni por el azar, sino que se deben a diferencias no deseables en la práctica clínica de los profesionales. La variabilidad clínica disminuye cuando se analizan los resultados y se mejoran mediante una adecuada selección de indicadores y valores de referencia que se desean alcanzar. En este sentido, la reciente introducción de las vías clínicas en la práctica diaria3 han aportado nuevas herramientas que facilitan el control de la variabilidad clínica no justificada y aumentan la seguridad de los pacientes4.
La Asociación Española de Cirujanos, a través de su Sección de Gestión de Calidad, está desarrollando un proyecto orientado a analizar los procesos quirúrgicos más representativos5,6, con la intención de facilitar a los cirujanos españoles información sobre las distintas etapas de cada uno de ellos, así como aportar indicadores y valores de referencia de ámbito nacional.
Con el desarrollo de este proyecto se pretende:
Analizar los resultados obtenidos durante la etapa hospitalaria del proceso.
Definir los indicadores clave del proceso.
Elaborar una vía clínica para la colecistectomía laparoscópica a partir de la información anteriormente obtenida y adaptada a la realidad nacional.
Pacientes y métodos
Se ha diseñado un estudio multicéntrico, prospectivo, transversal y descriptivo, de pacientes intervenidos quirúrgicamente de forma consecutiva por presentar colelitiasis en los servicios de cirugía general y del aparato digestivo de hospitales correspondientes a las comunidades autónomas del Estado español. El tamaño muestral se ha calculado a partir de la información sobre los pacientes dados de alta hospitalaria durante el año 2000 con el diagnóstico de enfermedades de la vesícula biliar y de las vías biliares suministrado por el Instituto Nacional de Estadística. El número total de casos calculado fue de 304, que se incrementó en un 45% para compensar posibles pérdidas de fichas o falta de envío de datos, y se realizó un reparto proporcional por comunidades autónomas.
Los criterios de inclusión fueron los siguientes: colecistectomía programada por colelitiasis, sin sospecha preoperatoria fundamentada de litiasis de la vía biliar principal.
Los criterios de exclusión han sido: a) cirugía de urgencia; b) procedimientos quirúrgicos asociados diferentes de los biliares, y c) diagnóstico preoperatorio de litiasis de la vía biliar principal.
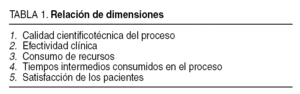
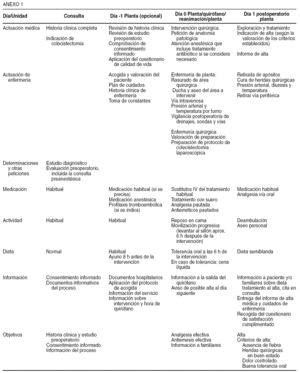
Los datos estudiados han permitido analizar las dimensiones de la calidad que se recogen en la tabla 1. Se diseñó una base de datos (Microsoft Acess 2000®) con 76 variables analizadas en cada paciente y agrupadas según se recoge en la tabla 2.
Se efectuó una invitación por escrito a los colaboradores en el proyecto y a los que aceptaron participar se les facilitó la documentación y las herramientas siguientes: texto explicativo del proyecto, fichas en papel con todas las variables, base de datos informatizada y cuestionarios de satisfacción del paciente según el modelo Servqhos® (adaptado para hospitales). También se indicó una dirección postal y otra de Internet para facilitar la remisión de los datos. A todos los participantes se recalcó que era de vital importancia que los casos recogidos reunieran las características siguientes: comienzo puntual de la recogida de datos a partir de la fecha de recepción, la recogida de todos los casos atendidos debía ser de forma consecutiva sin excluir ninguno de ellos, cumplimentar los datos con toda veracidad, ya que se garantizaba el anonimato, y aplicación del cuestionario de satisfacción antes del alta hospitalaria.
Finalmente, se aseguró la confidencialidad de la información obtenida impidiendo cualquier tipo de relación con el hospital de origen. Además, se preservó la confidencialidad de los pacientes al no existir ningún dato identificativo de éstos en la base de datos.
Resultados
Servicios participantes
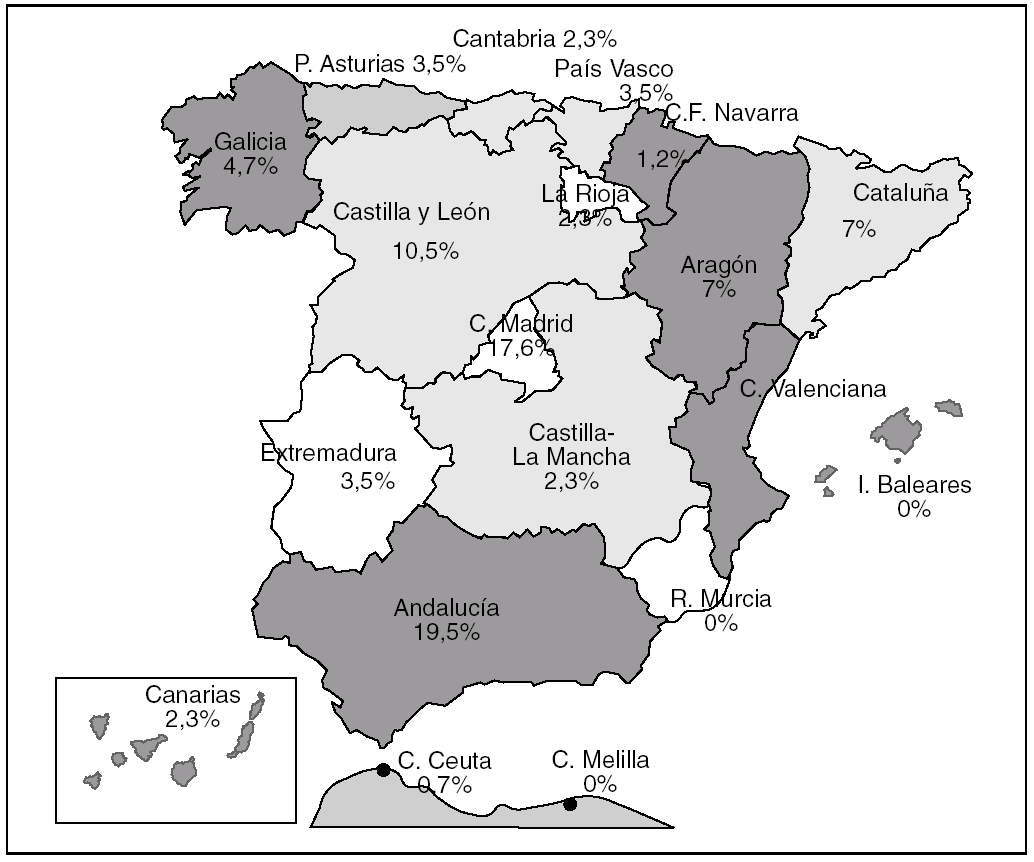
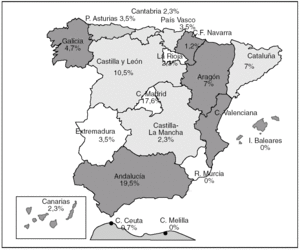
El estudio se realizó durante el año 2002. Se propuso a 58 hospitales participar en el proyecto. El número de centros que han contestado al cuestionario ha sido 37 (63,8%) distribuidos en 16 comunidades autónomas (fig. 1)
Fig. 1. Distribución de casos por comunidades autónomas.
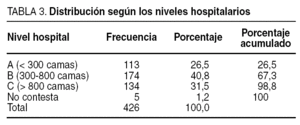
El número total de casos recogidos ha sido de 426 que se han distribuido por niveles hospitalarios según se describe en la tabla 3. Debemos señalar que todos los cuestionarios no fueron completamente cumplimentados, y en alguno de ellos quedó algún dato aislado por contestar.
Características generales de los pacientes
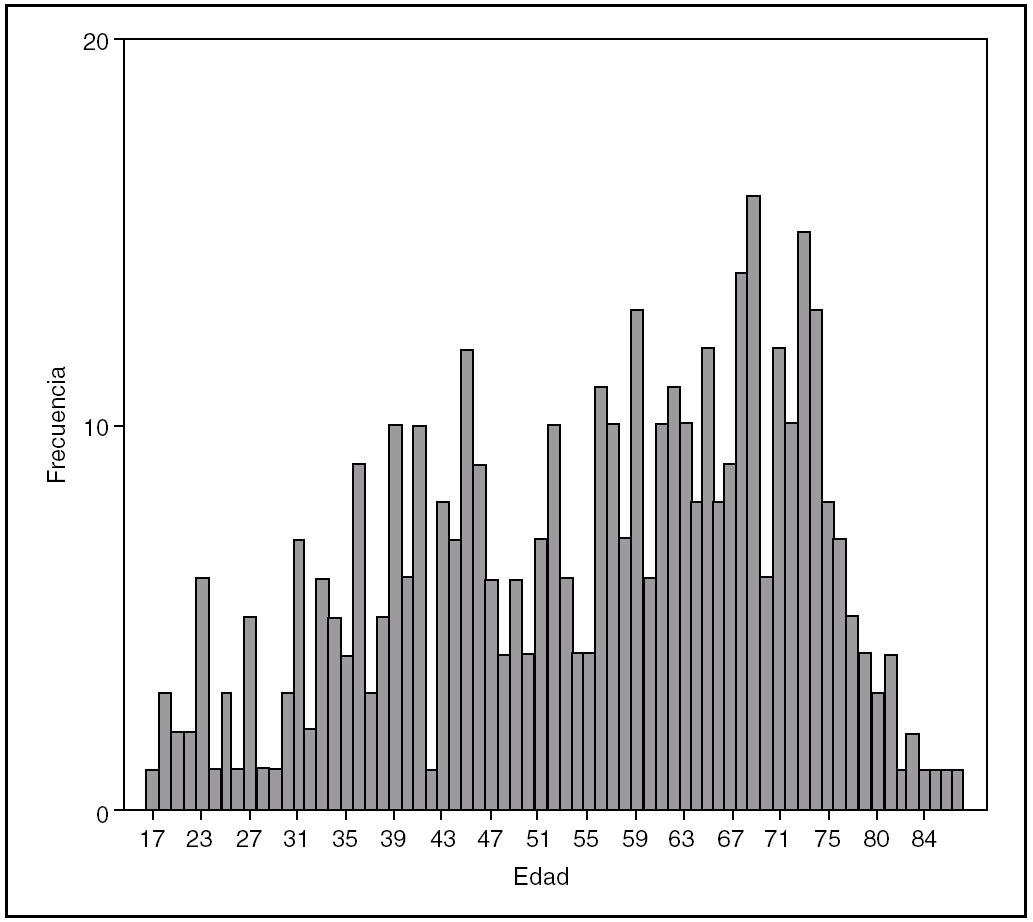
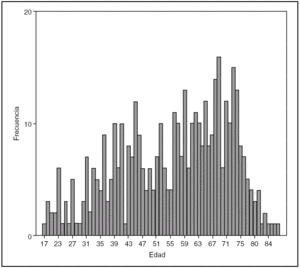
La distribución según el sexo ha demostrado un predominio del sexo femenino, con el 68,3% de los casos. La edad media ha sido de 55,69 años con unos valores extremos que han oscilado entre los 17 y 88 años, una mediana de 58 y una moda de 69. En la figura 2 se representa la distribución por edades.
Fig. 2. Distribución según las edades.
La sintomatología dominante más frecuente que condujo al diagnóstico fue el cólico biliar con el 27,5% de los casos, seguido de dispepsia biliar (23% de los pacientes). En 77 pacientes se recogió algún episodio previo de pancreatitis aguda leve (18%) y en 87 pacientes alguno de colecistitis (20,4%)
Estudio preoperatorio
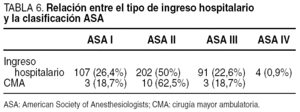
En la tabla 4 se observa que las pruebas básicas del estudio preoperatorio (hemograma, bioquímica, estudio de coagulación, ECG y radiografía de tórax) se han efectuado en la gran mayoría de los pacientes, incluidos aquellos que fueron intervenidos en régimen de cirugía mayor ambulatoria (CMA). La consulta al servicio de anestesia se realizó en el 94,1% de los casos, y sus frecuencias se distribuyeron entre los pacientes ingresados y ambulantes, como se indica en la tabla 5. En un 4,9% (21 pacientes) no se realizó consulta preanestésica, mientras que en un 0,9% no se contesta.
El consentimiento informado para la intervención quirúrgica fue cumplimentado en 397 casos (93,2%).
Métodos diagnósticos
La prueba diagnóstica más frecuentemente utilizada ha sido la ecografía abdominal (98,4%). En un 8,7% de los pacientes se realizó un tomografía computarizada (TC) abdominal. Se realizó colangiorresonancia magnética en un 4,5% de los pacientes para descartar coledocolitiasis.
Régimen de ingreso
En 404 casos se ha realizado en régimen de ingreso hospitalario (96,1%), siendo muy escaso el número de pacientes (16 casos, 3,8%) operados en régimen de CMA. En 6 casos no se señaló el tipo de ingreso.
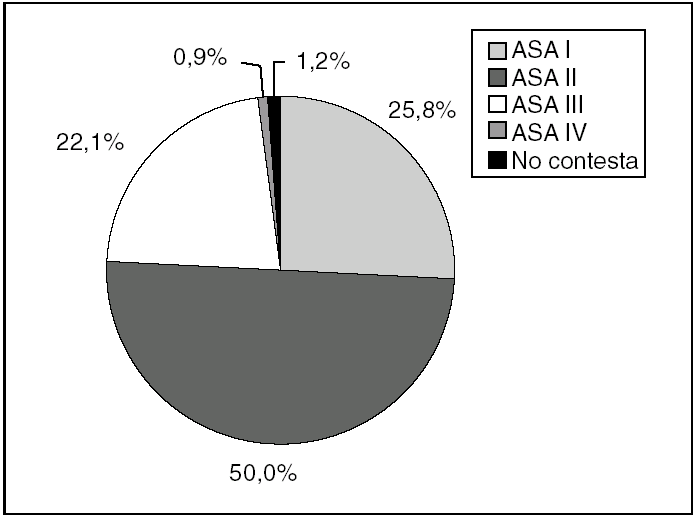
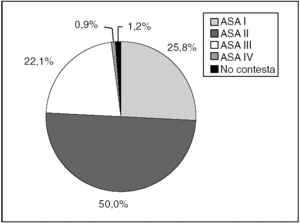
En la tabla 6 y la figura 3 se expone la distribución según el tipo de hospitalización y la clasificación de la American Society of Anesthesiologists (ASA). Asimismo, la relación entre el nivel del hospital y el tipo de ingreso se refleja en la tabla 7.
Fig. 3. Distribución según la clasificación de la American Society of Anesthesiologists.
Tratamiento antibiótico y antitrombótico
La aplicación del tratamiento antibiótico ha sido elevada (336 casos; 78,9%). De estos pacientes, en un 53% no se identificaron factores de riesgo que justificaran su aplicación. También la utilización del tratamiento antitrombótico fue elevada, ya que se efectuó en el 75,1% de los casos (320 pacientes).
Intervención quirúrgica
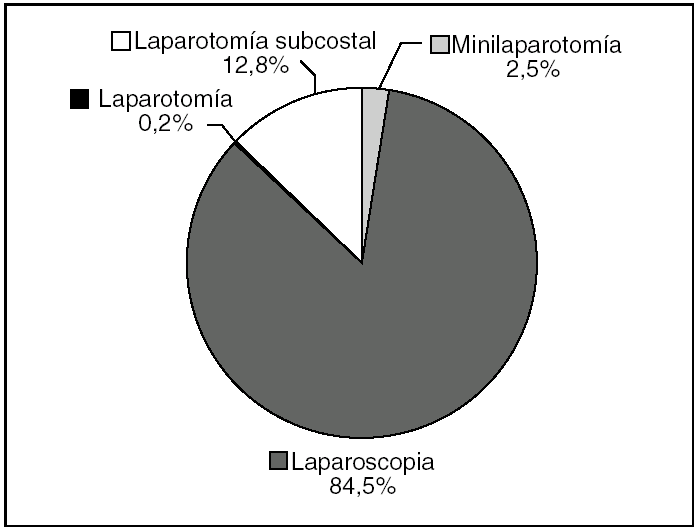
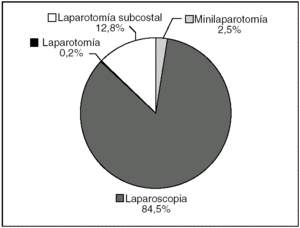
Se señaló el tipo de tratamiento quirúrgico en 407 casos. La vía de acceso laparoscópica ha sido utilizada de forma mayoritaria, ya que se empleó en el 84,6% de los casos. Se recurrió a la laparotomía subcostal derecha en el 12,8% de los pacientes; la laparotomía media se usó en 1 caso (0,2%) y una minilaparotomía fue la vía realizada en 10 pacientes (2,6%) (fig. 4).
Fig. 4. Vías de acceso.
El número total de colangiografías intraoperatorias (CIO) que se han realizado ha sido de 76 (17,8% de los casos), sin precisarse los motivos, aunque en 7 pacientes se encontró litiasis en la vía biliar principal. Durante la laparoscopia se han efectuado 46 CIO que corresponden al 12,8% de los pacientes. Cuando se practicó una laparotomía subcostal derecha se efectuaron 25 CIO (48,1%) y cuando se usó una minilaparotomía como vía de abordaje, esta prueba se ha practicado en 5 casos (50%).
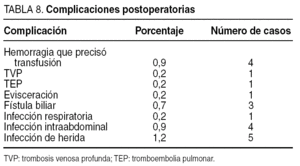
Complicaciones postoperatorias
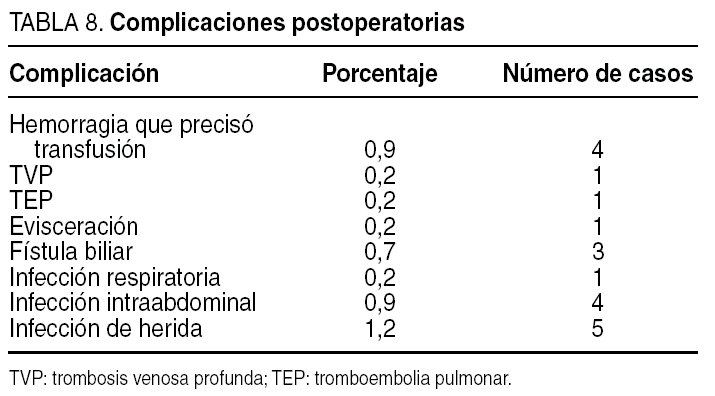
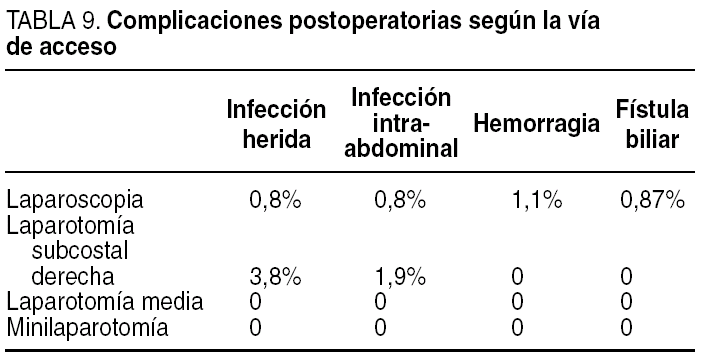
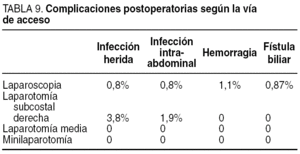
La complicación postoperatoria más frecuente ha sido la infección de la herida quirúrgica, que ha aparecido en el 1,1% de los pacientes (5 pacientes). En el 0,9% (4 pacientes) de los casos surgieron como complicaciones postoperatorias una hemorragia que precisó transfusión y la aparición de una infección intraabdominal (4 pacientes). Las complicaciones y la distribución de las más relevantes según la vía de acceso se exponen en las tablas 8 y 9.
El porcentaje de conversiones a laparotomía de la cirugía laparoscópica ha sido del 4,9% (21 casos), y la causa más frecuente de ésta es la alteración anatómica de la vía biliar observada en 7 casos, seguido del fallo del instrumental quirúrgico que se dio en 2 pacientes y una hemorragia que apareció en un paciente.
Se han reintervenido a 4 pacientes (0,9%) a causa de la existencia de un absceso/fístula biliar en un paciente (0,2%), 2 casos de hemoperitoneo y en un paciente no se informó el motivo de la reintervención. En estos 4 casos la vía de abordaje para la colecistectomía fue la laparoscópica.
Ha ocurrido un caso de fallecimiento que ha correspondido a un paciente de edad muy avanzada (87 años), clasificado como ASA III, con antecedentes de cardiopatía en tratamiento y que presentó un shock cardiogénico como causa de fallecimiento.
Anatomía patológica
El diagnóstico histológico de colelitiasis simple se ha realizado en 164 pacientes (38,5%); se acompañó de coledocolitiasis en el 1,6% de los casos (7 pacientes) y se asoció a un carcinoma de vesícula en un paciente (0,2%). Los cálculos biliares se asociaron a colecistitis crónica en 166 casos (39%). Se diagnosticó un adenoma de vesícula o ausencia de litiasis en 4 pacientes (0,9%), respectivamente. Se encontró una colecistitis crónica sin colelitiasis en el 14,3% de los casos (61 pacientes) y, finalmente, se halló un carcinoma en una vesícula biliar alitiásica.
Consumo de recursos quirúrgicos
El número de puertos utilizados en el abordaje laparoscópico se recoge en 349 casos. En 323 intervenciones (92,5%) se utilizaron 4 trocares. En 24 pacientes (6,9%) se emplearon 3, y en 2 casos se usaron 5 trocares. En 208 pacientes de 358 reseñados (58,1%), la entrada a peritoneo se efectuó mediante una aguja de Veress, mientras que en 41,95 de los casos (150 casos) se utilizó un trocar de Hasson.
Tiempos
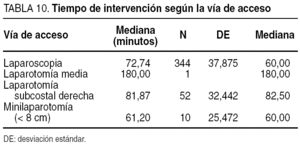
La duración media de la intervención fue de 73,17 min, con una mediana de 60 min y una desviación típica de 37,9. En la tabla 10 se expresa la duración media según la vía de acceso. La estancia preoperatoria media para las intervenciones laparoscópicas ha sido de 1,67 días con una mediana de 1 día. La estancia postoperatoria media ha sido de 2,67 días con una mediana de 2 días.
Para la cirugía efectuada mediante una laparotomía subcostal derecha, la estancia media preoperatoria ha sido de 3,17 días (mediana de 1 día), siendo la estancia postoperatoria media de 4,75 días (mediana de 4 días). La estancia global media para los pacientes intervenidos por vía laparoscópica ha sido de 4,2 días (mediana de 3 días). Los pacientes operados mediante una laparotomía subcostal derecha han tenido una estancia media total de 7,9 días con una mediana de 5,5 días.
La demora preoperatoria en lista de espera ha sido como máximo de 3 meses para el 55,4% de los casos. El 18,5% (79 pacientes) esperaron más de 3 meses para ser intervenidos quirúrgicamente.
Satisfacción del paciente
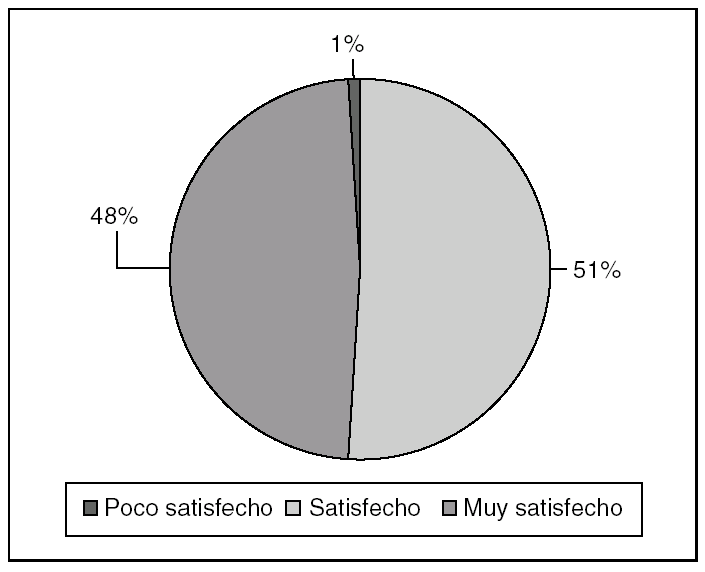
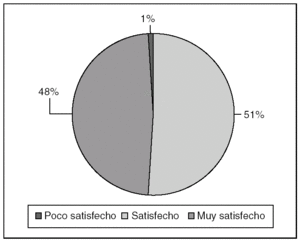
El número total de cuestionarios cumplimentados ha sido de 335, lo que representa el 78,6% del total de fichas recibidas. La edad media de los encuestados ha sido de 54,8 años. En cuanto a la distribución por sexo, el 30,2% eran varones y el 69,2%, mujeres. El 99% de los pacientes se mostraron satisfechos o muy satisfechos con la atención hospitalaria recibida (fig. 5). En la tabla 11 se reflejan los aspectos mejor y peor valorados por los pacientes.
Fig. 5. Grados de satisfacción.
El 89,5% de los encuestados ha considerado que se les informó suficientemente sobre su proceso quirúrgico. El 72,4% conocía el nombre del médico que le atendió y en el 1,4% de los casos se realizaron pruebas en el hospital sin haber solicitado el permiso del paciente.
Discusión
El desarrollo del proyecto nos ha permitido analizar los diferentes aspectos del proceso de colecistectomía y valorar los puntos o áreas de mejora necesarios para el correcto diseño de una vía clínica. Las vías clínicas son instrumentos muy útiles porque van a disminuir la variabilidad en la práctica clínica, definen la responsabilidad propia de cada profesional, mejoran la información que reciben tanto los pacientes como sus familiares y suelen incorporar un cuestionario de satisfacción específico del proceso asistencial. Van a mejorar la calidad asistencial y los sistemas de registro de información, a adecuar los recursos disponibles a las necesidades y aplicar estándares e indicadores específicos, por lo que se va a facilitar la evaluación de los procesos. Finalmente, las vías clínicas van a posibilitar la formación global y actualizada de los distintos profesionales y van a proporcionar un respaldo legal, al apoyar las actitudes terapéuticas y diagnósticas que se basan en evidencias científicas y análisis de procesos.
Las vías clínicas coordinan y articulan las diferentes dimensiones de la calidad asistencial7, tanto los aspectos más valorados por los profesionales sanitarios, como los de los pacientes y gestores. Se suelen desarrollar para procedimientos médicos de gran volumen, alto riesgo o elevado coste o aquellos que requieren la cooperación de múltiples profesionales.
Uno de los procesos más interesantes para realizar un control de calidad es la colecistectomía, a causa de su elevada prevalencia, la susceptibilidad de modificación de su curso clínico mediante la actuación médica, su historia natural, influencia importante en los costes, posibilidad de variaciones en el tratamiento, la posible gravedad de las consecuencias de las complicaciones y la posibilidad de mejora8. En Estados Unidos se estima que un 20% de los adultos mayores de 40 años y un 30% de las personas mayores de 70 años tienen colelitiasis, si bien sólo un 30% de ellos producirá síntomas y precisará tratamiento quirúrgico9.
A todo lo anterior en los últimos años se ha unido la posibilidad del abordaje laparoscópico, que disminuye el coste unitario directo promedio y la estancia hospitalaria, con el aumento de la percepción de calidad de vida y la satisfacción del paciente, así como la disminución del tiempo de incorporación a la actividad laboral10. Los datos aportados por este informe confirman que la colecistectomía laparoscópica se ha impuesto en España como procedimiento más utilizado para el tratamiento quirúrgico electivo de la colelitiasis sintomática.
Como cabía esperar, la prueba más frecuentemente utilizada durante la etapa diagnóstica de la enfermedad ha sido la ecografía abdominal, sin que generalmente se necesite otro tipo de exploración radiológica. La TC abdominal se ha utilizado por otra sospecha diagnóstica (8,7%) y la colangiorresonancia magnética (4,5%) para descartar coledocolitiasis en algunos de los casos de pancreatitis leve.
Un primer objetivo de la vía clínica que aquí se desarrolla es el cumplimiento del consentimiento informado en el 100% de los pacientes, cumpliendo así con la nueva Ley básica reguladora de la Autonomía del Paciente (Ley 41/2002)11, cifra no alcanzada en la revisión nacional (93,2%).
La consulta preanestésica no se ha realizado en un 4,9% de los pacientes, mientras que las pruebas preoperatorias prácticamente se practican en el 100% de los casos. Los protocolos de pruebas preoperatorias consensuados por la Asociación Española de Cirujanos y la Sociedad Española de Anestesiología12, lamentablemente, no han sido aplicados, hecho que podría haberse realizado sin grandes problemas al menos en los pacientes ASA I (26%,4). Esto se puede considerar como un indicador de la falta de implicación/motivación actual de los profesionales en la gestión clínica.
Podemos calcular del análisis del procedimiento que hasta en un 30% de pacientes se podría haber evitado gran parte de las pruebas preoperatorias, con la consiguiente repercusión en los recursos hospitalarios y listas de espera. Sin embargo, la consulta preanestésica, consensuada en su forma en cada hospital, debería realizarse en el 100% de los pacientes y, a ser posible, de forma ambulatoria para disminuir la estancia media de la colecistectomía.
Así, un segundo objetivo de la vía clínica sería conseguir el 100% de consultas preanestésicas ambulatorias y unas pruebas preanestésicas adecuadas a la situación clínica del paciente, según protocolo consensuado.
La indicación del tratamiento antibiótico está bien establecida en una gran parte de los procedimientos quirúrgicos. Sin embargo, existen pocos estudios que hayan analizado este tema en la cirugía laparoscópica y sus resultados no son tan concluyentes como en la cirugía abierta. Lo más admitido es que el tratamiento antibiótico preoperatorio en la colecistectomía laparoscópica se realice en los pacientes de riesgo y en las colelitiasis complicadas13,14. En nuestra serie, el tratamiento antibiótico se ha efectuado en un número muy alto de pacientes, que no tenían factores de riesgo (53,9%). Con ello, un tercer objetivo de la vía sería adecuar el tratamiento antibiótico a los pacientes considerados con riesgo intrínseco y aplicar correctamente las medidas higiénicas preoperatorias del abdomen15.
Las infecciones de la herida e intraabdominales han sido menos frecuentes en el abordaje laparoscópico que en las laparotomías (0,8 y 0,8% frente a 3,8 y 1,9%). Un aspecto también a considerar es la menor importancia clínica que significa la infección de la herida de un trocar comparada con una herida laparotómica16.
En cuanto al tratamiento antitrombótico, la revisión de la literatura médica no arroja luz suficiente acerca de la necesidad de realizarla, ya que hay autores que consideran que la colecistectomía laparoscópica es un procedimiento de bajo riesgo y el uso rutinario de el tratamiento antitrombótico no está probablemente justificado17, mientras que otras publicaciones recomiendan continuar con los estudios con el fin de determinar si la cirugía laparoscópica debe considerarse como un procedimiento de alto riesgo18 y, por tanto, encontrar la estrategia de tratamiento óptima19.
En el presente estudio se ha efectuado tratamiento antitrombótico en el 75,1% de los pacientes. Se podrían considerar los factores habituales de riesgo para el inicio del tratamiento preoperatorio o iniciar el tratamiento postoperatorio en pacientes con riesgo sobreañadido durante la cirugía15, lo que constituiría un cuarto objetivo.
Actualmente se considera indicada la colecistectomía laparoscópica en toda colelitiasis sintomática con o sin complicaciones (colecistitis aguda, pancreatitis aguda de origen biliar o incluso ictericia obstructiva por coledocolitiasis). En caso de coledocolitiasis lo más aceptado es la colangiopancreatografía retrógrada endoscópica (CPRE) terapéutica preoperatoria, seguida de colecistectomía laparoscópica20,21. Las únicas contraindicaciones para el abordaje laparoscópico son la intolerancia a la anestesia general y la sospecha de malignidad22. El número de colecistectomías laparoscópicas (84,5%) es comparable con el de otras series publicadas, si bien debe considerarse que en este estudio sólo se admitían colelitiasis sintomáticas no urgentes, sin sospecha de coledocolitiasis.
La edad no ha sido un factor que haya influido en la elección de la vía de acceso. Los criterios que más han influido en la elección de la cirugía por vía convencional han sido la existencia de cirugía previa (24 casos) y el antecedente clínico de pancreatitis aguda o colecistitis aguda (11 y 20 casos, respectivamente).
El empleo selectivo o sistemático de la colangiografía intraoperatoria ha sido un largo tema de debate en cirugía biliar y el desarrollo de la laparoscopia ha cuestionado aún más la necesidad de su utilización sistemática1. Una de las razones por las que se defiende la realización de esta prueba de forma rutinaria en cada intervención sería la posible existencia de cálculos no sospechados en la vía biliar principal23. Otro papel importante que desempeña esta prueba sería el de la prevención de lesiones de la vía biliar principal, ya que ayudaría al diagnóstico operatorio de la lesión y disminuiría su gravedad24. Otra razón alegada para su práctica rutinaria es que puede aportar al cirujano la experiencia necesaria para su realización en los casos que realmente lo precisen. Sus inconvenientes son que consume tiempo y recursos, tiene alguna morbilidad y puede dar falsos positivos y falsos negativos, con lo que su rendimiento es escaso1,25.
Existen evidencias en la literatura médica, con series importantes de pacientes, que concluyen con la no necesidad de practicar la CIO sistemática por su escaso rendimiento, la incidencia no despreciable de falsas imágenes positivas y el consumo innecesario de recursos21,26-28. En casos de dudas de la anatomía biliar o sospecha de lesión, debe hacerse colangiografía peroperatoria29.
En nuestro estudio, su utilización por la sospecha de coledocolitiasis basada en los antecedentes del pacientes (pancreatitis aguda, etc.), se ha visto confirmada en un 12,3% de los casos (4 de 32 pacientes) en la colecistectomía laparoscópica. Cuando se usó la vía laparotómica las cifras obtenidas han sido muy similares (1 de 17 pacientes; 11,7% de los casos). Como quinto objetivo se puede establecer la no realización de CIO sistemática y reservarla para casos seleccionados clínicamente o por los hallazgos e incidencias intraoperatorias.
Aunque es difícil establecer una cifra absoluta de morbilidad y mortalidad, podemos señalar unos valores medios de morbilidad del 4 al 12% para la colecistectomía abierta y del 3 al 12% para la vía laparoscópica30. Posiblemente, la complicación más grave de la colecistectomía laparoscópica sea la lesión de la vía biliar, cuya incidencia es variable en las diferentes experiencias publicadas más recientemente (0,3-0,5%), aunque se considera mayor que en la cirugía abierta1,27,29,31-33. Frecuentemente son lesiones más graves que las ocurridas en la cirugía abierta y tienen como factores de riesgo: colecistitis aguda y crónica, conducto cístico corto, hemorragia intraoperatoria, variaciones anatómicas, y la colecistectomía técnicamente difícil (obesidad, etc.). Los mecanismos implicados en su producción pueden ser la confusión del cístico con el colédoco, excesiva tracción del colédoco al colocar las grapas en el cístico, colocación de clips a ciegas en una hemorragia, uso de la electrocoagulación cerca de la vía biliar principal o hacer una excesiva disección de la vía biliar principal con el consiguiente riesgo de desvascularización. Algunos autores afirman que las lesiones pueden ocurrir a pesar de la experiencia del cirujano28.
En los resultados de nuestra encuesta no hemos recibido ninguna respuesta afirmativa a la pregunta de lesión iatrógena de la vía biliar, aunque sí se ha informado de la existencia de una fístula biliar como complicación postoperatoria en 3 casos (0,7%), correspondiendo los 3 a la cirugía laparoscópica (0,87%). Aunque el porcentaje es mayor que en la mayoría de las series actuales, es muy difícil precisar las causas y, lógicamente, su mejora. También se han notificado 3 casos (0,7%) en los que ocurrió una lesión iatrógena en otros órganos.
La apertura accidental de la vesícula durante su disección con la consiguiente salida de bilis y cálculos a la cavidad abdominal es una eventualidad frecuente que varía, según las series, entre el 5 y el 30% de los casos34 y se ha relacionado con la aparición de complicaciones, tanto precoces (obstrucción intestinal postoperatoria) como tardías1. Sin embargo, en nuestro estudio, ninguno de los casos en los que se produjo abandono de cálculos en peritoneo ha presentado algún tipo de complicación postoperatoria a corto plazo. Este hecho coincide con el estudio de Ruiz de Adana et al34 en el que no se halló un incremento de las complicaciones postoperatorias intraabdominales a corto o medio plazo como consecuencia de los cálculos abandonados.
A pesar de que la colecistectomía laparoscópica es el tratamiento de elección de la colelitiasis sintomática, existe un porcentaje de casos que oscila entre el 1,8 y el 8,5%35 en los que es necesaria la conversión a cirugía abierta, lo que conlleva un aumento del tiempo quirúrgico, además de prolongar la estancia media de estos pacientes. Algunos estudios han demostrado que cuando el porcentaje de conversión es bajo, la estancia media aumenta muy poco36. En este estudio, el porcentaje de conversiones ha sido del 4,9% (21 pacientes), y la alteración anatómica de la vía biliar (7 casos) es la causa más frecuente de transformación a laparotomía.
Varios autores han identificado la edad avanzada como un factor de riesgo de conversión; sin embargo, en nuestro estudio, los pacientes con edad superior a 70 años no han presentado un índice de conversión significativamente superior. La causa más frecuente de conversión es la dificultad en la correcta identificación de las estructuras del hilio hepático1, hecho que coincide con los datos de nuestra encuesta, ya que la causa más común de conversión con un 33,3% de los casos (7 pacientes) fue la alteración anatómica de la vía biliar. En un paciente (4,7%) la hemorragia intraoperatoria obligó a efectuar una laparotomía.
Para Balagué et al35, el mayor valor predictivo de conversión lo tendrían el grosor de la pared vesicular visualizado por ecografía, el antecedente de episodios previos de colecistitis aguda y el antecedente de laparotomía supraumbilical, mientras que los factores de riesgo médico y otras formas de presentación complicada tendrían menor valor predictivo.
El sexto objetivo tiene también importancia para la mejora de este proceso: la estancia hospitalaria y el tiempo en lista de espera.
La estancia global media para los pacientes intervenidos por vía laparoscópica ha sido de 4,2 días, con una mediana de 3 días. La estancia preoperatoria media ha sido de 1,67 días (mediana de 1 día) con una estancia media postoperatoria de 2,67 días (mediana de 2 días). Este último dato es muy similar al encontrado en diferentes publicaciones, que se establece entre 2,3 y 5,8 días. Para la cirugía efectuada mediante una laparotomía subcostal derecha, la estancia media preoperatoria ha sido de 3,17 días (mediana de 1 día), y la estancia postoperatoria media es de 4,75 días (mediana de 4 días).
La demora preoperatoria en lista de espera ha sido como máximo de 3 meses para el 55,4% de los casos. El 18,5% (79 pacientes) esperaron más de 3 meses para ser intervenidos quirúrgicamente. Existen datos en la literatura médica que confirman que el tiempo prolongado en lista de espera se asocia con una mayor incidencia de complicaciones asociadas a esta enfermedad37,38.
Dos complicaciones frecuentes de la colelitiasis tienen una gran influencia en la mejora de la gestión de este proceso: la pancreatitis aguda y la colecistitis aguda. En nuestro estudio, el 18% de los pacientes tuvo algún episodio de pancreatitis aguda y un 20,4%, de colecistitis aguda. Es evidente que una buena gestión de estos procesos mejorará la gestión de la lista de espera, las posibilidades de abordaje laparoscópico con menor índice de morbilidad y conversión y, por supuesto, la estancia media hospitalaria.
¿Cómo se puede realizar la gestión clínica de un proceso tan frecuente como la pancreatitis aguda y que recidiva con alta probabilidad, si no se trata quirúrgicamente su causa?
El período en el que debe realizarse la colecistectomía después de una pancreatitis aguda fue controvertido durante algunos años, sobre todo si había que intervenir en el mismo ingreso y en qué tiempo o si había que diferir la intervención a un ingreso posterior y cuánto tiempo después. Cuando se valora la cirugía diferida en un segundo ingreso, se encuentra una tasa inaceptable de recurrencias (49-61%), por lo que se recomienda que se haga la cirugía en las 4 primeras semanas39. La pauta general más aceptada es tratar quirúrgicamente la colelitiasis en el mismo ingreso, por vía laparoscópica, lo antes posible y una vez resuelto el episodio de pancreatitis aguda, en ausencia de datos analíticos (colestasis) o ecográficos de coledocolitiasis40. Con esta pauta se evita la consulta anestésica preoperatoria que se puede completar en el ingreso, los riesgos de recurrencia, la ansiedad del paciente en espera y la gestión de un nuevo ingreso. Ante la sospecha de coledocolitiasis es útil su confirmación mediante colagiorresonancia, seguida de CPRE terapéutica y colecistectomía por vía laparoscópica.
Sin embargo, el período de espera para practicar una colecistectomía después de una pancreatitis grave no ha sido tan planteado. Se reconoce un riesgo relativo de recurrencias variable, desde 1,3 al mes del episodio de pancreatitis aguda, 9,1 a los 6 meses y hasta 15,7 al año, por lo que se recomienda que a los pacientes con un episodio grave se les realice una colecistectomía tan pronto como el paciente se recupere, debido al riesgo de que sufra otro episodio grave39.
En cuanto a la colecistitis aguda, ya no se discute su resolución de urgencia, con similares resultados clínicos, ahorro de recursos y reingreso innecesario de los pacientes, aunque algunos consideran la vía laparoscópica como un factor de riesgo de lesión de la vía biliar principal41. Llama la atención los antecedentes de colecistitis en un 20,45% de los pacientes, lo que puede hacer pensar en un tratamiento diferido de las colecistitis agudas en España. Tres revisiones sistemáticas de la literatura médica actuales42-44 concluyen que la colecistectomía laparoscópica de urgencia en la colecistitis aguda es igual de segura y eficaz que la diferida, presentan la misma morbilidad, índice de conversión y estancia media. Su tratamiento urgente reduce los riesgos de reingreso y ofrece un coste-efectividad mejor. Se admite que se debe plantear el tratamiento urgente en los 3 primeros días de evolución9. En un reciente panel de expertos europeos también se recomienda la cirugía laparoscópica de urgencia en la colecistitis aguda. Un requisito imprescindible es su realización por cirujanos con gran experiencia.
Los indicadores nos van a servir para controlar la calidad de los procesos y, así, mediante la selección de un cuadro de indicadores podremos saber si un proceso asistencial está bajo control. Una vez considerados los resultados del estudio nacional, los indicadores típicos del proceso y de la vía clínica que proponemos son los siguientes: indicadores típicos de una vía clínica de colecistectomía e indicadores de mejora tras el análisis del proceso (tabla 12).
Correspondencia: Dr. J.I. Landa García.
Hospital Universitario 12 de Octubre.
Ferraz, 71. 3.o. 28008 Madrid. España.
Correo electrónico: jilandagarcia@aecirujano.es
Manuscrito recibido el 24-1-2006 y aceptado el 20-6-2006.