Introducción
La laparoscopia se ha incorporado de forma clara en el campo de la cirugía general y ha representado una de las innovaciones con mayor repercusión de los últimos años. Por otro lado, hoy día la cirugía hepática consigue muy buenos resultados cuando la realizan grupos con experiencia. Estos 2 hechos aislados cuando se valoran de forma conjunta hacen que se abran importantes expectativas en cuanto a la incorporación de la laparoscopia en el campo de la cirugía hepática.
Mientras que la cirugía laparoscópica de otros órganos sólidos, como el bazo, las glándulas suprarrenales o el riñón se ha consolidado de forma clara1-3, no ha sucedido lo mismo en el caso del hígado, quizá porque es técnicamente difícil y existe un potencial riesgo de hemorragia masiva o de embolia gaseosa que puede poner en peligro la vida del paciente.
A pesar de todo ello, y en parte debido a la aparición de nuevas tecnologías en los instrumentos laparoscópicos, un grupo reducido de cirujanos hepatobiliares se ha animado a iniciar la cirugía hepática por vía laparoscópica4,5.
Los resultados de estos casos aislados son limitados y se hacen necesarios estudios multicéntricos que pongan de manifiesto los pros y los contras de la técnica. Desde la Asociación Española de Cirugía (AEC) y de acuerdo con las secciones de cirugía hepatobiliopancreática y de cirugía endoscópica se inició el registro de esta cirugía, abierto a todos los cirujanos, con el fin de conocer los datos españoles.
El objetivo de este trabajo es presentar los resultados iniciales del registro nacional en la cirugía hepática por vía laparoscópica analizando las indicaciones, los aspectos técnicos, el índice de conversión, las complicaciones y la mortalidad.
Consideraciones previas
En series cortas y de forma aislada algunos estudios comparativos han puesto de manifiesto que la cirugía laparoscópica hepática disminuye las necesidades analgésicas, acorta el período de ayuno postoperatorio, disminuye la estancia hospitalaria y recupera los valores normales de transaminasas de forma más rápida5,6.
Estas ventajas parecen claras en los pacientes con lesiones quísticas y benignas. Sin embargo, en los casos de lesiones malignas existiría una cierta preocupación en conseguir los márgenes de resección adecuados y un posible efecto adverso de diseminación del tumor.
A corto plazo no se han descrito metástasis en los orificios de los trocares y el efecto a largo plazo en cuanto a supervivencia no se ha podido establecer. No existen estudios que analicen la supervivencia en los casos de hepatoma y metástasis hepáticas por lo que su aplicación hoy en día debe realizarse de forma crítica.
Por otro lado, existe un teórico efecto dañino del neumoperitoneo al provocar embolias gaseosas debido al paso de CO2 al torrente sanguíneo, ya sea a través de la superficie cruenta hepática o por la lesión de una vena suprahepática. Parece sensato tomar todas las medidas necesarias para protegerse de esta posible complicación, más aún cuando estudios con ecografía intraesofágica demuestran el paso de burbujas aéreas al territorio sanguíneo de la vena cava durante la cirugía aunque no tengan significado clínico7,8.
Debe tenerse en cuenta que la técnica es factible sólo en un grupo reducido de pacientes con tumores superficiales que requieran resecciones limitadas y que debe realizarse por un cirujano hepático que posea los conocimientos y habilidades de cirugía laparoscópica que le permitirán solucionar cualquier eventualidad que pudiera aparecer durante la cirugía; además debe conocer las técnicas básicas en cirugía hepática como la ecografía hepática intraoperatoria que debe aplicarse igualmente en los procedimientos de cirugía hepática laparoscópica.
Selección de pacientes
Localización de la lesión
La localización de la lesión es crucial para indicar la resección por vía laparoscópica. Las lesiones de pequeño tamaño localizados en los segmentos anterolaterales II, III, IVb, V y VI, según la clasificación de Couinaud, son los considerados más adecuados.
Indicaciones
Las lesiones benignas son buenas candidatas a la resección laparoscópica. En los quistes simples que por su tamaño presentan clínica, la fenestración laparoscopia es una buena alternativa a la cirugía abierta y a la punción (que tiene un alto índice de recidivas); lo mismo ocurre en los casos de poliquistosis con lesiones de mediano o gran tamaño. En ambas indicaciones la técnica es relativamente sencilla y permite iniciar la curva de aprendizaje.
En los casos de quiste hidatídico la quistoperiquistectomía cerrada o con esterilización previa es factible en casos periféricos que no comprometan estructuras vasculares mayores.
Los adenomas y las hiperplasias nodulares focales (con diagnóstico etiológico preoperatorio incierto) aparecen en la mayoría de ocasiones en mujeres jóvenes, en las que el problema estético de la cicatriz no es banal; en estos casos se debe contemplar este abordaje, si la localización es adecuada.
El hepatocarcinoma es una lesión que aparece en el contexto de una cirrosis hepática; el tratamiento con finalidad curativa es la resección, el trasplante y, en ocasiones técnicas de destrucción intersticial (alcoholización, radiofrecuencia). La resección quirúrgica provoca inevitablemente una cierta descompensación en forma de ascitis postoperatoria en parte debida a la sección de los vasos de la pared abdominal y a la movilización hepática. Realizar esta resección por vía laparoscópica puede disminuir esta complicación ya que no se seccionan las vías de circulación colateral abdominal.
La resección de las metástasis hepáticas de cáncer de colon es el único tratamiento con finalidad curativa. Para plantearla por vía laparoscópica, al igual que en cirugía abierta, debe asegurarse una resección completa con márgenes adecuados. En este sentido, la falta de palpación puede dificultar este objetivo, así como la presencia de adherencias debido a la cirugía previa. Es imprescindible disponer de ecografía intraoperatoria.
Otras metástasis de cáncer no colorrectal deberían analizarse individualmente para plantear este acceso.
Técnica quirúrgica
El procedimiento quirúrgico se lleva a cabo bajo anestesia general, con la colocación de un catéter venoso central, sondaje urinario y una sonda nasogástrica. El paciente se coloca en decúbito supino con las piernas abiertas excepto para lesiones localizadas en segmento VI, en cuyo caso la posición es el decúbito lateral izquierdo. El cirujano se coloca entre las piernas del paciente, el primer ayudante a la izquierda y el segundo a la derecha. El neumoperitoneo se realiza mediante aguja de Veress o abierto, dependiendo de las preferencias del cirujano; la presión abdominal se monitoriza sin sobrepasar los 15 mmHg. Se utiliza preferiblemente una cámara de 30o. En la mayoría de los casos se requiere un total de 5 trocares (2 de 10 mm, 1 de 12 mm y 2 de 5 mm) siguiendo una línea cóncava a la posición de la lesión. Inicialmente se realiza una exploración visual y después mediante ecografía laparoscópica del hígado utilizando una sonda flexible. Una vez decidido el tipo de resección que se va a llevar a cabo, se diseca el hilio hepático para realizar el control vascular con maniobra de Pringle.
Existen diferentes tecnologías usadas en cirugía abierta que se han incorporado, con sus modificaciones peculiares, a la cirugía laparóscopica y que pueden facilitar la resección hepática: el disector ultrasónico, en el que los ultrasonidos unidos a la irrigación y la aspiración en la punta de la pieza de mano permiten la disección de las estructuras vasculares y biliares del parénquima hepático; el bisturí harmónico (Ultrasicion®), que consigue una buena hemostasia de los vasos de pequeño calibre; el sellador de vasos Ligasure ATLAS® que facilita la transección y permite ocluir los vasos de forma segura, incluso en casos de hemorragia activa, y el bisturí eléctrico monopolar irrigado con suero (Tisulink®) que permite obtener la hemostasia antes de la sección del parénquima. No debe olvidarse la posibilidad de realizar la hemostasia de los vasos de mediano y gran calibre con clips o suturas mecánicas vasculares, incluso en algunas ocasiones es necesario utilizar puntos de sutura.
Los métodos de hemostasia de la superficie hepática pueden realizarse mediante el bisturí eléctrico, bisturí de argón (debe utilizarse con prudencia y mantener abierto uno de los trocares con el fin de no aumentar la presión intraabdominal), adhesivos y colas de fibrina.
Algunos autores sugieren que la introducción de la mano en la cavidad abdominal con diferentes dispositivos facilita la intervención y disminuye el estrés del cirujano que la realiza9.
El segmento lateral ofrece la ventaja de que los pedículos portales de los segmentos II y III tienen una cierta longitud que permite disecarlos y ligarlos de forma adecuada.
La piezas de resección se introducen en una bolsa y se exteriorizan de la cavidad abdominal a través de una incisión accesoria; en todos los casos de lesiones sólidas la pieza se extrae completa (sin fragmentación) con el fin de evaluar los márgenes.
Pacientes y método
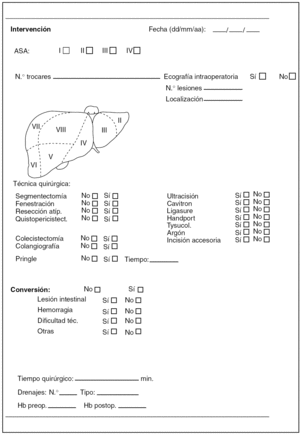
El período de inclusión comprende de febrero de 2000 hasta abril de 2005. Se incluyeron 74 casos de 10 centros. Los datos se obtuvieron al cumplimentar la hoja de registro distribuida a todos los cirujanos de la asociación española, que está disponible en la web de AEC, y que fue remitida para su evaluación por correo electrónico o correo tradicional. En esta hoja se incluían datos del paciente, de la lesión, de la intervención y del postoperatorio (figs. 1-4). De los 74 pacientes 58 eran mujeres y 16 varones, con una edad media de 55 años (rango, 17-78 años). En los 16 pacientes existía más de una lesión, por lo que se trató a 74 pacientes y 156 lesiones. El diámetro medio de las lesiones fue de 9,1 cm (rango, 1-25 cm) (tabla 1).
Fig. 1. Portada de la hoja de recogida de datos del Registro Nacional de Cirugía Hepática por Laparoscopia.
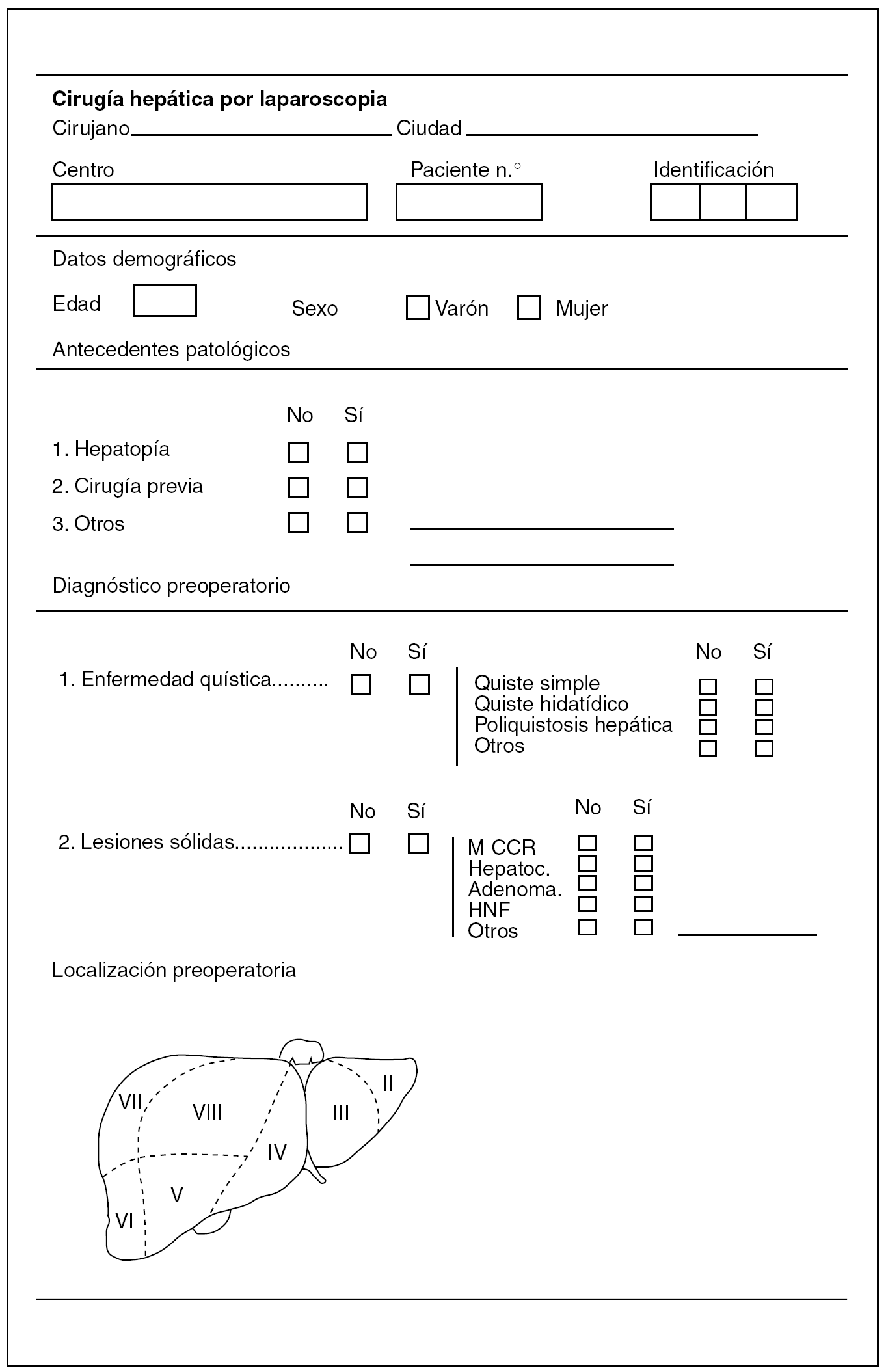
Fig. 2. Datos de filiación, antecedentes y diagnóstico de la lesión.
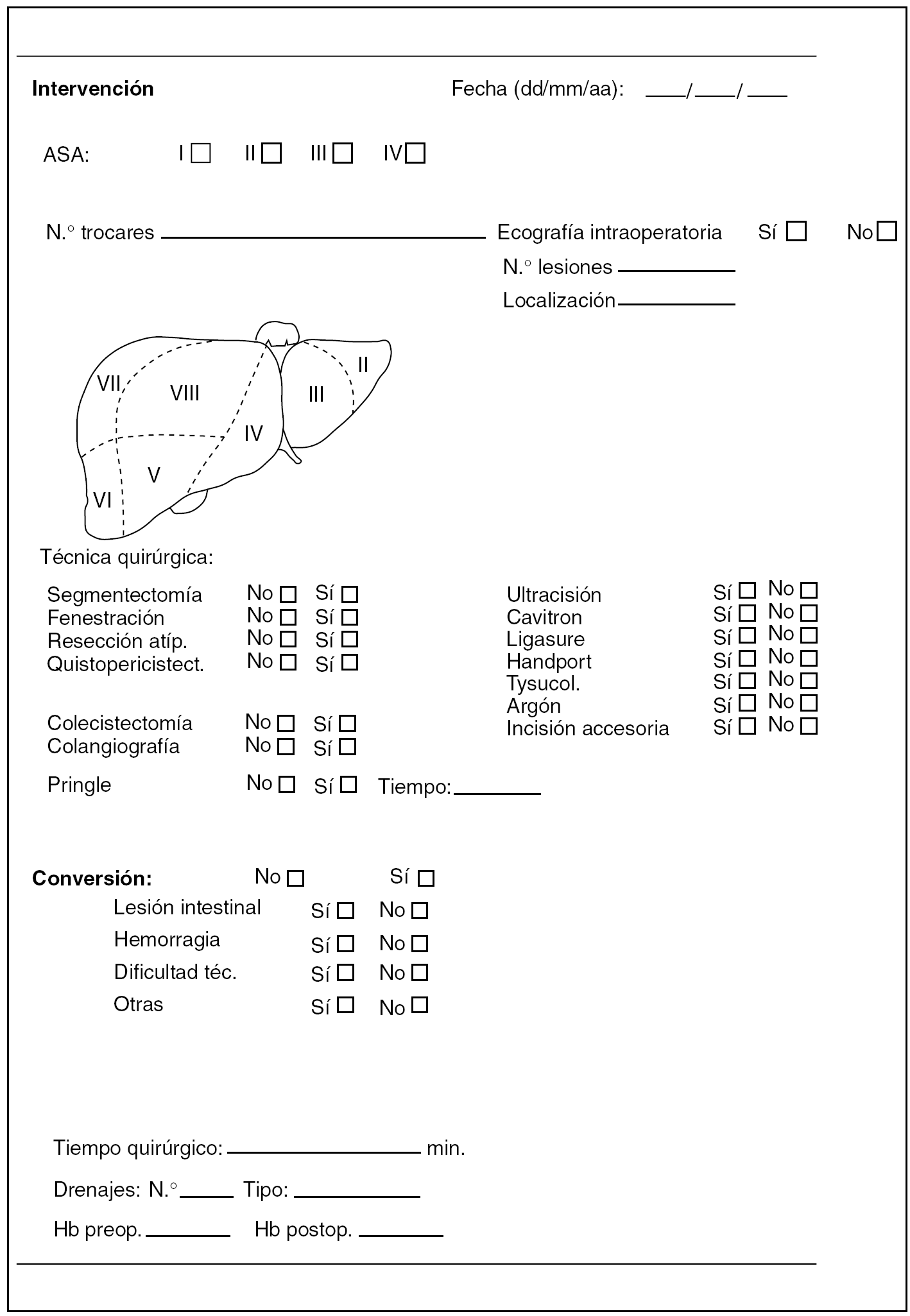
Fig. 3. Datos de la intervención.
Fig. 4. Datos de la evolución postoperatoria.
Resultados
En el 85% de los casos la lesión se localizaba en los segmentos anterolaterales (del II al VI, según la clasificación de Couinaud) en los segmentos hepáticos izquierdos (76) o periféricos derechos (51). En las 29 restantes la localización no fue la idónea (segmentos VII y VIII), en 24 casos se trataba de quistes en el contexto de una poliquistosis y en cinco los quistes eran simples y únicos, y todos se trataron con una fenestración.
La enfermedad era quística en 46 pacientes con un tamaño medio de 13,1 cm (rango, 1-25 cm); 26 quistes simples, 13 poliquistosis hepática, 5 quistes hidatídicos y dos cistoadenomas hepáticos.
Del total de 26 pacientes con quistes simples en 23 se practicó una fenestración, en 2 se realizó una resección limitada debido a la localización de la lesión y en uno una segmentectomía.
En los 13 diagnosticados de enfermedad poliquística se trataron múltiples fenestraciones y en uno de ellos se asoció una bisegmentectomía II-III.
A los 5 pacientes que presentaban un quiste hidatídico se les realizó una quistoperiquitectomía; en dos casos se añadió la sutura de una fístula biliar.
Los cistoadenomas hepáticos fueron tratados inicialmente como quistes simples mediante una fenestración, un caso se convirtió a cirugía abierta por hemorragia, y en el segundo caso una vez se obtuvo el diagnóstico anatomopatológico se reintervino para completar la resección (hepatectomía izquierda).
En total se realizaron 85 fenestraciones, 5 quistoperiquistectomías, 2 resecciones limitadas, 1 segmentectomía y 1 bisegmentectomía II-III.
En los 28 pacientes con lesiones sólidas el diámetro medio de la tumoración fue de 4,8 cm (rango, 1-20 cm). En 13 casos, las lesiones eran benignas y en 15 malignas. El diagnóstico histológico de las lesiones benignas demostró: 4 adenomas, 6 hiperplasias nodulares focales y 3 hemangiomas, mientras que en el caso de las malignas el diagnóstico fue de 10 metástasis (5 de neoplasia colorrectal, 2 de neoplasia de pulmón, 1 neoplasia de mama, 1 melanoma maligno, 1 lipoma pancreático), 4 hepatocarcinomas y 1 linfoma de Hodking (lesión sin diagnóstico previo a la cirugía).
Se realizaron 10 bisegmentectomías II-III (se asoció resección del segmento IVb en un caso), 17 resecciones atípicas y 1 segmentectomía del segmento III.
En 19 casos se añadió al tratamiento de la lesión hepática una colecistectomía, en 2 casos se realizó una ooforectomía por la existencia de quistes de ovario, en un caso una tiroidectomía total por la existencia de un bocio multinodular y en 1 caso una pancreatectomia distal con esplenectomía por la existencia de un tumor neuroendocrino de cola de páncreas.
El tiempo medio de la intervención fue de 160,5 min (rango, 20-330). El procedimiento laparoscópico se completó en el 92% de los casos (68 pacientes). Seis casos se convirtieron a cirugía abierta (8%), 4 por hemorragia y 2 por dificultades técnicas. Las causas de hemorragia intraoperatoria fueron en 1 caso la lesión de la vena suprahepática izquierda que no se controló por laparoscopia y en los 3 restantes, aunque la hemorragia era poco importante, no se pudo controlar por completo después de 5 min (1 hemangioma de gran tamaño, 1 hepatocarcinoma en un hígado cirrótico y 1 poliquistosis hepática). Las conversiones por imposibilidad técnica ocurrieron en 2 mujeres con una hiperplasia nodular focal, en una de ellas existía un empedrado coledociano que obligó a realizar una incisión para limpiar adecuadamente la vía biliar y en el segundo caso fue imposible concluir una bisegmentectectomía II-III por vía laparoscópica.
Se transfundieron 3 pacientes (4%), uno el descrito de la lesión de la vena suprahepática izquierda que requirió 6 concentrados de hematíes; el segundo, un paciente con un hepatocarcinoma sobre hígado cirrótico en el que se realizó una resección limitada y que sangró en el postoperatorio por lo que requirió una reintervención para el control de la hemorragia, y el tercer caso se trataba de una paciente con una hiperplasia nodular focal en la que fue necesario la conversión para explorar la vía biliar, solucionar un empedrado coledociano y colocar un drenaje de Kehr.
Durante la cirugía no se objetivaron signos clínicos de embolia gaseosa en ninguno de los pacientes. El inicio de la ingesta oral fue de media a las 24 h (rango, 6-120). En 47 casos (64%) se inició dentro de las 24 h siguientes a la intervención y en 58 casos (78%), antes de las 48 h. La analgesia se administró en 19 pacientes (26%) únicamente durante 24 h, en el 55% menos de 48 h y en el 74% del total menos de 72 h.
En el 89% el postoperatorio fue correcto, mientras que en 8 pacientes existió alguna complicación: 2 pacientes presentaron cefalea y fiebre, 1 náuseas, 1 infección de herida, 1 íleo paralítico postoperatorio, 1 una fístula biliar, 1 una hemorragia y el último una necrosis de epiplón mayor. Dos de estos casos se reintervinieron a las 48 h, debido a la hemorragia y a la necrosis del epiplón mayor (tabla 3). La estancia media hospitalaria fue de 5,6 días (rango 1-20). No hubo mortalidad en la serie.
Discusión
Los beneficios de la cirugía mínimamente invasiva respecto a la cirugía abierta están demostrados en una larga serie de procedimientos quirúrgicos. Estos beneficios se refieren en la mayoría de los casos al menor dolor postoperatorio, la menor estancia hospitalaria y una mejor recuperación de los pacientes con unos períodos de convalecencia más cortos10-12. El abordaje laparoscópico de los órganos sólidos se ha desarrollado durante los últimos años con buenos resultados, aunque en el caso de la cirugía hepática esta evolución ha sido lenta.
En la mayoría de los centros la cirugía hepática está en manos de cirujanos especializados, dada su complejidad técnica, por lo que la introducción de la técnica laparoscópica en este ámbito se ha hecho tímidamente. Inicialmente se utilizó en la estadificación de las enfermedades malignas hepatobiliares, posteriormente para la utilización de técnicas de destrucción de lesiones hepáticas13-15. En el año 1991 se realizó la primera fenestración de un quiste simple y un año después la resección de una lesión sólida16, pero no fue hasta 1996 cuando se practicó la primera segmentectomía lateral II-III17.
En el momento actual parece que las lesiones quísticas hepáticas y la resección de pequeñas tumoraciones18-20 son las más susceptibles de ser tratadas mediante el abordaje laparoscópico, aunque deben respetarse las indicaciones quirúrgicas que no deberían cambiarse por el hecho de utilizar la vía laparoscópica.
En esta serie la mayoría de los pacientes intervenidos por vía laparoscópica presentaban patología benigna. Entre éstas, los quistes fueron susceptibles de cirugía por ser sintomáticos debido a su tamaño o porque su localización implicó compromiso de otras estructuras. La fenestración en estos casos es la técnica de elección, dado que la punción-evacuación percutánea presenta un alto índice de recidivas. El abordaje laparoscópico ofrece las ventajas de la cirugía mínimanente invasiva, es técnicamente factible y reproducible. Sin embargo, es posible que el índice de recidivas sea mayor que el de la cirugía abierta, dada la menor capacidad de provocar adherencias, lo que se ha visto previamente en la cirugía del hiato esofágico.
En los casos de las lesiones quísticas hepáticas múltiples, a pesar de realizar una fenestración de la mayoría de los quistes puede existir la recidiva de la enfermedad. El abordaje laparoscópico ofrece la posibilidad de nuevos tratamientos quirúrgicos y a priori presentar menos adherencias. En estos pacientes es imprescindible disponer de un mapa hepático ecográfico para decidir la actitud terapéutica.
El tratamiento del quiste hidatídico por laparoscopia es controvertido por la posible diseminación peritoneal de la enfermedad. La esterilización previa con suero salino hipertónico o solución yodada al igual que en cirugía abierta evita esta complicación si se fisura el quiste. En el mismo acto quirúrgico la colecistectomía y colangiografía permiten detectar comunicaciones biliares y tratarlas con sutura, como ocurrió en dos de los casos.
Aunque la cirugía de metástasis hepáticas de cáncer no colorrectal no está completamente aceptada como indicación de resección hepática porque la enfermedad extrahepática suele estar presente21-22, en casos seleccionados la resección de la lesión hepática puede ofrecer supervivencia a largo plazo. Seleccionar aquellos casos en que la cirugía laparoscópica esté indicada puede ofrecer una recuperación más rápida con menor dolor.
La resección laparoscópica de las metástasis hepáticas de cáncer colorrectal es un tema de controversia actual ya que existe cierta complicación para obtener unos márgenes adecuados y un posible riesgo de diseminación de células malignas por el neumoperitoneo o de embolia gaseosa23. En todo caso debería realizarse por grupos con experiencia y dentro de exhaustivos protocolos de diagnóstico y seguimiento.
La cirugía laparoscópica puede ser una alternativa válida para tratar pacientes con hepatoma que asientan sobre un hígado cirrótico. Los tumores de pequeño tamaño y periféricos que son tributarios de resección son una buena elección para la cirugía laparoscópica. Con esta técnica se minimiza la sección de la circulación colateral y a priori disminuirá la ascitis y sus consecuencias en la herida quirúrgica que aparecen habitualmente en el postoperatorio.
Como ya se ha resaltado previamente5,19, la localización más favorable para la resección laparoscópica son los segmentos anteriores del lóbulo hepático derecho (V y VI) y los segmentos izquierdos (II, III, IV). Sólo el 19% de la serie no tenía esta localización y se encontraba en el segmento VII-VIII (quistes simples con una buena superficie periférica donde poder realizar la fenestración).
Otro criterio importante y que debe tenerse en cuenta en el caso de lesiones sólidas es el tamaño. El tamaño medio se situó en alrededor de 5 cm. En un caso, el tamaño de 20 cm no contraindicó la cirugía al tratarse de un adenoma hepático localizado en el segmento II-III al que se realizó una bisegmentectomía II-III.
En la serie se incluye 6 casos de conversión, 4 por una hemorragia. En uno de ellos, la lesión de la vena suprahepática izquierda provocó una hemorragia importante que se resolvió después de la conversión; en los otros 3 la hemorragia no era muy importante pero persistente y de difícil abordaje laparoscópico: el primero se trataba de un hemangioma de 10 cm localizado en el segmento V que sangró durante la disección, el segundo caso se trataba de un paciente con un hepatoma en hígado cirrótico con hipertensión portal, y el tercero era un caso de poliquistosis fenestrado que requirió una pequeña subcostal para controlar una zona de hemorragia del segmento V. En las tres últimas situaciones la conversión se decidió al no poder controlar el problema hemorrágico en menos de 5 minutos desde que se originara, en ninguno de estos casos fue necesario realizar una transfusión intra o postoperatoria.
En 2 casos se decidió convertir por una imposibilidad técnica para proseguir con la intervención.
El tiempo medio operatorio no superó las 2,70 h a pesar de tratarse inicialmente de cirugías complejas y que en 23 casos se asoció otra cirugía (18 colecistectomías y 4 otras). La recuperación general valorada por el inicio de ingesta oral, y por las necesidades de analgesia, debe considerarse como rápida. La estancia hospitalaria en más de 70% de los pacientes fue inferior a 5 días. Las complicaciones en 2 casos fueron importantes requiriendo una reintervención en las primeras 48 h. Una tercera reintervención fue para completar el tratamiento quirúrgico de un cistoadenoma confundido con un quiste y que el estudio histológico postoperatorio aconsejó reintervenir a la paciente. Este diagnóstico debería tenerse en cuenta al tratar cualquier lesión quística.
Destacar que no ha existido ningún caso de mortalidad. Todos estos datos no difieren de los publicados en la literatura médica20. Aunque a la embolia gaseosa está descrita en la literatura médica y existe un posible riesgo teórico en esta serie no ha habido ningún caso. A pesar de ello y para que el riesgo descienda de forma importante no debe sobrepasarse la presión de insuflación de dióxido de carbono por encima de 15 mmHg durante la transección hepática8.
Se demuestra pues, que las ventajas de la cirugía laparoscópica de otros órganos se mantienen en la cirugía hepática.
Sólo unos pocos centros han publicado su experiencia en grandes resecciones hepáticas con unos resultados aceptables. Para llegar a este nivel, el tratamiento de la enfermedad quística por vía laparoscópica puede ser un buen comienzo para el entrenamiento progresivo en cirugía hepática laparoscópica. Al incrementar la experiencia del cirujano en este campo, el próximo paso debería ser el abordaje laparoscópico de pequeñas lesiones sólidas en las ubicaciones antes mencionadas. La segmentectomía lateral izquierda debería ser la primera resección anatómica que se podría realizar durante su curva de aprendizaje5,12,17,20.
La aparición de nuevas tecnologías (bisturí harmónico, bisturí de argón, disector por ultrasonidos, Ligasure, etc.) que se incorporan a la cirugía laparoscópica de forma rápida permitirá por un lado tratar a un mayor número de pacientes y por otro facilitar que el número de cirujanos que utilicen el abordaje laparoscópico sea mayor. Probablemente nuestros 3 casos convertidos por hemorragia persistente podrían controlarse actualmente de forma eficaz con estos instrumentos.
En resumen, la cirugía laparoscopica de las lesiones hepáticas en casos seleccionados es técnicamente factible con baja morbilidad y nula mortalidad. Es aconsejable utilizarla en aquellas lesiones localizadas en segmentos II, III, IV, V y VI. En todo caso, las indicaciones quirúrgicas no deben variar por la introducción de esta técnica.
El cirujano debería estar entrenado tanto en cirugía hepática como en cirugía laparoscópica y es necesario disponer de ecografía intraoperatoria, así como conocer la tecnología adecuada.
Se hace necesario disponer de series amplias y controladas para conocer los resultados a largo plazo. Debido a que el número de pacientes no es grande estos estudios deben ser multicéntricos; el registro nacional es una buena alternativa para valorar y seguir la cirugía hepática realizada por vía laparoscópica en España.
En el Anexo 1 se presentan los participantes del proyecto.