Introducción
Los tumores neuroendocrinos (NE) son neoplasias poco frecuentes, de crecimiento muy lento y comportamiento biológico impredecible, que con frecuencia presentan, en el momento de su diagnóstico, metástasis hepáticas bilaterales que constituyen la principal causa de muerte en estos pacientes1,2.
En cuanto a su tratamiento se han descrito diferentes posibilidades terapéuticas, entre las que destacan la quimioterapia, mediante el empleo de análogos de la somatostatina, estreptozotocina, 5-fluorouracilo, gemcitabina, etc.; las técnicas de ablación, como la criocirugía, la alcoholización y la radiofrecuencia, o la quimioembolización hepática. Las tasas de supervivencia obtenidas con el empleo de estas medidas oscilan entre el 11 y el 40% a los 5 años1,3.
La resección quirúrgica es una alternativa excelente en el tratamiento de estas metástasis, y se han comunicado tasas de supervivencia a los 5 años del 46-76%1,4. Sin embargo, el hecho de que con frecuencia las metástasis de estos tumores sean múltiples y bilobares, hace que el número de pacientes candidatos a resección hepática sea inferior al 20%. Por esta razón, el trasplante hepático (TH) se ha considerado una alternativa terapéutica potencialmente curativa en estos pacientes2,5-8.
El empleo del TH en el tratamiento de las metástasis hepáticas de cualquier origen es muy discutido, pues la mayoría de los pacientes trasplantados por esta indicación presentan malos resultados debido a la diseminación tumoral temprana secundaria al efecto de la inmunosupresión. Sin embargo, y debido a su mejor comportamiento biológico, las metástasis de tumores NE podrían ser una buena indicación para el TH. A pesar de esto, no existe un claro consenso respecto de las indicaciones del TH en estos pacientes, como tampoco criterios bien definidos de selección de candidatos2,5-8.
El objetivo de este artículo es presentar nuestra experiencia con el TH en el abordaje de las metástasis hepáticas múltiples y bilaterales de tumores NE.
Pacientes y método
Entre enero de 1996 y enero de 2005, 8 pacientes, 4 de ellos varones, con una edad media de 45 años (rango, 30-62 años), fueron sometidos a TH por metástasis hepáticas múltiples y bilaterales de origen neuroendocrino, lo que supone el 1,3% de todos los trasplantes efectuados en nuestro servicio (n = 590) hasta esa fecha.
La localización más frecuente del tumor primario fue la pancreática, con 5 casos (3 en la cola [1 carcinoide, 1 gastrinoma y 1 NE no funcionante NE-NF] y 2 casos en cabeza de páncreas [ambos NE-NF]). Los 3 casos restantes, todos carcinoides, se localizaron en el intestino delgado (2), el íleon y la válvula ileocecal, mientras que el tercero era de localización pulmonar.
En 6 casos las metástasis hepáticas fueron sincrónicas respecto del tumor primario y sólo en 2 casos se presentaron de forma metacrónica.
En 4 casos (3 carcinoides y 1 gastrinoma) existían síntomas relacionados con una producción hormonal excesiva.
El tratamiento de los tumores primarios fue, respecto al TH, secuencial en 6 casos, es decir, que se trató en una primera intervención el tumor primario y posteriormente el TH (2 pancreatectomías corporocaudales, 2 procedimientos de Whipple, 1 lobectomía pulmonar superior derecha y 1 hemicolectomía derecha), y simultáneo en los 2 casos restantes (resección de intestino delgado por carcinoide y 1 pancreatectomía corporocaudal en el caso restante). Sólo en 1 caso, carcinoide ileal, el tumor primario fue identificado en el curso del TH.
En la tabla 1 se describen de forma detallada los 8 casos que componen la serie (figs. 1-3).
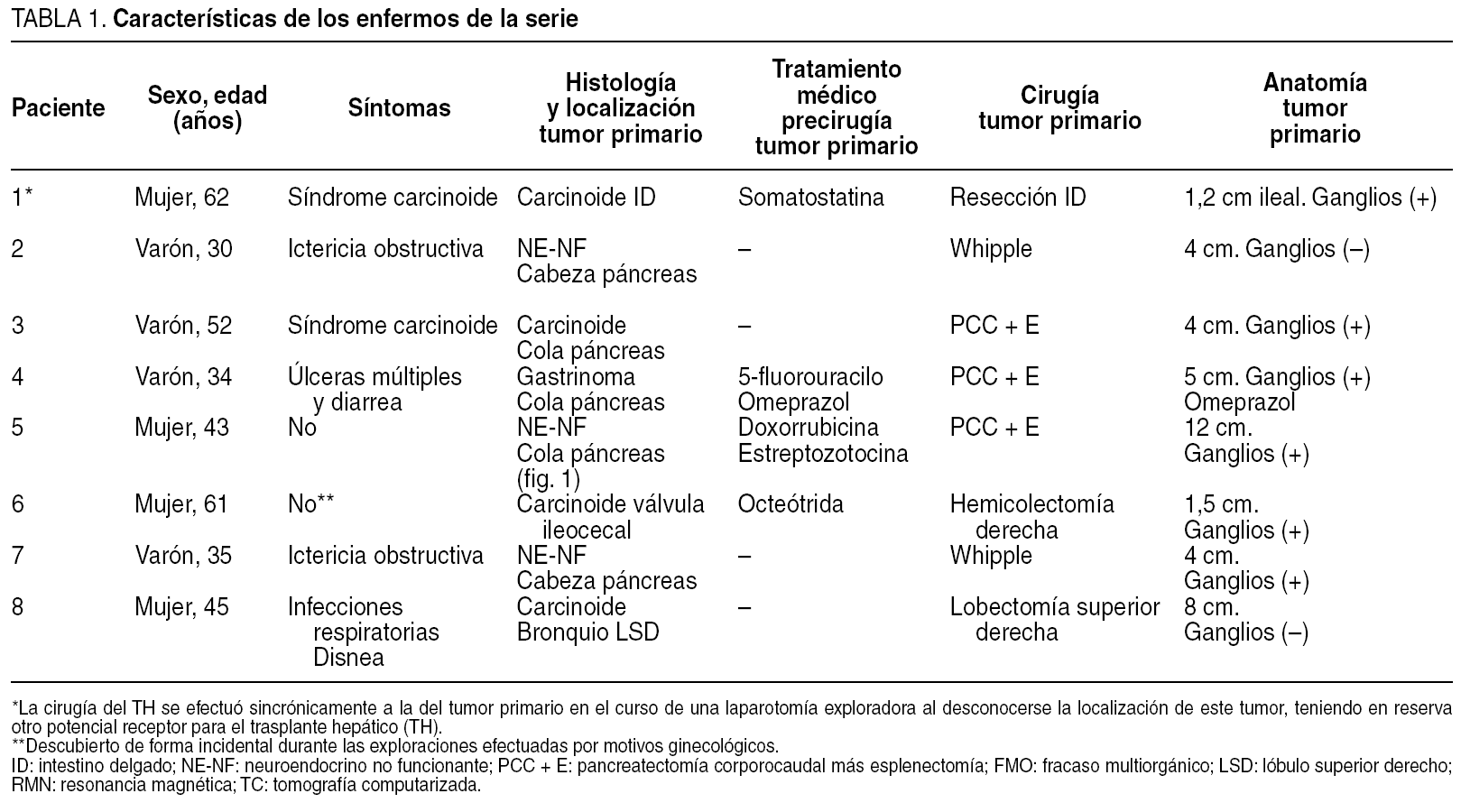
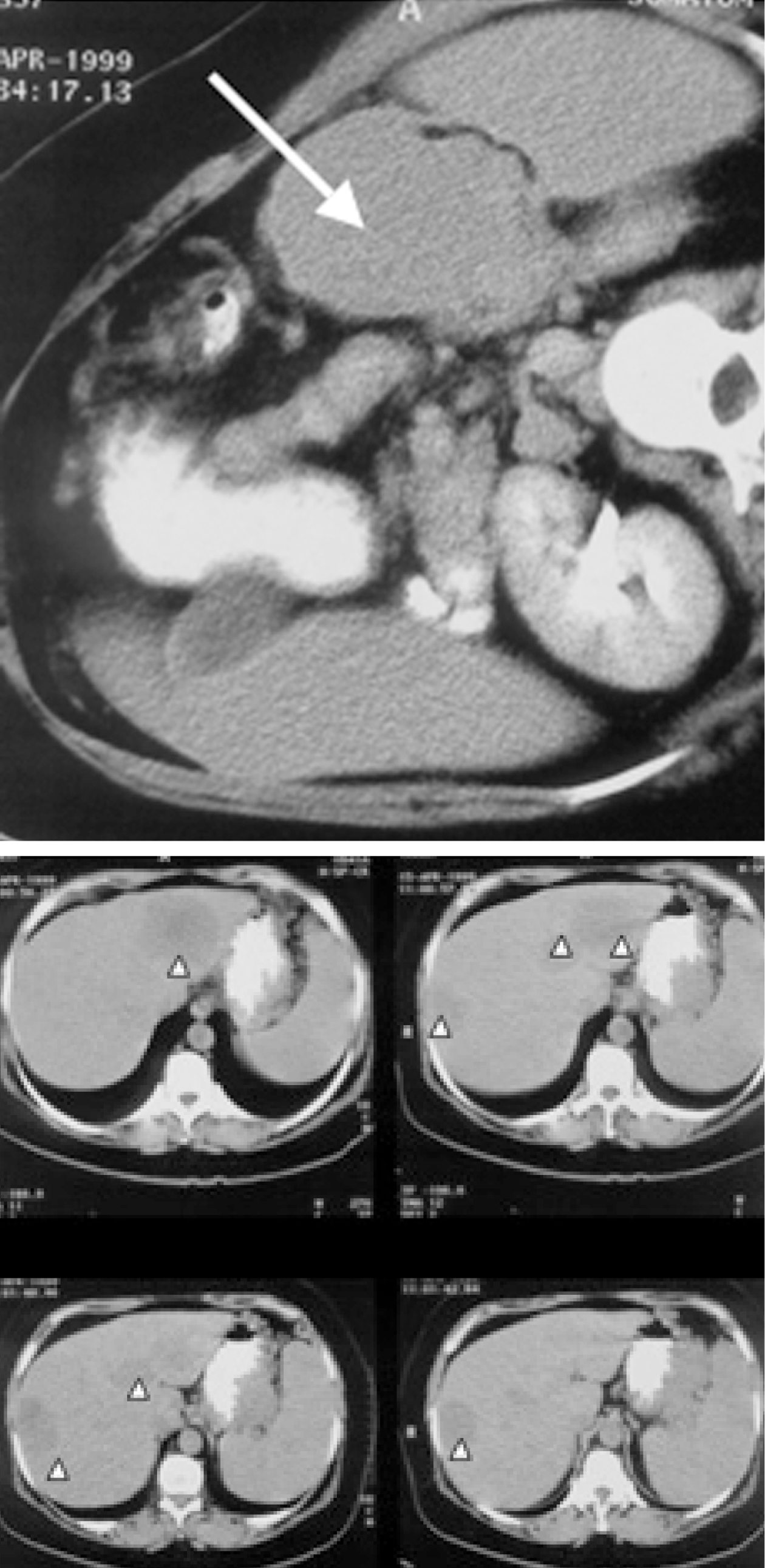
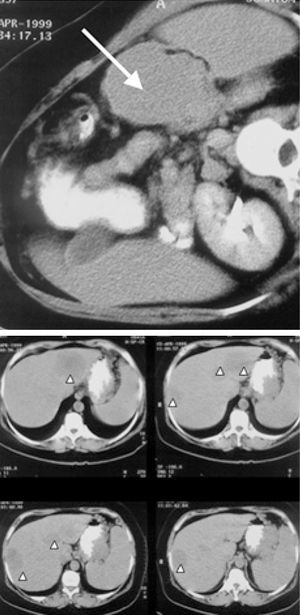
Fig. 1. Tomografía computarizada (TC) abdominal del caso 5 antes de ser sometida a resección pancreática y trasplante hepático. Se aprecia una gran masa tumoral en la cola del páncreas adyacente al bazo (flecha), y el hígado con múltiples LOE sugestivas de metástasis múltiples bilobares (puntas de flecha).
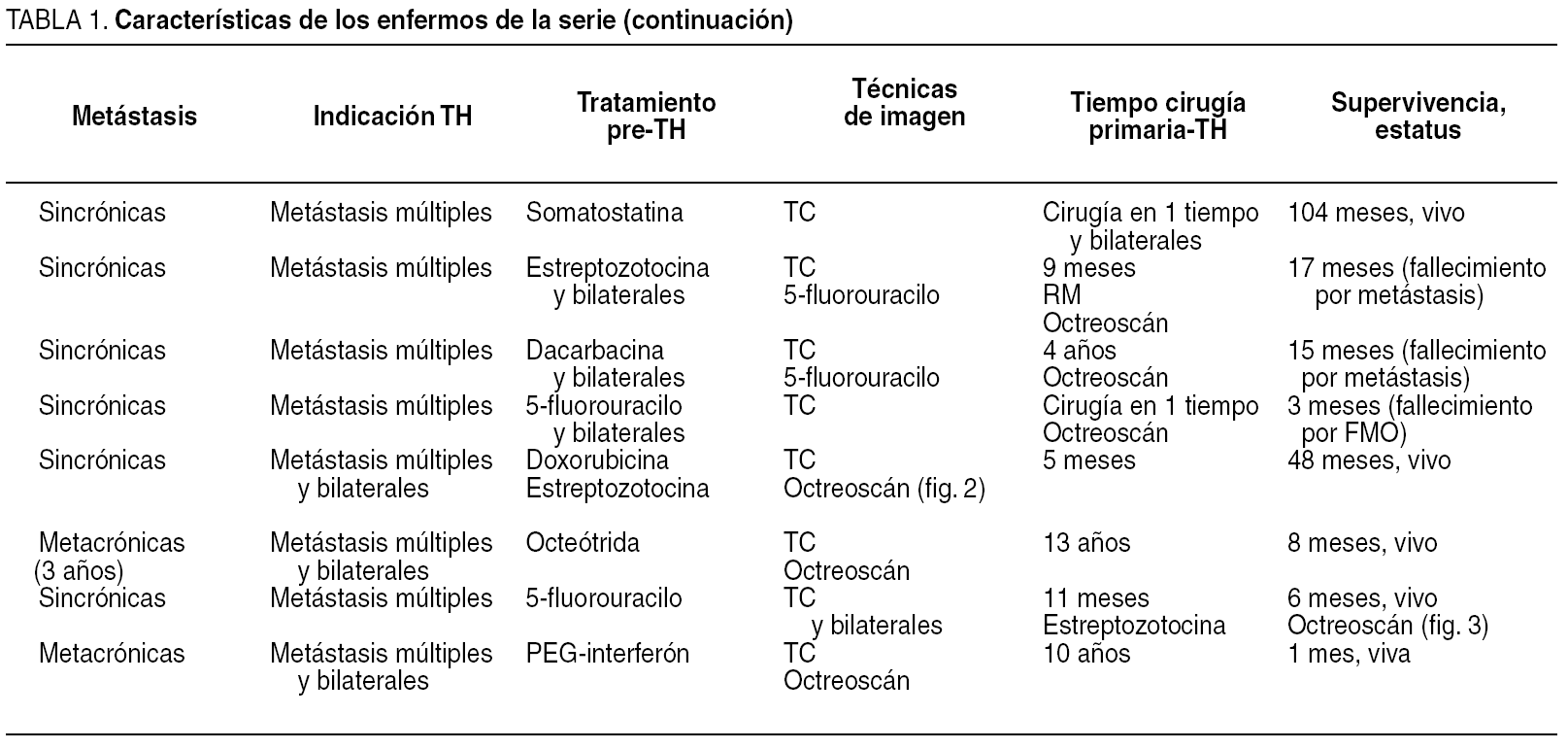
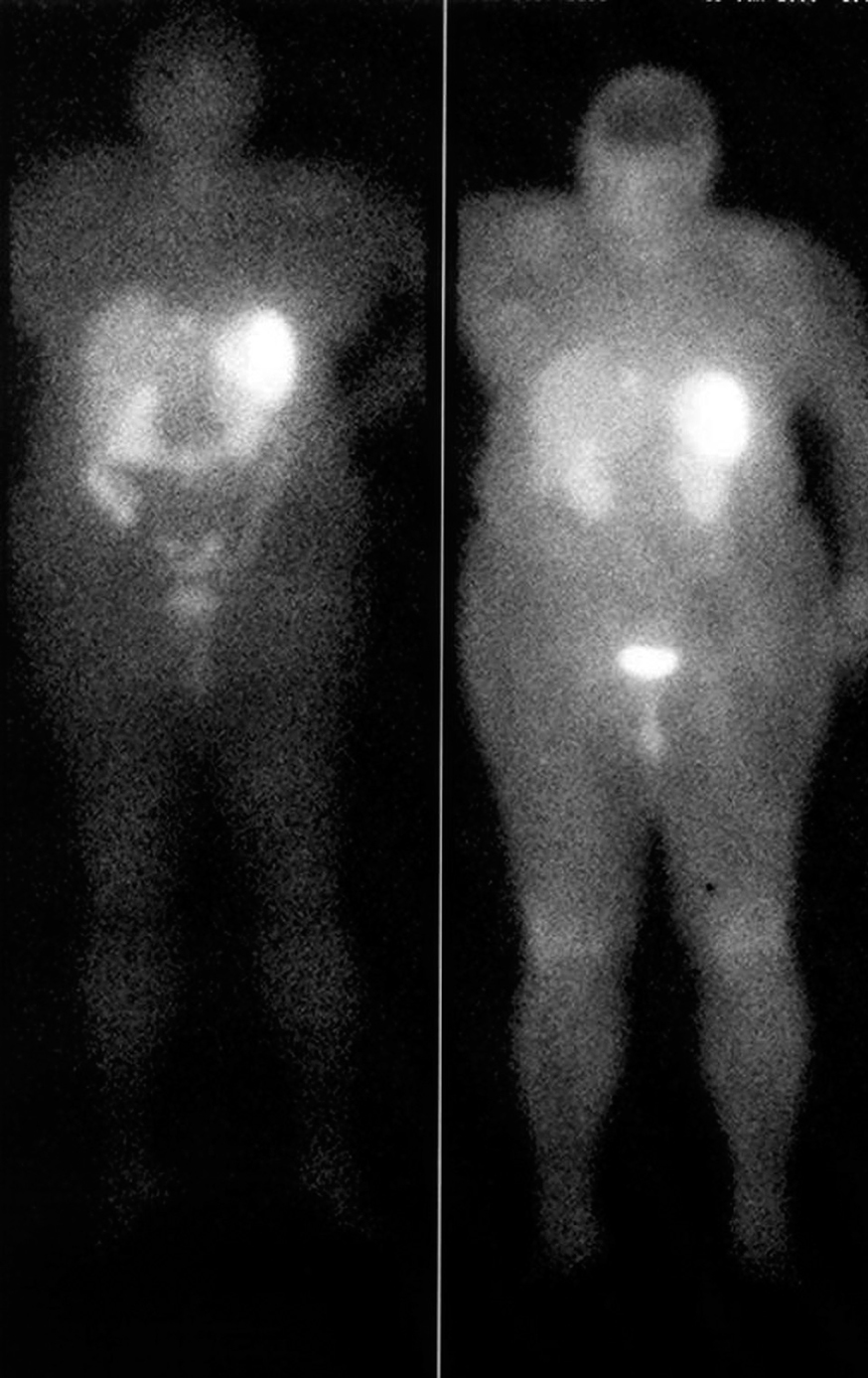
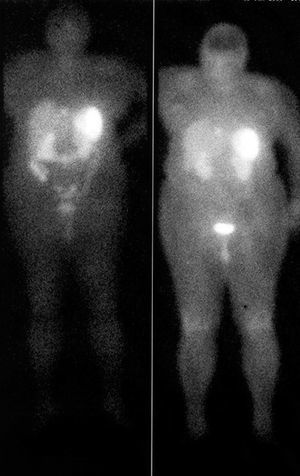
Fig. 2. Octreoscán de la paciente 5 antes de la resección pancreática y el trasplante hepático. Se aprecian pequeños focos captantes en el hígado y una gran zona de captación encima del polo renal izquierdo que corresponde al tumor primario localizado en la cola pancreática.
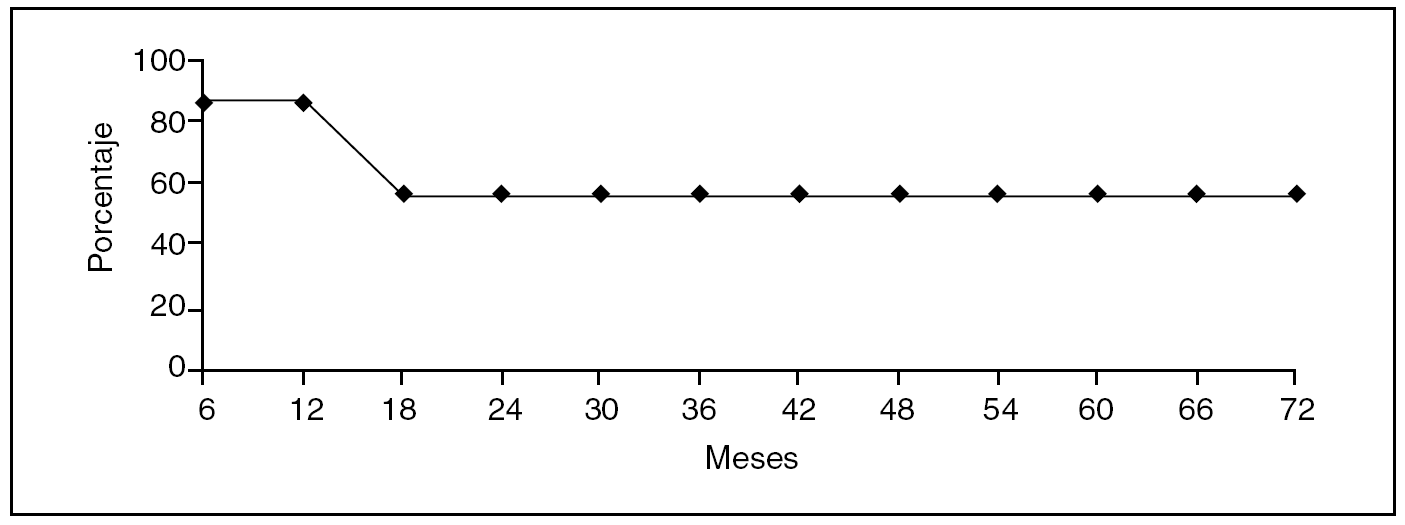
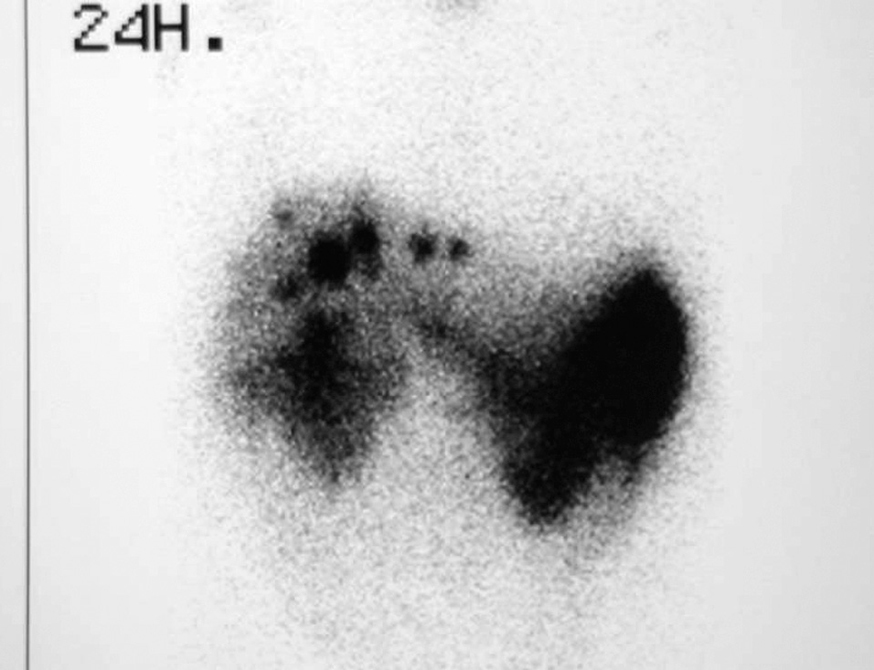
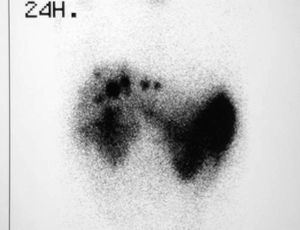
Fig. 3. Octreoscán del paciente 7 tras la duodenopancreatectomía cefálica antes de ser expuesto a trasplante hepático. Se aprecian múltiples focos de captación localizados de forma exclusiva en el hígado.
Resultados
De los 8 pacientes, 6 desarrollaron algún tipo de complicación postoperatoria: 3 casos desarrollaron un episodio de rechazo agudo durante el postoperatorio inmediato que se resolvió tras la administración de bolos de corticoides; 2 casos presentaron sendos episodios de colangitis aguda por Staphylococus epidermidis y que se resolvieron mediante antibioticoterapia, y finalmente, 1 paciente sufrió una bacteriemia secundaria a la infección por S. epidermidis del catéter central del que era portador.
Sólo 1 paciente, un gastrinoma de cola de páncreas, falleció por complicaciones técnicas relacionadas con el TH al desarrollar una trombosis de la arteria hepática, lo que supone una mortalidad del 14%.
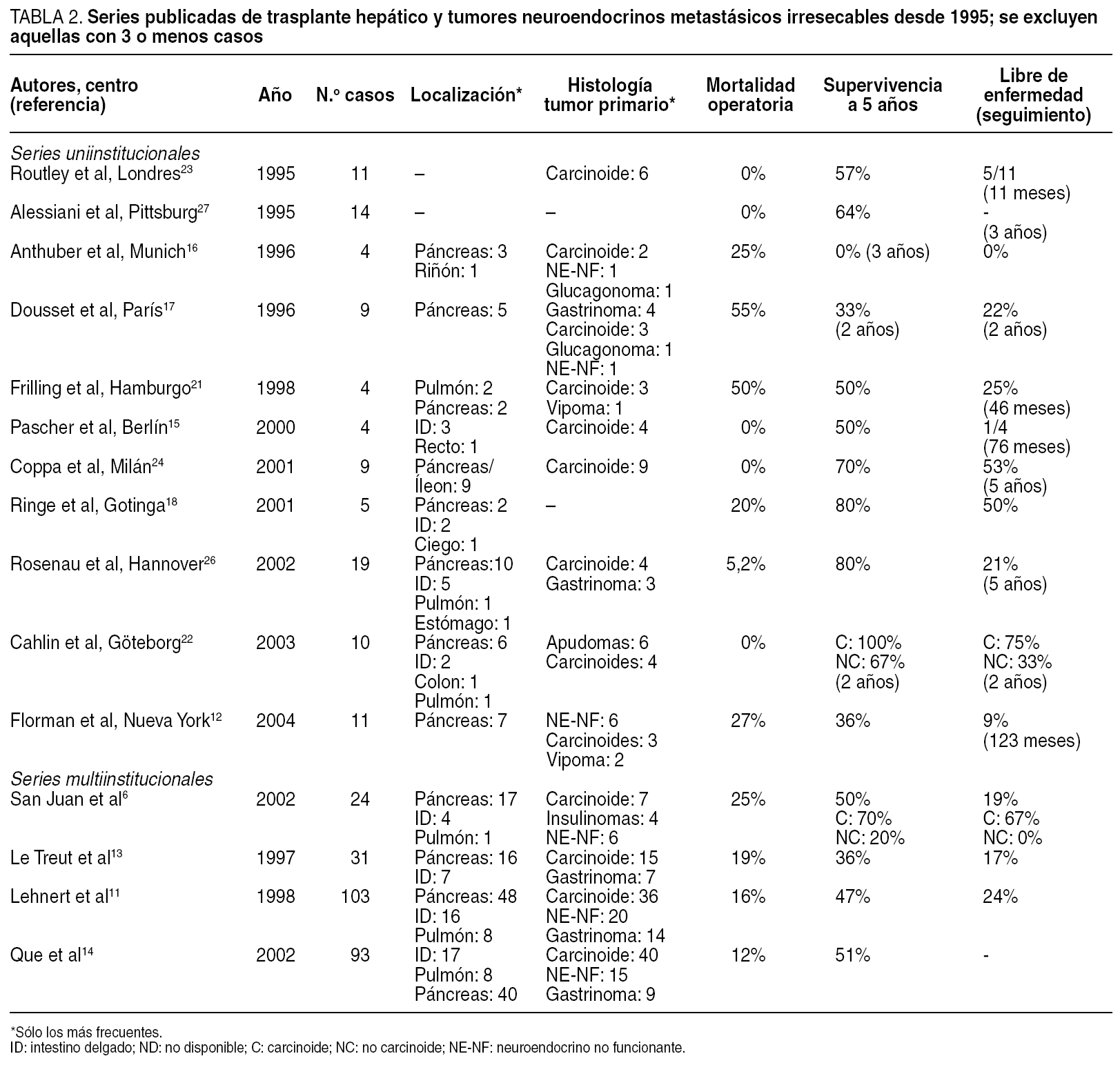
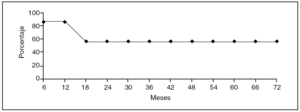
Tras un seguimiento medio de 3 años (1-72 meses), 2 pacientes han fallecido por recurrencia tumoral a los 15 meses (NE-NF de cabeza de páncreas) y 17 meses (carcinoide de cola de páncreas) post-TH, lo que supone una tasa de recurrencia tumoral del 33%. El resto de los pacientes, 5 casos, están vivos y libres de enfermedad. La tasa de supervivencia actuarial a 1 y 3 años fue del 86 y el 57%, respectivamente (fig. 4).
Fig. 4. Curva de supervivencia actuarial de los enfermos de la serie en meses.
Discusión
El empleo del TH en el tratamiento de las metástasis hepáticas múltiples y bilaterales de cualquier tipo ha sido siempre muy discutido debido a la alta tasa de recurrencias existentes y a la escasa supervivencia obtenida, a los que debemos sumar la escasez de órganos disponibles1,6. Así, en un documento de consenso de 19949, se consideraba a las metástasis hepáticas de origen gástrico, colorrectal o de mama, como una contraindicación formal para el TH. Sin embargo, ya en ese mismo documento se aceptaban como indicación para trasplante, debido a sus iniciales mejores resultados, las metástasis de tumores NE.
Esta buena aptitud se relaciona con el peculiar comportamiento biológico que estas metástasis exhiben. Así, la enfermedad metastásica suele quedar confinada al hígado durante largos períodos, lo que explica que las tasas de supervivencia de estos pacientes, aún sin ser sometidos a ningún tipo de tratamiento, alcancen el 30% a los 5 años5,6,10,11. Además, este carácter ofrece una ventana terapéutica no disponible en otro tipo de metástasis2,5-8.
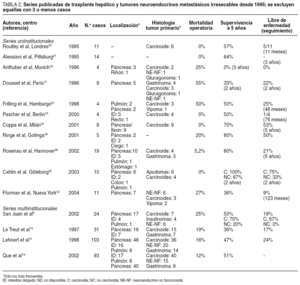
A pesar de lo expuesto, la indicación para TH de las metástasis de tumores NE está basada en los resultados publicados por número muy reducido de series, todas ellas de carácter retrospectivo, que incluyen un escaso y heterogéneo número de pacientes con criterios de selección muy variados5,12. En la tabla 2 se detallan las principales series publicadas desde 1995 hasta la fecha. Tan sólo disponemos de 4 estudios con suficiente número de enfermos como para obtener conclusiones válidas: una serie multiinstitucional francesa y otra española, y dos análisis de las series publicadas en la literatura mundial. Le Treut et al13 publicaron en 1997 una serie de 31 casos con una supervivencia del 36% a los 5 años. En España, San Juan et al6, en 2002, sobre un total de 8.173 TH, describieron 24 casos con una supervivencia y una tasa de recurrencia a los 5 años del 50 y el 81%, respectivamente. Lehnert11, en 1998, en un análisis de 103 casos, comunicó una supervivencia media a los 5 años del 47%, la mitad de ellos libre de enfermedad. Finalmente, Que et al14, en otro análisis con 93 casos, comunicaron una supervivencia a los 5 años del 51%. Estos resultados confirman que el empleo del TH puede lograr unas buenas tasas de supervivencia. Sin embargo, del análisis de estos estudios y de los datos aportados por las diferentes series publicadas, podemos identificar dos grandes problemas: altas tasas de recurrencia y morbimortalidad técnica también muy elevada. Estos 2 factores junto a la escasez de órganos disponibles, obliga a identificar factores de buen pronóstico y a seleccionar los candidatos para trasplante en base a los mismos11,13,15,16.
La mortalidad operatoria del TH en estos pacientes alcanza tasas del 10-24% y se relaciona con la gran dificultad técnica del procedimiento11,17, que tiene su origen en 2 hechos: primero, que se está trasplantando enfermos previamente operados, la mayoría por tumores pancreáticos, lo que hace que el campo operatorio sea más dificultoso, y segundo, que en muchas series el TH se efectúa de forma sincrónica al tratamiento del tumor primario, lo que condiciona una mayor morbimortalidad, especialmente si el tumor primario exige de una resección pancreática. Otras veces la dificultad técnica estriba, tal y como ocurre en muchas series, en que se efectúa un trasplante multivisceral, que posee per se una alta tasa de complicaciones7,8,13. Lehnert11 identificó la presencia de estos factores técnicos, así como a una edad > 50 años, como factores de riesgo de mortalidad (hasta cinco veces superior), y se calcula que el grupo de pacientes que no presenta estos factores posee una supervivencia a los 5 años > 60%, mientras que es < 40% en caso de existir sólo un factor de riesgo o del 10% al año si existen ambos factores. A la vista de estos datos y de los derivados de nuestra propia experiencia (caso 4), en la actualidad sólo indicamos el TH en caso de no existir los factores de riesgo antes descritos.
Un hallazgo común en la mayoría de las series publicadas es la alta tasa de recurrencias, con tasas de supervivencia libre de enfermedad del 17-24%5,7,8,13,17-20. Factores tales como la aceleración de la proliferación celular neoplásica inducida por la inmunosupresión o la presencia de enfermedad neoplásica extrahepática no detectada en el momento del TH, parecen ser su causa5,7,8,13,17-20.
La reducción de la morbimortalidad operatoria, así como de las tasas de recurrencia, puede lograrse mediante la aplicación de una estrategia de cirugía en dos tiempos o "two-step", esto es, tratar en una primera intervención el tumor primario, y unos meses después efectuar el TH5,13,15,17-19, tal y como hemos hecho en la mayoría de los enfermos de nuestra serie. Esta estrategia posee como ventajas:
1. Permitir una evaluación exhaustiva durante la primera intervención de la cavidad abdominal y por ello descartar enfermedad extrahepática.
2. Permitir un tiempo de espera entre el tratamiento del tumor primario y el de las metástasis durante el que se puede confirmar la "estabilización" de la enfermedad hepática y aplicar tratamientos quimioterápicos19.
3. Disminuir el riesgo quirúrgico del TH, especialmente en enfermos con tumores pancreáticos, aunque no debe desestimarse, tal y como hemos comentado, la dificultad técnica que supone reintervenir a un paciente con una cirugía extensa del compartimento supramesocólico. La cirugía sincrónica, no sólo es más agresiva técnicamente, si no que impide, al no existir intervalo alguno, conocer la naturaleza biológica del tumor, pues puede ocurrir que las metástasis sincrónicas sean reflejo de una mayor agresividad tumoral6,19.
La ausencia de enfermedad extrahepática, incluida la ausencia de enfermedad ganglionar fuera de los límites quirúrgicos del TH, es condición obligada para el TH12,19. La cirugía en dos tiempos permite confirmar este hecho, no sólo al permitir una adecuada exploración de la cavidad abdominal, si no porque permite, durante el intervalo hasta el trasplante, la realización de pruebas de imagen como la tomografía computarizada (TC), la resonancia magnética (RM), o el octreoscán, esta última de gran valor en el cribado de enfermedad extrahepática12,13,19,21. En este sentido, debemos destacar el papel clave que desempeña, a nuestro juicio, el octreoscán en la detección de metástasis extrahepáticas, debido a su elevada sensibilidad.
Ya hemos comentado que las series disponibles no permiten definir de forma clara los factores pronósticos que pueden ayudar a una mejor selección de candidatos. Algunos autores argumentan que los tumores pancreáticos poseen un peor pronóstico que los no pancreáticos22. Es probable que estas diferencias tengan su origen en las diferentes tasas de morbimortalidad asociadas con los procedimientos necesarios para tratar los tumores primarios. Existe gran controversia respecto si los tumores carcinoides poseen17, o no23, un mejor pronóstico que los no-carcinoides11,13,21. En este sentido, cabe comentar que el grupo de Milán24 sólo indica el TH en tumores carcinoides cuyo tumor primario drene por porta, con menos del 50% de reemplazo tumoral hepático, con enfermedad estable durante el tiempo de espera y en ausencia de enfermedad extrahepática. Los resultados publicados en base a estos criterios de selección son extraordinarios, con tasas de supervivencia y de supervivencia libre de enfermedad a los 5 años del 70 y el 53%, respectivamente.
Recientemente, se han identificado el Ki-67 y la E-cadherina como factores pronósticos inmunohistoquímicos de primera magnitud que permitirían una adecuada selección de enfermos25,26. Así, la supervivencia para enfermos con Ki67 bajo y tinción regular para la E-cadherina fue del 100% a los 8 años frente a una supervivencia del 0%, si la expresión del Ki67 era alta o la expresión de E-cadherina era aberrante26.
A pesar de los prometedores resultados iniciales del TH en el manejo de las metástasis hepáticas de tumores NE, nuestros resultados, así como los publicados en la literatura mundial, nos obligan a ser muy cuidadosos con su indicación. La individualización a la hora de optar al TH es clave para obtener buenos resultados. Si bien las series son cortas, parece que se han definido diversos factores pronósticos que pueden ayudar a esa mejor selección de enfermos.