Las perforaciones esofágicas son infrecuentes y suelen asociarse a una elevada morbimortalidad1. La etiología más frecuente es la provocada por las exploraciones endoscópicas2, seguida de la ingestión de cuerpos extraños, síndrome de Boerhaave y los traumatismos químicos. El tratamiento de estos pacientes depende de su estado general y de la situación clínica, precisando, en ocasiones, tratamiento quirúrgico.
Presentamos 3 casos de pacientes con perforación esofágica tratados en nuestro centro de forma conservadora durante los últimos dos años.
Caso 1Varón de 58 años con arritmia cardiaca y dolor centrotorácico con sensación de desgarro en zona epigástrica, tras la ingestión de carne. Se encontraba clínicamente estable, sin disnea ni taquicardia y con exploración abdominal normal. No presentaba alteraciones electrocardiográficas ni analíticas, aunque la radiografía de tórax y la tomografía computarizada (TC) mostraron un derrame pleural izquierdo y neumomediastino. Tras un tránsito esofagogástrico (TEG) con contraste hidrosoluble (Gastrografin®) sin evidencia de fuga, la endoscopia mostró un fragmento de carne y hueso adherido a la pared esofágica en su tercio inferior, que tras ser movilizado permitió visualizar una perforación de 1,5cm. Se instauró tratamiento conservador con antiobioterapia (Tigeciclina), dieta absoluta, nutrición enteral por sonda nasoyeyunal y drenaje del derrame pleural, demostrándose en el líquido extraído niveles elevados de amilasa y del número de leucocitos. Se colocó una prótesis autoexpandible metálica cubierta, la cual migró en dos ocasiones a la cavidad gástrica, lo que provocó una hemorragia autolimitada que obligó a retirarla. Tras 4 sesiones de sellado endoscópico de la perforación con pegamento de fibrina (Tissucol®) y un nuevo tránsito esofágico sin fuga de contraste, el paciente inició la alimentación oral y fue dado de alta después de 54 días, permaneciendo asintomático al cabo de un mes de seguimiento.
Caso 2Varón de 43 años con hepatopatía enólica y varices esofágicas que consultó por hemorragia digestiva alta. Fue tratado en principio con ligaduras y esclerosis, terminando con la colocación de una sonda de Sengstaken-Blackemore para el control hemostático definitivo. Tras su retirada a las 72h, el paciente presentó fiebre y la TC mostró una colección de 6cm en el hemitórax izquierdo en posición posterobasal. El TEG evidenció una fuga de contraste contenida y de pequeño volumen, mientras que la endoscopia visualizó una perforación esofágica de más de 1cm en cara posterior de esófago medio. Ante la estabilidad clínica del paciente, se procedió al drenaje torácico de la colección, manteniendo al paciente en dieta absoluta con nutrición enteral por sonda nasoyeyunal y antibioterapia (Tigeciclina). Posteriormente se realizó una derivación portosistémica (TIPS). Después de 3 sesiones de sellado endoscópico con Tissucol®, el paciente evolucionó favorablemente, demostrándose el cierre completo de la fístula tras un nuevo control endoscópico y radiológico. Posteriormente inició la alimentación oral y fue dado de alta a los 69 días de su ingreso. Desde entonces ha permanecido asintomático (tres meses de seguimiento).
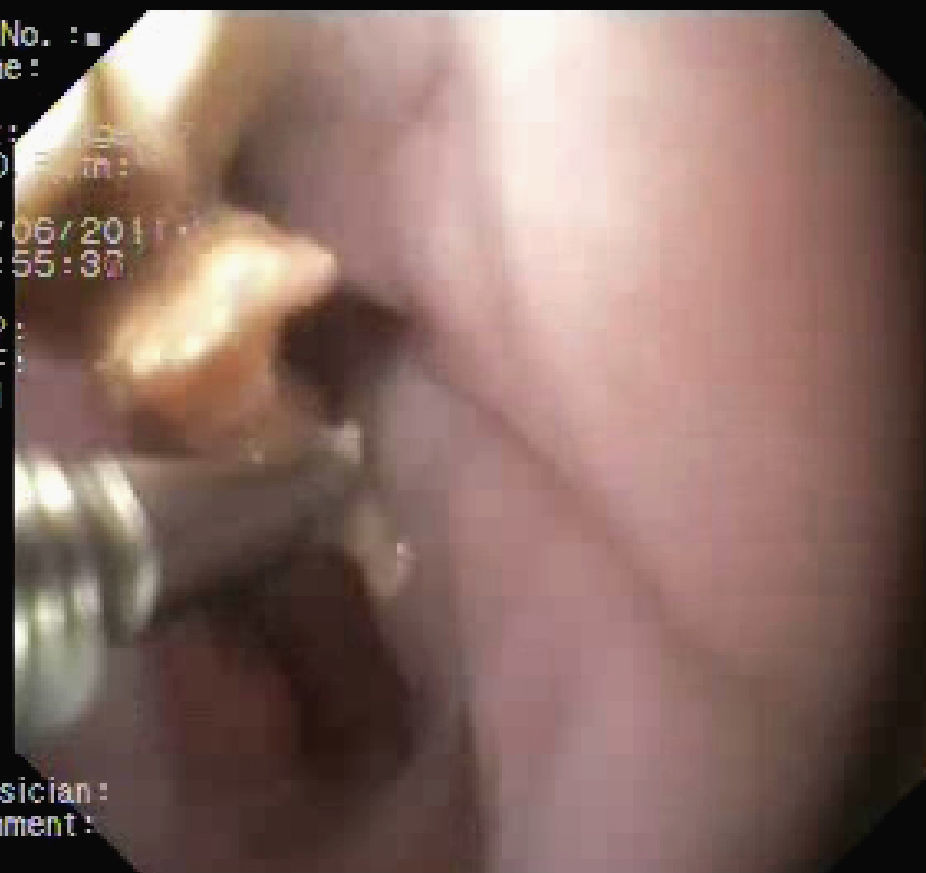
Caso 3Varón esquizofrénico de 44 años remitido por ingestión de cuerpos extraños y vómitos. El paciente se encontraba estable, sin disnea, sepsis ni signos de irritación peritoneal. La endoscopia digestiva visualizó un orificio fistuloso de aproximadamente 1cm en la unión gastroesofágica y un cuerpo extraño de apariencia plástica en estómago, que pudo fragmentarse y extraerse (fig. 1). El TEG evidenció una fuga lineal de pequeño volumen en esófago distal, y la TC una pequeña condensación basal derecha que no requirió drenaje. Se instauró tratamiento antibiótico (piperacilina-tazobactam), nutrición parenteral, reposo digestivo y 4 sellados endoscópicos con Tissucol®. La evolución fue favorable y, ante la no evidencia de fístula en el control radiológico, fue dado de alta a los 45 días de su ingreso. Desde entonces (6 meses) ha permanecido asintomático y en la endoscopia se visualizó una estenosis franqueable sin orificio fistuloso.
El tratamiento quirúrgico de las perforaciones esofágicas con laparotomía y/o toracotomía, desbridamientos, drenajes y ostomías de protección y alimentación enteral o parenteral se asocia a una morbimortalidad elevadas1, aunque es la única alternativa en pacientes con afectación clínica importante o estado de shock séptico. Sin embargo, en pacientes clínicamente estables, que suelen cumplir los criterios clásicos de Cameron3 y Altorjay4 con fugas contenidas sin sepsis ni obstrucción o tumoración, el tratamiento conservador «agresivo», basado en dieta absoluta, drenajes toracomediastínicos, alimentación enteral o parenteral total y empleo de antibioterapia de amplio espectro, es una opción válida y menos agresiva5, con una tasa de curación cercana al 90% y una mortalidad menor al 5%6. En estos casos, es imprescindible mantener una vigilancia estrecha del paciente y ante un empeoramiento clínico o radiológico, así como ante la aparición de signos de sepsis grave, se debe proceder a la intervención quirúrgica.
El diagnóstico suele realizarse mediante radiología con contraste o TC, siendo controvertido el empleo de la endoscopia, ya que, supuestamente, podría incrementar el tamaño de la perforación y la contaminación mediastínica. Sin embargo, con el avance en medidas de seguridad y la colaboración de endoscopistas expertos, esta técnica es una opción segura que permite establecer con altas sensibilidad y especificidad el diagnóstico correcto, la localización y el tamaño de la perforación, así como detectar lesiones no sospechadas7, extraer cuerpos extraños y colocar sondas de nutrición enteral, sustancias sellantes o prótesis.
Con el empleo de prótesis cubiertas se han descrito resultados esperanzadores, aunque pueden producirse complicaciones (hemorragia, aumento del tamaño de la perforación, fistulización a estructuras vecinas, etc.)8 lo que obliga a nuevas exploraciones, recolocaciones o extracciones, como sucedió en uno de nuestros casos. Otras opciones, como la aplicación de clips, se han publicado como series aisladas de casos, presentando tasas de curación superiores al 90% y disminución de los días de estancia hospitalaria comparadas con el tratamiento quirúrgico9.
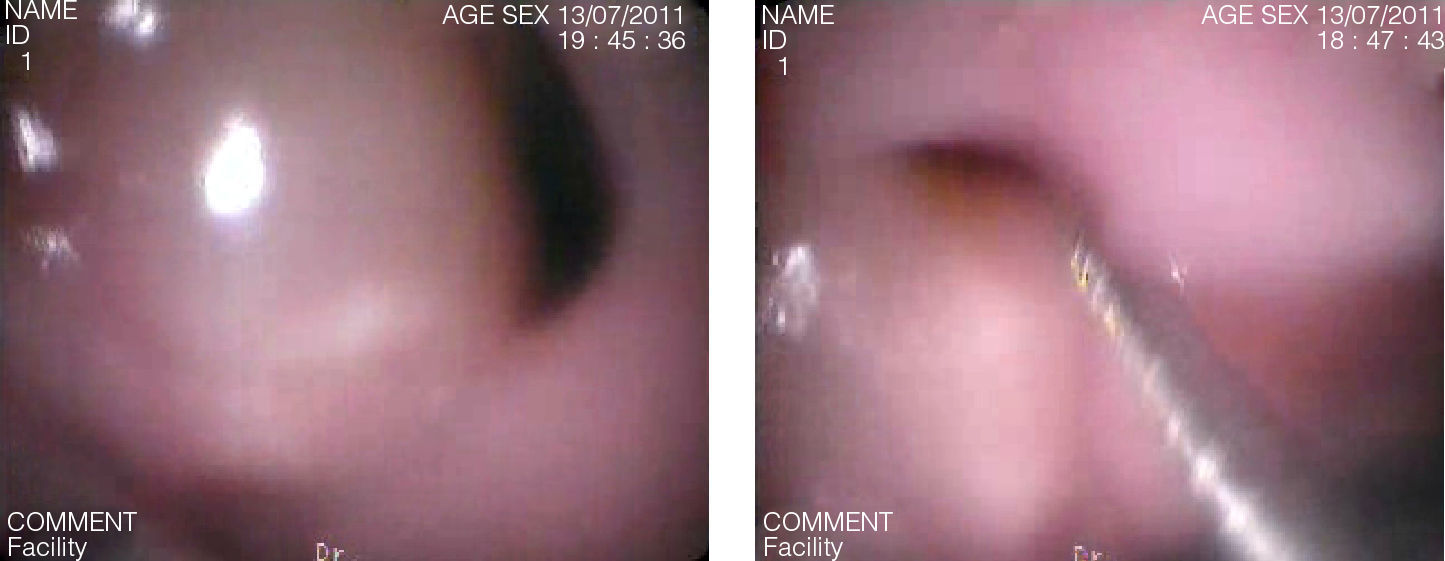
La aplicación de pegamentos de fibrina es una técnica segura con resultados aceptables y menos morbilidad, siendo necesario identificar el orificio y proceder a su limpieza y legrado para una correcta aplicación (fig. 2). Suelen precisarse varias sesiones para conseguir el cierre completo del orificio, mostrando algunas series buenos resultados en orificios más pequeños de los que nosotros presentamos10. En el tratamiento de las fístulas traqueoesofágicas, se ha demostrado que en torno al 50% permanecen cerradas tras el sellado endoscópico, siendo frecuentes las recurrencias en el primer año11.
Por lo tanto, el tratamiento conservador «agresivo» en pacientes con perforación esofágica y estabilidad clínica, es una opción terapéutica que consigue cifras de supervivencia elevadas y la cicatrización de la lesión en muchos de los casos.