Introducción. Los autores presentan un estudio prospectivo sobre el tratamiento quirúrgico de la hernia de la ingle por laparoscopia mediante el procedimiento de la hernioplastia transabdominoperitoneal (TAPP), desde enero de 1992 a diciembre de 1997.
Pacientes y método. Se describe el protocolo de actuación quirúrgica y el seguimiento durante 6 años de 120 pacientes operados de 138 hernias de la ingle mediante la técnica de la hernioplastia transabdominoperitoneal por vía laparoscópica.
Resultados. Se valoran satisfactoriamente los resultados tras la observación del bajo porcentaje de complicaciones a corto y a largo plazo, la reducción de la estancia hospitalaria, que ha sido de 24 h en el 64% de los pacientes, el bajo índice de recidivas (0,7%), la disminución del dolor postoperatorio y la reinserción laboral precoz del paciente tras un seguimiento del 99% de los pacientes al año y del 63,5% a los 4 años.
Conclusiones. La hernioplastia transperitoneal por vía laparoscópica es una técnica poco invasiva que permite la reparación de la pared posterior de la región inguinal sin tensión y a distancia, siendo más rápida la recuperación del paciente y su reinserción laboral que con las técnicas convencionales. Además, puede considerarse como una técnica de elección en el tratamiento de la hernia inguinal recidivada.
Introduction. A prospective study of the surgical treatment of inguinal hernia by means of transabdominal preperitoneal (TAPP) repair is reported.
Patients and method. The authors describe the surgical protocol and follow-up in 120 patients who were treated for 138 hernias between January 1992 and December 1997 by means of the laparoscopic TAPP technique.
Results. Follow-up studies in 99% of the patients at one year and in 63.5% at 4 years revealed a satisfactory outcome given the low rate of short and long-term complications, the reduction in the hospital stay by 24 hours in 64% of the patients, the low recurrence rate (0.7%), the decrease in postoperative pain and the early return of the patient to his or her professional activities.
Conclusions. Laparoscopic TAPP is a minimally invasive technique that enables the remote, tension-free repair of the posterior wall of the inguinal region. It is also associated with more rapid patient recovery and return to professional activities than conventional techniques. Moreover, it should be considered the technique of choice in the treatment of recurrent inguinal hernia.
Introducción
La reparación quirúrgica de las hernias inguinocrurales ha sido un tema desde siempre muy debatido entre las diferentes escuelas quirúrgicas4,6,16. La variedad de teorías existentes en la bibliografía que justifiquen la etiología de la hernia ha favorecido, a su vez, la controversia entre las múltiples opciones quirúrgicas6,16,18.
La teoría actual, y compartida por muchos autores, se basa en el hecho de aceptar la existencia de una fisiopatología de la región inguinal que se explica por la acción esfinteriana de los elementos del orificio profundo, al ocultarse debajo del oblicuo menor tras la contracción del músculo transverso13; o el mecanismo de "cortina" por la contracción de los músculos anterolaterales del abdomen, en su conjunto, al aproximar el arco del transverso al ligamento inguinal, cerrando los espacios13; o bien la resistencia de la fascia transversalis y su engrosamiento, que condicionará el tratamiento reparador de la hernia.
Todo ello conlleva el concepto del cierre "sin tensión"5 para garantizar la fisiopatología de la región13. La incorporación de las prótesis o mallas ha permitido ofrecer la solución técnica a este problema5-8.
En los últimos años, la aplicación de la cirugía laparoscópica ha permitido ofrecer una nueva expectativa, ya que no sólo permite la colocación de una malla sin tensión, sino que además permite colocarla en la auténtica zona débil de la región inguinal: su pared posterior12. Así, las fositas peritoneales media y lateral quedan separadas de la musculatura de la pared anterolateral del abdomen por una ancha prótesis artificial de fácil colocación.
Asimismo, esta técnica cumple con dos criterios más, a nuestro entender, fundamentales: por un lado, ser una técnica microinvasiva que evita la lesión de los ramos nerviosos de la pared abdominal y la infección de la región inguinal, disminuyendo el dolor postoperatorio y mejorando el bienestar del paciente6, y por otro lado, la posibilidad de realizarla a distancia de la región debilitada, de la región inguinal5, actuando desde las puertas de entrada periumbilicales, lo que permite una rápida recuperación del paciente y, con ello, una reintegración profesional temprana4.
Pacientes y método
Han sido intervenidos 120 pacientes, con un total de 138 hernias inguinocrurales de las cuales 57 eran izquierdas y 81 derechas. Entre los pacientes, 109 eran varones (91%) y sólo 11 mujeres (9%). La edad media fue de 63 años, con un rango entre los 16 y los 81 años.
La técnica empleada se ha protocolizado de la siguiente manera:
1. Estudio preoperatorio habitual que incluye la exploración de la región inguinal y la identificación del tipo de hernia (criterios de Nyhus).
2. Una dosis preoperatoria de antibioterapia profiláctica, media hora antes de la intervención.
3. Anestesia general en todos los casos.
4. Hasson subumbilical como puerta de entrada inicial, por laparotomía.
5. Trocar de 12 mm en vacío derecho y trocar de 5 mm en vacío izquierdo.
6. Exploración abdominal para descartar otras enfermedades.
7. Exploración local bilateral de la región inguinal, valo ración del orificio profundo y la pared posterior (criterios de Nyhus).
8. Introducción de gasa o torunda para posible control hemostático inmediato y disección de la fascia transversalis.
9. Apertura del peritoneo para descubrir los elementos de la pared posterior de la región inguinal: ligamento de Cooper, tendón conjunto (10 cm), disección de los vasos epigástricos y del cordón espermático.
10. Resección o no del saco peritoneal según el tamaño.
11. Colocación de una prótesis de polipropileno en todos los casos, de distintas medidas según el tipo de hernia, anclada siempre en el ligamento de Cooper y en el tendón conjunto, con clips o suturas helicoidales metálicas.
12. Reperitonización: cierre de la ventana peritoneal con sutura continua o ágrafes metálicos.
13. Revisión de la hemostasia en los orificios de colocación de los trocares.
14. Cierre de la aponeurosis muscular en la puerta de en trada.
15. Seguimiento protocolizado de todos los enfermos al mes, a los 3 y 6 meses, y al 1, 2, 3, 4 y 5 años.
Resultados
Las 138 hernias intervenidas se distribuyeron en 114 inguinales, una crural y 23 inguinales recidivadas.
Siguiendo los criterios de la clasificación de Nyhus13, se pudieron clasificar en 79 hernias inguinales indirectas, de las cuales no presentaban dilatación del orificio herniario profundo ocho (tipo I), 20 tenían la pared posterior conservada (tipo II) y 51 tenían alteraciones claras de la pared posterior (tipo IIIb); 35 casos tuvieron hernias inguinales directas (tipo IIIa).
De las hernias recidivadas, 22 eran hernias recidivadas convencionales (tipo IVa) y una era recidivada laparoscópica (ti po IVb) (tabla 1).
Se ha realizado profilaxis antibiótica en todos los casos y exéresis del saco peritoneal tras la disección del peritoneo sólo en 10 casos (7%). El resto de sacos fueron resecados por su cuello y sus segmentos distales abandonados.
Se han utilizado mallas de polipropileno9 en todos los casos (137 mallas), de 10 * 6 cm en las hernias directas, y de 12 * 9 a 14 * 10 cm en las hernias indirectas. En un solo caso se colocó una malla única, en "bikini", en una hernia bilateral.
Todas las mallas se han fijado sistemáticamente al ligamento de Cooper con 2 puntos y al tendón conjunto con 4 o 6 puntos1,9, habiéndose colocado en 109 casos por delante de los vasos epigástricos (PE) y por delante del conducto eyaculador (pe), lo que anotamos con las siglas Pepe; mientras que en 23 casos se colocó solamente preepigástrica (PE) y en 5 casos se situó sólo por delante del conducto deferente (pe) (tabla 2).
Se reperitonizaron la mallas en 133 casos5, realizándose con ágrafes en 23, mediante sutura continua de monofilamento en 105 (79%) y sutura trenzada en 5 casos (4%).
La estancia hospitalaria de la serie ha sido de 24 h en el 64% de los pacientes y de 48 h en el 32%, precisando un ingreso superior a las 72 h 5 pacientes (4%).
Distinguimos las complicaciones encontradas entre inmediatas y tardías. Entre las complicaciones inmediatas locales destacamos: 4 hematomas en los puntos de colocación de los trocares, 4 equimosis inguinales, una infección de la herida del trocar umbilical, 8 tumefacciones inguinales de las cuales cuatro desaparecieron al mes y 11 dolorimientos inguinales que desaparecieron entre los 2 y los 15 días (tabla 3).
Entre las complicaciones inmediatas generales destacamos un caso de hipotensión y un infarto de miocardio a la semana.
Entre las complicaciones tardías destacamos: una eventración umbilical, un hidrocele homolateral, un hidrocele contralateral, 4 "seudohernias", tres posibles hernias recidivadas que tras ser reintervenidas se comprobó que no eran recidivas sino nuevas hernias, y una recidiva comprobada (tabla 4).
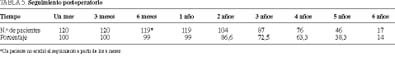
En el seguimiento, durante el cual sólo hemos perdido a un paciente, podemos observar unos controles de revisión del 99% al año, del 86,6% a los 2 años, del 72,5% a los 3 años y del 63,5% a los 4 años (tabla 5).
Discusión
A nuestro juicio, la técnica de hernioplastia transperitoneal por vía laparoscópica presenta grandes ventajas16, como son:
1. Realizar una fácil revisión de la cavidad peritoneal en su conjunto, destacando especialmente la valoración de la región inguinal posterior10, valorar su desestructuración, así como el replegamiento del peritoneo, de los elementos del conducto inguinal y de las fositas peritoneales, lo que nos permite realizar una correcta clasificación del tipo de hernia de que se trata17.
2. La revisión y valoración del lado contralateral16, que permite encontrar en ocasiones defectos contralaterales, sin expresión clínica previa, pero que hubieran provocado fallos de pared tardíos7,10.
3. Seguir adaptando la técnica de reparación sin tensión5,9, con la colocación de una malla5,8, más grande y bien colocada, en un plano preperitoneal completo. La fijación de la misma con visión directa permite eliminar la duda de la lesión de ramos nerviosos, a pesar de lo que consideran algunos autores12.
4. La colocación de la malla sin lesionar ningún tejido previo16, aponeurótico o muscular, de la pared anterolateral del abdomen, ya de por sí debilitados o alterados por la presencia de la hernia. La vía de entrada a distancia de la región inguinal nos permite alejarnos aún más de la zona debilitada de la pared abdominal5.
5. La colocación de la malla preperitoneal y predeferencial ubica mejor la malla en su situación correcta10. Sin embargo, en los casos de difícil despegamiento de los pliegues peritoneales, en hernias que han creado importantes alteraciones, no lo creemos necesario.
6. En cuanto a los inconvenientes, que en un comienzo se anunciaban numerosos, como el hecho de precisar esta técnica una anestesia general2,6, entre otros, hoy día están totalmente superados. En todos los casos se ha utilizado la anestesia general, sin haber presentado ninguna complicación.
7. Por último, en cuanto a los resultados de nuestra serie, son muy satisfactorios y similares a los obtenidos en otras series, con un bajo porcentaje de complicaciones locales y gene rales3,6,16.
8. En cuanto a las complicaciones a largo plazo, nosotros hemos podido realizar un seguimiento exhaustivo de todos nuestros enfermos, de manera que a los 3 años tenemos un índice de revisión del 86,6% (tabla 5), destacando 4 pacientes que presentaban una tumoración escrotal, que corresponde a restos del saco distal con contenido hemático o "seudohernias", que se solucionan totalmente a 3-6 meses de la intervención y no presentan ningún tipo de problema testicular (tabla 4).
Así mismo, entre todos los pacientes revisados observamos que tres de ellos parecía que presentaban una recidiva herniaria en la revisión efectuada a los 6 meses. Tras un estudio clínico, que ponía en duda la recidiva, fueron intervenidos de nuevo, utilizando la misma vía laparoscópica. En los 3 casos pudimos comprobar, satisfactoriamente, que presentaban una nueva hernia alejada de la región reparada con anterioridad6. En 2 casos se trataba de hernias inguinales indirectas, tras haber reparado una hernia inguinal directa, y el tercer caso era un paciente al que se habían colocado 2 mallas, una cubriendo una hernia inguinal directa e indirecta de un lado y otra cubriendo sólo la fosita inguinal interna del lado contralateral, en el que, a los 6 meses, apareció otra hernia inguinal indirecta en la zona no cubierta por la malla. Esto nos ha llevado a dejar de colocar mallas que sólo reparasen el defecto herniario directo o indirecto y nos inclinamos por reparar la totalidad de la región inguinal del lado correspondiente6. En un solo caso se comprobó una recidiva herniaria que se solucionó nuevamente por laparoscopia7.
9. Debemos destacar, además, la ausencia de dolor postoperatorio6,10,11,15,19,20, y la reducción de la estancia hospitalaria14-16, siendo de 24 h en el 63% de los casos12, así como la reincorporación casi inmediata del paciente a su trabajo, es decir, de una manera mucho más precoz que tras una técnica convencional6,11,15,16,19,20.
10. Y, por último, consideramos que la hernioplastia transperitoneal por vía laparoscópica puede ser una técnica a elegir para el tratamiento reparador de la hernia de la ingle y especialmente de la hernia inguinal recidivada en un futuro3,5,16,19.
Conclusiones
1. La TAPP es una cirugía microinvasiva que permite la reparación de la pared posterior de la región inguinal sin tensión y a distancia.
2. Permite la exploración herniaria del lado contralateral y, por tanto, detectar el proceso patológico de una manera precoz, así como otras afecciones asociadas de la cavidad intraabdominal.
3. Es una de las técnicas de elección para el tratamiento de la hernia inguinal recidivada, cuando ésta ha sido realizada por vía anterior.
4. Las prótesis de polipropileno deben cubrir ampliamente la región inguinal intervenida, aconsejándose tamaños de malla de alrededor de los 14 * 9 cm.
5. Son mínimas las lesiones consecuentes de esta intervención.
6. La recuperación del paciente para su rehabilitación profesional se consigue entre las 2 y 3 semanas de la intervención.