Introducción
La cirugía laparoscópica se ha ido implantando paulatinamente entre las técnicas quirúrgicas actuales; abarca nuevas indicaciones y cada vez es más frecuente su uso en la cirugía de la pared abdominal. Paralelamente a esta evolución de la técnica quirúrgica, se ha producido un gran progreso en las técnicas anestésicas, hasta tal punto que en los últimos años son numerosos los estudios que demuestran la utilidad de la anestesia intradural en la cirugía laparoscópica de corta duración1. La anestesia intradural se ha utilizado en procedimientos ginecológicos y laparoscopia diagnóstica, así como algunos trabajos han demostrado su utilidad en la colecistectomía2, aunque son series cortas y estudios muy recientes.
Nos proponemos en este estudio valorar la eficacia de la anestesia intradural para el tratamiento de las hernias ventrales con técnica de prótesis intraperitoneal y abordaje laparoscópico.
Material y método
Se trata de un estudio observacional prospectivo de 23 pacientes ASA I-III, muestreados consecutivamente, programados para corrección quirúrgica de hernia ventral mediante técnica laparoscópica.
Se realizó anestesia intradural, mediante punción, en sedestación, a nivel de L3-L4 o L2-L3; se administró 17 mg de bupivacaína hiperbárica al 0,5% con 30 μg de fentanilo, con el objetivo de alcanzar una altura de bloqueo de T2 medido con aguja mediante pinchazo. Si era necesario, se colocaba al paciente en posición de Trendelemburg para alcanzar el nivel anestésico deseado. Se sedó a los pacientes mediante la administración de midazolam intravenoso hasta un nivel de sedación de 2 en la escala de Ramsay; la dosis media fue de 3 ± 1,3 mg.
Se consideraron criterios de exclusión los habituales de la anestesia intradural, enfermedades neuromusculares, cirrosis hepática, y los derivados de la indicación quirúrgica, como eventraciones xifopubianas, hernias susceptibles de ser intervenidas con anestesia local (< 2-3 cm en pacientes sin obesidad ni recidivas), sin atender a su localización anatómica, y cirugía de duración esperada de más de 120 min.
La monitorización en quirófano consistió en electrocardiograma (ECG), presión arterial no invasiva (PANI), saturación de oxígeno en sangre (SatO2), y concentración de carbónico en sangre (EtCO2) mediante gafas nasales modificadas Salter Labs® con oxígeno a 3 l/min conectadas mediante dispositivo D-Fend a monitor Cardiocap/5 Datex, Ohmeda®.
Técnica quirúrgica
Utilizamos la técnica intraperitoneal laparoscópica con prótesis de PTFEe 19*15 Dual Mesh®, fijada con una doble corona de suturas helicoidales, con o sin suturas transparietales, en función del tipo de hernia3-7. Tras alcanzar el nivel analgésico adecuado se realiza el neumoperitoneo mediante aguja de Verres en hipocondrio izquierdo a un flujo de 1,5 lat/min, hasta alcanzar una presión intraabdominal de 12 mmHg, con esta presión introducimos un trocar de 10 mm y dos de 5 mm. Una vez colocados los trocares disminuimos la presión a 10 mmHg, que es suficiente para la adhesiólisis. Una vez introducida la prótesis, disminuimos la presión nuevamente hasta 8 mmHg, y procedemos a la reparación y la fijación de la prótesis, sobrepasando el anillo herniario al menos 5 cm. En 3 de los casos recurrimos a la colocación de 2 trocares suplementarios para realizar abordaje bilateral con prótesis de 30*25. Las intervenciones fueron realizadas indistintamente por un cirujano de la plantilla y un residente.
Se recogieron las variables demográficas de los pacientes (sexo y edad), tiempo anestésico (tiempo transcurrido entre la punción intradural y la finalización de la intervención quirúrgica), tiempo quirúrgico (tiempo transcurrido desde la creación del neumoperitoneo y el cierre de la piel), alteraciones hemodinámicas observadas, valores de EtCO2 y frecuencias respiratorias basales, a lo 30 min del comienzo de la cirugía y máximas, efectos secundarios intraoperatorios y postoperatorios de cirugía y anestesia; así como conversiones a cirugía abierta, duración del bloqueo motor e intensidad de dolor postoperatorio mediante escala visual analógica (EVA).
Se consideraron criterios de conversión a anestesia general: incomodidad del paciente, hipercapnia (EtCO2 > 55 mmHg), nivel anestésico insuficiente, alteraciones hemodinámicas no controlables o imposibilidad tecnicoquirúrgica.
La presentación de los datos se realizó con estudios estadísticos descriptivos (tablas de frecuencias, medias, desviación típica) para resumir datos.
Resultados
De los 23 pacientes participantes, se excluyó a 4 del estudio: uno sufrió una depresión respiratoria por la administración errónea de remifentanilo intravenoso en un suero no rotulado; 2 debido a conversión a cirugía abierta a los 30 y 45 min, respectivamente, del comienzo de la intervención por motivos quirúrgicos, en un caso por adhesiólisis compleja en una peritonitis plástica y en el otro porque el tipo de hernia aconsejaba una reparación del la pared con técnicas abiertas; el cuarto paciente excluido requirió anestesia general con intubación orotraqueal a los 110 min, por contracciones musculares abdominales que imposibilitaron la cirugía.
La ubicación de la eventración se resume en la tabla 1.
En 5 casos se trató una hernia primaria, 10 fueron eventraciones no tratadas previamente y en 4 casos se trató de eventraciones con una reparación previa mediante cirugía abierta con prótesis de polipropileno supraaponeurótica.
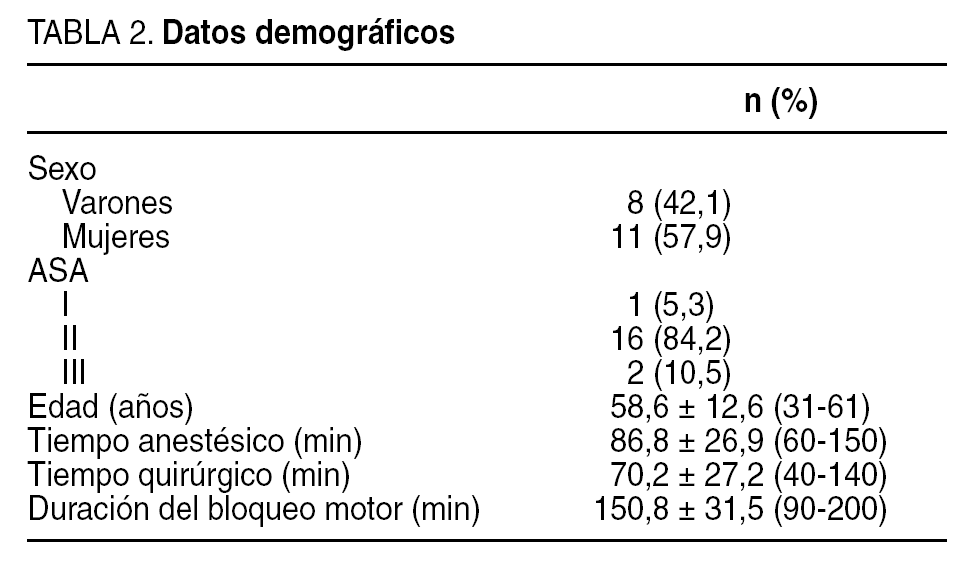
Los datos demográficos se presentan en la tabla 2. Los efectos secundarios intraoperatorios se reflejan en la tabla 3.
Todos los pacientes fueron intervenidos sin complicaciones, 2 pacientes refirieron molestias abdominales al final de la intervención quirúrgica, situación que se manejó profundizando la sedación y con soporte psicológico por parte del anestesista. En estos pacientes el dolor apareció a los 60 y 105 min del comienzo de la intervención.
El tiempo quirúrgico medio fue de 70,2 ± 27,2 min con un rango de 40-140 min, similar al empleado en esta cirugía mediante técnica abierta, recogido en nuestra propia serie.
Por último, en relación con el dolor postoperatorio, el EVA referido por los pacientes a las 24 h de la intervención fue de 3,84 ± 1,72 (0-6) y el máximo dolor durante las primeras 24 h de 7,69 ± 2,13 (4,3-10).
Discusión
La cirugía laparoscópica en cualquiera de sus aplicaciones siempre se ha relacionado con la anestesia general. Hasta este momento son anecdóticos los estudios que aportaban la posibilidad de realizar esta cirugía con otro tipo de anestesia8. Con este estudio pretendemos demostrar que la anestesia regional es efectiva en este tipo de cirugía y es bien tolerada por el paciente.
La anestesia intradural no sólo aporta menor mortalidad, sino también menos complicaciones intraoperatorias y postoperatorias9-11, está asociada con una menor incidencia de síndrome emético, trombosis venosa profunda y embolia pulmonar, menor repercusión hemodinámica, además de reducir la sensación dolorosa en el postoperatorio inmediato. Algunos autores afirman que reduce la incidencia de bronconeumonía en pacientes geriátricos, además de permitir la deambulación precoz12. Todo esto que tradicionalmente se aplicaba a la cirugía abierta es también válido para la cirugía laparoscópica, y se asocian los beneficios intrínsecos a esta técnica quirúrgica.
Son pocos los estudios que hemos encontrado en las publicaciones en este campo, y ninguno en concreto para la reparación laparoscópica de la hernia ventral.
Para la realización de esta técnica laparoscópica con anestesia intradural es imprescindible no trabajar con neumoperitoneos de más de 12 mmHg. Como única precaución técnica, la insuflación debe hacerse a bajo flujo (1,5 l/min).
No hemos encontrado ninguna limitación técnica debida a la anestesia, aunque creemos que se debe seleccionar los casos para una duración inferior a 120 min. En nuestro estudio hemos incluido todo tipo de eventraciones en relación a su localización anatómica. El tiempo operatorio fue similar al empleado en la cirugía abierta. Ninguna conversión fue debida a complicaciones anestésicas, en todo momento los parámetros recogidos se mantuvieron dentro de la normalidad y en valores similares a los de la anestesia general.
En cuanto a los efectos secundarios derivados de la técnica anestésica, el porcentaje de pacientes con hipotensión es superior al de anestesia general, pero similar al de este tipo de anestesia en técnicas de cirugía abierta (41%). Relacionamos esta alta incidencia con el nivel de bloqueo anestésico, no realizar carga de volumen previa a la anestesia y que los criterios empleados en nuestro estudio para definir este parámetro son más rigurosos que en los estudios utilizados como comparativa. En todos los pacientes se resolvió con infusión de fluidos sin otra acción terapéutica13.
La hipercapnia derivada de la insuflación del neumoperitoneo inherente a la cirugía laparoscópica fue compensada por los pacientes con un incremento de la frecuencia respiratoria. Asimismo, el dolor en el hombro que se produce hasta en un 63% de la cirugía laparoscópica se manejó con una profundización de la sedación.
De los 23 pacientes, en 19 de ellos se pudo realizar la eventroplastia con anestesia regional; en los 2 casos de conversión a anestesia general ésta fue por indicación quirúrgica, en los demás pacientes no hubo ninguna incidencia y el proceso se completó con el alta hospitalaria a las 48 h. Obtuvimos unos valores de dolor postoperatorio similares a los de otras series de cirugía abierta.
Podemos concluir que, con algunas precauciones técnicas, la reparación de la hernia ventral por laparoscopia con anestesia locorregional es una opción factible y segura, y una buena alternativa a la anestesia general. Aunque serán necesarios más estudios que comparen ambas técnicas.
Correspondencia: Dr. D. Bejarano González-Serna.
Servicio de Cirugía General. Hospital Juan Ramón Jiménez.
Ronda Norte, s/n. 41005. Huelva. España.
Correo electrónico: danielbejarano@terra.es
Manuscrito recibido el l3-12-2005 y aceptado el 23-3-2006.