La úlcera benigna solitaria de ciego es una entidad poco frecuente que generalmente no se maneja entre los diagnósticos diferenciales de la enfermedad aguda o crónica del ciego.
Casi siempre su sintomatología se confunde con afecciones más comunes, con lo que raramente se diagnostica pre o intraoperatoriamente.
Nuestro caso presentó síntomas compatibles con una neoplasia de ciego abscedada, siendo la anatomía patológica la que nos permitió llegar al diagnóstico de úlcera benigna de ciego.
En este trabajo discutimos sus aspectos clínicos, patológicos, diagnósticos y terapéuticos.
The solitary benign cecal ulcer is an uncommon entity that is not usually included in the differential diagnosis of acute or chronic disease of the cecum.
As the symptomatology is nearly always mistaken for that of more common diseases, it is rarely diagnosed preoperatively or intraoperatively.
Our patient presented symptoms compatible with abscessed cecal neoplasm, which was identified as a benign ulcer of the cecum upon pathological study.
In the present report, we discuss the clinical, pathological, diagnostic and therapeutic aspects of this lesion.
Introducción
La úlcera benigna de ciego fue descrita por Cruveilhier en 18321 y es una entidad poco conocida, invocándose varias causas en su etiología que no siempre logran demostrarse.
Su sintomatología variable puede expresarse como un cuadro abdominal agudo en sus vertientes peritoníticas, hemorrágica u obstructiva, o en la forma larvada de una dispepsia o anemia crónica, así como puede presentarse una neoplasia del ciego.
Precisamente al no tener una sintomatología patognomónica y no ser concluyentes los exámenes complementarios, su diagnóstico definitivo depende del resultado de la anatomía patológica2.
Caso clínico
Paciente de 43 años de edad, con historia previa de buena salud, que acudió al servicio de urgencias por dolor abdominal de 2 días de evolución, el cual había ido aumentado progresivamente de intensidad y se localizaba en la fosa ilíaca derecha. Presentó náuseas sin vómitos y no se detectó fiebre.
En el examen físico que se le practicó en urgencias destacaba dolor en la fosa ilíaca derecha con signo positivo de Blumberg y Rovsing. Clínicamente se descartaron enfermedades ginecológicas o urinarias, planteando el posible diagnóstico de apendicitis aguda.
Practicamos una analítica que reveló una discreta leucocitosis, compatible con el diagnóstico planteado. A continuación se solicitó una ecografía de urgencia, que informó sobre la presencia de una masa compleja en la fosa ilíaca derecha, sugestiva de proceso apendicular agudo en primer término, sin que se pudiera descartar un cuadro neoplásico.
La paciente fue valorada por el cirujano que, atendiendo a las inespecíficas manifestaciones clínicas y de laboratorio, decidió mantener una conducta quirúrgica expectante sin descartar la posibilidad de una neoplasia.
La enferma evolucionó favorablemente en sus primeras 24 h, con mejoría clínica y de laboratorio, iniciándose nuevos estudios complementarios.
La TAC pélvica puso de manifiesto una masa en el ciego, con aire en su interior, en relación con un proceso inflamatorio o tumoral.
La colonoscopia fue normal hasta el ángulo hepático, sin que se alcanzara el ciego.
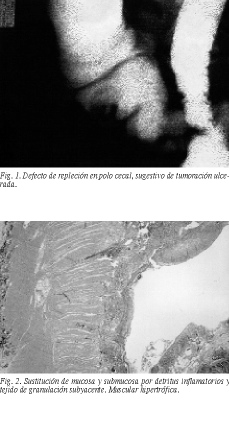
El enema opaco simple consistió en un estudio dirigido al ciego, que demostró un defecto de repleción de contornos irregulares con ulceración central, localizado en la base del ciego (fig. 1); se identificó un apéndice normal. Se sugirió un proceso primario del ciego tipo adenoma velloso o carcinoma.
Con todos estos datos se realizó intervención quirúrgica electiva, con sospecha de un proceso neoplásico, el cual no se confirmó durante la exploración de la cavidad abdominal, por lo que se realizó una colectomía derecha segmentaria.
La anatomía patológica informó de una pieza quirúrgica que comprendía segmento de colon-ciego de 14 cm en continuidad con 8 cm de íleon distal. El apéndice aparecía in situ sin alteraciones macroscópicas aparentes. Se comprobó en la mucosa de ciego, a 1,7 cm del orificio apendicular, una lesión ulcerosa de márgenes regulares y contorno edematoso de 0,8 cm de diámetro máximo actual. El resto de la mucosa carecía de accidentes macroscópicos adicionales.
Microscópicamente se comprobó una úlcera que profundizaba en la mucosa y submucosa edematosa hasta la muscularis propia, con un lecho de detritus necrobióticos e inflamatorios y fenómenos reactivos en curso en los márgenes periulcerosos, así como algún foco de hiperplasia linfoide y ectasia capilar en la submucosa circundante (fig. 2).
No se demostraron fenómenos neoplásicos en el tejido extirpado.
Discusión
La úlcera benigna de ciego es una afección infrecuente, aunque no rara, descrita en siglo pasado por Cruvelhier1.
Su sintomatología suele confundirse con otras afecciones, entre las que destacan los procesos que pueden ocasionar síntomas y signos peritoníticos, como apendicitis aguda o perforación, siendo esta última la forma más frecuente en que se ha presentado en algunas series3, ya que se produjeron en los 6 casos recopilados, ya que uno se debió a una úlcera de íleon que se manifestó como un cuadro obstructivo.
De manera general se acepta que el diagnóstico preoperatorio es difícil4 ya que su expresión clínica sugiere más una apendicitis, neoplasia o perforación, por ser mucho más frecuentes; sin embargo, entendemos que si es tenida en cuenta durante el ejercicio del diagnóstico diferencial a la cabecera del enfermo en alguna ocasión se podría llegar a su diagnóstico preoperatorio.
Así, vemos que en el pasado se recomendaba la hemicolectomía derecha5 como tratamiento que garantizara radicalidad oncológica en caso de cáncer, pero actualmente la tendencia es ser menos agresivo, realizando colectomía segmentaria selectiva5, como realizamos en esta enferma.
Para ello se hace necesario tener en cuenta todos los elementos clínicos y complementarios que, unidos a la exploración abdominal rutinaria ante estos casos, nos permite orientarnos al respecto.
De hecho, hay casos comunicados donde se ha podido ser más conservador y se ha realizado una resección por laparoscopia6, con el diagnóstico previo por colonoscopia y biopsia.
Exceptuando los casos de pacientes inmunodeprimidos posteriores a trasplantes de órganos, donde la úlcera aguda de ciego por citomegalovirus7 puede ser sospechada atendiendo a que puede ser consecuencia del tratamiento inmunosupresor, el resto de las etiologías planteadas suelen ser variadas y no siempre comprobadas8.
Se citan entre sus causas el uso de antiinflamatorios no esteroides y aspirina9. También se han planteado factores vasculares, traumáticos, infecciosos y de estrés8 para todas las úlceras benignas del colon, apareciendo en el orden de frecuencia que se indica en la tabla 1.
Como dato característico, algunos estudios comunican la presencia de estreñimiento crónico2-8.
Nuestra enferma carecía de esta sintomatología.
Algunos autores2 dan un valor determinante a la colonoscopia con biopsia preoperatoria para establecer el diagnóstico, algo que no siempre es posible si tenemos en cuenta que muchos casos son operados de urgencia ante un proceso agudo abdominal. Para otros4, el diagnóstico preoperatorio suele ser imposible.
En nuestro caso, aunque hubiésemos pensado en ella, creemos que los elementos que teníamos necesitaban claramente del estudio patológico. Lo que sí resaltamos es que la valoración en conjunto de los síntomas preoperatorios y de los resultados de los estudios complementarios, unido a la exploración de la cavidad abdominal, nos permitió adelantar un proceder menos agresivo.
Conclusiones
La úlcera benigna de ciego sigue siendo muy difícil de diagnosticar de forma preoperatoria. Como etiología demostrada está la infección por citomegalovirus en pacientes sometidos a inmunosupresión.
Tienen valor importante la colonoscopia y biopsia preoperatoria.
El tratamiento más razonable parece ser la colectomía segmentaria selectiva.