Introducción
Muchos de los procesos tiroideos se manifiestan en forma de nódulo tiroideo. La prueba diagnóstica que presenta la mejor relación coste-efectividad para el manejo de estas enfermedades es la punción-aspiración con aguja fina (PAAF). A menudo, los hallazgos de la PAAF son confirmados por la biopsia intraoperatoria (BIO). Esta técnica ha sido muy criticada por algunos autores, que no han encontrado ninguna o solamente pequeñas diferencias en cuanto a sensibilidad, especificidad y eficacia entre la PAAF y la BIO1-4.
Presentamos un estudio prospectivo y comparativo en que se muestra la experiencia en la utilización de la BIO en el manejo diagnóstico intraoperatorio del nódulo tiroideo, a la hora de decidir la extensión de la tiroidectomía programada.
Pacientes y método
Entre enero de 1999 y diciembre de 2002, se intervino a 469 pacientes diagnosticados de nódulo tiroideo por PAAF (61 varones y 408 mujeres), en la Unidad Funcional de Cirugía Endocrina (compuesta por 2 cirujanos generales y digestivos y 2 especialistas en endocrinología y nutrición) del Servicio de Cirugía General del Hospital General Universitario J.M. Morales Meseguer de Murcia.
A todos los pacientes se había remitido al Servicio de Cirugía tras completar el estudio diagnóstico que incluía: a) anamnesis y exploración física completa; b) determinación de hormonas tiroideas (T3 y T4); c) PAAF (en la tabla 1 se recoge la correlación entre los hallazgos de la PAAF y el manejo terapéutico); d) preoperatorio completo, y e) estudio de extensión de malignidad. El diagnóstico final histopatológico se realizó, en todos los pacientes, por medio de biopsia definitiva tras la cirugía, según el protocolo del Servicio de Anatomía Patológica.
Punción-aspiración con aguja fina
Los hallazgos de la PAAF se clasificaron en: a) benigna (bocio coloide, tiroiditis y otros); b) maligna (carcinoma papilar, carcinoma folicular, carcinoma de células de Hürthle, carcinoma anaplásico, linfoma tiroideo, carcinoma papilar con variante folicular y otros); c) proliferación folicular, y d) no concluyente.
En los casos en que la PAAF no fue concluyente se procedió a la realización de nueva toma de muestra y estudio.
Biopsia intraoperatoria
Se realizó con la intención de llegar a un diagnóstico más preciso y completar el tratamiento definitivo en un solo acto quirúrgico. Los hallazgos de la BIO se clasificaron en: a) benigna; b) maligna, y c) no concluyente.
En los casos en que la BIO fue informada como benigna y coincidiera con los resultados de la PAAF, no se procedía a completar la tiroidectomía. En los casos en que la BIO fue maligna y coincidía, o no, con los hallazgos de la PAAF, se procedía a completar la hemitiroidectomía, y se realizaba tiroidectomía total. Cuando la BIO fue no concluyente, no se completaba la tiroidectomía, a expensas del estudio anatomopatológico definitivo.
Los datos fueron incluidos de forma prospectiva en una base de datos para su posterior recogida y estudio comparativo.
Estudio estadístico
El análisis de los datos se realizó con el programa SPSS, versión 11.0. Se calcularon la sensibilidad, la especificidad, el valor predictivo positivo (VPP) y el valor predictivo negativo (VPN), tanto para la PAAF como para la BIO.
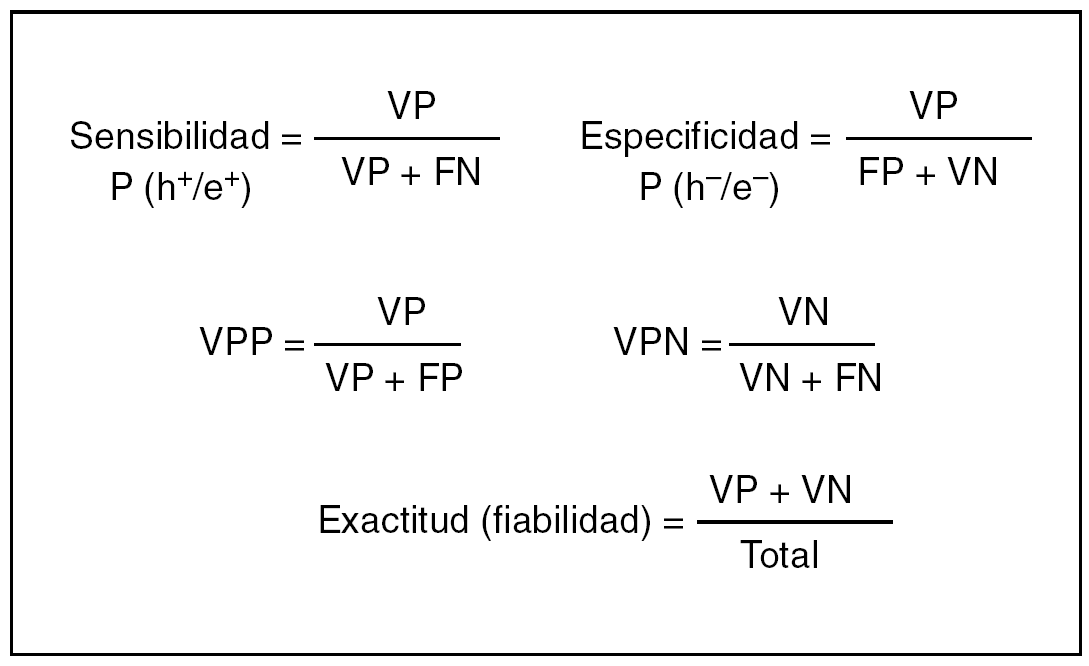
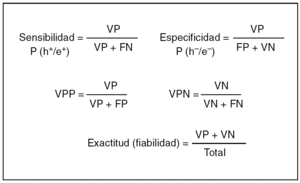
Para el cálculo de estos parámetros (fig. 1) se consideró la biopsia definitiva como la prueba de referencia y las siguientes definiciones:
Fig. 1. Cálculo de los parámetros para determinar la fiabilidad de la punción-aspiración con aguja fina y la biopsia intraoperatoria. VP: verdaderos positivos; VN: verdaderos negativos; FP: falsos positivos; FN: falsos negativos; P (h+/e+): probabilidad de prueba positiva en pacientes con cáncer; P (h/e): probabilidad de prueba negativa en pacientes sin cáncer.
Verdadero positivo: resultado positivo para malignidad (en PAAF y/o BIO) con confirmación en la biopsia definitiva.
Falsos positivo: resultado positivo para malignidad (en PAAF y/o BIO) no confirmado en la biopsia definitiva.
Verdadero negativo: resultado negativo para malignidad (en PAAF y/o BIO) confirmado por la biopsia definitiva.
Falso negativo: resultado negativo para malignidad (en PAAF y/o BIO) con diagnóstico de malignidad en la biopsia definitiva.
Resultados
De las 469 tiroidectomías realizadas entre enero de 1995 y diciembre de 2002, se realizó BIO en 179 pacientes (34 varones y 145 mujeres), con una edad media de 46,4 años (rango, 13-80 años). Los resultados obtenidos en estas BIO, comparados con la PAAF y la biopsia definitiva, se presentan en la tabla 2. Como se recoge en esta tabla, 12 de las PAAF informaron de malignidad (6,7%), hallazgos que fueron compatibles con los de la BIO y confirmados por la biopsia definitiva; además, se obtuvieron 3 falsos negativos tanto en la BIO como en la PAAF. En cuanto a los 101 diagnósticos de proliferación folicular en la PAAF, 98 de ellos fueron benignos en la BIO, de los que se confirmaron 85 (86,7%) con la biopsia definitiva; los 13 restantes fueron falsos negativos en la BIO. Los otros 3 diagnósticos por PAAF de proliferación folicular fueron de malignidad por la BIO y confirmados posteriormente. Por tanto, de las 19 "potenciales" reintervenciones quirúrgicas para completar la tiroidectomía, la BIO sólo evitó la realización de 3 de ellas (15,7%).
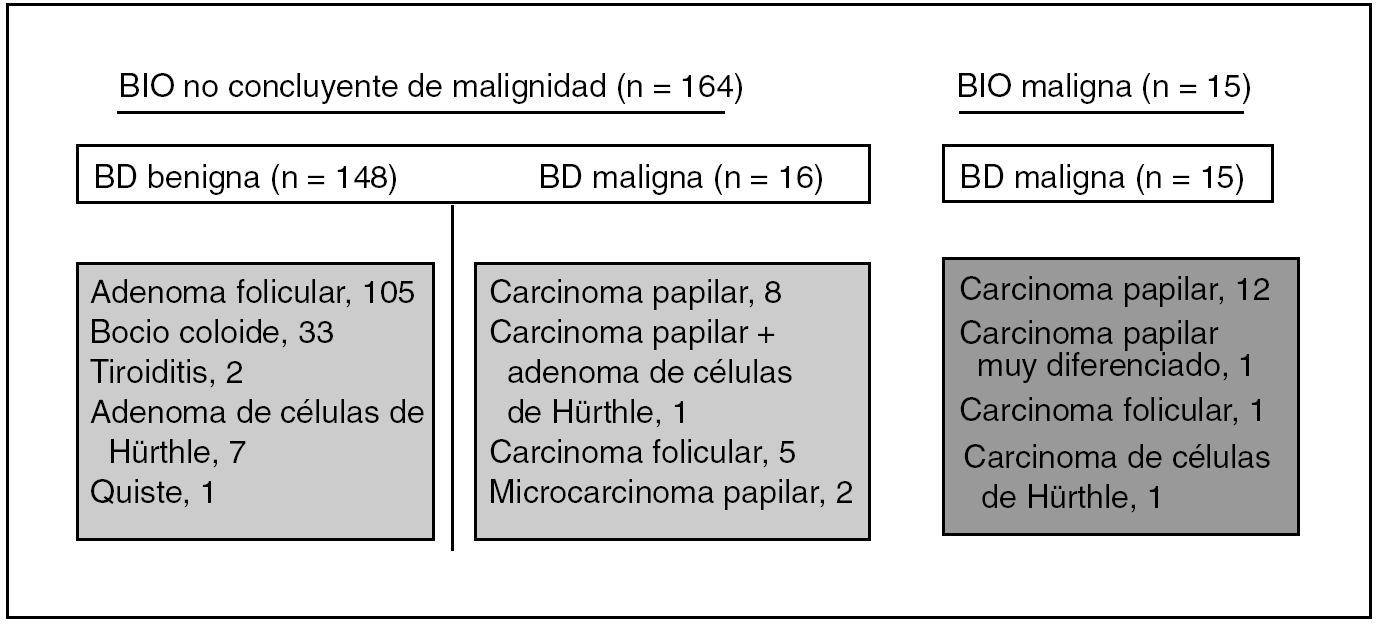
En la figura 2, se representan los diagnósticos histopatológicos obtenidos con la BIO y su correlación con la biopsia definitiva. Como podemos observar, la BIO tiene una correlación del 100% para diagnóstico de malignidad, frente al 91% para benignidad.
Fig. 2. Resultados de la biopsia intraoperatoria (BIO) y correlación con la biopsia definitiva (BD).
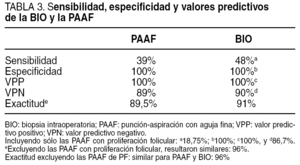
A partir de estos datos, se obtienen la sensibilidad, la especificidad, los VPP, VPN y la fiabilidad para la PAAF y la BIO, como queda representado en la tabla 3. Como podemos observar, la sensibilidad, la especificidad, los VPP, VPN y las fiabilidades son similares para la BIO y la PAAF.
Discusión
La utilidad de la PAAF para el manejo diagnóstico de los nódulos tiroideos secundarios a enfermedades malignas ha quedado claramente establecida, dados su seguridad y su rendimiento diagnóstico, en comparación con los simples hallazgos clínicos1,4,5. Todavía muchos cirujanos siguen comprobando los diagnósticos de la PAAF con la BIO, a pesar de que la utilidad de esta última técnica se encuentra en entredicho y que en gran número de estudios no se han encontrado diferencias significativas en cuanto a sensibilidad, especificidad, valores predictivos y fiabilidad entre ambas técnicas. En efecto, los valores de sensibilidad, especificidad y exactitud diagnóstica para BIO y PAAF oscilan entre el 86 y el 96% cuando los resultados citológicos "cáncer" y "sospechoso" se consideran positivos para malignidad, y "benigno" o "folicular", negativos para malignidad. Si sólo se consideran los diagnósticos "cáncer" y "benigno", estos valores oscilan entre el 96 y el 100%, sin diferencias entre ambas pruebas1,2,6-9. Estos resultados se confirman en nuestro estudio, en que obtenemos una exactitud para PAAF y BIO del 89,5 y el 91%, respectivamente. En el análisis por subgrupos, excluidas las PAAF de proliferación folicular, obtenemos una exactitud diagnóstica del 96% para ambos procedimientos.
Otros inconvenientes atribuidos a la BIO son: la prolongación del tiempo quirúrgico sin aportar nueva información para mejorar el proceso diagnosticoterapéutico, hallazgo que también hemos comprobado en nuestra serie, y los problemas derivados en la toma de decisiones si los hallazgos de la PAAF no son compatibles con los de la BIO10,11. Por todo ello, algunos autores proponen reservar la BIO para: sospecha de malignidad en la PAAF, evaluación de nódulos con PAAF no diagnóstica, evaluación de nódulos tiroideos encontrados durante la cirugía con otra indicación y diagnóstico de adenopatías metastásicas12.
En nuestro estudio se observa que tanto la PAAF como la BIO tienen una especificidad del 100% para el diagnóstico de malignidad, pero las cifras de sensibilidad se reducen, pues se han obtenido falsos negativos en ambas pruebas. Algunos autores exponen como causa de estos falsos negativos el hecho de que el diagnóstico de neoplasia folicular o de carcinoma de células de Hürthle se basa en demostrar invasión capsular o vascular, lo que no es posible establecer por PAAF y por BIO13-15. Una razón adicional para estos falsos negativos sería la presencia de microcarcinoma papilar o la variante folicular del carcinoma papilar de tiroides. En efecto, los hallazgos nucleares característicos del carcinoma papilar pueden no ser evidentes en la PAAF y la BIO cuando nos encontramos ante la variante folicular de este tumor (algunos autores recomiendan la realización de estudio citológico intraoperatorio cuando hay sospecha de este tipo de tumor16,17). De la misma forma, si los hallazgos característicos del carcinoma papilar son focales, podemos obtener falsos negativos12. Como podemos ver en nuestra serie, 2 de los 16 casos de cáncer no maligno para la BIO correspondieron a microcarcinomas papilares.
En cuanto a los diagnósticos de proliferación folicular, la BIO sobrestima su benignidad; presenta una tasa de falsos negativos que hace que la BIO no sea útil para descartar malignidad, cuando la PAAF no ha sido diagnóstica de benignidad o malignidad. Estos hallazgos son compatibles con los publicados1. En nuestra serie, de las 19 tiroidectomías completadas en un segundo tiempo, solamente en 3 casos se pudo evitar la reintervención por los hallazgos de la BIO; resultados que demuestran la limitada utilidad de la BIO, ya que aporta poco beneficio adicional, como ya se ha comunicado en otras publicaciones18,19.
De nuestra serie se desprende que cuando el diagnóstico citológico preoperatorio es de benignidad o malignidad, la BIO no modifica la exactitud diagnóstica de la PAAF, y que en los casos de proliferación folicular, la BIO, debido a su baja sensibilidad, tiene poco valor para descartar cáncer.
Correspondencia: Dr. B. Flores-Pastor.
Servicio de Cirugía General. Hospital Morales Meseguer.
Avda. Marqués de los Vélez, s/n. 30008 Murcia. España.
Correo electrónico: be240762@terra.es
Manuscrito recibido el 28-9-2005 y aceptado el 10-11-2005.