Introducción
En los últimos años, el análisis del margen circunferencial (MC) ha ganado importancia en la valoración de los pacientes sometidos a resección por cáncer de recto. Su afectación se relaciona con la enfermedad avanzada y con la mala calidad de la cirugía. Su determinación es importante, ya que su afectación es un factor pronóstico de recidiva local y a distancia conocido1 y, por otra parte, la posibilidad de predecir su afectación mediante resonancia magnética (RM) en el estudio preoperatorio puede servir de ayuda a la hora de decidir sobre la necesidad o no de tratamiento neoadyuvante2,3. Por último, la tasa de afectación del MC en la cirugía se puede relacionar con la calidad de la cirugía, ya que si el porcentaje de extirpaciones incorrectas del mesorrecto es más elevado, se producen más tasas de afectación del MC.
La mayoría de los trabajos publicados sobre el MC en cáncer de recto se ha realizado en pacientes sin tratamiento neoadyuvante o que han recibido un ciclo corto de radioterapia (RT). Sin embargo, hay pocos estudios del MC en pacientes sometidos a tratamiento neoadyuvante con RT convencional y quimioterapia basada en 5-FU.
El propósito de este estudio es conocer la tasa de afectación del MC y su valor pronóstico referido a la supervivencia libre de enfermedad (SLE) y a la supervivencia específica (SE) en pacientes con cáncer de recto localmente avanzado tratados con quimioradioterapia neoadyuvante.
Material y métodos
Desde enero 2001 hasta diciembre 2005 se intervino a 185 pacientes por cáncer de recto. Se excluyó del estudio a los pacientes que no recibieron tratamiento neoadyuvante o recibieron RT-ciclo corto, así como a los pacientes con metástasis en el momento del diagnóstico, de modo que el estudio incluye a 101 pacientes con diagnóstico de adenocarcinoma de recto, estadios II y III.
La estadificación preoperatoria se realizó mediante tomografía computarizada de abdomen, radiografía de tórax, y ecografía endorrectal. En los pacientes más recientes de la serie, se utilizó además RM (tabla 1). La altura del tumor se estableció mediante endoscopia flexible, en el momento de la retirada del endoscopio, y se definieron los tumores de recto inferior como aquellos localizados entre 0 y 5 cm, de tercio medio como los localizados entre 6 y 10 cm, y de tercio superior como los localizados entre 11 y 15 cm.
El tratamiento neoadyuvante consistió en RT (5040 cGy) durante 5 semanas junto con quimioterapia basada en 5-FU. Los pacientes recibieron además quimioterapia adyuvante, también con esquemas basados en 5-FU. La cirugía se realizó a las 6 semanas del tratamiento neoadyuvante. Se intervino a los pacientes con tumores localizados en el recto inferior y medio mediante escisión total del mesorrecto. En los pacientes con tumores proximales a 10 cm, se realizó extirpación del mesorrecto hasta 5 cm por debajo del tumor.
El examen patológico se realizó según un protocolo establecido: al llegar la pieza quirúrgica al laboratorio, el patólogo la inspecciona con el fin de valorar la calidad de la resección del mesorrecto; la pinta con tinta indeleble y la fija durante 24 h. Posteriormente, realiza cortes transversales de 4 mm en la zona del tumor y de los segmentos superiores e inferiores, se fotografían los cortes que se van a incluir y estudiar al microscopio, incluidos los cortes en los que el tumor o cualquier implante tumoral están más próximos al borde quirúrgico. Se mide la distancia desde el tumor al borde quirúrgico en milímetros. Si cualquier crecimiento tumoral se encuentra a una distancia igual o inferior a un milímetro en el examen microscópico, el MC se informa como afectado. La estadificación se realizó según la clasificación TNM.
Durante los 2 primeros años se visita a los pacientes trimestralmente y entre el tercer y quinto año, semestralmente. En cada visita se realiza la determinación de marcadores tumorales. Anualmente se realiza la radiografía de tórax y en el segundo y el quinto años, la colonoscopia. No se ha realizado rutinariamente exploración de imagen hepática si los marcadores eran normales.
Los datos se han obtenido de una base de recogida de datos prospectiva del Servicio de Cirugía General; se han revisado los informes de anatomía patológica y las preparaciones histológicas si los datos del informe no fueron suficientes.
Las comparaciones de proporciones se realizaron mediante el test de la χ2. La comparación de la SLE y la SE se ha realizado con el método de log-rank (SPSS 12.0 for Windows).
Resultados
De los 101 pacientes que participaron en el estudio, 68 eran varones y 33, mujeres. La edad media fue de 66,6 años con un rango de 41-85 años. La media de seguimiento ha sido de 25,4 meses. El tumor se localizó en el tercio superior en 11 casos, en el tercio medio en 44 y en el tercio inferior en 46. Diecisiete (16,8%) pacientes no recibieron tratamiento quimioterápico adyuvante tras la intervención quirúrgica.
Se practicó resección anterior baja (RAB) en 76 casos, amputación abdominoperineal (AAP) en 21 e intervención de Hartmann en 4. En los pacientes a los que se les realizó una RAB, se confeccionó un reservorio cólico en J en 44 ocasiones, coloplastia en una y anastomosis término-terminal en 31. Se realizó ileostomía en 48 pacientes. Veintinueve (28,7%) pacientes tuvieron complicaciones relacionadas con la cirugía (tabla 2). En 4 pacientes se observó un absceso presacro, que se solucionó con drenaje transanastomótico en 2 casos, mediante drenaje percutáneo en uno, y exclusivamente con tratamiento antibiótico en otro caso. Se reintervino a 4 pacientes por dehiscencia de la anastomosis, y se practicó una colostomía terminal en 2 casos e ileostomía lateral en los otros 2. En un paciente se observó isquemia del reservorio en J, y se realizó la exéresis de éste. Un paciente tuvo una retracción parcial de la ileostomía, por lo que ésta se cerró antes del tiempo previsto. Un paciente se hubo de reintervenir por hemoperitoneo, y otro paciente se reintervino por sospecha de dehiscencia de anastomosis, y se halló una perforación puntiforme de yeyuno que se reparó. No hubo muertes postoperatorias.
En 15 (14,8%) pacientes hubo una respuesta patológica completa. En cuanto a la afectación de la pared rectal, el resultado fue: pT0 en 16 casos, pT1 en 4, pT2 en 25, pT3 en 52 y pT4 en 4. Hubo afectación ganglionar en 20 (20%) pacientes, 18 estadio pN1 y 2 pN2. Se observó afectación del MC en 11 (10,8%) pacientes. En la tabla 3 se especifican los distintos tipos de afectación del MC.
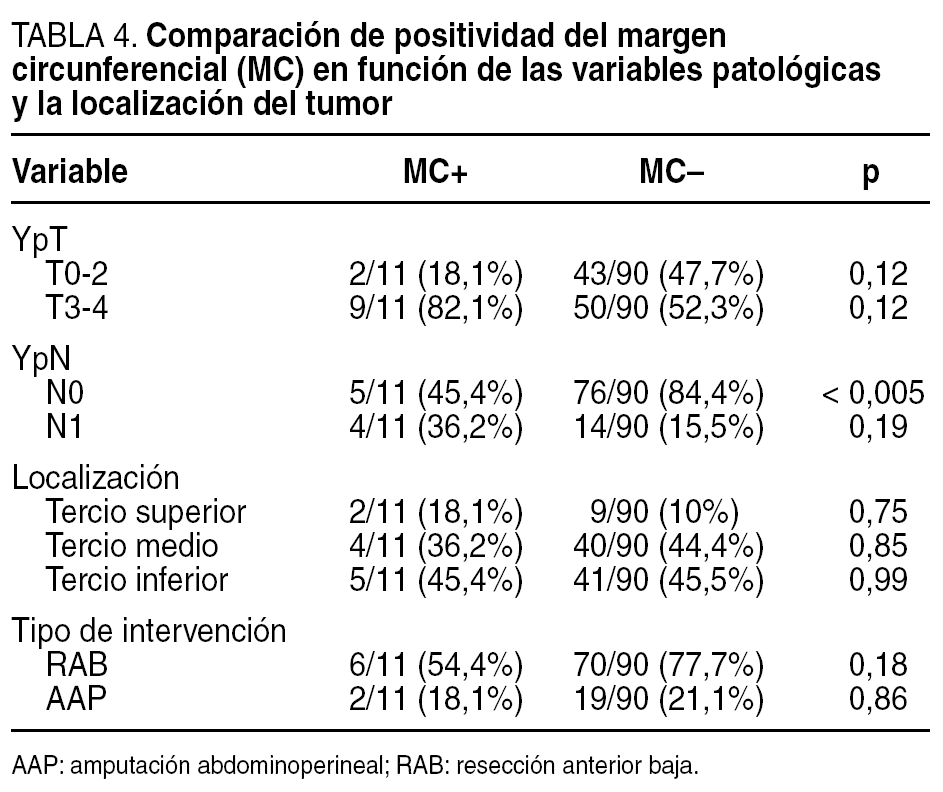
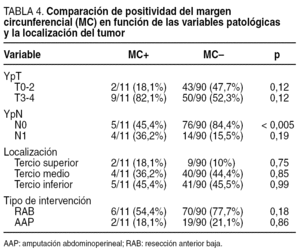
En la tabla 4 se comparan los grupos de pacientes con y sin afectación del MC. Ambos grupos son comparables en todas las variables analizadas, excepto en el grupo de ganglios negativos, donde se observó una afectación menor del MC. En el subgrupo de pacientes con tumor limitado a la pared rectal (pT0-2), hubo 2 casos de afectación del MC. Uno se trataba de un estadio pT2 y el otro era un estadio pT0N1 en el que la afectación del MC se debió a que el ganglio invadido se encontraba a menos de un milímetro del MC. No se ha realizado comparación estadística de la afectación del MC en los casos N2 (2 casos), ni de los casos en los que se practicó una intervención de Hartmann (4 casos).
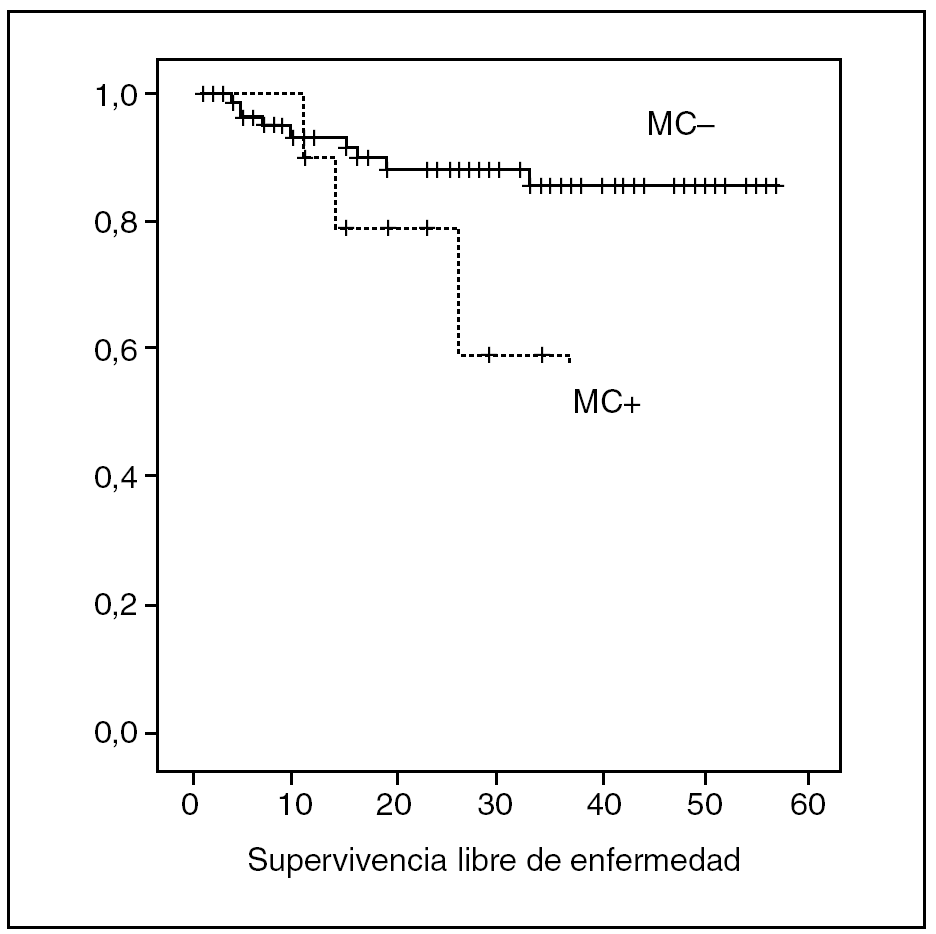
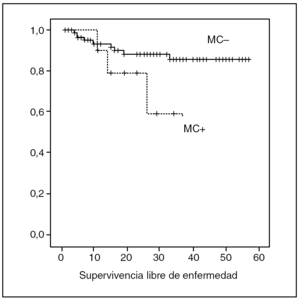
Durante el seguimiento, en 13 (12,8%) pacientes se ha producido recidiva de la enfermedad. En 3 (2,97%) pacientes la recaída se presentó como recidiva local a los 10, 14 y 37 meses. En 10 (9,9%) pacientes la recidiva se presentó como metástasis. Uno de los pacientes con recidiva local posteriormente desarrolló enfermedad a distancia. De los 11 pacientes con afectación del MC, 4 (36,3%) de ellos presentaron recidiva de la enfermedad, mientras que sólo 9 (10%) de los 90 pacientes sin afectación del MC presentaron recaída (log-rank, p = 0,0167). En el grupo sin afectación del MC, la SLE fue del 93,3, 88,12 y 85,4% al primer, segundo y tercer años, respectivamente. En el grupo con afectación del MC, la SLE fue 90, 78,7 y 59% (fig. 1).
Fig. 1. Comparación de la supervivencia libre de enfermedad en pacientes con y sin afectación del margen circunferencial.
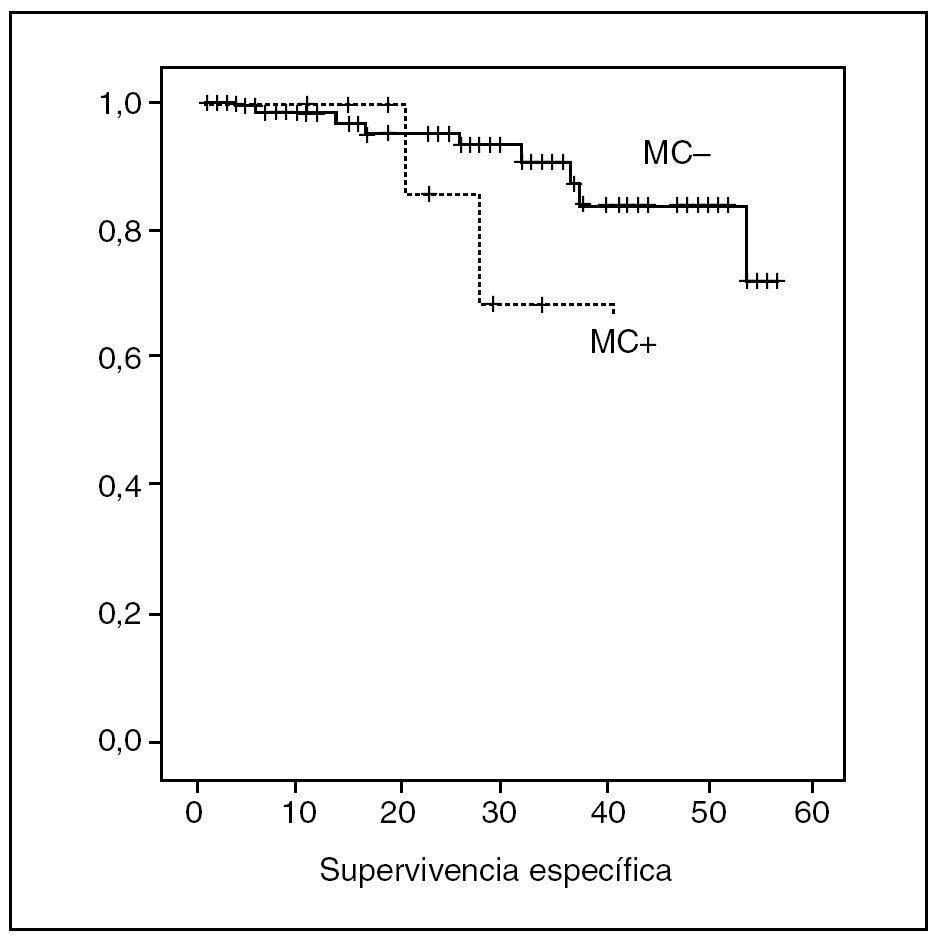
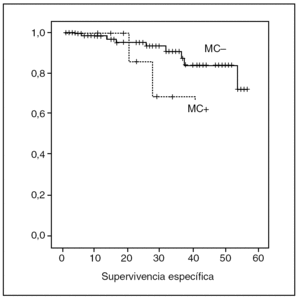
En cuanto a la SE, 11 (10,8%) pacientes fallecieron por evolución de la enfermedad, 8 en el grupo sin afectación del MC (8,8%) y 3 en el grupo con afectación del MC (27,2%) (p = 0,0176). En el grupo sin afectación del MC, la SE fue del 98,6, el 95,3 y el 90,75% al primer, segundo y tercer años, respectivamente. En el grupo con afectación del MC, la SE fue del 100, 85,7 y 68,5% (fig. 2).
Fig. 2. Comparación de la supervivencia específica en pacientes con y sin afectación del margen circunferencial.
Discusión
Hasta hace pocos años, la recidiva local ha sido el caballo de batalla en el tratamiento de los pacientes con carcinoma rectal. El aspecto que más ha contribuido a reducir el fracaso del control local en el cáncer de recto ha sido la mejora de la técnica quirúrgica. Aunque la administración de RT preoperatoria ha demostrado una disminución de la tasa de recidiva local4, en el momento actual no está claro su beneficio si no hay amenaza de afectación del MC, dados los buenos resultados obtenidos por Heald et al5 a partir de la cirugía con escisión total del mesorrecto.
En nuestra casuística, la tasa de administración de radioquimioterapia preoperatoria es alta (101 de 185 pacientes entre los años 2001 y 2005); habitualmente la indicamos en tumores T3, T4 y/o N+ por debajo de la reflexión peritoneal o tumores voluminosos por encima de ésta. En el momento actual, con el uso sistemático de la RM en la estadificación preoperatoria, somos más restrictivos en los tumores T3N0 sin amenaza del MC. El hecho de que en la primera parte de la serie la estadificación se realizara con USE es lo que determina la alta tasa de administración de RT preoperatoria.
Actualmente se considera esencial la determinación del estado del MC en el estudio de las piezas de resección. Puesto que se relaciona con la calidad de la cirugía6, su conocimiento es importante para el control de calidad de la cirugía realizada, y en cuanto a su relación con enfermedad avanzada, su conocimiento es importante como factor pronóstico de recidiva, local y a distancia, y de supervivencia1,6-8. Algunos autores argumentan que la afectación del MC es más un indicador de enfermedad avanzada que de inadecuada cirugía local. Para afirmarlo se basan en el hecho de que pacientes con afectación del MC presentan menor intervalo libre de enfermedad y menor supervivencia, sin que se acompañe de diferencias en la tasa de recidiva local9. Birbeck et al6 encontraron más posibilidades de afectación del MC cuando el estadio de Dukes era más avanzado. Sin embargo, la positividad del MC era la única variable independiente de recidiva local y supervivencia. En nuestra experiencia también hemos comprobado que hay relación entre la afectación del MC y enfermedad avanzada10; no obstante, en los pacientes de esta serie no encontramos diferencias significativas entre el grupo con o sin afectación del MC (tabla 4), excepto una menor frecuencia de afectación del MC en los pacientes sin invasión ganglionar (45 frente a 84,4%). La mayor frecuencia de afectación del MC en tumores del recto superior en la presente serie se debe probablemente al hecho de que únicamente administramos tratamiento neoadyuvante a los tumores del recto superior si éstos son muy voluminosos o infiltran órganos vecinos.
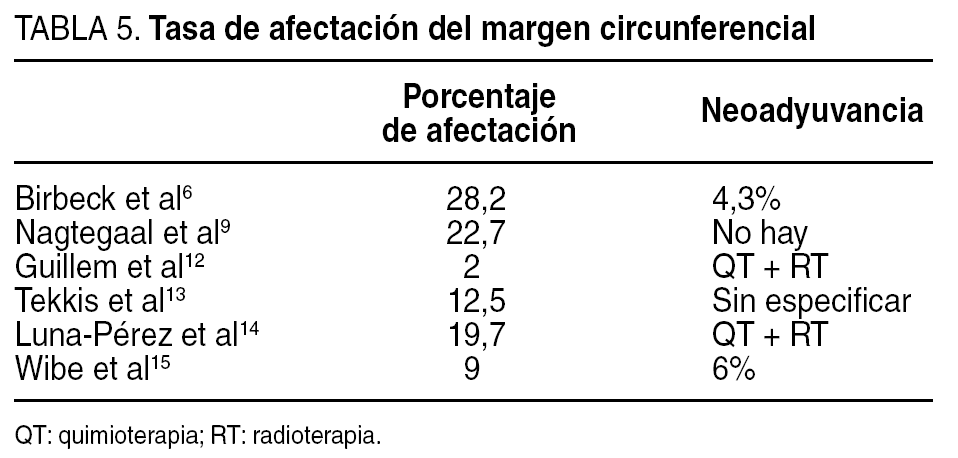
La tasa de afectación del MC puede ser también un medidor de la calidad de la cirugía6. Las tasas de afectación del MC varían ampliamente en los trabajos publicados11-15, con cifras entre el 28 y el 2% (tabla 5). Estas diferencias pueden deberse a que los pacientes del grupo de Guillem et al12 recibieron tratamiento neoadyuvante con quimioradioterapia, mientras que sólo el 4,3% de los pacientes del trabajo de Birbeck et al6 y ninguno de los del trabajo de Nagtegaal et al7 recibieron tratamiento neoadyuvante. Wibe et al, en su estudio de calidad del Norwegian Rectal Cancer Group, informan sobre una tasa de afectación del MC del 9%, y sólo el 6% de los pacientes habían recibido RT preoperatoria. Otro factor a considerar es que en algunos trabajos sólo se considera afectación del MC si el borde quirúrgico está encima del tumor o a menos de un milímetro, pero no se tienen en cuenta los otros tipos de afectación del MC descritos en el trabajo del grupo de Leeds, en el que se diferencian 6 modos de afectación del MC, en función de si el borde quirúrgico está en contacto con la masa tumoral, con zonas de tumor sin continuidad con el tumor principal, en contacto con un ganglio linfático invadido por tumor, o bien en el borde quirúrgico se encuentran vasos sanguíneos, linfáticos o infiltración perineural6. En nuestra revisión, la tasa de afectación fue del 10,8%, la mayor parte por estar el borde quirúrgico en el tumor o a menos de un milímetro (6,9%) (tabla 2).
Con un seguimiento medio de 25,4 meses, 13 pacientes (12,8%) presentaron recidiva de la enfermedad: local (2,97%) o a distancia (9,9%). Al estudiar la SLE en función de la afectación del MC, se observó que la positividad del MC se relaciona de modo estadísticamente significativo con la SLE (p = 0,0167). Once pacientes fallecieron a causa del tumor. La asociación entre la SE y la afectación del MC resultó también positiva (p = 0,0176). La baja tasa de recidiva local está influida por el carácter breve del seguimiento. Según datos del Norwegian Rectal Cancer Group, el 50% de las recidivas locales aparece en los primeros 19 meses y el 90%, en los 40 meses16.
En conclusión, las tasas de afectación del MC en nuestra experiencia están en el rango de otros trabajos publicados. La afectación del MC en pacientes con adenocarcinoma de recto localmente avanzado tratados con quimioradioterapia neoadyuvante es un factor de mal pronóstico para la SLE y la SE.
Correspondencia: Dr. J. Suárez Alecha.
Servicio de Cirugía General. Hospital de Navarra
Irunlarrea, s/n. 31008 Pamplona. Navarra. España.
Correo electrónico: jsuareza@eresmas.com
Manuscrito recibido el 17-5-2006 y aceptado el 1-9-2006.