Introducción
El primer informe sobre alimentación enteral por vía digestiva alta data de 15981; Clouston2, en 1872, describió una sonda que pasaba a través de una fosa nasal hasta el estómago, por la que se infundían pequeñas cantidades de alimentos líquidos.
En la década de los ochenta se desarrollaron numerosos avances tecnológicos, como la mejora de los métodos y los sistemas de administración de nutrientes, como las sondas de alimentación, así como el desarrollo de una gran variedad de dietas. Se mejoraron los métodos de inserción: gastrostomía endoscópica percutánea (PEG) o radiológica, yeyunostomía endoscópica percutánea (PEJ) o radiológica, y gastrostomía y yeyunostomía quirúrgicas o laparoscópicas: Hoover3 en 1980, Alexander et al4 en 1980 y Forlaw et al5 en 1990.
El apoyo nutricional está indicado en cualquier paciente grave que no puede recibir una dieta adecuada por vía oral durante un período prolongado o que presenta una malnutrición previa6.
Al cirujano corresponde también dilucidar en cada caso puntual la manera más segura y adecuada de nutrir al paciente, basándose en su afección y en las semanas que se prevea que pueda tardar en nutrirse adecuadamente de forma habitual. La nutrición enteral (NE) debe ser la primera opción a la hora de alimentar a un paciente, aunque estemos tratando a un paciente que presenta un intestino que está parcialmente limitado en su función y longitud7. Tanto las vías de acceso en NE como la composición de los nutrientes desempeñan un papel dinámico en la respuesta gastrointestinal en el paciente nutrido por vía enteral8,9. La presencia de nutrientes en la luz intestinal es esencial para el mantenimiento de la masa mucosa gastrointestinal, ya que ésta funciona como una barrera frente al paso de microorganismos y toxinas a la circulación portal y sistémica10,11. Por otra parte, es una vía más fisiológica que permite mantener la microflora normal del intestino para un correcto funcionamiento del sistema inmunitario local antígeno-específico conocido como tejido linfoide asociado al intestino (GALT).
Tipos de accesos digestivos para nutrición enteral
Son varias las vías de acceso al tracto gastrointestinal para la NE12: oral, sondas nasoentéricas y enterostomías; su duración implica vías de acceso diferentes. Para una NE a corto plazo (≤ 4 o 6 semanas), las sondas nasogásticas o nasoentéricas son los procedimientos de elección. Por contra, en las nutriciones de larga duración (≥ 6 semanas) están indicadas las sondas de enterostomía, que pueden ser colocadas por endoscopia percutánea, fluoroscópica, gastrostomía guiada por imagen (PIG), quirúrgicas o laparoscópica; la PEG es el procedimiento de elección en los pacientes que no serán sometidos a laparotomía.
Si la decisión se toma durante la cirugía mayor gastrointestinal alta, es preferible la técnica de yeyunostomía con catéter fino (como complemento al procedimiento quirúrgico). Finalmente, el acceso pospilórico, aunque no consensuado, debe considerarse en pacientes con alto riesgo de aspiración, reflujo gastroesofágico (riesgo de broncoaspiración) y también para obviar el íleo gástrico posquirúrgico13,14.
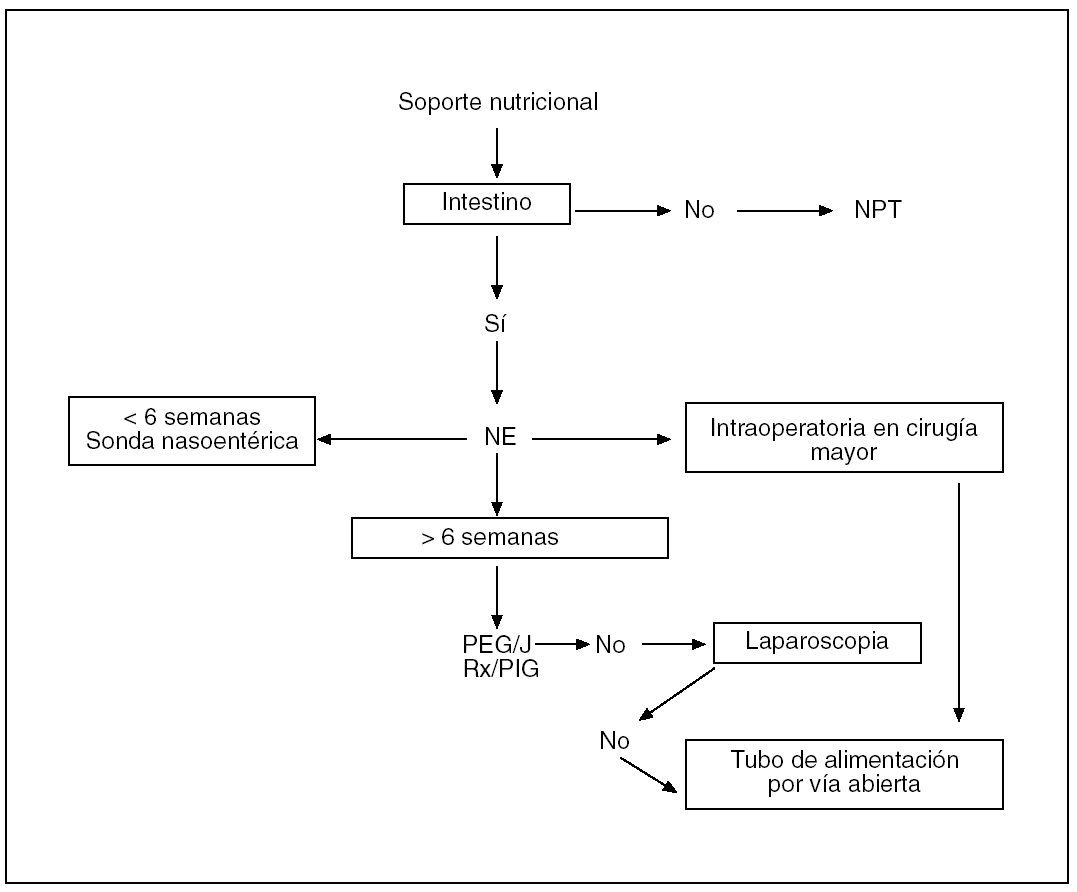
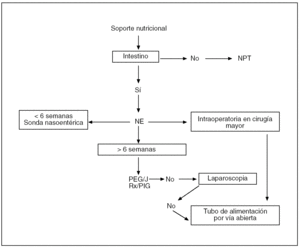
La elección de una vía de administración adecuada es esencial para llegar a alcanzar los fines nutricionales deseados15 (fig. 1).
Fig. 1. Algoritmo para la elección de la vía de acceso para la nutrición. NPT: nutrición parenteral total; NE: nutrición enteral; PEG/J: gastrostomía/yeyunostomía endoscópica percutánea; RxPIG: gastrostomía guiada por imagen.
Quirúrgicamente para la realización de las ostomías aferentes con la finalidad de nutrir o de descomprimir se puede acceder al tubo digestivo en 3 zonas: la faringe, el estómago y el yeyuno.
De estos tres accesos comúnmente elegidos, el faríngeo es el menos común y las indicaciones específicas de cada uno de ellos a menudo se superponen.
La visión del cirujano respecto de los accesos en nutrición, en la actualidad, se limitan, por regla general, a la inserción intraoperatoria de la sonda nasoyeyunal de doble luz (SNY) o a la enterostomía adicional durante la cirugía mayor del tracto gastrointestinal superior, en pacientes laparotomizados en los que se espera un postoperatorio complicado con un período prolongado de ayuno, en estado hipercatabólico o los que van a necesitar quimioterapia y/o radioterapia y en aquellos pacientes en los que una PEG no se puede realizar.
Como único procedimiento se emplea en pacientes neurológicos o enfermedades congénitas y en pacientes con tumores de cabeza y cuello.
Estas ostomías pueden ser primarias, cuando el objetivo es sólo administrar alimentos, o complementarias, durante el curso de una laparotomía. Dependiendo de la duración estimada de la nutrición, las enterostomías serán permanentes o temporales. Se considera permanente cuando se prevé su necesidad por más de 6 meses.
Las ostomías proximales están indicadas en trastornos neurológicos, disfagias orgánicas, enfermedades crónicas, rechazo a la nutrición oral, requerimientos nutricionales prolongados, nutrición postoperatoria y traumatismos maxilofaciales.
Faringostomía
Inicialmente descrita por Shumrick16 en 1967, en pacientes con accidentes cerebrovasculares y dificultad deglutoria secundaria. Se realiza al término de la intervención, antes de extubar, por transiluminación orofaríngea con fibroscopio rígido; localizado el seno piriforme, se hace la incisión en la piel en el punto de elección, se pasa una pinza desde la boca a través del seno piriforme y se tracciona de la sonda hacia la boca para su colocación en hipofaringe y/o esófago; también se puede realizar por transiluminación y punción percutánea17,18. Esto permitiría la nutrición inmediata y además el tiempo operatorio es más corto que con la gastrostomía o la yeyunostomía. Si se realiza como ostomía primaria, este procedimiento se puede realizar infiltrando la piel y el tejido celular con anestesia local y la orofaringe como para una broncoscopia.
La faringostomía utilizada complementariamente durante el curso de la cirugía de cabeza y cuello19,20, en los enfermos en que se estima un retraso en la ingesta oral y con tránsito intestinal permeable, no precisa de una exposición adicional y la ubicación de la sonda se realiza en la región operatoria primaria; la NE se puede iniciar en el postoperatorio inmediato. Es un método confortable y estéticamente aceptable, y con él se evitan los problemas asociados a las sondas nasales21.
Está indicada en cirugía maxilofacial o cervical, lesiones orofaríngeas y radioterapia.
Las contraindicaciones comprenden la obstrucción del esófago proximal, la obstrucción gastrointestinal y síndrome de vena cava superior.
Las complicaciones de las faringostomías incluyen la infección de la herida, la salida accidental del tubo, la irritación cutánea, la granulación, la hemorragia y la broncoaspiración, entre otras, que, por otra parte, son comunes con otras ostomías 4,15,16,22-24.
Las gastrostomías quirúrgicas (GQ) abiertas o laparoscópicas (GL) de alimentación
Están indicadas cuando la PEG sea imposible21,25-27, en estenosis orofaríngea por radioterapia o tumor: para descompresión postoperatoria, que es una indicación específica en aquellos pacientes que no toleran o rehúsan una sonda nasogástrica, y en los pacientes con elevado riesgo de complicaciones pulmonares y tumores esofagocardiales irresecables (actualmente superables con las endoprótesis)28,29.
Están contraindicadas en pacientes con reflujo gastroesofágico, vaciado gástrico patológico y afección gástrica grave.
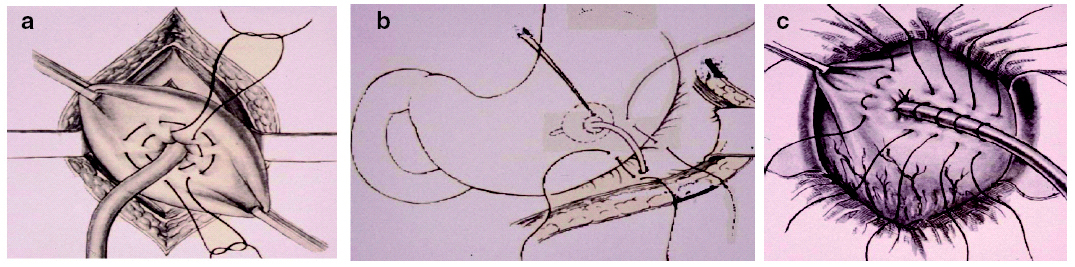
Las técnicas de gastrostomías quirúrgicas abiertas tienen todas abordajes comunes: laparotomía media y exteriorización del tubo a distancia de la herida, en el hipocondrio izquierdo. Se puede realizar con anestesia general, regional o local, según la situación clínica del paciente. Existen 4 tipos de gastrostomías: gastrostomía tubular de Witzel, gastrostomía tipo Stamm o Fontan, gastrostomía con sonda de balón y gastrostomía de Janeway (fig. 2).
Fig. 2. Tipos de gastrostomías: a) de Fontan; b) sonda balón, y c) de Witzel.
Gastrostomía tubular de Witzel. Consiste esencialmente en la construcción de un túnel en la pared gástrica para envolver el tubo. El túnel evita el reflujo, y como su superficie es totalmente serosa, se ocluye espontáneamente cuando se retira el catéter.
Gastrostomía tubular tipo Fontan o Stamm. Consiste en hundir el orificio por donde penetra la sonda en el estómago mediante dos suturas en bolsa de tabaco alrededor de aquél en la pared gástrica, constituyendo un trayecto seroso alrededor de la sonda más corto que en la gastrostomía de Witzel, que se invagina hacia el interior de la cavidad gástrica. Su fácil fijación al peritoneo parietal asegura la impermeabilidad del orificio, evitando el reflujo del líquido gástrico que dañaría la piel. Igualmente hay una oclusión espontánea de la fístula a la retirada del tubo. Sin embargo, la continencia del reflujo gástrico es inferior a la que se consigue con el de Witzel.
Gastrostomía con sonda de balón. Se trata de una técnica semejante a la del método Fontan: una pequeña incisión en la pared gástrica para introducir el catéter y la invaginación del orificio mediante una sutura en jareta, y la fijación al peritoneo parietal con dos puntos.
Gastrostomía de Janeway. Consiste en la elaboración de un tubo gástrico a partir de la pared anterior del estómago, a escasos centímetros de la curvatura menor, de 5-6 cm de ancho por unos 10-12 cm de largo en dirección a la curvatura mayor. Esta tubulización puede realizarse manualmente o con grapadora lineal (GIA), como describiera Moss30, o con endo-GIA. Se exterioriza el tubo gástrico en el hipocondrio izquierdo a través de una incisión y se inserta una sonda de balón en la luz gástrica. Es una técnica en la que el orificio mucoso-cutáneo gástrico (a diferencia de las técnicas anteriores) se fija a la superficie cutánea, creando un estoma. Se infla el balón de la sonda y se mantiene el drenaje por gravedad durante 48-72 h. Si el drenaje gástrico es ≤ 300 ml/día y el estoma está bien vascularizado, se inicia la nutrición. De esta forma, aunque se retire la sonda, el orificio no se cierra espontáneamente como ocurre en las gastrostomías tubulares, lo que constituye una ventaja si la gastrostomía ha de tener carácter permanente. A partir del décimo día del postoperatorio, la sonda se retira y se reinserta para la alimentación.
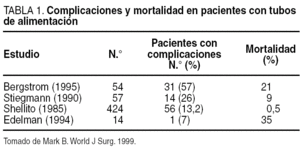
Complicaciones de la gastrostomía. La GQ, considerada frecuentemente una técnica sencilla, no se confirma tan inocua a juzgar por el número de complicaciones asociadas (tabla 1). El porcentaje de mortalidad perioperatoria varía según los autores (del 0,5 al 35%) y ésta no está relacionada directamente con la técnica sino con las condiciones generales del paciente por su enfermedad de base12,31,32.
Complicaciones relacionadas con la técnica quirúrgica. La infección de la herida es relativamente frecuente. Se puede reducir la tasa de infecciones evitando el escape del contenido gástrico durante la inserción del tubo, asegurando la bolsa de tabaco alrededor del tubo y con una dosis profiláctica de antibiótico33. Puede presentarse hemorragia; el desprendimiento del estoma, complicación grave si pasa inadvertida, sobre todo si ocurre cuando el estómago no está firmemente adherido a la pared abdominal, se previene adaptando el tamaño de la incisión al tubo y asegurando éste firmemente a la piel hasta la cicatrización completa34,35. También puede producirse evisceración, prolapso gástrico y broncoaspiración; esta última es la complicación más importante asociada a la alimentación por gastrostomía; la prevalencia de neumonía por aspiración varía en la literatura médica del 2 a 95%31 con una mortalidad global del 17%36.
Complicaciones relacionadas con los tubos. Puede producirse salida espontánea, fuga del contenido gástrico, fístula gastrocutánea persistente, obstrucción gástrica por emigración distal de la sonda34 y granulación excesiva.
Complicaciones relacionadas con el cuidado del estoma. La irritación cutánea o inflamación es la complicación más frecuente de la gastrostomía, por la fuga del contenido gástrico que se mantiene en contacto con la piel. También la obstrucción del tubo, por la precipitación de medicamentos o la dieta.
Yeyunostomía
Consiste en la colocación de una sonda en la luz del yeyuno proximal, a unos 20 cm del ángulo de Treitz, con el propósito fundamental de suministrar nutrición. Son diversas las técnicas de yeyunostomía que están en uso: Witzel longitudinal, Witzel transverso, gastroyeyunostomía abierta, catéter-aguja, PEJ y laparoscópica.
El fundamento de la nutrición enteral precoz en el postoperatorio, desde que en 1973 Delany et al7 justificaran su aplicación en cirugía mayor gastrointestinal, basándose en que el intestino delgado conserva gran parte de su capacidad absortiva y de motilidad, es que la atonía postoperatoria se limita al estómago y el intestino delgado. Desde entonces su uso es cada vez más frecuente.
Se indica de forma sistemática en cirugía gastrointestinal alta en pacientes tributarios de nutrición enteral que presentan resección esofágica con plastia gástrica o colónica, gastrectomía total y biliopancreática. La yeyunostomía permite iniciar la alimentación enteral en las primeras 24 h del postoperatorio, sobre todo en pacientes con alto riesgo de complicaciones (fuga anastomótica, retardo en la cicatrización), ventilación postoperatoria prolongada, politraumatismo, malnutrición preexistente, gastroparesia (diabetes), obstrucción pospilórica y traumatismo craneal, y pacientes subsidiarios de quimioterapia y radioterapia.
Las contraindicaciones pueden ser: a) locales: enfermedad inflamatoria intestinal, peritonitis plástica y enteritis rádica, por el riesgo potencial de enterólisis durante la adhesiólisis y el peligro de fístula enterocutánea, y b) sistémicas: inmunosupresión severa, por el riesgo de fascitis necrotizante, coagulopatía por la posibilidad de un hematoma en la pared intestinal y obstrucción y ascitis, debido al riesgo de fugas e infección.
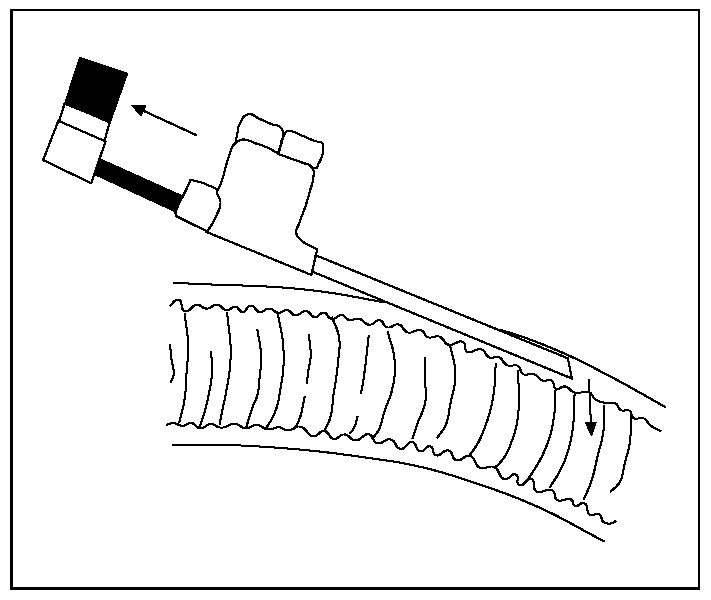
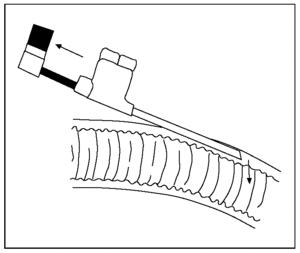
Técnicas. A lo Witzel, con catéter fino (fig. 3), en "Y" de Roux y con asa yeyunal fistulizada lateralmente sobre el tubo de Petzer, estas últimas de escasa utilización.
Fig. 3. Catéter fino de yeyunostomía.
La yeyunostomía es una técnica de fácil ejecución, pero no está exenta de complicaciones, de ahí la importancia de una adecuada elección del punto de inserción en el borde antimesentérico del asa (15 a 20 cm del ángulo de Treitz), de fácil aposición a la pared abdominal. La fijación de la sonda o catéter debe ser exhaustiva; luego se debe realizar una bolsa de tabaco y una correcta tunelización subseromuscular del trayecto antirreflujo (catéter fino) o seromuscular (Witzel) en una extensión aproximada de 5 a 7 cm, exteriorizando la sonda a través de una contraabertura en la pared abdominal y, para evitar vólvulo del intestino delgado periestomal, fugas de nutrientes y contenido intestinal y desplazamiento del catéter26,37,38.
La técnica de yeyunostomía con catéter fino (7 a 9 Fr) es simple, segura y no alarga sensiblemente el tiempo quirúrgico. Consiste en la elección del punto de punción abdominal para el catéter en el tercio medio de una línea que une el reborde costal izquierdo, en la línea medioclavicular, con el ombligo, perforar la pared abdominal muy oblicuamente (ángulo aproximado de 45°) con la cánula de 6-7 cm hendida sin obturador para prevenir la acodadura de su entrada en el peritoneo. Se inserta la sonda yeyunal a través de la cánula hacia el interior del abdomen y se retira la cánula abriéndola en abanico según se va extrayendo. Se elige el asa yeyunal y la tunelización (igual que la técnica de Witzel). Desde la posición del primer cirujano se procede a la punción subseromuscular o submucosa, paralela al eje axial, en el borde libre del segmento yeyunal, con la cánula en una extensión de 9-11 cm (mecanismo antirreflujo) con el obturador romo parcialmente retirado. Se extrae éste y se inserta el catéter en una longitud de unos 15-20 cm en dirección caudal (más allá de cualquier anastomosis distal a su inserción), y se retira posteriormente la cánula. Se realiza el cierre en bolsa de tabaco en torno al catéter del orificio seroso del túnel parietal yeyunal con sutura reabsorbible y se completa la fijación del intestino al peritoneo parietal con una corona de puntos de sutura reabsorbible periféricamente al lugar de penetración del catéter en el peritoneo parietal y anclaje al peritoneo parietal del asa suspendida en una extensión aproximada de 5 cm.
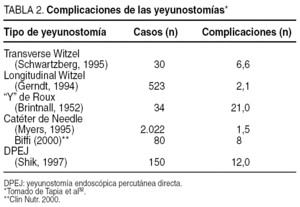
Esta técnica es una vía segura y efectiva, con menos complicaciones que otro tipo de yeyunostomías (tabla 2), excepto para la salida accidental del catéter y la rotura, que es más frecuente con esta técnica38-42.
La yeyunostomía en "Y" de Roux se ha utilizado en muy pocos casos. Se trata de crear un asa en "Y" de Roux a partir del yeyuno proximal y la exteriorización del extremo libre como un estoma, confeccionando un acceso permanente al intestino delgado, a través del cual podemos introducir intermitentemente una sonda de nutrición. Brintnall et al43 describen hasta un 15% de prolapso del estoma y un 6% de pérdidas de bilis y líquido pancreático.
Complicaciones de la yeyunostomía. Puede producirse salida accidental del catéter (fijación deficiente), obstrucción del catéter, fuga a la cavidad peritoneal (nutrición y contenido intestinal), hernia interna, vólvulo intestinal, fístula intestinal enterocutánea, isquemia y necrosis intestinal, absceso parietal, distensión abdominal y diarrea/estreñimiento15,21,26,27.
Sonda nasoyeyunal de doble luz
Aunque se trata de un método no invasivo, es una téc-nica de nutrición enteral temprana que en casos selec-cionados por politraumatismo o cirugía mayor puede alternarse con la gastroyeyunostomía colocando intaoperatoriamente la SNY de doble luz, que como su nombre indica, posee doble luz; el extremo distal finaliza en el yeyuno, lo que permite alimentar al paciente en este nivel, y el extremo proximal finaliza en el estómago, por lo que permite aspirar su contenido. Está especialmente indicada cuando hay que descomprimir el estómago (postoperatorio abdominal, anestesia) cuando se presenta un vaciamiento gástrico disminuido, que se suele asociar a la disminución de la motilidad del colon y simultáneamente nutrir precozmente a corto-medio plazo (con fórmulas sin fibra). Este método permite una nutrición enteral completa y segura, disminuye el riesgo de aspiración y la apertura del yeyuno26,32. En el caso de gastrectomías totales con anastomosis esofagoyeyunal en "Y" de Roux en que la anastomosis a pie de asa puede quedar próxima a la punta del catéter distal, lo que puede provocar, probablemente, complicaciones serias en casos de producirse distensión, íleo adinámico, alteraciones hemodinámicas u otras anomalías intrínsecas a la anastomosis; es aconsejable superar ésta y evitar el reflujo de los nutrientes y del contenido intestinal hacia la anastomosis.
Complicaciones. Erosiones y ulceraciones de la mucosa nasal, epistaxis, otitis media, arritmias, obstrucción de la sonda, perforación intestinal y salida espontánea.
Gastrostomía y yeyunostomía laparoscópicas
Tienen las mismas indicaciones que las técnicas por vía abierta44,45, incluida la imposibilidad de una PEG o una PEJ.
Ventajas. Explorar la cavidad abdominal y realizar gestos operatorios asociados; de uso frecuente en niños, presenta menos dolor postoperatorio, limita la repercusión respiratoria, la cicatriz es más estética, además presenta un menor riesgo de infección y de eventraciones.
Inconvenientes. Necesidad de anestesia general y realización de neumoperitoneo con gas a baja presión, para una mejor aproximación del estómago a la pared abdominal sin tensión.
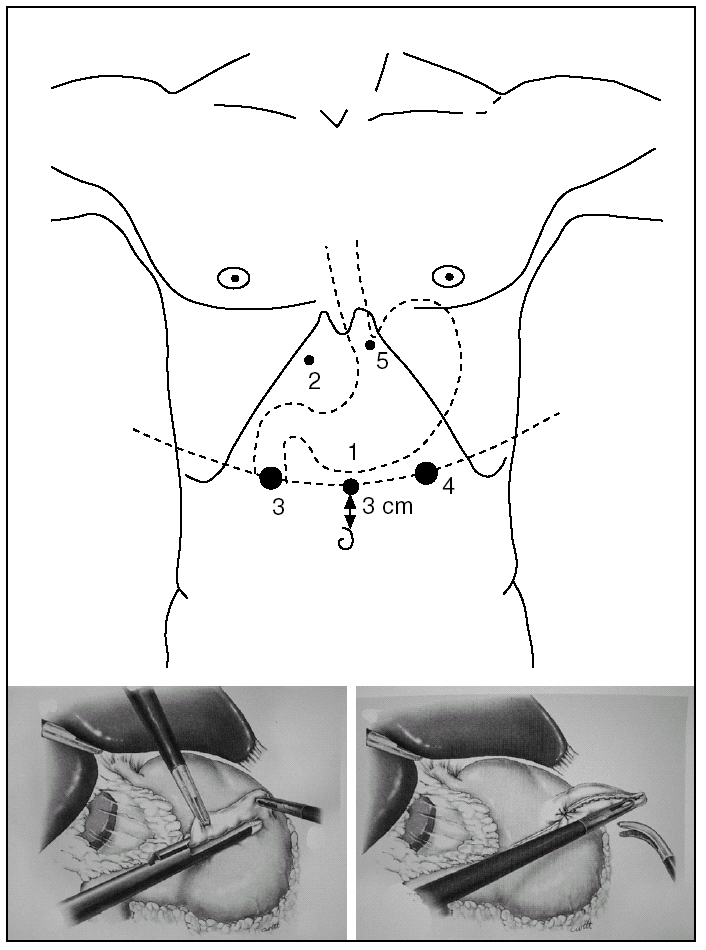
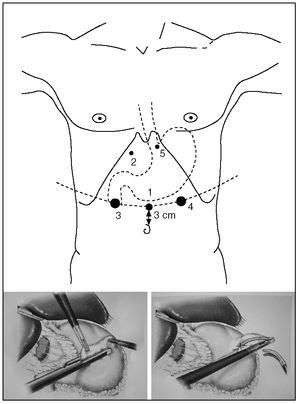
Se han descrito técnicas con anestesia local y sedación, y laparoscopia sin neumoperitoneo y tracción parietal con retractores, con la finalidad de conseguir un campo de visión por encima del estómago e insertar el tubo dentro del estómago, antes de su inserción en la cavidad abdominal. Esta intervención no precisa ninguna disección pero sí una exposición perfecta. La posición de los trocares se presenta en la figura 4. La óptica con trocar de 10 mm (fig. 4, 1) se sitúa a unos 3 cm por encima del ombligo y ocasionalmente puede desplazarse hacia la izquierda. El trocar de 12 mm (fig. 4, 3 y 4) permite el paso de la pinza automática. El trocar de 5 mm subcostal derecho (fig. 4, 2) permite pasar un separador hepático. El trocar de 5 mm subxifoideo izquierdo (fig. 4, 5) permite el paso de una pinza de prensión y manipulación gástrica. El cirujano se sitúa entre las piernas del paciente, el ayudante a la izquierda del enfermo y manipula la cámara y la pinza subxifoidea. Un segundo ayudante, a la derecha del enfermo, separa el lóbulo hepático izquierdo.
Fig. 4. Técnica y colocación de los trocares para la vía endoscópica.
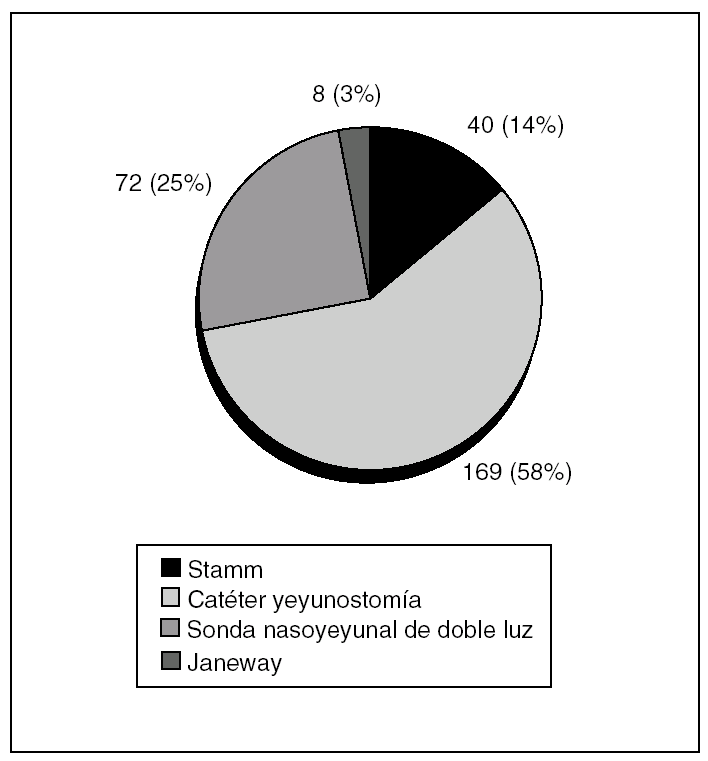
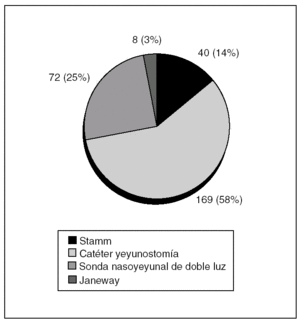
Fig. 5. Vías de acceso quirúrgico en nutrición enteral en nuestra serie.
El tubo de gastrostomía se fija al estómago con una sutura en bolsa de tabaco y con posterior fijación al peritoneo parietal; en el caso de la gastrostomía tunelizada se retira el trocar n.° 4 y se exterioriza la extremidad del tubo a través del orificio de este trocar.
Las contraindicaciones no difieren de las descritas en las gastrostomías y yeyunostomías convencionales.
Las complicaciones de la técnica son similares a las realizadas por cirugía abierta, de ahí que la yeyunostomía por laparoscopia con catéter-aguja sea una alternativa segura a la cirugía abierta46.
Respecto de la yeyunostomía laparoscópica se han descrito diferentes métodos para su ejecución, asistida por laparoscopia47-49 o transabdominal50. Los principios quirúrgicos son los descritos en la yeyunostomía con catéter fino y con independencia de la curva de aprendizaje, la realización del túnel submucoso es de muy difícil ejecución y con riesgo de sangrado gastrointestinal, infección de la herida y de fugas en el lugar de la punción51.
Las gastrostomías y yeyunostomías quirúrgicas, consideradas frecuentemente como técnicas sencillas, no se confirman tan inocuas cuando se revisa la bibliografía17-20. Estas complicaciones (tablas 1 y 2) pueden estar relacionadas con la técnica quirúrgica, con la presencia de las sondas y el cuidado del estoma; en los primeros 30 días el porcentaje de morbilidad-mortalidad es muy variable; éstas se relacionan con el procedimiento o sólo con los catéteres25,32, 52,53.
Nuestra experiencia en los accesos quirúrgicos
Pacientes y método
De enero de 1998 a febrero de 2005 se realizaron 287 procedimientos en pacientes con afección gastrointestinal alta que precisaron cirugía y nutrición enteral (fig. 5).
En la yeyunostomía se utilizó catéter de 7 Fr y en la gastrostomía, sonda de 22 Fr. Para la sonda de doble luz se utilizó una sonda Stay-Put®.
Se realizó una inserción intraoperatoria de 169 catéteres finos de yeyunostomía (46%), 40 sondas de gastrostomía según técnica de Fontan o Stamm (18%) mediante una pequeña incisión en la pared gástrica para introducir la sonda, con balón e invaginación del orificio mediante una sutura en bolsa de tabaco (10 se fijaron al peritoneo parietal por tracción sin fijación con suturas), 8 gastrostomías de Janeway (4%) y 72 SNY de doble luz (32%).
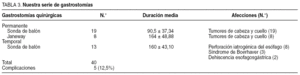
Se practicaron 27 gastrostomías permanentes (tabla 3): 19 con sonda de balón y 8 gastrostomías de Janeway en afecciones de cabeza y cuello, 13 gastrostomías temporales, igualmente con sondas de balón, en perforaciones iatrogénicas de esófago (8), síndrome de Boerhaave (3) y dehiscencias de las anastomosis esofagogástricas (2).
La emigración y las fugas periestomales con lesiones abrasivas fueron las complicaciones de las sondas de balón: sucedieron en 5 ocasiones. Pensamos que fueron favorecidas cuando se fijaron al peritoneo parietal simplemente por tracción de la sonda una vez insuflada sin fijación al peritoneo.
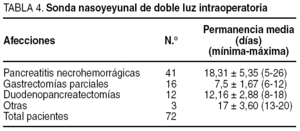
Las yeyunostomías con catéter fino se realizaron en 65 esofagectomías y 83 gastrectomías totales; el resto tuvo lugar en duodenopancreatectomías (7), pancreatectomías totales (4) y otras (10) (causticaciones esofagogástricas con necrosis, traumatismos pancreático-duodenales, dehiscencias de anastomosis gastroduodenales y/o gastroyeyunales y pancreatitis agudas necrohemorrágicas supramesocólicas). La duración media de permanencia del catéter fue de 29,05 ± 21,9 días (mínimo 8; máximo 212). El tiempo medio empleado en la inserción fue de 11,1 ± 3,1 min (mínimo 7; máximo 35).
La colocación transanastomótica se practicó en 78 ocasiones (46,1%) y la postanastomótica en 5 ocasiones (3%), en los pacientes a los que se les practicó una gastrectomía total.
Se observaron 19 complicaciones dependientes del catéter yeyunal (11,8%): 9 obstrucciones, 3 celulitis periestomales, 3 emplazamientos percutáneos del catéter de uso prolongado, 2 salidas accidentales, 1 rotura externa y 1 vólvulo. Las complicaciones dependientes de la alimentación ocurrieron en 16 casos (10,2%): distensión abdominal y dolor, diarrea y estreñimiento. Las complicaciones metabólicas fueron: hiperglucemia (8,9%) e hipocaliemia (4,48%).
La colocación intraoperatoria de las SNY de doble luz se realizó en 72 ocasiones. Su permanencia media en días y las afecciones en las que se colocaron se detallan en la tabla 4. El porcentaje más alto de inserción de éstas correspondió a las pancreatitis agudas necrohemorrágicas (PANH). En 2 casos, dos se dejaron colocadas durante la esofagogastroplastia cervical antes de finalizar la sutura anterior esofagogástrica y el cierre de la laparotomía. En otro caso se dejó durante el curso de una laparotomía tras la reparación de una perforación duodenal secundaria a la colangiopancreatografía retrógrada endoscópica (CPRE).
Las complicaciones de nuestra serie por las SNY sucedieron en 19 casos (12,6%) (15 otitis no supuradas y 4 salidas accidentales).
En relación con las complicaciones de la cirugía sólo analizaremos las dehiscencias de anastomosis, ya que no es el objetivo principal del trabajo. En nuestra serie se objetivaron 5 fístulas cervicales; todas ellas se resolvieron con tratamiento conservador entre los 21 y los 32 días, 2 fístulas intratorácicas que precisaron ser reintervenidas para el drenaje de la mediastinitis y la exclusión bipolar, y 3 fístulas esofagoyeyunales, una de las cuales fue asintomática y se diagnosticó en el control radiológico que practicamos entre el séptimo y el décimo día del postoperatorio a todos nuestros pacientes; del resto, en 1 caso se practicó una laparotomía para su resolución y en los demás la fístula cerró con drenaje del foco, antibioticoterapia y NE, en el día duodécimo y vigésimo primero, respectivamente, tras su diagnóstico.
Todos los pacientes del estudio recibieron, según nuestro protoloco, NE perioperatoria. En estos enfermos se mantuvo la nutrición por el catéter durante una media de 22 días (mínimo 12; máximo 32), mientras que los que no presentaron fístula necesitaron NE por catéter una media de 12 días (mínimo 10; máximo 16).
Del total de los pacientes con dehiscencia de sutura hubo una mortalidad global del 4,2% (3% esofágicas y 1,2% esofagoyeyunales) y su estancia media fue de 28,5 días.
Discusión
Tanto la NE como la nutrición parenteral (NP) son terapias (nutricionales) que proporcionan beneficios a aquellos pacientes que no pueden alcanzar un adecuado grado de nutrición por vía oral y que consecuentemente presentan riesgo de malnutrición y sus efectos19,54,55. Una vez decidido que el paciente es candidato a recibir soporte nutricional, debemos evaluar los siguientes factores: el tiempo estimado que durará la nutrición, la funcionalidad del tubo digestivo y el riesgo de aspiración en los pacientes nutridos por sonda nasogástrica o SNY17,56.
La selección de una vía de administración adecuada es esencial para alcanzar los fines nutricionales deseados. De una forma general, las vías de acceso al tubo digestivo para nutrir a un paciente con afección, mecánica o funcional, del tracto gastrointestinal superior constituye una indicación para la elaboración de la ostomía de la faringe, el estómago y el yeyuno12,15,37.
El acceso faríngeo es el menos común y la justificación clínica para la realización de una faringostomía es permitir la alimentación inmediata tras su ejecución, como proceso auxiliar en la cirugía de la cabeza y el cuello19,20. En nuestro caso, se realizó al término de la intervención, antes de la extubación, por transiluminación orofaríngea y punción percutánea17,18. La complicación asociada a la faringostomía fueron la irritación y la inflamación cutáneas.
En cuanto a las GQ abiertas o GL de alimentación (tabla 3), en nuestra serie, las gastrostomías permanentes con sonda con balón según el método de Fontan se indicaron en aquellos pacientes en los que se estimaba una duración media de supervivencia baja (37,34 días), con el fin de nutrirlos de forma temprana y facilitar la vuelta a casa o su traslado a un hospital de cuidados para pacientes crónicos. De las revisiones publicadas en España sobre los pacientes que siguieron tratamiento con nutrición enteral domiciliaria (NED)57-59, podemos observar que el porcentaje de GQ y yeyunostomías quirúrgicas fueron del 6,5 y el 0,65%, respectivamente, cifras muy bajas para el número de enfermos que necesitaron nutrición enteral (643 de 2.784 pacientes). En nuestro medio, aquellos pacientes en los que se estimaba una supervivencia mayor (> 6 meses), enfermos con recidivas y/o recaídas locorregionales y en tratamiento con quimioterapia y radioterapia, se prefirió la gastrostomía de Janeway, que se realizó en 8 pacientes mediante una laparotomía media de aproximadamente 5 cm de longitud y la confección del tubo gástrico, de unos 12 cm, se practicó con endo-GIA universal 60, a diferencia de la técnica descrita por Moss30, que obligaría a una incisión más amplia. A diferencia de las gastrostomías permanentes, la gastrostomía temporal para alimentación conserva ciertas indicaciones, en algunas lesiones esofagogástricas tratadas por medios conservadores o quirúrgicos y que requieren reposo del esófago.
La GQ, considerada frecuentemente una técnica sencilla, revela sus complicaciones cuando se revisa la bibliografía34,60-63. Estas complicaciones pueden estar relacionadas con la técnica quirúrgica, con la presencia de las sondas y el cuidado del estoma; el porcentaje de morbilidad es muy variable (del 4,2 al 57%) según los estudios12,31,32. En nuestra serie las complicaciones no difieren de las publicadas en la literatura médica, y se presentaron (12,5%) en 5 de los 10 casos que no se fijaron al peritoneo parietal con suturas. Las lesiones abrasivas y las fugas periestomales, así como la emigración de la sonda con balón, se pueden minimizar extremando los cuidados y el mantenimiento durante las primeras dos semanas, diariamente. Posteriormente, 1 o 2 veces a la semana si no existe inflamación cutánea o irritación. La fijación de la parte externa de la sonda sobre el orificio de salida de la pared abdominal debe ser lo más ajustada al diámetro del tubo, reduciendo al mínimo la presión sobre la zona de incisión, aunado al correcto inflado del balón, con lo cual se evitan los desplazamientos y los escapes del contenido gástrico por el estoma.
En casos seleccionados por politraumatismo o cirugía mayor, la asociación de descompresión gástrica y acceso yeyunal permite la alimentación por esta vía en el postoperatorio inmediato. Para ello, puede colocarse intraoperatoriamente una SNY de doble luz que permite combinar las funciones de descomprimir el estómago y simultáneamente nutrir de forma temprana a corto-medio plazo, disminuyendo el riesgo de aspiración y la apertura del yeyuno26,32. Estudios realizados en pacientes críticos por el grupo metabólico de la SEMICYUC37,64 han mostrado una disminución significativa del número de episodios de aumento del residuo gástrico y mayor eficacia nutricional. Nosotros las hemos insertado en el curso de una laparotomía como procedimiento adicional durante la cirugía mayor gastrointestinal alta en 72 pacientes, siempre al final del procedimiento quirúrgico motivo de la laparotomía y con la colaboración del anestesista. Hemos tenido serias dificultades para la extracción del alambre guía, así como la superación del píloro, a pesar de las maniobras orientativas ejercidas a través de las paredes gástricas y la progresión de la misma por el anestesista, especialmente en las pancreatitis agudas necrohemorrágicas. Estos inconvenientes o dificultades se minimizan con paciencia y sincronización entre el anestesista y el cirujano. Es importante movilizar el alambre guía extrayéndolo parcialmente antes de su colocación por la fosa nasal, lubricarlo y recolocarlo en su posición original, y que la porción gástrica de la sonda quede en la cavidad gástrica remanente, para una aspiración más efectiva65. Igualmente es primordial dejar la punta de la sonda perfectamente orientada en el yeyuno sin acodamientos. La sonda deberá permanecer, en lo posible, orientada hacia delante y sin tracciones, y fija al dorso de la nariz con el apósito que trae el set.
En la cirugía neoplásica del tracto digestivo superior la NE mediante un catéter de yeyunostomía tiene cada vez mayor indicación, dado que puede nutrirse al paciente de forma precoz evitando los problemas de la NP y favoreciéndole con las ventajas de una nutrición más fisiológica, con farmaconutrientes y con menos riesgos66.
Las principales complicaciones de la yeyunostomía no difieren, en general, de las descritas en las anteriores ostomías, con la salvedad del tipo de yeyunostomía22,26,27,37 y la curva de aprendizaje.
A pesar de que es una técnica fácil de ejecutar no está exenta de complicaciones, de ahí que una adecuada elección del punto de inserción, con la correcta tunelización subseromuscular del trayecto (9-11 cm) del mecanismo antirreflujo (fig. 2), procurando que no se rompa durante la introducción del catéter a través de la cánula, se puede conseguir fijando ambos extremos de ésta temporalmente con unas pinzas de Babckok. La fijación del catéter debe ser exhaustiva, con bolsa de tabaco, una corona de puntos rodeando el catéter y anclaje al peritoneo parietal del asa suspendida en una extensión aproximada de 5 cm, con la finalidad de evitar las fugas del contenido intestinal, la infección de la herida con la posibilidad de extenderse al resto de la pared abdominal y el vólvulo de intestino delgado periestomal. La tasa de complicaciones según la literatura está en torno al 1,5-35,6%38,67,68. Nosotros hemos tenido un 18,4% de complicaciones dependientes del catéter (una complicación mayor por vólvulo intestinal [5,2%] y 3 casos de celulitis periestomales [15,7%]); el resto fueron complicaciones menores como salida accidental, obstrucción, rotura externa, etc.). La mayoría de ellas son evitables con una técnica cuidadosa y una correcta monitorización de los pacientes después de su colocación; también influye la experiencia del cirujano25.
En el estudio prospectivo de Chin et al69, en 84 pacientes nutridos por catéter de yeyunostomía no se encontró mortalidad relacionada con el procedimiento y se objetivó un 12,9% de complicaciones relacionadas con el tubo y un 20% relacionadas con la nutrición (el 18,4 y el 10,2%, respectivamente, en nuestra serie). De manera que el autor destaca que los beneficios son mayores que los riesgos en un centro especializado.
La administración de suero glucosado al 5% inicialmente en bolos y posteriormente en perfusión continua durante el cierre de la laparotomía nos confirmará la correcta ubicación, integridad y permeabilidad del catéter. El paciente sale del quirófano con una perfusión de suero glucosado al 5% a 10 ml/h, lo que aunado a la monitorización frecuente de la tolerancia a la dieta, el manejo adecuado de las mezclas y el estrecho seguimiento clínico, puede reducir significativamente el índice de complicaciones38,66,70,71.
Hoy día el manejo quirúrgico moderno de las fístulas intratorácicas ha conseguido unos resultados sensiblemente mejores; disminuyó la mortalidad drásticamente, del 43 al 3,3%, y la nutrición enteral destaca como un importante pilar en la supervivencia72.
Heslin et al73 no encontraron diferencias significativas entre los pacientes nutridos con dietas inmunomoduladoras y a los que se les administró solución hipocalórica por vía intravenosa después de la cirugía mayor gastrointestinal superior por cáncer en relación con las complicaciones menores, mayores ni de la herida. Describieron una mortalidad hospitalaria global del 2,5%. Estos estudios presentan un porcentaje de mortalidad muy similar a nuestra serie (3%).
Por otro lado, Farreras et al74 observaron en una serie de 60 pacientes sometidos a gastrectomía por neoplasia que cuando la nutrición se realiza con dietas con farmaconutrientes los resultados, en relación con la herida quirúrgica, fueron mejores respecto de los nutridos con dietas estándar4.
En un estudio de revisión sistemática de la inmunonutrición del paciente quirúrgico abdominal de Navarro et al75, presentado en el xx Congreso nacional de la SENPE, se comenta que la variable "dehiscencia de sutura" lleva asociada una serie de factores tales como la técnica, el cirujano y el estado nutricional del paciente, lo que nos obliga a valorar los resultados con precaución en lo que a la nutrición se refiere.
En un metaanálisis en el que se comparó la NE postoperatoria precoz con un postoperatorio sin soporte nutricional en cirugía gastrointestinal, los resultados obtenidos mostraron una disminución del riesgo de padecer cualquier tipo de infección; una disminución de la estancia media hospitalaria e incluso un menor riesgo de presentar dehiscencia de anastomosis76.
Es difícil asegurar que una determinada complicación sea consecuencia de malnutrición, pero las compilaciones infecciosas y respiratorias parecen guardar una clara relación. Para Sitges Serra77, el estado nutricional del paciente es fundamental para paliar los efectos locales o sistémicos de una complicación de origen técnico.
Conclusiones
Se revisan los principales aspectos en la elección de las vías de acceso quirúrgico y laparoscópico para la administración de nutrientes, las indicaciones, contraindicaciones y complicaciones relacionadas con la técnica, el cuidado del estoma y con el material de intubación.
Para los regímenes de NE de menos de 6 semanas, las sondas nasoentéricas representan la mejor vía. Por el contrario, las sondas de enterostomía están indicadas en la NE de larga duración; éstas pueden colocarse por intervención quirúrgica o con endoscopia o por radiología. El procedimiento de elección en pacientes que no serán sometidos a laparotomía es la PEG.
Las complicaciones pueden ser mecánicas, infecciosas, gastrointestinales y metabólicas. Los beneficios del aporte nutritivo temprano por vía enteral justifican la agresión quirúrgica a la que se somete al paciente y creemos que estos beneficios superan considerablemente los riesgos.
Correspondencia:
Dr. A. Abdel-Lah Mohamed.
Muñoz Torrero, 1.
37007 Salamanca. España.
Correo electrónico: bad@usuarios.retecal.es; oabdel@hispavista.com
Manuscrito recibido el 13-7-2005 y aceptado el 6-2-2006.