Revertir un estoma temporal implica 2 procedimientos quirúrgicos diferentes: la reconstrucción del tránsito intestinal y el cierre de la pared abdominal en el sitio del estoma. Este último presenta diferentes aspectos que deben ser analizados: a) la infección del sitio quirúrgico (ISQ), b) el manejo de una hernia coincidente en el sitio del estoma en el momento de su cierre, c) la prevención del desarrollo de una hernia incisional posterior, d) el cierre del estoma en el caso de que se realice la reconstrucción del tránsito por vía laparoscópica, o e) el cierre de la piel del sitio del estoma. El objetivo de este trabajo es analizar estos aspectos en relación con la reconstrucción de la pared abdominal por la que emerge un estoma temporal cuando se procede al cierre de este.
The closure of a temporary stoma involves 2 different surgical procedures: the stoma reversal procedure and the abdominal wall reconstruction of the stoma site. The management of the abdominal wall has different areas that should be analyzed such us how to avoid surgical site infection (SSI), the technique to be used in case of a concomitant hernia at the stoma site or to prevent an incisional hernia in the future, how to deal with the incision when the stoma reversal procedure is performed by laparoscopy and how to close the skin at the stoma site. The aim of this paper is to analyze these aspects in relation to abdominal wall reconstruction during a stoma reversal procedure.
Crear una ostomía temporal es una «herramienta» quirúrgica para desviar el contenido intestinal de un área más distal problemática o eludir una anastomosis1. Una ostomía temporal puede ser considerada a la vez un «amigo» o un «enemigo»2. «Amigo» por las ventajas de utilizarla en situaciones concretas2 y «enemigo» por la morbilidad que se pueda derivar de su presencia3, y por el impacto negativo en la calidad de vida de los pacientes4 (en un 20-40% de estos nunca será eliminada)1,5–7. Probablemente, una ostomía temporal solo proporciona un verdadero beneficio si la morbilidad y la mortalidad del cierre de la misma son mínimas1.
El objetivo de este trabajo es analizar exclusivamente los problemas relacionados con el cierre de la pared abdominal por la que emerge la ostomía cuando se procede al cierre de esta.
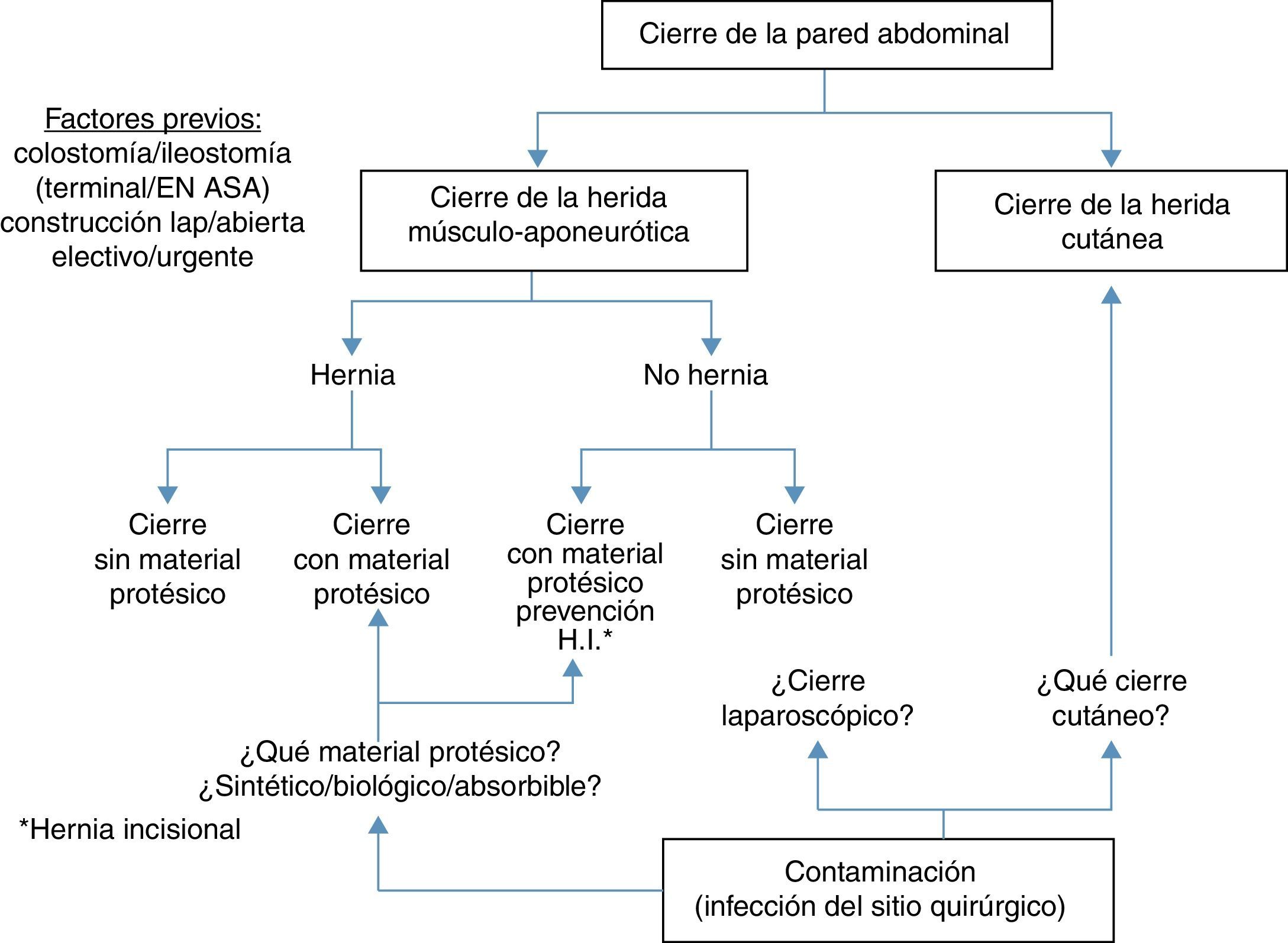
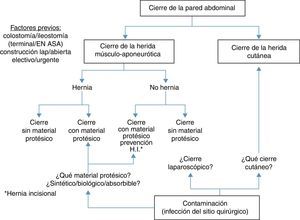
Puntos de análisisLa pared abdominal se compone de la piel, aponeurosis, músculo y peritoneo8. Por este motivo, al cerrar un estoma es preciso tratar una herida cutánea y una herida músculo-aponeurótica. La herida músculo-aponeurótica puede presentar una hernia paraestomal concomitante o ser el origen de una hernia incisional posterior. Así, puede asociarse al cierre de la herida la colocación de un material protésico (para tratar una hernia o para prevenirla). Adicionalmente, el cierre de la pared abdominal por la que emerge una ostomía temporal se asocia con una contaminación bacteriana, ya que el intestino está abierto, existiendo por esta razón un mayor riesgo de infección del sitio quirúrgico (ISQ) (fig. 1).
En este contexto y en nuestra opinión, se pueden extraer 5 puntos que deben tenerse en consideración:
- 1.
La ISQ en el cierre de un estoma temporal.
- 2.
La presencia de una hernia coincidente en el momento del cierre del estoma. ¿Cómo cerrar la herida músculo-aponeurótica?
- 3.
La ausencia de una hernia coincidente en el momento del cierre del estoma. ¿Se debe prevenir la aparición de una hernia incisional posterior?
- 4.
El valor y las ventajas del cierre laparoscópico del estoma.
- 5.
El cierre de la piel del sitio del estoma.
La ISQ se describe como la complicación más frecuente tras el cierre de un estoma temporal9 con una incidencia que oscila entre el 2 y el 40%10–12. Esta variabilidad de incidencia puede relacionarse con cifras infracomunicadas, ser el reflejo del análisis de diferentes tipos de ostomías temporales (protocolos de manejo de la herida diferentes) o del uso de diseños de recogida de datos poco homogéneos para «capturar» los acontecimientos. Una de las mayores y más recientes series de pacientes publicadas en el estudio de este aspecto9 muestra una incidencia de ISQ tras el cierre de un estoma temporal del 20-30% y destaca como factores de riesgo asociados los siguientes: 1) la obesidad mórbida (espesor de la grasa subcutánea mayor de 25mm a nivel del ombligo); 2) que el estoma temporal sea una colostomía (ISQ 5 veces más frecuente que cuando se trata de una ileostomía) o 3) que el momento de crear el estoma temporal fuese una situación de urgencia (persistencia de bacterias «durmientes» en el sitio quirúrgico). Además, este mismo estudio9 muestra que los microorganismos grampositivos (fundamentalmente, enterococos y estafilococos aureus resistentes a la meticilina) pueden jugar un papel determinante en la ISQ tras el cierre de un estoma temporal, representando el 70% de las bacterias aisladas en los cultivos. De acuerdo con estos autores, cerrar la pared tras el cierre de un estoma temporal puede ser un procedimiento inherentemente distinto de la cirugía de colon y recto ya que la colonización de la piel e intestino pueden ser totalmente diferentes.
Presencia de una hernia coincidente en el momento de cierre del estoma. ¿Cómo cerrar la herida músculo-fascial?La existencia de una hernia coincidente se describe con mayor frecuencia asociada a una colostomía (63%)13 que a una ileostomía (20-30%)14,15. Es interesante observar como, en una de las mayores series publicadas acerca de la ISQ cuando se cierra un estoma temporal, se señala la presencia de una hernia concomitante como una circunstancia de riesgo de ISQ9. Fundamentalmente, en aquellos pacientes que se trataron con la colocación de una malla sintética. La justificación de los autores es que se trataría de una intervención en la que se realiza una disección adicional que conlleva un mayor tiempo quirúrgico. Este aumento de la incidencia de ISQ en relación con el uso de material protésico también lo han descrito otros autores16. De esta manera, estos grupos9,16 recomiendan no «reforzar» la reparación de la hernia con un material sintético simultáneo en el momento en que se cierra el estoma temporal. Por otro lado, el uso de prótesis sintéticas para el tratamiento de una hernia en ambientes contaminados y potencialmente contaminados es actualmente materia de debate17,18. Algunos estudios justifican su uso en estos entornos19–24. Estos últimos trabajos defienden y argumentan la reparación de la hernia con malla sintética en el mismo momento en que se lleva a cabo el cierre de la ostomía temporal. Una alternativa para evitar la incertidumbre de usar material sintético podría ser el uso de prótesis biológicas; sin embargo, actualmente se necesita más evidencia de los resultados funcionales y a largo plazo para estratificar en qué situaciones y pacientes puedan estar justificados estos caros materiales25,26. En nuestra opinión, reparar con una malla una hernia asociada en el momento del cierre de una ostomía temporal necesita más datos. En este contexto de escasa evidencia disponible, la técnica quirúrgica a utilizar para realizar el cierre de la pared abdominal dependerá de la experiencia clínica individual27. Es decir, de factores como la preferencia del cirujano o el escenario clínico particular (tipo de paciente, factores de riesgo de ISQ asociados, etc.).
Ausencia de una hernia coincidente en el momento de cierre del estoma. ¿Se debe prevenir la aparición de una hernia incisional posterior?La literatura sugiere que la incidencia de una hernia incisional en la pared abdominal en el sitio del cierre de un estoma temporal puede ser elevada16,28–32. En una reciente revisión sistemática y metaanálisis sobre este tema33, se comunican cifras del 35% cuando se combinan una evaluación clínica y radiológica. Por este motivo, se ha sugerido16,28–33 que el cierre del defecto músculo-aponeurótico tras el cierre de una ostomía temporal debe ser «reforzado» añadiendo un material protésico. Sin embargo, la utilidad de este «refuerzo» en estos contextos no ha sido suficientemente investigada (probablemente por el riesgo de ISQ asociado), planteando unos problemas similares a los comentados en el apartado anterior. Se podría argumentar, en estos casos, el uso de materiales protésicos sintéticos absorbibles34, desafortunadamente no hay datos clínicos a este respecto. Hasta el momento de escribir este trabajo solo hemos encontrado 2 estudios en este ámbito. El primero, actualmente en fase de desarrollo y cuyo objetivo final es un trabajo aleatorizado (Reinforcement of Closure of Stoma Site [ROCSS])35,36, que evaluará la utilidad de un material protésico biológico (dermis porcina) en la prevención de la hernia incisional en el sitio de cierre de una ostomía temporal. El segundo es un estudio retrospectivo que concluye que la colocación de un material protésico sintético reduce la aparición posterior de una hernia incisional en el sitio del estoma37. De nuevo y hasta que aparezca más evidencia, colocar un material protésico preventivo dependerá del juicio del cirujano y de las características del escenario clínico.
Valor y ventajas del cierre laparoscópico del estomaEn la era de la cirugía mínimamente invasiva algunos autores han asociado ventajas a la utilización del abordaje laparoscópico para realizar el cierre del estoma temporal38: una recuperación postoperatoria más rápida, una disminución de la estancia hospitalaria, una visión de toda la cavidad abdominal, evitar la reapertura de laparotomías previas, una disminución de la tasa de reoperaciones por obstrucción intestinal o una disminución de la tasa de ISQ.
Las ventajas mencionadas han sido ratificadas tanto para el cierre de una ileostomía temporal39–41 como para el cierre de una colostomía temporal (i.e. intervención de Hartmann)42–45. Desafortunadamente, la mayoría de estos trabajos publicados se caracterizan por: a) analizar en mayor medida los aspectos relacionados con la técnica quirúrgica para el restablecimiento del tránsito intestinal y b) dedicar una atención prácticamente nula a los aspectos del cierre de la pared abdominal y los problemas que esto pueda plantear. Solo algún autor46, y de forma anecdótica, menciona que el abordaje laparoscópico permite: a) una exacta disección en la línea de unión de la pared y el asa intestinal, b) evita un exceso de disección y una resección excesiva de tejido músculo-aponeurótico y c) minimiza el daño resultante del uso del electrocauterio. El resultado de todas estas ventajas sería la existencia de una menor tensión a nivel del cierre de la pared, sin un compromiso vascular en los bordes de la herida músculo-aponeurótica46. En este marco previo, resulta tentador especular sobre que algunos aspectos beneficiosos generales del abordaje laparoscópico, especialmente la disminución de la tasa de ISQ, pueden favorecer diferentes estrategias de cierre de la pared (colocación de material protésico sintético). Sin embargo, parece evidente que se necesitan más estudios para clarificar el impacto real del abordaje laparoscópico en el cierre de la pared abdominal del sitio del estoma.
Cierre de la piel del sitio del estomaSe han descrito diversas opciones para la realización del cierre de la piel en estas circunstancias: a) algunos autores proponen dejar abierta la misma, permitiendo que la herida cutánea granule por segunda intención y así disminuya el riesgo de ISQ47,48; por otro lado, b) ha sido propuesto el cierre primario, describiéndose diferentes variantes (cierre primario «hermético», cierre primario «holgado» o cierre primario «retardado»), lo que facilita una rápida cicatrización pero que puede asociarse a la vez a un mayor índice de ISQ48; finalmente, c) puede realizarse un cierre híbrido entre las 2 opciones planteadas previamente, aproximando la piel con una sutura en «bolsa de tabaco»49. Se han realizado comparaciones entre las diferentes opciones (sobre todo las 2 últimas)50 mostrándose la sutura en «bolsa de tabaco» como una buena alternativa al cierre primario en términos de disminución del índice de ISQ. En una reciente revisión sistemática y metaanálisis51 los autores concluyen que la técnica de aproximación con una sutura en «bolsa de tabaco» se asocia con una reducción del 80% de ISQ sin impacto negativo en la estancia hospitalaria o en los resultados cosméticos a largo plazo.
ResumenEl cierre de un estoma temporal se percibe a veces como un procedimiento menor46. En nuestra opinión, no se trata en absoluto de un procedimiento de esta índole. La técnica quirúrgica para el cierre de un estoma temporal está compuesta de 2 gestos distintos, aunque estrechamente relacionados entre sí. Por un lado, la reconstrucción del tránsito intestinal con sus potenciales problemas1. Por otro lado, el cierre de una pared abdominal con unas particularidades que pueden dar lugar a situaciones terapéuticas complejas (tanto en la toma de decisiones como en el resultado inmediato y a largo plazo de esas decisiones).
Minimizar el riesgo de ISQ es un aspecto clave en el cierre de la pared abdominal del sitio de una ostomía temporal. En este sentido, es importante analizar los gestos quirúrgicos previos (tipo de estoma temporal, contexto urgente o no). Además, es interesante la posibilidad de implementar programas para perder peso antes de cerrar el estoma e incluso plantear evitar el cierre en un obeso mórbido. Dado que cerrar la pared puede ser un procedimiento inherentemente diferente de la cirugía de colon y recto, usar antibióticos que cubran grampositivos en la profilaxis preoperatoria puede ser beneficioso.
Cuando aparece una hernia asociada en el sitio del estoma temporal puede ser lógico pensar que la mejor solución es el tratamiento estándar de una hernia (aplicación de un material protésico). Sin embargo, la evidencia en este aspecto no es sólida y se necesitan más datos. En este sentido, cifras de incidencia de una hernia asociada del 63% para las colostomías o del 20-30% para las ileostomías meritan atención urgente a la investigación clínica de la mejor forma de tratarlas.
Por otro lado, la incidencia de una hernia incisional en el sitio donde previamente hubo un estoma temporal puede alcanzar un 35%. De acuerdo con esto, un tercio de los pacientes a los que se les cierra un estoma podrían ser subsidiarios de una cirugía posterior de la pared abdominal. En la actualidad, hay una importante falta de atención (datos) a la complejidad de esas «futuras» hernias y de lo que pueden significar en términos de morbimortalidad. Se necesitan estudios (preferentemente aleatorizados) que nos ayuden a esclarecer la eficacia de un material protésico profiláctico y qué tipo de material es el más adecuado. Los mismos razonamientos se podrían aplicar a la influencia del abordaje laparoscópico en el cierre de la pared del sitio de un estoma temporal. El cierre de la piel en estos pacientes parece mejor mediante la aproximación con una sutura en «bolsa de tabaco».
Finalmente, la toma de decisiones en muchas cuestiones concretas del cierre de la pared abdominal en el sitio de un estoma temporal combina aspectos originados en diferentes áreas de «supraespecialización». Por este motivo, creemos imprescindible la colaboración entre los cirujanos involucrados en la creación y reconstrucción del estoma (mayoritariamente cirujanos con interés en la cirugía de colon y recto) y cirujanos con interés en la cirugía de la pared abdominal.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.