Las lesiones mucosas y submucosas gástricas pueden abordarse por vía endoscópica, laparoscópica o por cirugía abierta. El tamaño, la localización y el tipo de crecimiento son determinantes a la hora de la elección de la técnica.
El interés en la cirugía mínimamente invasiva ha llevado a desarrollar nuevos abordajes para suplir las dificultades de la laparoscopia tradicional, como puede ser el caso de la resección de lesiones próximas a la unión esofagogástrica no resecables endoscópicamente, donde la cirugía convencional puede producir estenosis o deformidades posoperatorias y aumento de la morbimortalidad.
Presentamos nuestra experiencia en el abordaje de este tipo de lesiones mediante cirugía laparoscópica intragástrica en 3 pacientes consecutivos, con resultado satisfactorio.
Este tipo de intervención supone un abordaje más en el arsenal de la cirugía mínimamente invasiva, que puede proporcionar ventajas frente a la cirugía tradicional.
Gastric mucosal and submucosal lesions can be resected by endoscopy, laparoscopy or open surgery. Operative methods have varied depending on the location, endophytic growth and size of the lesion.
Interest in minimally invasive surgery has increased and many surgeons are attempting laparoscopic approaches, especially in lesions of the stomach near the esophagogastric junction not amendable to endoscopic removal, because conventional surgery can produce stenosis and distort the postoperative anatomy, and increase morbimortality.
We report our experience with laparoscopic intragastric surgery in 3 consecutive patients, with no complications.
Laparoscopic intragastric surgery extends the surgeons’ armamentarium to resect complex gastric lesions, while offering patients the benefits of minimal access surgery.
Las lesiones mucosas y submucosas gástricas de pequeño tamaño pueden extirparse por vía endoscópica, laparoscópica o abierta. La selección de la técnica depende del tamaño, localización y tipo de crecimiento de la lesión. El desarrollo de la cirugía mínimamente invasiva y los avances tecnológicos nos han llevado a explorar nuevos abordajes para superar las dificultades encontradas en la laparoscopia tradicional.
Posibles indicaciones para estas nuevas técnicas serían las lesiones gástricas que por localización, tamaño o espesor no son resecables endoscópicamente, así como aquellas que para su extirpación requieren gastrotomías amplias o que se ubican en una zona comprometida, como es la unión esofagogástrica (UEG).
Técnica quirúrgicaA continuación revisamos nuestra experiencia con un abordaje laparoscópico intragástrico en 3 pacientes consecutivos. Todos los pacientes fueron informados detalladamente de la intervención que se les iba a realizar, así como de que eran casos iniciales.
La indicación fue la presencia de lesiones gástricas, mucosas o submucosas, no cancerosas, próximas a la UEG y no resecables endoscópicamente.
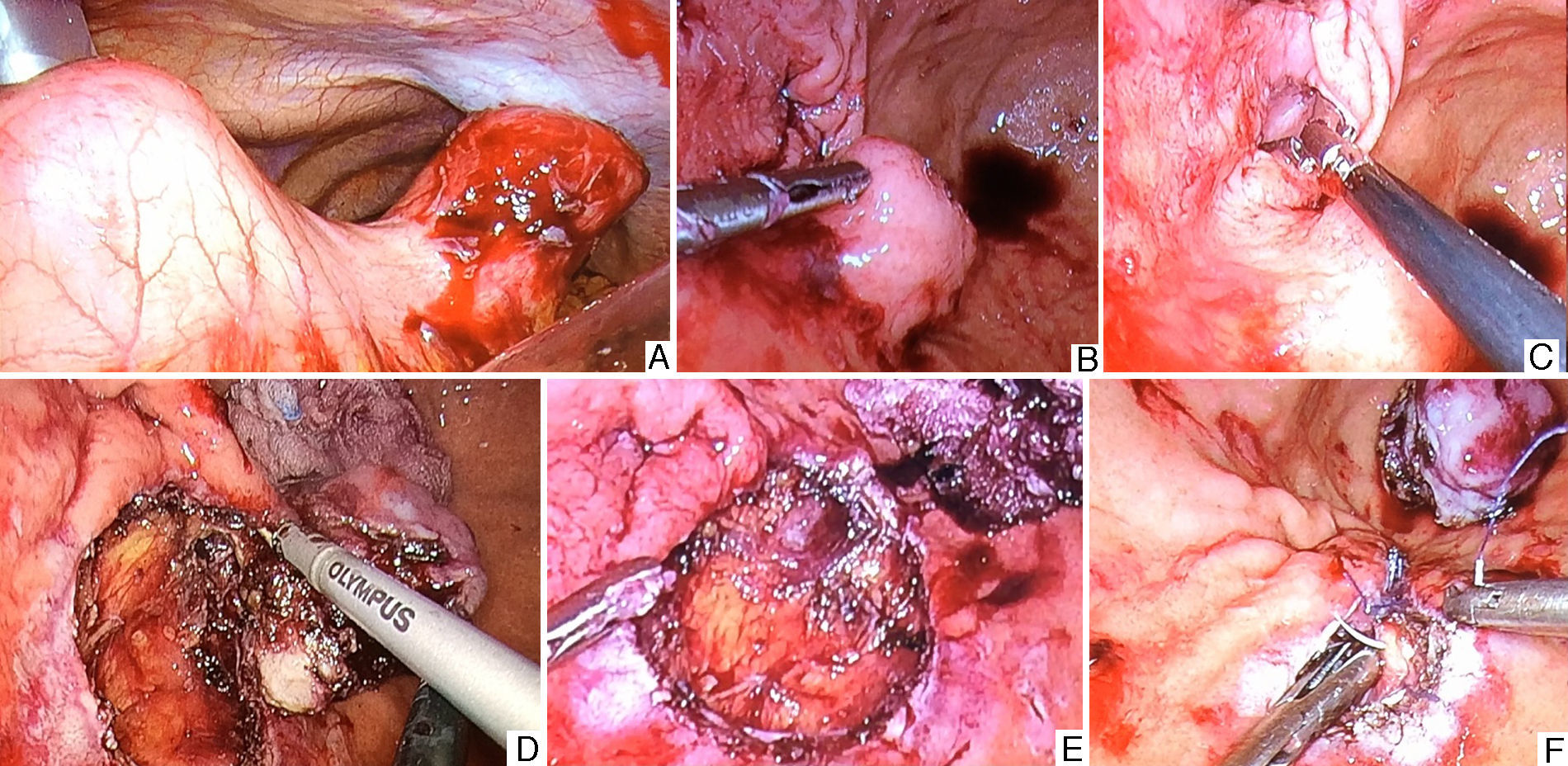
En todos los casos, previa colocación de 3 trocares en la cavidad peritoneal, se introdujeron otros 3 con balón en el interior del estómago, a nivel del cuerpo gástrico. Una vez localizada la lesión, se infiltró la submucosa con adrenalina y se resecó incluyendo el espesor completo de pared con un bisturí ultrasónico. El defecto de la pared se cerró con una sutura manual en 2 planos y se extrajo la pieza a través de una de las gastrotomías.
Uno de los inconvenientes de este procedimiento es la pérdida del «gastroperitoneo» en el momento de abrirse la pared gástrica. En el caso de lesiones situadas en la cara posterior gástrica no se produjo fuga de gas a la cavidad peritoneal porque la lesión se localizaba en la porción gástrica de localización retroperitoneal. Por el contrario, cuando se abrió la serosa de una zona intraperitoneal y se colapsó el estómago por la presión que ejercía el neumoperitoneo, logramos recuperar la distensión gástrica abriendo uno de los trocares ubicados en la cavidad peritoneal (ninguno de los intragástricos) y aumentando el flujo de entrada del gas al interior del estómago.
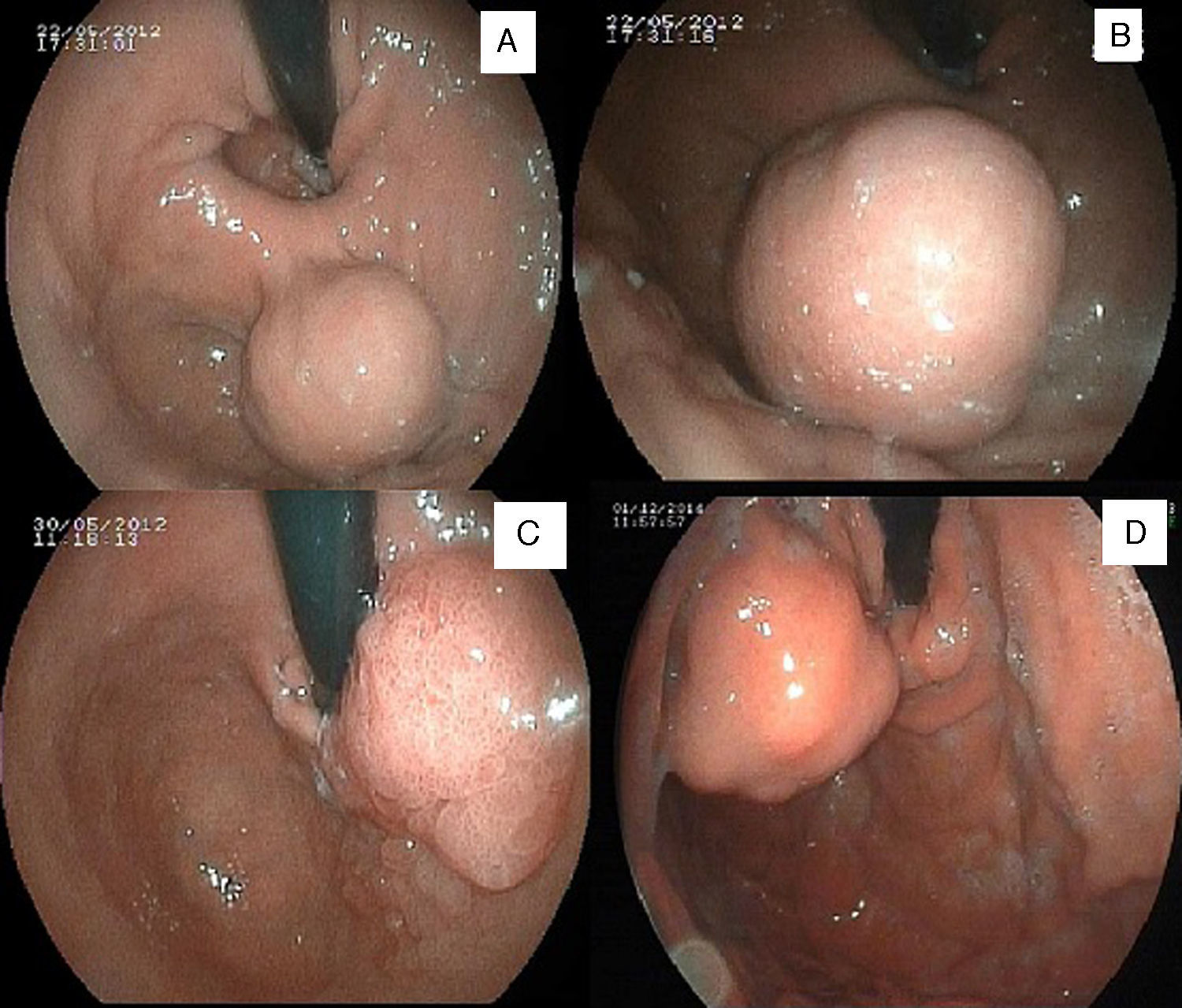
Paciente 1Mujer de 77 años a la que se realizó una endoscopia digestiva alta (EDA) que detectó una lesión submucosa de 3,5cm en fundus gástrico (figs. 1A y B). Se realizó una resección intragástrica a través de 3 trocares según la técnica descrita previamente. El estudio histológico confirmó que se trataba de un tumor del estroma gastrointestinal (GIST) de 4×2,2×1,5cm de tamaño, bien diferenciado, de muy bajo riesgo y con márgenes libres (pT2). La paciente fue dada de alta al 5.° día posoperatorio sin complicaciones.
Paciente 2Mujer de 71 años en la que una EDA identificó un pólipo de crecimiento lateral, vegetante, de 7cm situado en la zona subcardial. La biopsia era compatible con pólipo hiperplásico con displasia de bajo grado (fig. 1C). Se realizó resección intragástrica de una lesión polipoidea de 10×5×3cm con resultado histológico de pólipo hiperplásico con focos de displasia de bajo grado y con bordes quirúrgicos libres. La paciente fue dada de alta al 7.° día sin incidencias.
Paciente 3Varón de 70 años con una lesión semipediculada subcardial de 3cm diagnosticada por EDA y con un probable origen submucoso (fig. 1D). Se realizó resección intragástrica de la tumoración submucosa de 4cm y el estudio histopatológico reveló un GIST de 4cm con margen libre y riesgo moderado (pT2) (fig. 2). El paciente fue dado de alta al 5.° día sin complicaciones.
DiscusiónDesde su descripción por Ohashi en 19951, la cirugía laparoscópica intragástrica añade una posibilidad más en el abordaje de lesiones gástricas, tanto mucosas como submucosas, que no son resecables endoscópicamente.
En el caso de lesiones endofíticas próximas a la UEG o localizadas en la cara posterior del estómago, pueden ser necesarias resecciones de dicha unión, lo que puede tener consecuencias a largo plazo sobre la alimentación debido a estenosis o deformidades posoperatorias y, además, están asociadas a un aumento de la morbimortalidad de forma considerable, incluso en manos expertas2. La localización y el tipo de crecimiento en la EDA son fundamentales para establecer la indicación2–4.
En nuestra opinión este abordaje ofrece su mayor utilidad en 2 situaciones: 1) lesiones muy próximas a la UEG, cuya extirpación por laparotomía o laparoscopia convencional obligaría a una gastrotomía amplia y muy próxima a dicha unión, o incluso a una resección; 2) lesiones de crecimiento submucoso en la zona alta de la cara posterior gástrica, que igualmente requieren amplias gastrotomías.
El tamaño puede suponer una limitación en este tipo de intervención a la hora de la extracción de la pieza a través de la incisión en el estómago, pero fundamentalmente por la posible deformidad de la UEG al cerrar un defecto grande. En nuestra serie, la pieza de mayor tamaño fue de 10cm, correspondiente a un pólipo, que se extrajo ampliando una de las gastrotomías y la incisión en la piel. Este gesto aumenta el tiempo quirúrgico y puede suponer un aumento de la morbilidad de la técnica, pero probablemente menor a la asociada a la cirugía convencional de la UEG.
La ventaja en cirugía intragástrica se obtiene al tener el estómago distendido, hecho que permite maniobrar cerca de la lesión con relativa comodidad y realizar gastrotomías lejos de la UEG, pero accediendo a ella fácilmente. La técnica con varios trocares intragástricos, como la descrita en nuestra serie, permite una buena visualización y una óptima triangulación de los instrumentos, que facilita la sutura para cerrar el defecto.
Se han descrito otras técnicas para el abordaje intragástrico, como son el puerto único3, cuya principal limitación es la falta de triangulación, lo que dificulta más la técnica, o el grapado intragástrico2, que es una técnica rápida y que minimiza el riesgo de perforación gástrica asociada a la resección con instrumentos de energía. Esta última exige especial precaución para conseguir márgenes de resección libres, punto esencial en GIST y en lesiones de dudosa naturaleza benigna, hecho prácticamente imposible de conseguir cerca de la UEG.
Para conseguir un acceso óptimo a la UEG, los trocares deben colocarse siguiendo los principios de la laparoscopia general donde, al comprimir con la mano, la pared abdominal contacte con la pared anterior gástrica y con al menos 3cm de distancia entre ellos5. Tras la exéresis de la lesión, la sutura del defecto frente a la ausencia de cierre descrito en la técnica inicial1 ha demostrado una cicatrización más precoz de la mucosa y una disminución en el uso posoperatorio de inhibidores de la bomba de protones6.
Existe controversia sobre la necesidad de EDA durante la resección intragástrica, ya que en algunos artículos publicados la consideran necesaria para localizar la lesión, para la colocación de los puertos, para asistir la resección intragástrica, para extraer la pieza por la boca y para testar el área de resección4. En nuestra serie de casos, no fue necesaria debido a que las lesiones se identificaron claramente durante la intervención y la extracción de las piezas se realizó a través de alguna de las gastrotomías realizadas para la inserción de los trocares.
Por tanto, el abordaje laparoscópico intragástrico permite la extirpación de lesiones mucosas o submucosas, benignas o premalignas, no resecables endoscópicamente. Este tipo de resección supone un abordaje más en el arsenal de la cirugía mínimamente invasiva, que puede proporcionar ventajas frente a la laparoscopia tradicional, como el hecho de evitar tanto la resección de la UEG en lesiones próximas a ella como las resecciones gástricas extensas en lesiones de la pared gástrica posterior, y disminuir la morbilidad asociada a estos procedimientos2.
Planteamos nuestra experiencia quirúrgica inicial con esta técnica novedosa en 3 casos consecutivos que fueron resueltos de forma satisfactoria aprovechando los beneficios de la cirugía mínimamente invasiva, pero serían necesarios estudios más amplios que la comparen con los procedimientos quirúrgicos convencionales y valoren posibles limitaciones en sus indicaciones, sobre todo en cuanto al tamaño. Estos estudios pueden ser difíciles de realizar debido a la baja prevalencia de este tipo de lesiones.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.