El cistoadenoma mucinoso retroperitoneal primario es un tumor infrecuente, de origen incierto y que afecta fundamentalmente a mujeres. Micro y macroscópicamente se asemeja a un cistoadenoma mucinoso ovárico, con el cual puede confundirse y debe incluirse en el diagnóstico diferencial.
Presentamos el caso de una mujer de 35 años que a raíz de infecciones urinarias de repetición, se le realizó una ecografía reno-vesical que objetivó una tumoración quística de 11cm, en contacto con el polo inferior renal izquierdo. Se prosiguió el estudio con una tomografía computarizada (TC) que identificó una masa quística pararrenal anterior izquierda con extensión a gotiera paracólica, fusiforme, bien definida y con diámetros máximos de 66×72×110mm. No presentaba clara dependencia de órganos vecinos, signos de infiltración, ni ejercía efecto masa. Los marcadores tumorales αFP, CEA, CA125 y CA19.9 resultaron negativos.
Ante la ausencia de signos radiológicos de malignidad, se decidió control radiológico anual periódico.
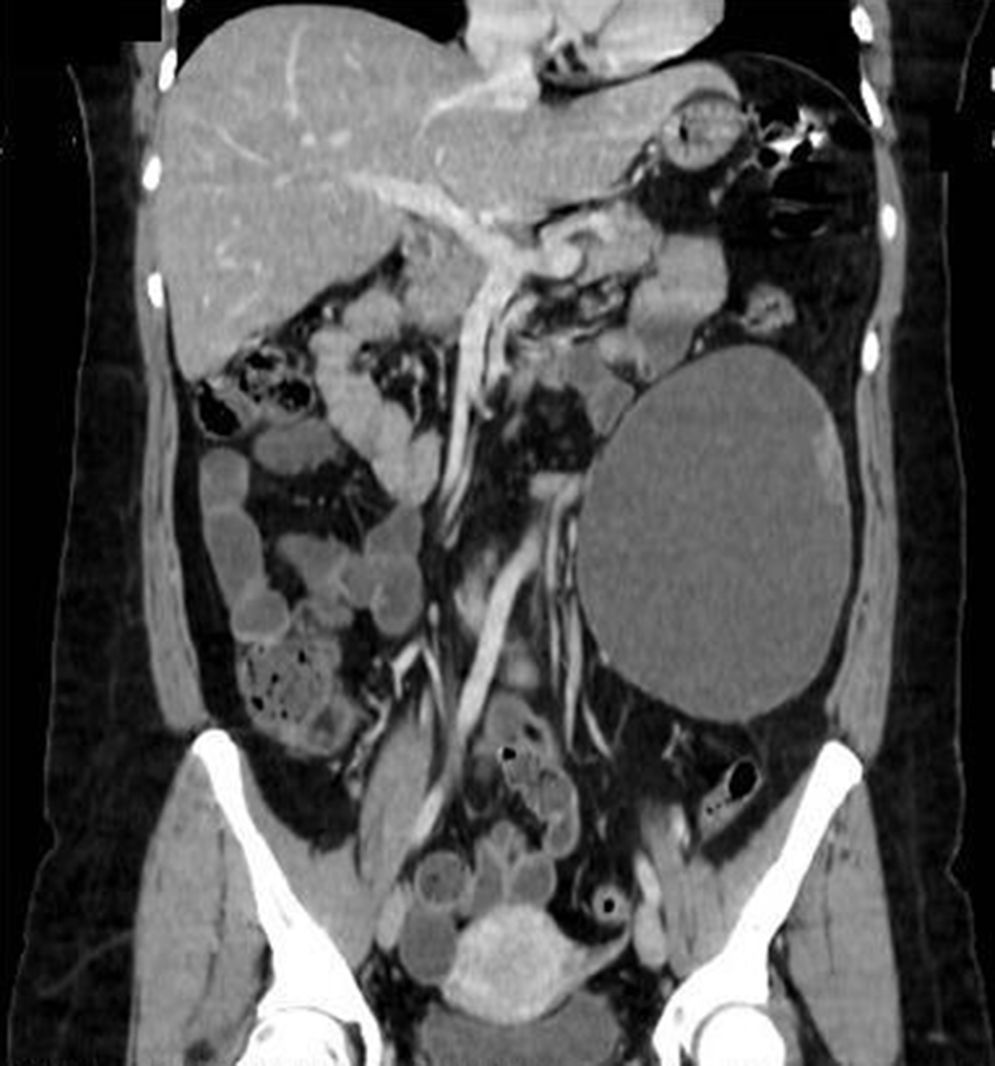
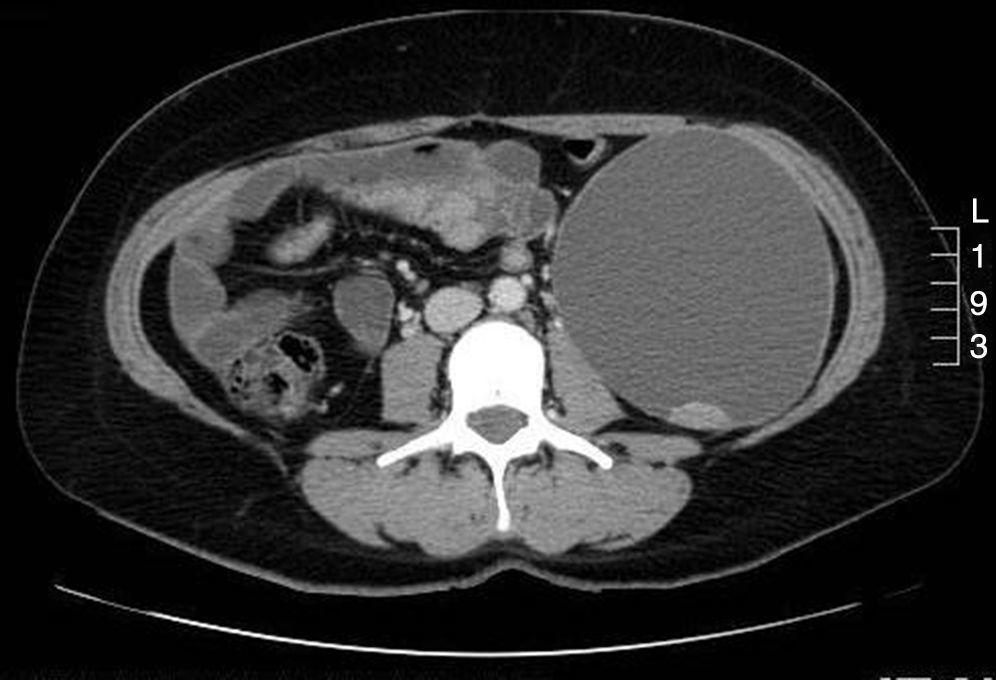
A los 5 años del diagnóstico, la ecografía evidenció crecimiento de la tumoración alcanzando diámetros de 109×103×140mm y TC abdominal que mostró cambios murales de crecimiento endofítico con proyecciones papilares y ejercía efecto masa con desplazamiento medial del riñón y músculo psoas izquierdos (figs. 1 y 2).
Dado los cambios radiológicos y al no poder descartar malignidad, se decidió intervención quirúrgica electiva, realizándose por laparotomía media una exéresis completa de la tumoración. Esta se hallaba localizada en el espacio retroperitoneal izquierdo y fijada parcialmente por su parte más anterior a peritoneo. Se procedió a la exéresis completa sin rotura de la cápsula con ligadura de ramas de vasos gonadales. Fue dada de alta el tercer día postoperatorio, sin incidencias.
El estudio macroscópico describía una formación quística simple, con diámetros de 14×11×10,5cm y con un peso de 890g. El diagnóstico histopatológico definitivo fue de cistoadenoma mucinoso retroperitoneal primario de tipo borderline con áreas de carcinoma in situ de bajo grado. No presentaba signos de infiltración del estroma y la cápsula se hallaba íntegra. La inmunohistoquímica resultó positiva para CK20 y CK7, y negativa para WT1. Positividad también para receptores de estrógenos y calretinina. Las áreas tumorales más atípicas presentaron fuerte positividad (90%) nuclear Ki-67.
El cistoadenoma mucinoso retroperitoneal primario representa tan solo el 0,01-0,2% de todas las neoplasias retroperitoneales1,2, encontrándose descritos únicamente unos 50 casos en la literatura, de los cuales solo 5 de ellos en el sexo masculino3.
El origen del tumor no es bien conocido y se postulan varias hipótesis. Algunos autores suponen que, debido a su semejanza tanto micro como macroscópica, el tumor es originado a partir de tejido ovárico ectópico4, ya que ambos tumores son quísticos, con estructura de células columnares, núcleos en posición basal y positividad para CK7 y CK20, pero el hecho de manifestar positividad para calretinina, propia de células mesoteliales, y de haberse descrito casos en varones, desestiman en parte esta hipótesis. Otros creen que se origina a partir de un teratoma que se desarrollaría a expensas de un crecimiento excesivo de células columnares. Una tercera hipótesis postula su desarrollo a partir de tejido celómico metaplásico durante el crecimiento embrionario.
Las grandes dimensiones que alcanzan estos tumores se explicaría por la presencia de receptores estrogénicos, los cuales favorecerían su crecimiento.
Se describen 3 tipos según los hallazgos histológicos: 1) Cistoadenoma mucinoso simple, el más frecuente, tumor de comportamiento benigno con paredes finas y bien delimitado; 2) Cistoadenoma mucinoso borderline, el menos frecuente, caracterizado por contener nódulos de carcinoma in situ y poseer bajo potencial maligno, y 3) Cistoadenocarcinoma mucinoso maligno, con tendencia a la recidiva y creación de metástasis.
El diagnóstico exacto de estos tumores es difícil, la sintomatología es inespecífica o incluso ausente y las características radiológicas tanto del TC o RMN, pueden ser sugestivas pero no concluyentes para el diagnóstico definitivo de la lesión5. La PAAF preoperatoria es discutible ya que tiene escaso rendimiento diagnóstico y existe la posibilidad de diseminación6. El diagnóstico definitivo es a través del estudio anatomo-patológico de la pieza quirúrgica7.
El diagnóstico diferencial incluye las lesiones quísticas retroperitoneales, tanto benignas como malignas, entre las que se incluyen linfangioma quístico, mesotelioma quístico, teratoma quístico, quiste mülleriano, linfocele y urinoma, entre otros6.
El tratamiento de elección de estos tumores retroperitoneales es la exéresis completa con cápsula íntegra. Un abordaje menos invasivo como la laparoscopia podría aportar resultados aparentemente satisfactorios8, pero es necesario el conocimiento de la evolución de estos casos a largo plazo para decidir la técnica quirúrgica más segura y adecuada. En cuanto a factores pronósticos y de recidiva, están el grado histológico y la integridad capsular durante la extracción quirúrgica. El tamaño del tumor no parece ser un factor pronóstico determinante.
Algunos autores han realizado quimioterapia adyuvante e incluso histerectomía más doble anexectomía en casos de cistoadenocarcinoma maligno, pero debido a los pocos casos descritos no existe evidencia de su utilidad.
Como conclusión y en referencia a nuestro caso, debido a que el diagnóstico definitivo solo puede determinarse con el análisis anatomopatológico de la pieza quirúrgica, creemos recomendable para casos futuros, la indicación quirúrgica en el momento del diagnóstico y no controles radiológicos periódicos.