Ha habido un aumento en la implantación de reservorios subcutáneos en los últimos años. El objetivo de este estudio es comparar las técnicas de punción venosa (PV) frente a la disección venosa (DV).
MétodosEstudio de cohortes retrospectivo. Incluyó a pacientes que requirieron un Port-A-Cath*. Se dividió a los pacientes en 2grupos: PV y DV. Los pacientes eran mayores de 18 años, requerían tratamiento intravenoso continuado, sin restricciones de patología. Se excluyó a quienes habían sido portadores de un reservorio previo y pacientes pediátricos. La elección de la técnica se basó en preferencias del cirujano. Se analizaron los parámetros clínicos de edad, sexo, ASA, IMC, motivo de colocación y lateralidad, y los datos referidos a las complicaciones y la tasa de retirada en cada uno de los grupos. El seguimiento medio fue de 2años.
ResultadosFueron incluidos 386 pacientes durante 5 años: 228 en el grupo DV y 155 en el grupo PV. En 3 casos la técnica no quedó registrada. No hubo diferencias entre ambos grupos en edad, sexo, ASA, IMC y motivo de implantación (p>0,05). La DV presentó menor cifra de complicaciones y se observó un mayor recambio y retirada de catéter en PV. A pesar de ello, no hubo diferencias estadísticamente significativas (p=0,113).
ConclusionesTanto la DV como la PV son técnicas seguras y eficaces. En nuestra experiencia, la DV presentó mejores resultados intraoperatorios y a largo plazo. Se recomienda realizar más estudios para discernir la técnica a utilizar con mayor seguridad.
There has been an increase in the implantation of subcutaneous reservoirs in recent years. The objective of this study was to compare puncture techniques against venous dissection.
MethodsThis retrospective cohort study included patients who required a Port-a-Cath and were divided into two groups: venous puncture (PV) and venous dissection (DV). Patients were over 18 years of age, requiring continued intravenous treatment, with no restriction of pathology. Patients with a previous reservoir and <18 years old were excluded. The choice of the technique was based on the surgeon's preferences. We analyzed the clinical parameters of age, sex, ASA, BMI, reason for placement and laterality, and data related to the complications and withdrawal rate in each of the groups.
Results386 patients were included for 5 years: 228 DV group and 155 PV group. In three cases, the technique was not documented. There were no differences between the two groups with respect to age, sex, ASA, BMI and reason for implantation (p>0.05). The average follow-up was two years. The DV group was found to have a lower number of complications, while the PV group had an increased incidence of catheter replacement and removal. However, these differences were not statistically significant (p=0.113).
ConclusionsBoth DV and PV are safe and effective techniques. In our experience, DV presented better intraoperative and long-term results. Further studies are recommended to discern which technique to use more safely.
En los últimos años, se ha observado un aumento en la implantación de reservorios subcutáneos, debido en gran medida a la necesidad de administrar fármacos intravenosos de manera continuada durante largos períodos1.
La historia de los catéteres venosos centrales se remonta a principios del siglo xx cuando Bleichroeder2 describió el paso de un catéter uretral desde las extremidades superiores hasta la axila en un ser humano. Años más tarde, Forssman3 logró alcanzar las cavidades cardíacas corroborándolo con una radiografía de tórax4. No fue hasta 1952, cuando Aubaniac5 logró un acceso venoso subclavio a través de una punción infraclavicular. En 1973 Broviac et al.6 realizaron un estudio con 18 pacientes, teniendo acceso venoso central en 13 de ellos mediante punción y 9por disección subclavia. Para ello utilizaron un catéter intravenoso, el cual estaba conectado a un manguito de Dacron* (DuPont de Nemours, Inc., Wilmington, Delaware, Estados Unidos), quedando de esta manera aislado el acceso intravascular, considerándose así el inicio de los reservorios tal y como los conocemos actualmente.
Hoy en día existe una amplia variedad de sistemas de acceso venoso prolongado, llamados reservorios, que nos permite acceder al sistema venoso y prescindir de las vías venosas periféricas7. Entre los más utilizados actualmente se encuentran los reservorios totalmente implantables, también llamados Port-A-Cath* (PAC), dispositivo que ha sido utilizado en el presente estudio (Smiths Medical; Minneapolis, MN, Estados Unidos). Estos se encuentran alojados bajo la piel en su totalidad y son especialmente útiles en casos de necesidad de un acceso prolongado de manera intermitente. Están compuestos de un material de acero quirúrgico o poliéster, con una membrana autosellante de silicona, a la que se puede acceder mediante punción percutánea con aguja angulada, lo que evita la extravasación de la solución infundida. Suelen permitir aproximadamente 2.000 punciones7,8.
Las ventajas de la colocación de reservorios subcutáneos se deben principalmente a que se encuentran protegidos por su ubicación de bajo de la piel, proporcionando una mayor seguridad al disminuir la probabilidad de accidentes, en contraposición a las vías periféricas en las que deben realizarse venopunciones repetidas, factor que a su vez aumenta el riesgo de infección9. De esta manera, los pacientes pueden realizar una vida normal, conllevando una mejor aceptación de su enfermedad.
Numerosos estudios acerca de la utilización de este tipo de reservorio sugieren que es una alternativa segura y estéticamente aceptable, con una baja tasa de complicaciones en pacientes que requieren un acceso venoso prolongado10-12. Tsai et al.13 sugirieron, mediante un estudio comparativo, que la vía de acceso derecha es superior a la izquierda, mientras que no existe un consenso en cuál de las técnicas (Seldinger vs. venotomía) obtiene menores tasas de complicaciones.
El objetivo de este estudio es comparar las técnicas de implantación de un reservorio por punción venosa (PV) o disección venosa (DV) y determinar su morbilidad.
MétodosSe realizó un estudio comparativo de cohortes retrospectivo, sin selección aleatoria de pacientes, a quienes se les implantó PAC en un hospital de segundo nivel. Se compararon 2técnicas de acceso venoso, la PV directa y la DV. La primera, descrita por Seldinger14 en la década de los 50, consiste en la localización de la vena, la colocación de una aguja fina, introduciendo posteriormente una guía metálica flexible a través de la misma, y se comprueba el reflujo sanguíneo, permitiendo así progresar el catéter, conectándolo al reservorio que se fija habitualmente sobre el pectoral mayor15. La segunda técnica, denominada venotomía, consiste en la realización de una disección quirúrgica a cielo abierto, generalmente sobre la vena cefálica, la cual ocasiona menos lesión traumática sobre el vaso y disminuye el daño a estructuras vecinas16. La selección de la técnica en este estudio se basó en las preferencias del cirujano.
El objetivo fue comparar ambas técnicas de acceso, durante la implantación de reservorio tipo PAC. Se analizaron para ello datos demográficos, incluyendo edad, sexo, índice de masa corporal (IMC), escala de la American Society of Anesteshiologist (ASA), lateralidad de acceso y motivo de colocación. Se valoraron las complicaciones precoces durante la cirugía, las complicaciones tardías y la necesidad de retirada y de una nueva implantación del PAC.
La información de este estudio se obtuvo a través de los historiales médicos registrados en el programa informático SAP (SAP AG, Walldorf, Alemania). Los criterios de inclusión fueron: pacientes con indicación de colocación de PAC para realizar tratamiento intravenoso, mayores de 18 años y sin restricciones de patología. Se excluyó a aquellos que ya habían sido portadores de un reservorio previamente y a los pacientes pediátricos. Todos los reservorios fueron colocados por 2únicos cirujanos, realizando cada uno de ellos siempre la misma técnica.
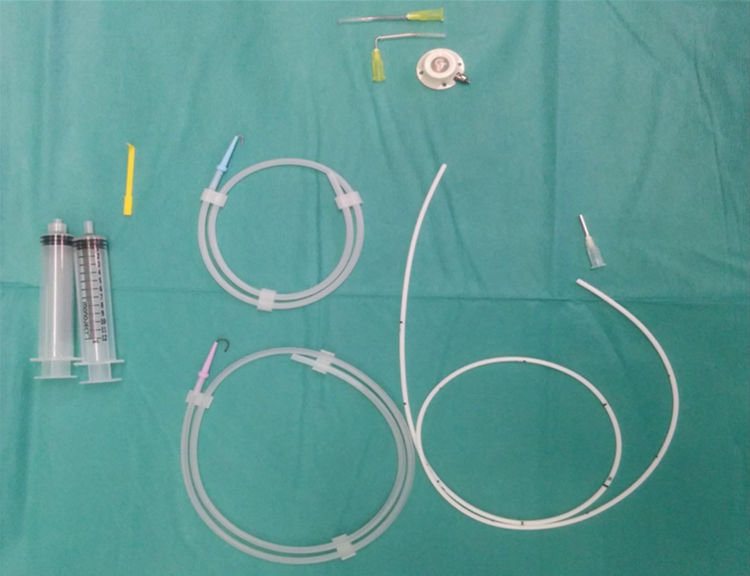
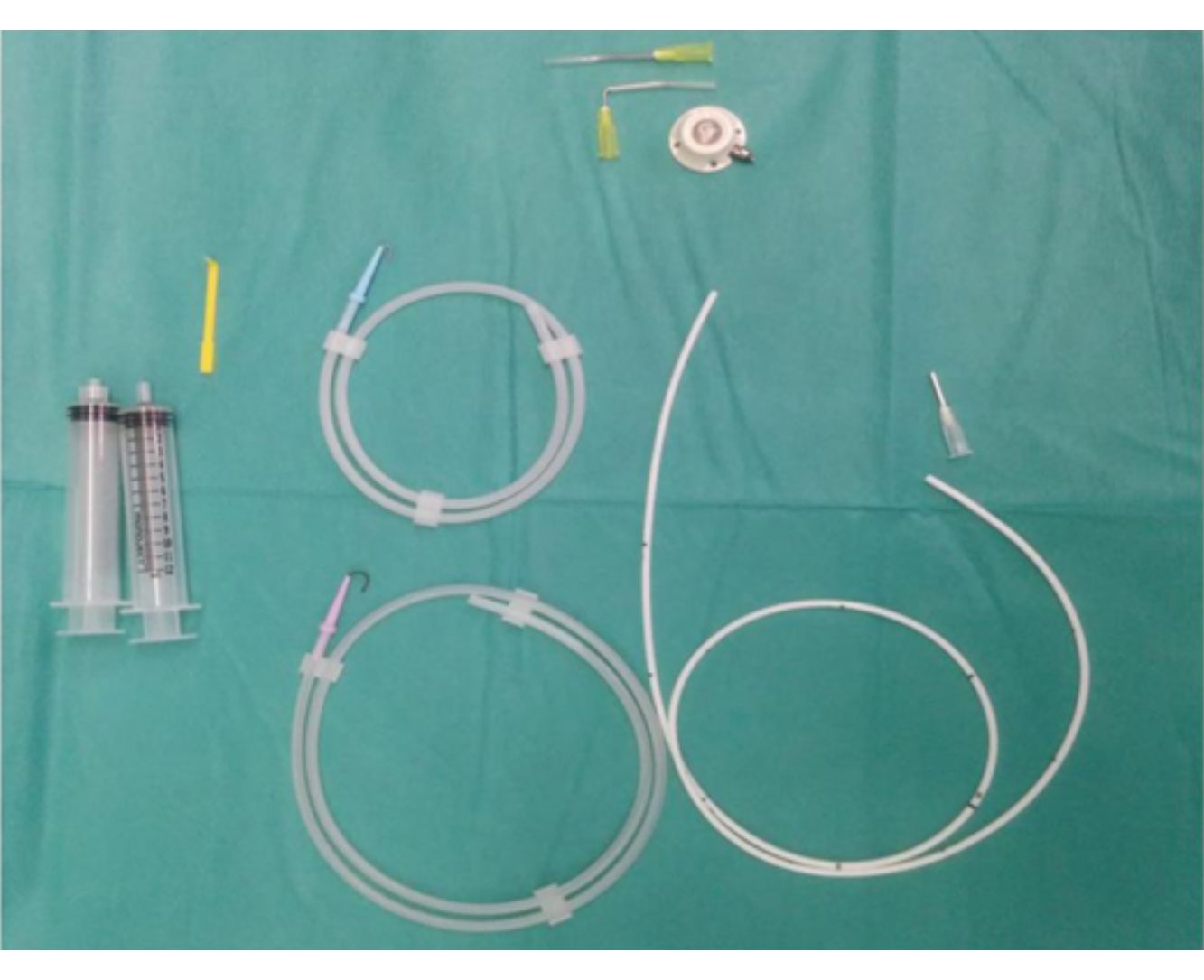
Previo a cada implante, se realizó a todos los pacientes un preoperatorio por anestesiólogos de nuestro hospital, consistiendo sistemáticamente en una analítica, un electrocardiograma y una radiografía de tórax. Se empleó un PAC compuesto por un reservorio de titanio con una membrana de silicona autoselladora y un catéter de silicona (fig. 1). El dispositivo fue implantado en quirófano en condiciones de asepsia, bajo anestesia local y sedación. Las vías de acceso elegidas fueron por punción (técnica de Seldinger) o por DV. El reservorio fue fijado a la aponeurosis del músculo pectoral. En todos los casos se verificaron el correcto funcionamiento y la permeabilidad del catéter, administrando una solución con heparina a concentración de 100 UI/ml para evitar la trombosis. Posteriormente, se realizó la comprobación radiológica para objetivar la localización de la punta del catéter. El alta hospitalaria fue dada después del control radiológico. El seguimiento de estos pacientes fue de 2años.
Análisis estadísticoPara el análisis de los datos recogidos se utilizó el sistema estadístico SPSS v.17.0 (IBM Corp.; Armonk, New York, EE. UU.). Se empleó el test de la chi al cuadrado de Pearson, así como el test exacto de Fisher para las variables cualitativas. Así mismo también se utilizaron la prueba t y la prueba de Levene para igualdad de varianzas. Se consideró estadísticamente significativo un valor de p<0,05.
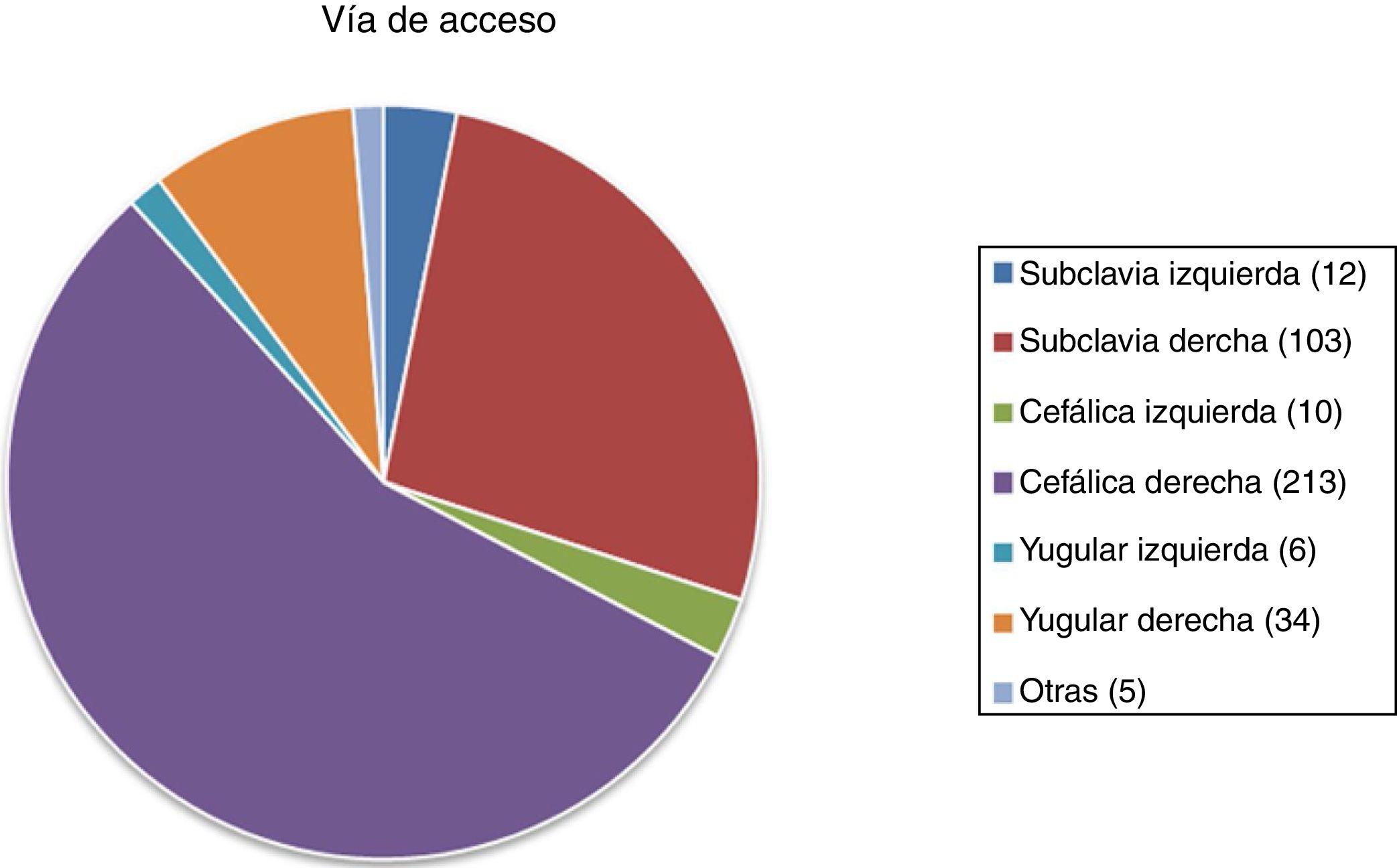
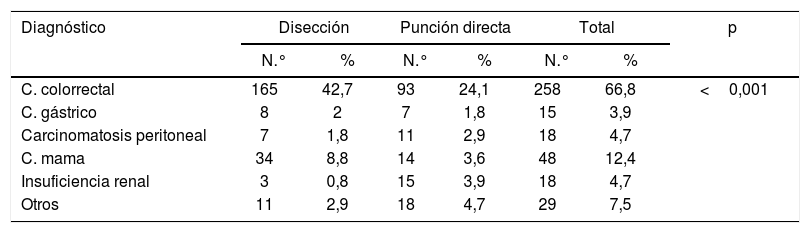
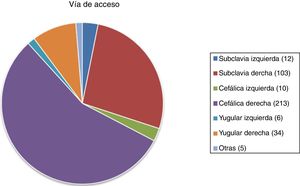
ResultadosFueron reclutados 386 pacientes para PAC durante un periodo de 5 años: 228 (59,5%) pertenecientes al grupo DV y 155 (40,5%) al grupo PV. La distribución de la vía de acceso por sexo se muestra en la tabla 1. El rango de edad fue 28 a 92 años, con una media de 64 y una mediana de 65 años. No se encontraron diferencias poblacionales estadísticamente significativas. Tampoco hubo diferencias significativas entre los grupos en edad, sexo, IMC y ASA (p> 0,05). El seguimiento medio fue de 2años. Las indicaciones más frecuentes para la colocación del reservorio se encuentran detalladas en la tabla 2, mientras que la distribución de las proporciones de las vías de acceso se muestra en la figura 2. El total de las izquierdas fue 28 (7,25%) y el total de las derechas 350 (91%); en 5 (2%) no fue recogida la lateralidad y en 3 no se disponen datos de la técnica utilizada.
Vía de acceso elegida según la indicación
| Diagnóstico | Disección | Punción directa | Total | p | |||
|---|---|---|---|---|---|---|---|
| N.° | % | N.° | % | N.° | % | ||
| C. colorrectal | 165 | 42,7 | 93 | 24,1 | 258 | 66,8 | <0,001 |
| C. gástrico | 8 | 2 | 7 | 1,8 | 15 | 3,9 | |
| Carcinomatosis peritoneal | 7 | 1,8 | 11 | 2,9 | 18 | 4,7 | |
| C. mama | 34 | 8,8 | 14 | 3,6 | 48 | 12,4 | |
| Insuficiencia renal | 3 | 0,8 | 15 | 3,9 | 18 | 4,7 | |
| Otros | 11 | 2,9 | 18 | 4,7 | 29 | 7,5 | |
La gran mayoría de los pacientes se intervinieron por régimen de cirugía mayor ambulatoria; a pesar de ello, la estancia media aumentó hasta 1,9 días, con una desviación típica de 6,78 (rango 0-40 días), pero manteniendo la mediana en 0 días, hecho que se explica debido a que algunos ya estaban hospitalizados previamente y se decidió colocar el dispositivo durante el ingreso.
Se reintervino a 21 pacientes (5,5%), 12 (5,3%) del grupo de DV y 9(5,8%) en el de PV (p=0,85). No se registró ningún fallecimiento por causa directa de la implantación del PAC. La retirada del PAC durante el período estudiado fue de 20 casos (5,2%), la mayoría debido a la finalización de los ciclos de quimioterapia.
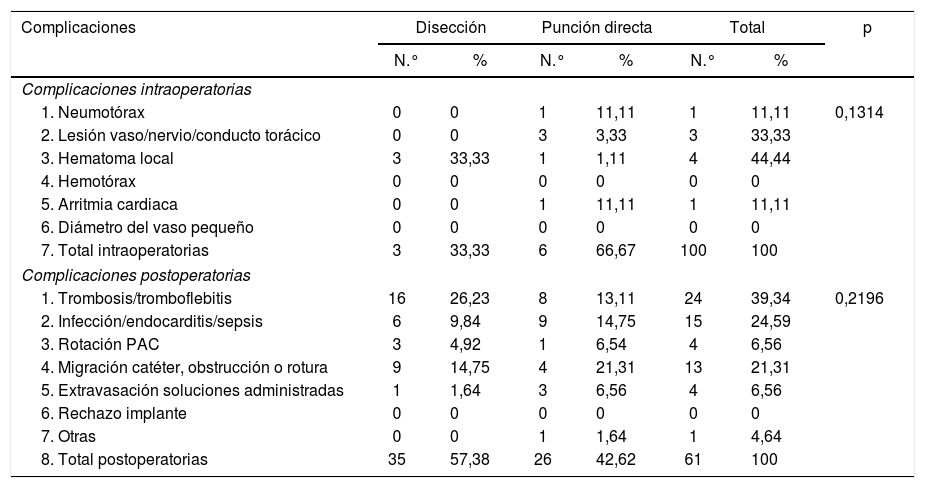
Hubo 9(3%) complicaciones intraoperatorias y 61 (15,8%) complicaciones tardías en todo el estudio (tabla 3). En cuanto a la tasa global de complicaciones según la técnica de implantación utilizada, la DV obtuvo mejores resultados: el 15,4% de complicaciones comparado con el 16,8% en PV (p=0,113), con una estimación de riesgo de 1,09 mayor en PV.
Complicaciones intraoperatorias y postoperatorias según el tipo de acceso
| Complicaciones | Disección | Punción directa | Total | p | |||
|---|---|---|---|---|---|---|---|
| N.° | % | N.° | % | N.° | % | ||
| Complicaciones intraoperatorias | |||||||
| 1. Neumotórax | 0 | 0 | 1 | 11,11 | 1 | 11,11 | 0,1314 |
| 2. Lesión vaso/nervio/conducto torácico | 0 | 0 | 3 | 3,33 | 3 | 33,33 | |
| 3. Hematoma local | 3 | 33,33 | 1 | 1,11 | 4 | 44,44 | |
| 4. Hemotórax | 0 | 0 | 0 | 0 | 0 | 0 | |
| 5. Arritmia cardiaca | 0 | 0 | 1 | 11,11 | 1 | 11,11 | |
| 6. Diámetro del vaso pequeño | 0 | 0 | 0 | 0 | 0 | 0 | |
| 7. Total intraoperatorias | 3 | 33,33 | 6 | 66,67 | 100 | 100 | |
| Complicaciones postoperatorias | |||||||
| 1. Trombosis/tromboflebitis | 16 | 26,23 | 8 | 13,11 | 24 | 39,34 | 0,2196 |
| 2. Infección/endocarditis/sepsis | 6 | 9,84 | 9 | 14,75 | 15 | 24,59 | |
| 3. Rotación PAC | 3 | 4,92 | 1 | 6,54 | 4 | 6,56 | |
| 4. Migración catéter, obstrucción o rotura | 9 | 14,75 | 4 | 21,31 | 13 | 21,31 | |
| 5. Extravasación soluciones administradas | 1 | 1,64 | 3 | 6,56 | 4 | 6,56 | |
| 6. Rechazo implante | 0 | 0 | 0 | 0 | 0 | 0 | |
| 7. Otras | 0 | 0 | 1 | 1,64 | 1 | 4,64 | |
| 8. Total postoperatorias | 35 | 57,38 | 26 | 42,62 | 61 | 100 | |
Al comparar los diferentes subgrupos, la yugular derecha presentó un mayor número de complicaciones (41,5%) comparada con la subclavia derecha (15,5%), mientras que la vía que menos complicaciones presentó fue la cefálica derecha (15%). Basados en nuestros resultados, la vía de acceso de mejor comportamiento ha sido la vena cefálica derecha con técnica de disección. Por último, las vías de acceso derechas en general presentaron menos complicaciones (33 en 350 pacientes; 9,4%) al compararse con las izquierdas (9 en 28 pacientes; 21,4%). Globalmente, la DV presentó una menor cifra de complicaciones tanto tardías como precoces y se observaron un mayor recambio y una mayor retirada en la técnica por punción.
DiscusiónEn el presente estudio se observó que mayoritariamente se utilizó la vía cefálica derecha, seguida de la subclavia izquierda, siendo más frecuente la implantación en pacientes oncológicos17. La indicación fue significativamente mayor en pacientes con cáncer colorrectal, sin observar diferencias en cuanto al sexo. Globalmente, la técnica que tuvo menos complicaciones, tanto intraoperatorias como postoperatorias, fue la disección. Alsfasser et al.18, con una tasa de complicaciones similar a las del presente estudio, coinciden en que parte de estas complicaciones de la PV pueden explicarse por la tasa de éxito durante la canalización del catéter, hecho que en la DV se hace bajo visión directa, evitando así las punciones repetidas que, en ocasiones, se realizan durante la PV y que estarían relacionadas con la experiencia del cirujano.
La tasa de reintervención fue mayor en la técnica de Seldinger, sin observar diferencias estadísticamente significativas. En cuanto a la estancia hospitalaria, fue mayor en la disección, pero las diferencias se debieron a que parte de los pacientes ya estaban ingresados cuando se colocó el PAC. Entre los pacientes en que se realizó por régimen de cirugía mayor ambulatoria, no hubo diferencias significativas en cuanto a la estancia.
Actualmente, el uso de reservorios intravenosos se encuentra en aumento debido al incremento de las enfermedades por las que se indica este tipo de dispositivos, en mayor medida por el mayor número de pacientes oncológicos tratados mediante quimioterapia, lo que ha convertido en esencial este tipo de acceso venoso para la administración de medicación intravenosa regular19,20. Además de las ventajas para el paciente, algunos estudios asocian estos dispositivos a un menor coste económico y un menor número de complicaciones respecto a las vías venosas periféricas21,22. En cuanto a la tasa de complicaciones, Aspiazu et al.21 sugieren que las complicaciones podrían estar relacionadas con el tamaño y el calibre del reservorio. La radiología intervencionista ha demostrado poder disminuir el número de complicaciones de la técnica por PV, por lo que introducir esta técnica podría cambiar los resultados comparativos en un futuro estudio23.
La evolución en los últimos años de la técnica y el material quirúrgico ha hecho que se pueda realizar el mismo procedimiento por diferentes vías de abordaje, de manera segura y eficaz23. Tanto la técnica de disección como la técnica por punción son técnicas válidas, que en manos expertas ofrecen buenos resultados. A pesar de ello, es recomendable que los cirujanos dominen ambas técnicas en caso de que una de las vías de abordaje esté contraindicada o no se consiguiera un abordaje venoso definitivo. Nuestra experiencia nos hace pensar que la técnica por disección abierta presenta mejores resultados, tanto intraoperatorios como a largo plazo; sin embargo, creemos que serían necesarios nuevos estudios prospectivos, aleatorizados, con tamaños muestrales mayores, que nos permitan comparar el tipo y tamaño de reservorio, así como introducir nuevas variables, como la radiología intervencionista, para poder corroborar estas conclusiones y, de esta manera, poder ofrecer las mejores técnicas a pacientes con indicaciones de reservorios intravenosos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.