Una correcta localización preoperatoria del adenoma es clave en el tratamiento del hiperparatiroidismo primario (HPTP) mediante paratiroidectomía selectiva. Aunque existen múltiples técnicas de imagen, no siempre consiguen localizar correctamente la/s glándula/s patológica/s. El objetivo es estudiar los factores que puedan influir en la sensibilidad y la concordancia de la ecografía y la gammagrafía 99mTc-metoxi-isobutil-isonitrilo (MIBI).
MétodosPoblación a estudio: pacientes intervenidos con HPTP por adenoma con estudio preoperatorio de localización con ecografía y gammagrafía 99mTc-MIBI. Los pacientes fueron tratados en nuestro centro entre 2004 y 2018. Se han excluido a los que no tuvieran ambas pruebas, las hiperplasias, las neoplasias endocrinas múltiples (MEN) y los adenomas ectópicos no abordables por vía transcervical. Se han estimado la sensibilidad, la concordancia y el valor predictivo positivo (VPP) de las técnicas de imagen con respecto a la localización intraoperatoria, analizando los potenciales factores que pueden influir en ello.
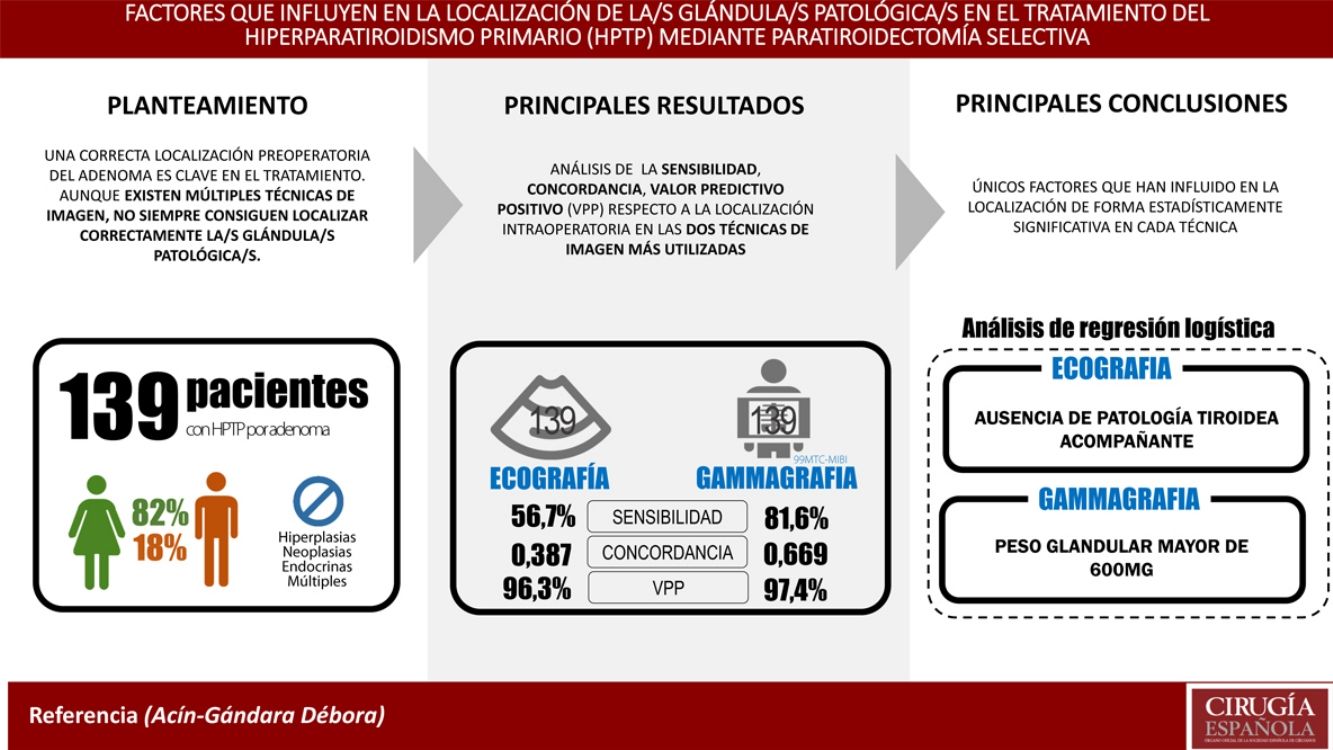
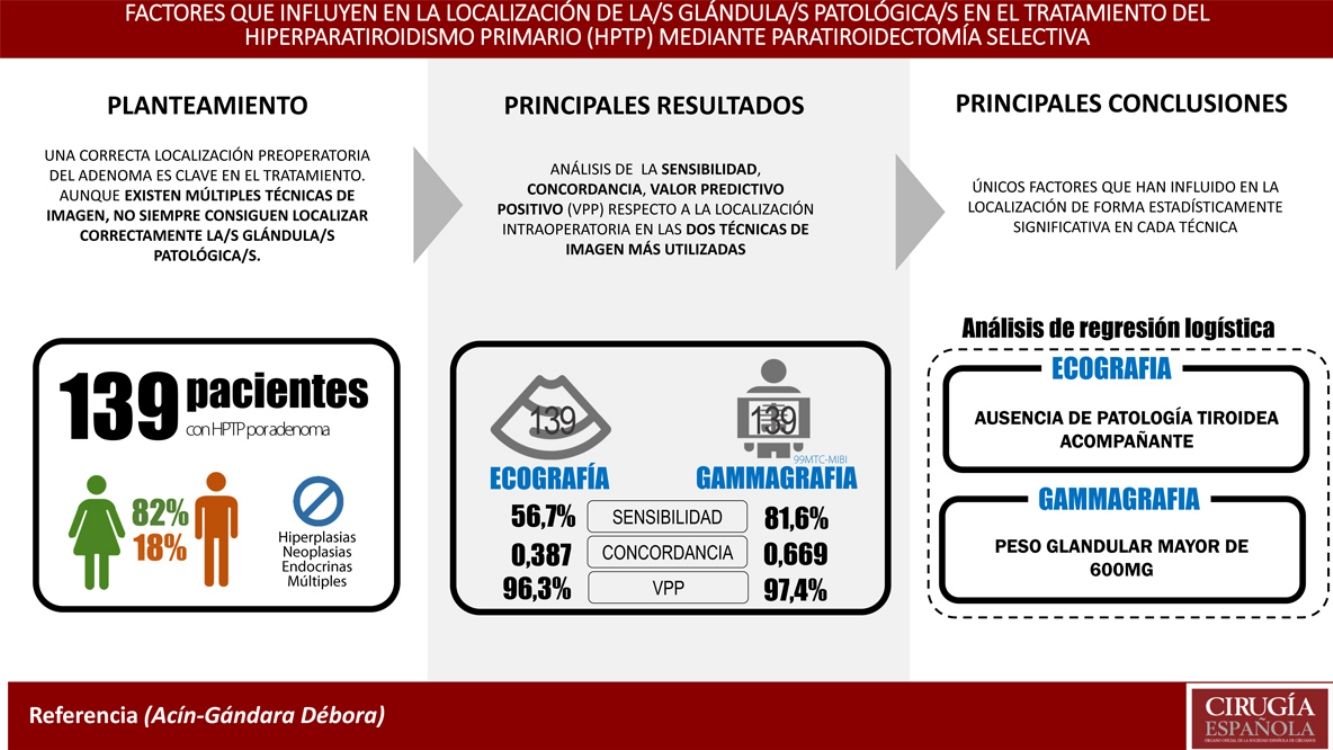
ResultadosSe ha analizado a 139 pacientes (82% mujeres, 18% varones). La ecografía ha tenido una sensibilidad del 56,7%, una concordancia (índice kappa) de 0,387 y un VPP del 96,3%. En el caso de la gammagrafía, la sensibilidad ha sido del 81,6%, la concordancia (índice kappa) del 0,669 y su VPP del 97,4%. En el análisis de regresión logística, el factor que ha influido en la localización mediante ecografía ha sido la ausencia de enfermedad tiroidea asociada. En el caso de la gammagrafía, el factor ha sido el peso glandular mayor de 600mg.
ConclusionesLa sensibilidad de la ecografía mejora en ausencia de enfermedad tiroidea y la de la gammagrafía con el peso glandular mayor de 600mg.
The treatment of choice for primary hyperparathyroidism (PHPT) when there is proper preoperative localization of the adenoma is minimally invasive parathyroidectomy. However, imaging techniques are not always able to provide the exact location. The objective is to identify potential factors that might influence the sensitivity and concordance of ultrasound (US) and 99mTc-methoxy-isonitrile parathyroid scintigraphy (MIBI-PS) and the actual location of the adenoma.
MethodsWe reviewed the data of patients who underwent parathyroidectomies for PHPT. All patients had undergone ultrasound and 99mTc-MIBI scintigraphy as a preoperative location study. Multiple endocrine neoplasms, other hyperplasias and non-cervical ectopic adenomas were excluded. The sensitivity, PPV and concordance have been estimated for the location of the gland in both tests compared with the intraoperative location, using a multivariable analysis of the factors that might influence their localization capacity.
Results139 patients (82% women) have been analysed. The US sensitivity was 56.7%, concordance (Kappa index) 0.387 and PPV 96.3%. The MIBI-PS sensitivity was 81.6%, the concordance (Kappa index) 0.669 and the PPV 97.4%. The factor that improved localization of the glands by US in the multivariable analysis was the absence of a concomitant thyroid pathology. The factor that improved the MIBI-PS results was a gland weight greater than 600mg.
ConclusionsUS sensitivity improves when there is no concomitant thyroid pathology. MIBI-PS sensitivity improves when the gland weight is greater than 600mg.
El tratamiento de elección en el hiperparatiroidismo primario (HPTP) por adenoma es la paratiroidectomía selectiva, siempre que exista un correcto diagnóstico preoperatorio de localización. La ecografía y la gammagrafía 99mTc-MIBI son las técnicas de imagen más empleadas, pero no siempre consiguen localizar correctamente la glándula patológica.
Cuando existe concordancia entre la localización del adenoma por ecografía y gammagrafía, el valor predictivo positivo (VPP) es muy alto, facilitando la paratiroidectomía selectiva1-3.
Ambas pruebas tienen una sensibilidad descrita en la literatura muy variable: la ecografía oscila entre el 53 y el 93%1,4-8, y la gammagrafía 99mTc-MIBI entre el 50% y el 85%5,7-10. Existe discusión sobre los factores que pueden influir en la localización glandular con estas técnicas, como son el tamaño de los adenomas, las glándulas ectópicas, la coexistencia de enfermedad tiroidea e incluso los niveles de calcio y PTH preoperatorios1,6,11-17.
La combinación de ecografía y gammagrafía suele ser suficiente para la localización preoperatoria, pero en casos de difícil diagnóstico (glándulas ectópicas, persistencias o recurrencias) existen otras pruebas de imagen:
- –
La tomografía por emisión de fotón único/tomografía computarizada (SPECT/TC) permite una localización más precisa. Su sensibilidad (84-95%) es mayor que la de la gammagrafía 99mTc-MIBI18,19.
- –
La TC y la resonancia magnética (RM), con una sensibilidad descrita del 46-8720 y el 80%12, respectivamente.
- –
La PET colina presenta una sensibilidad del 96-100% y un VPP del 96,3-100%8,10.
El objetivo del estudio es analizar los factores que pueden influir en la validez y la concordancia de la ecografía y la gammagrafía 99mTc-MIBI para la localización preoperatoria de la/s glándula/s paratiroidea/s patológica/s en el HPTP por adenoma.
MétodosPoblación a estudio: pacientes intervenidos con HPTP por adenoma, con estudio preoperatorio de localización con ecografía y gammagrafía 99mTc-MIBI, entre 2004 y 2018. Se ha excluido a los pacientes que no tuvieran ambas pruebas, los hiperparatiroidismo secundarios o terciarios, las hiperplasias paratiroideas, las neoplasias endocrinas múltiples (MEN) y los adenomas ectópicos no abordables vía transcervical.
Durante el periodo de estudio las ecografías han sido realizadas por 6 radiólogos que han empleado indistintamente 2ecógrafos de General Electric (Healthcare España, S.A.) (LOGIQTMS7 XDclearTM y LOGIQTMS8 XDclearTM2.0+) con sondas de 10 y 12MHz de frecuencia.
Las gammagrafías han sido hechas mediante la gammacámara Millenium de General Electric (Healthcare España, S.A.) por 2especialistas en Medicina Nuclear. La técnica ha consistido en la administración por vía intravenosa de 20mCi de 99mTc-MIBI, obteniendo imágenes planares a los 10 y 120 min (fase inicial tiroidea/fase tardía paratiroidea) y a los 60 min imágenes tomográficas.
Se han registrado las variables género, edad, peso glandular (mg), calcemia (mg/dl), PTH (pg/ml) y 25-(OH)vitamina D (ng/ml) preoperatorias, presencia de enfermedad tiroidea asociada, función tiroidea alterada, cirugía cervical previa, pruebas de imagen realizadas, localización de la lesión en cada prueba de imagen, tipo de intervención quirúrgica realizada, localización de la lesión intraoperatoria y procedimientos quirúrgicos asociados.
Para la realización de los análisis estadísticos que lo requerían, las variables cuantitativas se han estratificado en variables dicotómicas teniendo en cuenta criterios clínicos: el calcio preoperatorio (punto de corte 12mg/dl), la PTH preoperatoria (174pg/ml), la 25-(OH)vitamina D preoperatoria (30 ng/ml) y el peso glandular (mayor de 600mg, debido a que en distintas publicaciones se confirma mayor número de falsos negativos [FN] en la localización por gammagrafía cuando el peso es menor a esta cifra)16,17,21.
Las variables cualitativas que no eran dicotómicas, como la enfermedad tiroidea asociada, se han agrupado en sí/no.
Análisis estadísticoSe han estimado la sensibilidad, el VPP y la concordancia de ambas pruebas con respecto a la localización intraoperatoria, considerando que la localización era correcta cuando la prueba de imagen acertaba el lado donde se localizaba la glándula patológica.
Las variables cuantitativas se presentan con su mediana y rango intercuartílico (RIC) y las variables cualitativas con su distribución de frecuencias.
Para comprobar si había características clínicas que pudiesen influir en la capacidad de detectar los adenomas, se han estudiado los índices de concordancia kappa estratificados por presencia de enfermedad tiroidea acompañante, alteración de la función tiroidea, cirugía cervical previa, peso glandular, calcio y PTH preoperatorios, realizándose un contraste de homogeneidad de kappas.
Así mismo, se ha calculado la sensibilidad estratificada por cada una de las variables anteriormente mencionadas con respecto a la localización intraoperatoria de la lesión, y se ha estimado la odds ratio (OR) bruta y de cada estrato analizado.
Se han realizado 2modelos predictivos de regresión logística para determinar cuáles de esos factores influyen de forma independiente en la concordancia y la sensibilidad de la ecografía y la gammagrafía para determinar la localización de la glándula.
Por último, se han realizado las curvas ROC y se ha estimado el área bajo la curva de los valores pronosticados por el modelo. Así mismo, se ha comprobado la bondad del ajuste con la prueba de Hosmer y Lemeshow.
En todos los análisis estadísticos se han considerado estadísticamente significativos los valores de p < 0,05 y los resultados se presentan con sus intervalos de confianza del 95%. Para la realización de los análisis estadísticos se ha empleado el programa estadístico SPSS 21 (SPSS, Chicago, Illinois, EE. UU.) y Epidat: programa para análisis epidemiológico de datos. Versión 4.2, julio 2016. Consellería de Sanidade, Xunta de Galicia, España; Organización Panamericana de la salud (OPS-OMS); Universidad CES, Colombia.
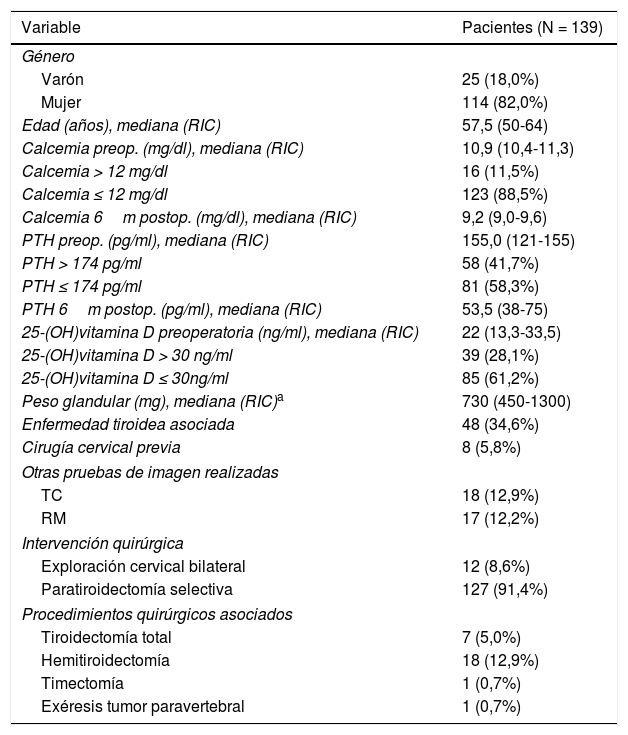
ResultadosSe ha analizado a 139 pacientes intervenidos por adenoma con ecografía y gammagrafía 99mTc-MIBI realizadas en el estudio de localización preoperatorio. El análisis descriptivo de la serie se detalla en la tabla 1.
Análisis descriptivo con datos demográficos y preoperatorios
| Variable | Pacientes (N = 139) |
|---|---|
| Género | |
| Varón | 25 (18,0%) |
| Mujer | 114 (82,0%) |
| Edad (años), mediana (RIC) | 57,5 (50-64) |
| Calcemia preop. (mg/dl), mediana (RIC) | 10,9 (10,4-11,3) |
| Calcemia > 12 mg/dl | 16 (11,5%) |
| Calcemia ≤ 12 mg/dl | 123 (88,5%) |
| Calcemia 6m postop. (mg/dl), mediana (RIC) | 9,2 (9,0-9,6) |
| PTH preop. (pg/ml), mediana (RIC) | 155,0 (121-155) |
| PTH > 174 pg/ml | 58 (41,7%) |
| PTH ≤ 174 pg/ml | 81 (58,3%) |
| PTH 6m postop. (pg/ml), mediana (RIC) | 53,5 (38-75) |
| 25-(OH)vitamina D preoperatoria (ng/ml), mediana (RIC) | 22 (13,3-33,5) |
| 25-(OH)vitamina D > 30 ng/ml | 39 (28,1%) |
| 25-(OH)vitamina D ≤ 30ng/ml | 85 (61,2%) |
| Peso glandular (mg), mediana (RIC)a | 730 (450-1300) |
| Enfermedad tiroidea asociada | 48 (34,6%) |
| Cirugía cervical previa | 8 (5,8%) |
| Otras pruebas de imagen realizadas | |
| TC | 18 (12,9%) |
| RM | 17 (12,2%) |
| Intervención quirúrgica | |
| Exploración cervical bilateral | 12 (8,6%) |
| Paratiroidectomía selectiva | 127 (91,4%) |
| Procedimientos quirúrgicos asociados | |
| Tiroidectomía total | 7 (5,0%) |
| Hemitiroidectomía | 18 (12,9%) |
| Timectomía | 1 (0,7%) |
| Exéresis tumor paravertebral | 1 (0,7%) |
La exploración cervical bilateral se indicó en pacientes: sin adenoma localizado en ecografía ni gammagrafía (10 pacientes) y con técnicas de imagen discordantes o adenomas dobles (2 pacientes). Además, 6 de ellos precisaban también hemitiroidectomía o tiroidectomía total por enfermedad tiroidea. Los procedimientos asociados se realizaron por hallazgos patológicos concomitantes (carcinoma papilar o folicular, bocio multinodular, nódulo tiroideo y un schwannoma paravertebral).
El análisis histopatológico fue de adenoma en todos los pacientes, aunque no siempre puede diferenciarse de hiperplasia en ausencia de exploración del resto de glándulas. La mediana (RIC) del peso glandular fue de 730mg (450-1.300).
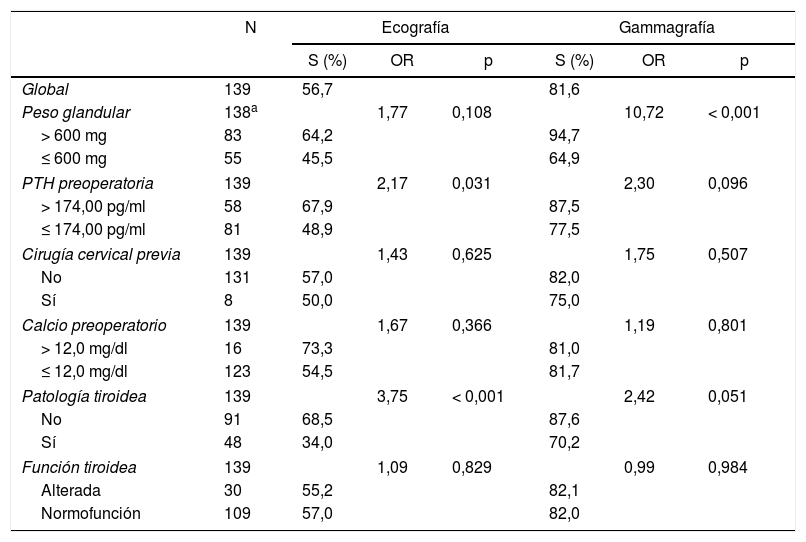
EcografíaLa ecografía localizó una o más glándulas patológicas en 80 casos (57,6%), de los que 77 coincidieron con la localización quirúrgica (verdaderos positivos [VP]) y 3 no (falsos positivos [FP]). Con la ecografía no se localizaron 59 glándulas (FN). Con estos datos la sensibilidad de la ecografía fue del 56,7% (tabla 2), con un VPP del 96,3%. No se pudieron estimar la especificidad ni el VPN, dado que todos los pacientes intervenidos tenían lesión y no había ningún verdadero negativo (VN) en la muestra.
Sensibilidad (S) y odds ratio (OR) de la localización por ecografía y gammagrafía 99mTc-MIBI vs. localización intraoperatoria
| N | Ecografía | Gammagrafía | |||||
|---|---|---|---|---|---|---|---|
| S (%) | OR | p | S (%) | OR | p | ||
| Global | 139 | 56,7 | 81,6 | ||||
| Peso glandular | 138a | 1,77 | 0,108 | 10,72 | < 0,001 | ||
| > 600 mg | 83 | 64,2 | 94,7 | ||||
| ≤ 600 mg | 55 | 45,5 | 64,9 | ||||
| PTH preoperatoria | 139 | 2,17 | 0,031 | 2,30 | 0,096 | ||
| > 174,00 pg/ml | 58 | 67,9 | 87,5 | ||||
| ≤ 174,00 pg/ml | 81 | 48,9 | 77,5 | ||||
| Cirugía cervical previa | 139 | 1,43 | 0,625 | 1,75 | 0,507 | ||
| No | 131 | 57,0 | 82,0 | ||||
| Sí | 8 | 50,0 | 75,0 | ||||
| Calcio preoperatorio | 139 | 1,67 | 0,366 | 1,19 | 0,801 | ||
| > 12,0 mg/dl | 16 | 73,3 | 81,0 | ||||
| ≤ 12,0 mg/dl | 123 | 54,5 | 81,7 | ||||
| Patología tiroidea | 139 | 3,75 | < 0,001 | 2,42 | 0,051 | ||
| No | 91 | 68,5 | 87,6 | ||||
| Sí | 48 | 34,0 | 70,2 | ||||
| Función tiroidea | 139 | 1,09 | 0,829 | 0,99 | 0,984 | ||
| Alterada | 30 | 55,2 | 82,1 | ||||
| Normofunción | 109 | 57,0 | 82,0 | ||||
Se ha analizado la influencia de las variables clínicas y solo la ausencia de enfermedad tiroidea y una PTH mayor de 174 pg/ml se asociaban, con diferencias estadísticamente significativas, a una mejora de la sensibilidad y de la OR de la ecografía (tabla 2).
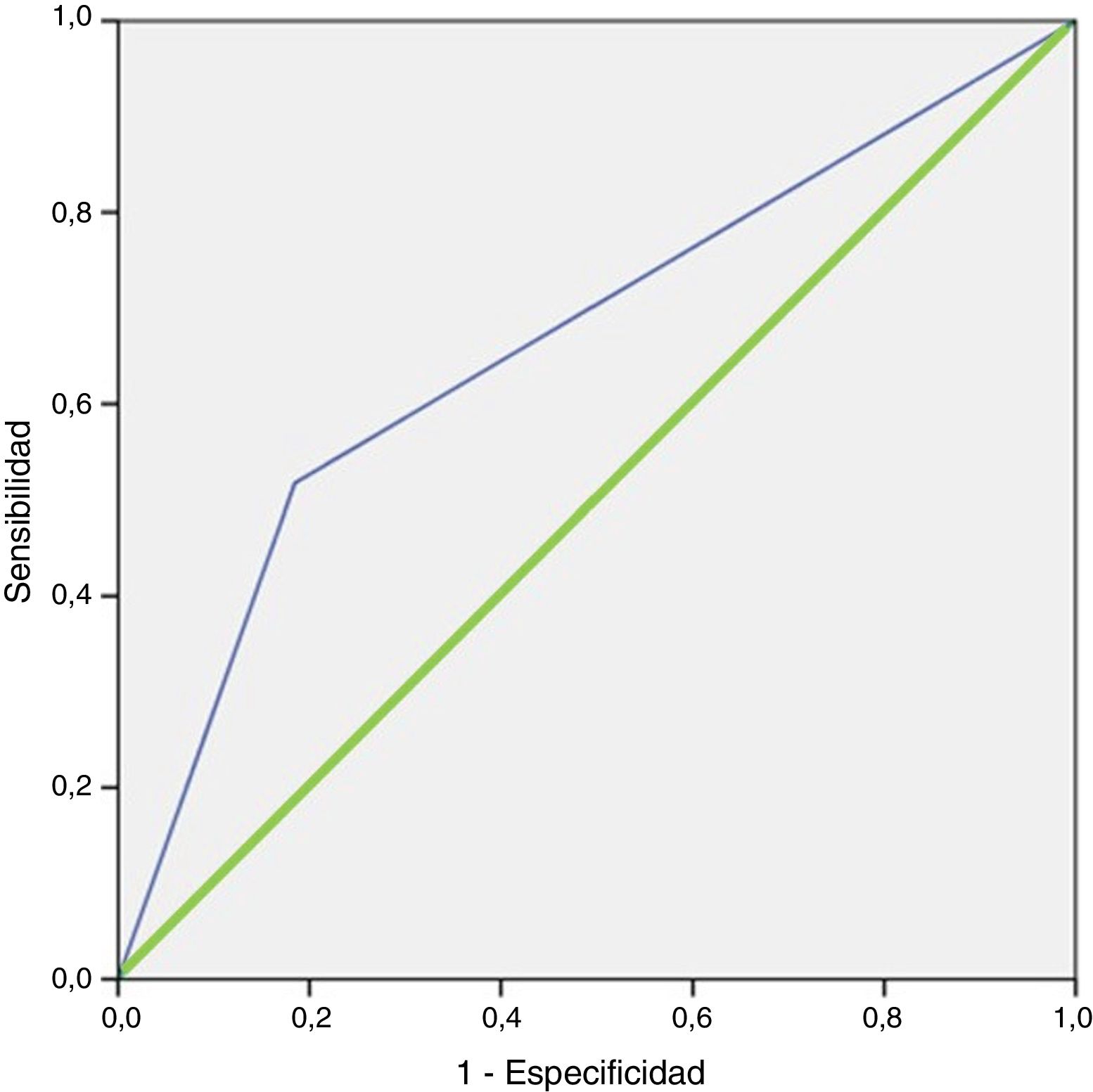
En el análisis multivariable, el único factor que influyó en la localización de la lesión fue la ausencia de enfermedad tiroidea, con una OR de 3,567 (IC del 95%, 1,705-7,464). El área bajo la curva del modelo fue de 0,666 (IC del 95%, 0,569-0,764). El modelo clasificaba correctamente el 77,5% de los casos y tenía una sensibilidad del 68,8% con respecto a lo observado con la ecografía (fig. 1). El modelo tiene una buena bondad de ajuste, con una prueba de Hosmer-Lemeshow con p = 0,437.
Gammagrafía 99mTc-MIBILa gammagrafía localizó una o más glándulas patológicas en 114 casos (82%), de los que 111 coincidieron con la localización quirúrgica (VP) y 3 no (FP). La sensibilidad de la gammagrafía fue del 81,6% (tabla 2) y su VPP del 97,4%. No se pudo estimar la especificidad ni el VPN al no haber VN.
En cuanto al análisis de la capacidad de detección en función de las variables clínicas estudiadas, se observó que el peso glandular mayor de 600mg mejoraba la sensibilidad y la OR de la gammagrafía, con diferencias estadísticamente significativas (tabla 2).
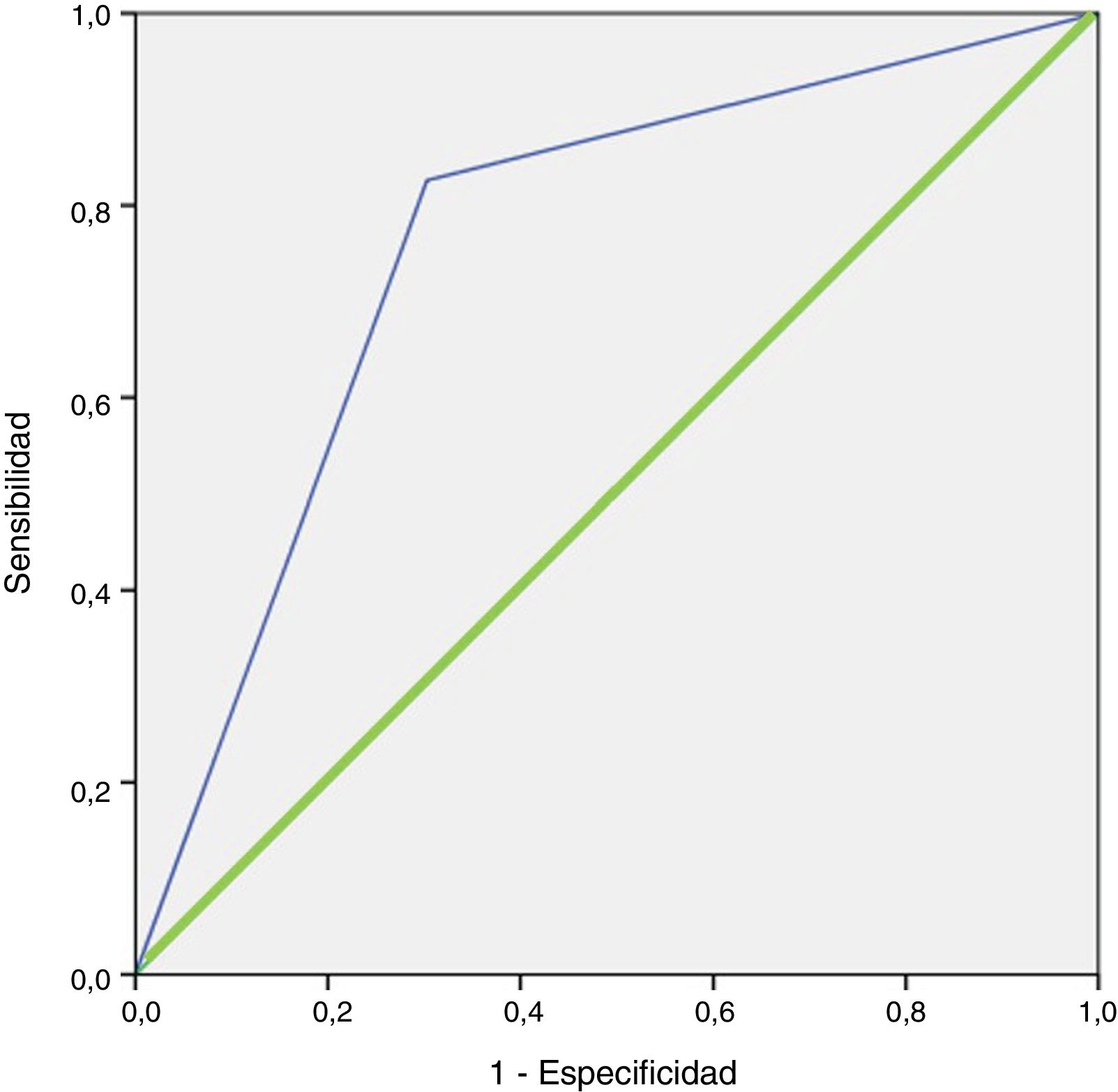
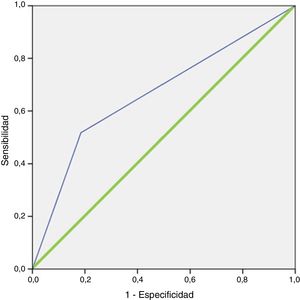
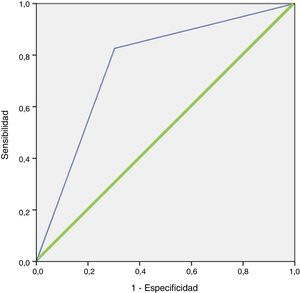
En el análisis de regresión logística se confirmó dicho hallazgo, con una OR de localizar la lesión cuando el peso es mayor de 600mg de 10,721 (IC del 95%, 3,397-33,837; p < 0,001). El modelo clasificaba correctamente el 84,3% de los casos y pronosticaba con una sensibilidad de 100% con respecto a lo observado con la gammagrafía. El área bajo la curva del modelo resultante al incluir estas variables fue de 0,762 (IC del 95%, 0,656-0,867) (fig. 2). El modelo tiene una buena bondad de ajuste, con una prueba de Hosmer-Lemeshow con una p = 0,151.
Curva ROC de la regresión logística de la gammagrafía 99mTc-MIBI.Línea azul (fina): representación de la curva ROC de la regresión logística de la gammagrafía 99mTc-MIBI. Línea verde (gruesa): representación de la línea de referencia de una prueba con capacidad de discriminación nula.
Analizando la concordancia entre ambas pruebas de imagen, el índice kappa fue de 0,472 (IC del 95%, 0,367-0,578). Solo 89 casos coincidían en el diagnóstico, con una sensibilidad del 78,65% y un VPP del 100%.
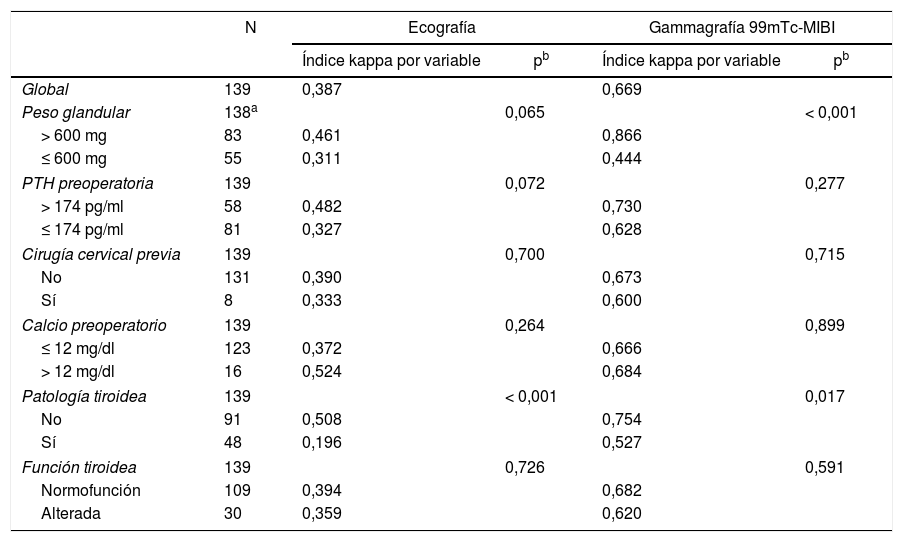
El índice kappa entre la localización por ecografía e intraoperatoria fue de 0,387 (IC del 95%, 0,306-0,468), mejorando la concordancia, con diferencias estadísticamente significativas en caso de que no existiera enfermedad tiroidea (tabla 3).
Concordancia entre la localización de la ecografía y la gammagrafía 99mTc-MIBI con localización quirúrgica en función de las variables analizadas
| N | Ecografía | Gammagrafía 99mTc-MIBI | |||
|---|---|---|---|---|---|
| Índice kappa por variable | pb | Índice kappa por variable | pb | ||
| Global | 139 | 0,387 | 0,669 | ||
| Peso glandular | 138a | 0,065 | < 0,001 | ||
| > 600 mg | 83 | 0,461 | 0,866 | ||
| ≤ 600 mg | 55 | 0,311 | 0,444 | ||
| PTH preoperatoria | 139 | 0,072 | 0,277 | ||
| > 174 pg/ml | 58 | 0,482 | 0,730 | ||
| ≤ 174 pg/ml | 81 | 0,327 | 0,628 | ||
| Cirugía cervical previa | 139 | 0,700 | 0,715 | ||
| No | 131 | 0,390 | 0,673 | ||
| Sí | 8 | 0,333 | 0,600 | ||
| Calcio preoperatorio | 139 | 0,264 | 0,899 | ||
| ≤ 12 mg/dl | 123 | 0,372 | 0,666 | ||
| > 12 mg/dl | 16 | 0,524 | 0,684 | ||
| Patología tiroidea | 139 | < 0,001 | 0,017 | ||
| No | 91 | 0,508 | 0,754 | ||
| Sí | 48 | 0,196 | 0,527 | ||
| Función tiroidea | 139 | 0,726 | 0,591 | ||
| Normofunción | 109 | 0,394 | 0,682 | ||
| Alterada | 30 | 0,359 | 0,620 | ||
El índice kappa entre la localización por gammagrafía y los hallazgos intraoperatorios fue de 0,669 (IC del 95%, 0,578-0,760), mejorando la concordancia, con diferencias estadísticamente significativas cuando el peso glandular era mayor de 600mg y cuando no existía enfermedad tiroidea asociada (tabla 3).
DiscusiónEn la actualidad, la cirugía de elección en el HPTP por adenoma es la paratiroidectomía selectiva, siempre que exista un correcto diagnóstico preoperatorio de localización. Esto es debido a que el 80-90% de los pacientes con HPTP tienen un adenoma único22, lo cual coincide con nuestra serie.
La ecografía y la gammagrafía 99mTc-MIBI son las pruebas de imagen más empleadas para la localización preoperatoria, por ello hemos centrado nuestro análisis en ellas.
La sensibilidad de la ecografía en nuestro estudio (56,7%) está en el límite inferior del rango descrito en la literatura (53-93%)1,4-8, lo cual podría estar influido por diferentes factores. La ecografía es una técnica de imagen económica e inocua pero que depende en gran medida de la experiencia del profesional que la realiza, por ello el amplio abanico de sensibilidades publicadas. En el estudio de Schneider et al., publicado en 2019, localizan correctamente 225 de 232 adenomas en ecografías realizadas por un endocrinólogo o cirujano endocrino con experiencia, concluyendo que podría ser suficiente como única prueba de imagen en pacientes con HPTP cuando es realizada por personal experto23. Sus resultados son excelentes debido a la elevada experiencia de los profesionales que la realizan.
En el estudio presentado, las ecografías han sido realizadas por un elevado número de radiólogos no dedicados exclusivamente a dicha patología. Esto podría influir en la sensibilidad obtenida, así como el tipo de ecógrafo empleado. Sin embargo, esto último no se ha podido analizar ya que se han usado 2aparatos, de forma indistinta, a lo largo del periodo analizado.
Al margen de la experiencia del ecografista, existen otros factores que pueden afectar a la correcta localización preoperatoria de dicha prueba, lo que ha sido el objetivo de nuestro estudio. El único factor independiente que ha mejorado la concordancia de la ecografía en el análisis multivariable ha sido la ausencia de enfermedad tiroidea acompañante, con una OR de 3,57 (IC del 95%, 1,71-7,46; p < 0,001). En la muestra estudiada ha habido un alto porcentaje de enfermedad tiroidea (31,5%) que podría haber afectado a la baja sensibilidad. Este hallazgo ha sido descrito en la literatura por distintos autores1,6,15. Medas et al. reportan enfermedad tiroidea asociada al hiperparatiroidismo en un 44,8%, descendiendo la sensibilidad de la ecografía del 75 al 46,7%12. Frank et al., en una revisión sistemática de 28 estudios, concluyen que la combinación de ecografía y gammagrafía presenta mayor sensibilidad en los casos de HPTP con enfermedad tiroidea asociada24. Lumachi et al. recomiendan la combinación de ambas pruebas en estos casos13. Por tanto, cuando existe enfermedad tiroidea concomitante, antes de realizar un procedimiento selectivo es fundamental que exista concordancia de 2técnicas de imagen y ante duda diagnóstica, realizar exploración cervical bilateral.
La sensibilidad de la gammagrafía en nuestro trabajo (81,6%) está cercana al límite alto del rango publicado (50-85%)5,7-10. Puede aumentar al 88-90% cuando la glándula patológica es única14 y ser menor en caso de un adenoma doble. Medas et al. describen una sensibilidad del 26,7% en adenomas dobles e hiperplasias12.
Hay diferentes factores descritos en la literatura que pueden afectar a la sensibilidad de dicha prueba, como los niveles de PTH menores de 150 pg/ml, calcio preoperatorio, enfermedad tiroidea asociada, adenoma ectópico, tamaño glandular, etc.1,6,11-17,25. El único factor que ha influido positivamente en la mayor sensibilidad de la gammagrafía, en el estudio multivariable, ha sido el peso glandular mayor de 600mg, con una OR de 10,72 (IC del 95%, 3,39-33,84; p < 0,001). Berber et al. realizaron un estudio prospectivo con 1.000 pacientes, reportando el tamaño y el volumen glandular como factores independientes que afectaban la sensibilidad de la ecografía y la gammagrafía 99mTc-MIBI11. Otros autores han constatado dicho hallazgo en la gammagrafía15-17,21 y la ecografía15. Calva-Cerqueira et al. encontraron que el 95% de los adenomas bien localizados por gammagrafía pesan más de 250mg, el 75% más de 550mg (VPP) y el 62% de los no localizados pesan menos de 550mg16. En el estudio de Stephen et al. la sensibilidad de la gammagrafía disminuye con los adenomas pequeños, siendo el peso medio de los VP de 1.336 ± 1.603mg vs. 475 ± 365mg en los FN21. La razón de ello parece estar en la disminución o la ausencia de depósito de 99mTc-MIBI cuando el tamaño del adenoma es menor de 1cm o el peso menor de 500mg15,17. De ahí que se haya elegido como punto de corte el peso > 600mg.
En la serie estudiada, la fuerza de concordancia entre ambas pruebas ha sido moderada, la sensibilidad del 78,7% y el VPP ha sido superior al descrito en la literatura (100% vs. 97%)2. Zheng et al. y Krausz et al. confirman la mayor precisión diagnóstica preoperatoria cuando concuerdan ambas pruebas de imagen, facilitando la paratiroidectomía selectiva1,3.
Cuando existe discordancia o no se localiza con ambas pruebas, existen otras técnicas de imagen como la RM, TC o PET colina. Este último presenta alta sensibilidad de localización de la/s glándula/s patológica/s (96-100%) y mayor precisión que la ecografía y gammagrafía8,10,26. Se están obteniendo buenos resultados en la localización de adenomas pequeños, ectópicos, HPTP con PTH elevada levemente o en pacientes con cirugías previas fallidas.
En nuestro centro se ha comenzado a realizar en casos de discordancia de las pruebas o no localización, con resultados inicialmente prometedores.
Las limitaciones del estudio han sido, en primer lugar, haber analizado únicamente la lateralidad del adenoma y no la posición exacta debido al pequeño tamaño muestral. En segundo lugar, el 5,8% de pacientes con cirugía cervical previa que podría aumentar la heterogeneidad de la muestra y condicionar los resultados. Y, por último, no haber podido analizar las posibles diferencias de precisión de los 2ecógrafos, al haberse empleado indistintamente en el periodo estudiado.
Con los datos obtenidos del estudio, se puede concluir que:
- –
La sensibilidad y la concordancia de la ecografía disminuye en los pacientes con HPTP y enfermedad tiroidea acompañante.
- –
En el caso de la gammagrafía, disminuye cuando el peso glandular es menor de 600mg.
- –
Ambas pruebas presentan un alto VPP.
- –
En aquellos casos no concluyentes, en los que exista discordancia en la localización o en las cirugías fallidas, conviene realizar otras técnicas de imagen, como la PET colina.
No existe conflicto de intereses por parte de los autores.
Nuestro más sincero agradecimiento al Servicio de Endocrinología, por su implicación en el diagnóstico, el tratamiento y el seguimiento de estos pacientes. También queremos agradecer al Servicio de Radiología, Medicina Nuclear y Anatomía Patológica, por su implicación en el diagnóstico pre y postoperatorio.