La isquemia mesentérica aguda (IMA) presenta una elevada mortalidad. El diagnóstico y el tratamiento precoces son claves. En nuestro centro aplicamos un protocolo terapéutico que incluye la radiología vascular intervencionista (RVI) en pacientes con IMA sin irritación peritoneal. El objetivo de este estudio fue evaluar el uso de la RVI conjuntamente con la cirugía convencional en el manejo de la IMA de intestino delgado potencialmente reversible diagnosticada mediante tomografía computarizada vascular (angio-TC).
MétodosEstudio observacional, retrospectivo y descriptivo, donde se valora el manejo diagnóstico y terapéutico de la IMA en 2 períodos (antes y después de la aplicación de un protocolo que incluye la RVI) entre 2009 y 2013. El diagnóstico de elección es mediante angio-TC, ante la sospecha clínico-analítica.
ResultadosNuestra serie incluye a 73 pacientes diagnosticados de IMA mediante angio-TC (45: 2009-2011; 28: 2012-2013). La leucocitosis es frecuente (82%), siendo menos frecuente la lactacidemia (47% vs. 53%). Hay 49 pacientes con IMA y exploración abdominal normal. En el 51% se realizó cirugía de resección intestinal (supervivencia 44%); 18%: revascularización mediante RVI (supervivencia 67%); 31%: tratamiento paliativo (supervivencia 0%). El 33% de los pacientes sometidos a RVI como primera línea precisaron de cirugía de rescate (resección intestinal). La mortalidad global es del 67% (2009-2011) vs. 62% (2012-2013).
ConclusionesDesde la aplicación del protocolo ha aumentado la indicación de RVI para tratar a pacientes sin irritación peritoneal, objetivando una disminución de la mortalidad global. En nuestra experiencia, la aplicación de RVI en casos de IMA sin irritación peritoneal al diagnóstico puede incrementar la supervivencia.
Acute mesenteric ischemia (AMI) has a high mortality. Early diagnosis and treatment are very important. In our institution there is a therapeutic protocol that includes endovascular techniques (ET) in patients with AMI without peritoneal irritation at diagnosis. The aim of this study was to evaluate the use of ET in conjunction with conventional surgery in the management of potentially reversible IMA diagnosed by computed tomography (CT-angiography).
MethodsObservational, descriptive and retrospective study that evaluated the use of ET in patients with AMI (arterial origin) in 2 periods (before and after the application of a protocol that includes ET), between 2009-2013. All patients were diagnosed by a CT-angiography, as the diagnostic technique of choice, because of the clinical and analytical suspicion.
ResultsOur series included 73 patients with IMA diagnosed by CT-angiography (45: 2009-2011; 28: 2012-2013). Leukocytosis was common (82%), high lactate levels are less frequent (47% vs. 53%). There were 49 patients with IMA without peritoneal irritation. In 51% bowel resection surgery was performed (44% survival); 18%: revascularization by ET (survival 67%); 31%: palliative treatment (0% survival). 33% of patients undergoing first-line RVI needed a surgical rescue (bowel resection). The overall mortality was 67% (2009-2011) vs. 62% (2012-2013).
ConclusionsSince the protocol application, there is a higher indication of ET in patients with AMI without peritoneal irritation, showing a decreased mortality. With ET application, there is a higher survival in these patients. In our experience, the use of ET in cases of AMI without peritoneal irritation at diagnosis, may increase survival.
La isquemia mesentérica aguda (IMA) es una entidad poco frecuente pero con una elevada mortalidad (superior al 50%)1. Su incidencia aumenta con el envejecimiento de la población, al aumentar la incidencia de factores de riesgo cardiovasculares.
La disminución de la mortalidad de los pacientes con IMA se basa fundamentalmente en 2 pilares: el diagnóstico y tratamiento precoces2. La revascularización del vaso afecto se considera el tratamiento de elección cuando la isquemia es reversible, pudiendo ser realizada a nivel endovascular mediante técnicas de radiología vascular intervencionista (RVI) o bien mediante cirugía vascular convencional. Desde hace años se describe el tratamiento endovascular como el de elección, si está disponible, dada la menor agresividad, similar morbilidad y menor mortalidad3. El abanico terapéutico que incluye la RVI está compuesto por la fibrinólisis mecánica o farmacológica, la angioplastia con balón (con o sin colocación de stent) y la perfusión intravenosa de vasodilatadores4–6.
El objetivo del estudio es valorar si el uso de técnicas endovasculares mediante RVI mejora la supervivencia de los pacientes con una isquemia mesentérica potencialmente reversible.
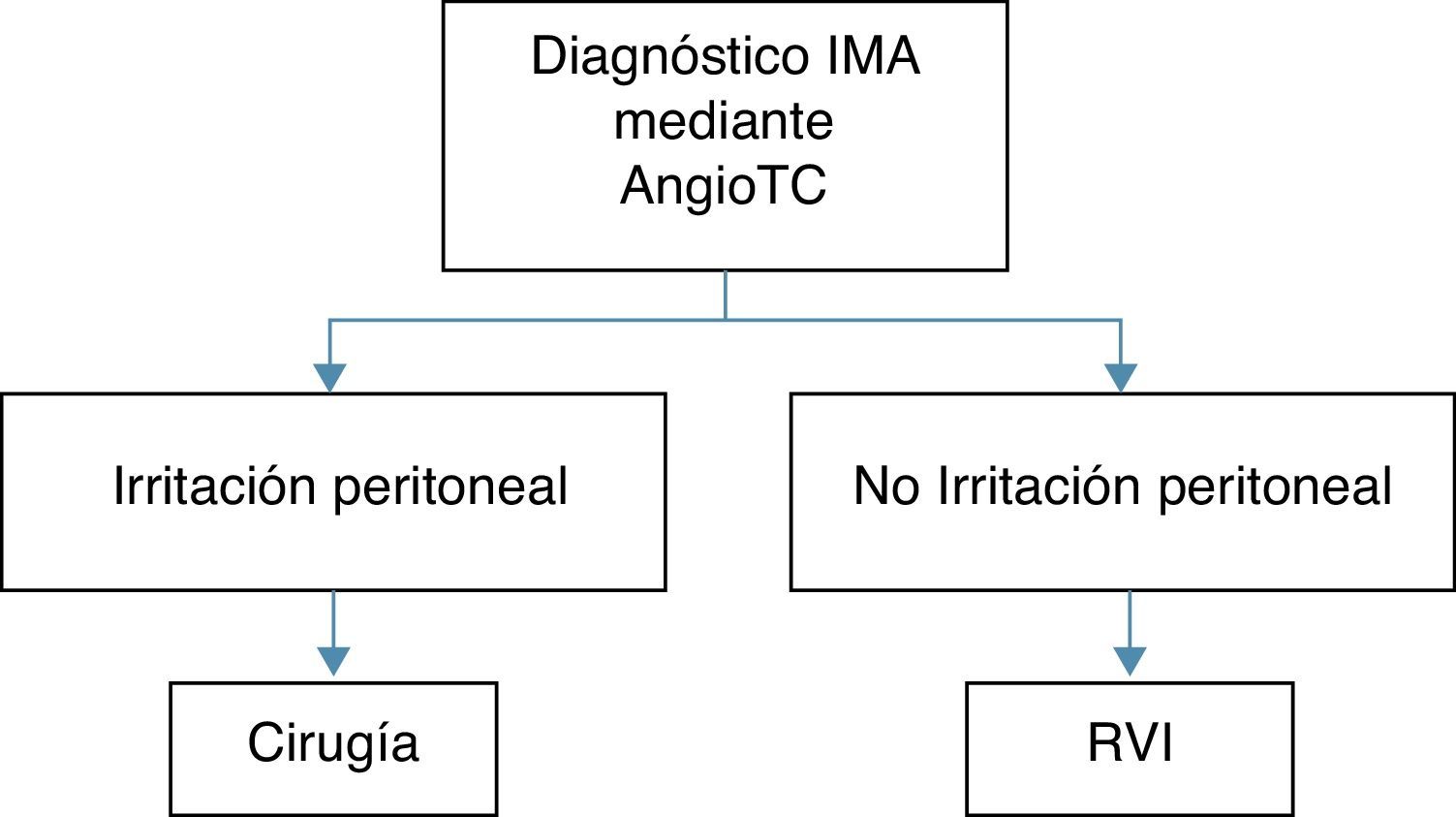
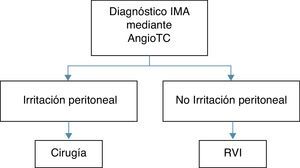
MétodosDesde enero de 2012, en nuestro centro, se ha implementado un algoritmo diagnóstico-terapéutico en el cual la revascularización endovascular mediante técnicas de RVI está indicada en todos aquellos pacientes con diagnóstico de IMA de intestino delgado (ID), tras haber realizado una angiografía mediante tomografía computarizada (angio-TC), sin signos de peritonismo a la exploración física (hallazgo correlacionable con una isquemia no transmural) (fig. 1). El protocolo implementado distribuye en 2 grupos a los pacientes con IMA según la exploración física. Si presentan peritonismo al diagnóstico, la cirugía es el tratamiento de elección; si no lo presentan, la RVI es la técnica de elección. En este grupo, se define: «éxito técnico» tratamiento mediante RVI es suficiente (no precisa de tratamiento quirúrgico de rescate); «éxito terapéutico»: tratamiento mediante RVI no es suficiente y precisa de cirugía de rescate (resección intestinal); «fracaso terapéutico»: aún con ambos tratamientos no hay éxito.
La sospecha clínica de IMA se basa en el dolor abdominal desproporcionado en relación con la exploración física, los antecedentes del paciente (factores de riesgo vascular, estados protrombóticos, etc.) y los hallazgos de laboratorio. El diagnóstico definitivo se realiza mediante angio-TC, siendo la técnica de elección para el diagnóstico de esta patología.
Los procedimientos mediante RVI incluyen: la embolectomía, la angioplastia con balón ± colocación de stent, fibrinólisis mecánica, fibrinólisis farmacológica (con activadores recombinantes del plasminógeno tisular o rtPA) y la vasodilatación (mediante nimodipino). Utilizamos tratamiento antibiótico profiláctico. La mayor parte de los casos precisan de descoagulación después del procedimiento inicial, a mantener en función de la etiología.
Presentamos un estudio observacional, retrospectivo y descriptivo en 2 períodos, antes y después de la aplicación del protocolo (enero del 2009-diciembre del 2011 y enero del 2012-diciembre del 2013). Se comparan los resultados obtenidos en ambos períodos. Se incluye a todos aquellos pacientes que presentan una IMA de intestino delgado diagnosticados mediante angio-TC que ingresan en nuestro centro.
Se han registrado las siguientes variables: datos epidemiológicos (edad, sexo), factores de riesgo (fibrilación auricular, estados protrombóticos, patologías de bajo gasto, etc.), tipo de IMA (embolismo arterial, trombosis arterial, trombosis venosa o isquemia mesentérica no oclusiva), datos de la exploración clínica al diagnóstico (presencia o no de signos de irritación peritoneal al diagnóstico), datos de laboratorio (leucocitos (superior a 109/l), ácido láctico (superior a 20mg/dl) y de creatincinasa (CK) (superior a 195 U/l), datos de los hallazgos de la angio-TC (presencia de hipocaptación mural, aire en la pared intestinal o neumatosis intestinal, y aire portal), tratamiento inicial (cirugía, tratamiento endovascular mediante técnicas de RVI o medidas paliativas), resultados del tratamiento inicial (resolución del cuadro, resolución mediante cirugía de rescate o «second look», muerte) y resultado al alta (sobreviven o mueren).
ResultadosNuestra serie incluye un total de 73 pacientes con IMA de ID diagnosticada mediante angio-TC desde 2009 hasta 2013; 45 casos del 2009 al 2011; 28 casos del 2012 al 2013.
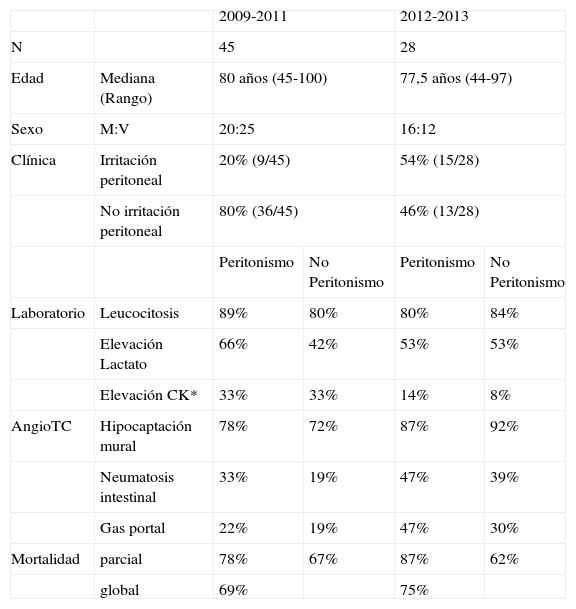
Durante el período 2009-2011 se atendieron un total de 45 pacientes con IMA de ID. La edad mediana del grupo era de 80 años (rango: 45-100). El 80% de los pacientes no presentaban signos de irritación peritoneal a la exploración física. A nivel de laboratorio, el 82% presentaba leucocitosis, el 47% presentaba elevación de las cifras de ácido láctico y el 33% presentaba elevación de CK. A nivel radiológico, el 73% presentaban hipocaptación mural, el 22% gas mural (neumatosis intestinal) y el 20% gas portal. La mortalidad global de este grupo fue del 69% (tabla 1). La distribución etiológica de la serie fue: 15% IMA arterial embólica, 27% arterial trombótica, 2% venosa trombótica y 56% IMA no oclusiva (IMANO).
Distribución de los datos epidemiológicos de nuestra serie distribuidos según los 2 períodos (2009-2011; 2012-2103)
| 2009-2011 | 2012-2013 | ||||
| N | 45 | 28 | |||
| Edad | Mediana (Rango) | 80 años (45-100) | 77,5 años (44-97) | ||
| Sexo | M:V | 20:25 | 16:12 | ||
| Clínica | Irritación peritoneal | 20% (9/45) | 54% (15/28) | ||
| No irritación peritoneal | 80% (36/45) | 46% (13/28) | |||
| Peritonismo | No Peritonismo | Peritonismo | No Peritonismo | ||
| Laboratorio | Leucocitosis | 89% | 80% | 80% | 84% |
| Elevación Lactato | 66% | 42% | 53% | 53% | |
| Elevación CK* | 33% | 33% | 14% | 8% | |
| AngioTC | Hipocaptación mural | 78% | 72% | 87% | 92% |
| Neumatosis intestinal | 33% | 19% | 47% | 39% | |
| Gas portal | 22% | 19% | 47% | 30% | |
| Mortalidad | parcial | 78% | 67% | 87% | 62% |
| global | 69% | 75% | |||
CK: creatincinasa; M: mujer; V: varón.
De los 9 pacientes que presentaban signos de peritonismo en la exploración física inicial, el 56% fueron sometidos a cirugía de resección intestinal como primera línea de tratamiento, con un éxito del 40%. Al 44% se les ofreció tratamiento sintomático por enfermedad avanzada y/o elevada comorbilidad. El 78% de los pacientes fallecieron (tabla 1).
De los 36 pacientes que no presentaban signos de peritonismo a la exploración física inicial, el 61% fueron sometidos a cirugía de resección intestinal como primera línea de tratamiento, el 8% (3 casos) fueron sometidos a la revascularización mediante RVI como primera línea de tratamiento y al 31% se les ofreció tratamiento sintomático por enfermedad avanzada y/o elevada comorbilidad. De los 3 pacientes sometidos a revascularización mediante RVI, el 67% (2/3) precisaron de cirugía resectiva de rescate (resección intestinal), con una mortalidad global del 33% (1/3). El 67% de los pacientes fallecieron (tabla 1).
Durante el período 2012-2013 se atendió a un total de 28 pacientes con IMA de intestino delgado. La edad mediana del grupo era de 77,5 años (rango: 44-97). El 46% (13/28) no presentaba signos de irritación peritoneal. A nivel de laboratorio, el 82% presentaba leucocitosis, el 53% elevación de las cifras de ácido láctico y el 14% presentaba elevación de CK. A nivel radiológico, el 89% presentaba hipocaptación mural, el 42% gas mural (neumatosis intestinal) y el 39% gas portal. La mortalidad global de este grupo fue del 75% (21/28) (tabla 1). La distribución etiológica de la serie fue: 32% IMA arterial embólica, 25% arterial trombótica, 4% venosa trombótica y 36% IMANO.
De los 15 pacientes que presentaban signos de peritonismo en la exploración física inicial, el 73% fueron sometidos a cirugía de resección intestinal como primera línea de tratamiento, con un éxito (resolución del cuadro) del 18% y al 27% se les ofreció tratamiento sintomático por enfermedad avanzada y/o elevada comorbilidad. El 87% de los pacientes fallecieron (tabla 1).
De los 13 pacientes que no presentaban signos de peritonismo en la exploración física inicial, el 23% fueron sometidos a cirugía de resección intestinal como primera línea de tratamiento, el 46% (6 casos) fueron sometidos a la revascularización mediante RVI como primera línea de tratamiento y al 31% (4/13) se les ofreció tratamiento sintomático por enfermedad avanzada y elevada comorbilidad. De los 6 pacientes sometidos a revascularización mediante RVI, el 33% precisó de cirugía resectiva de rescate (resección intestinal), con una mortalidad global del grupo del 33%. El 62% de los pacientes fallecieron (tabla 1).
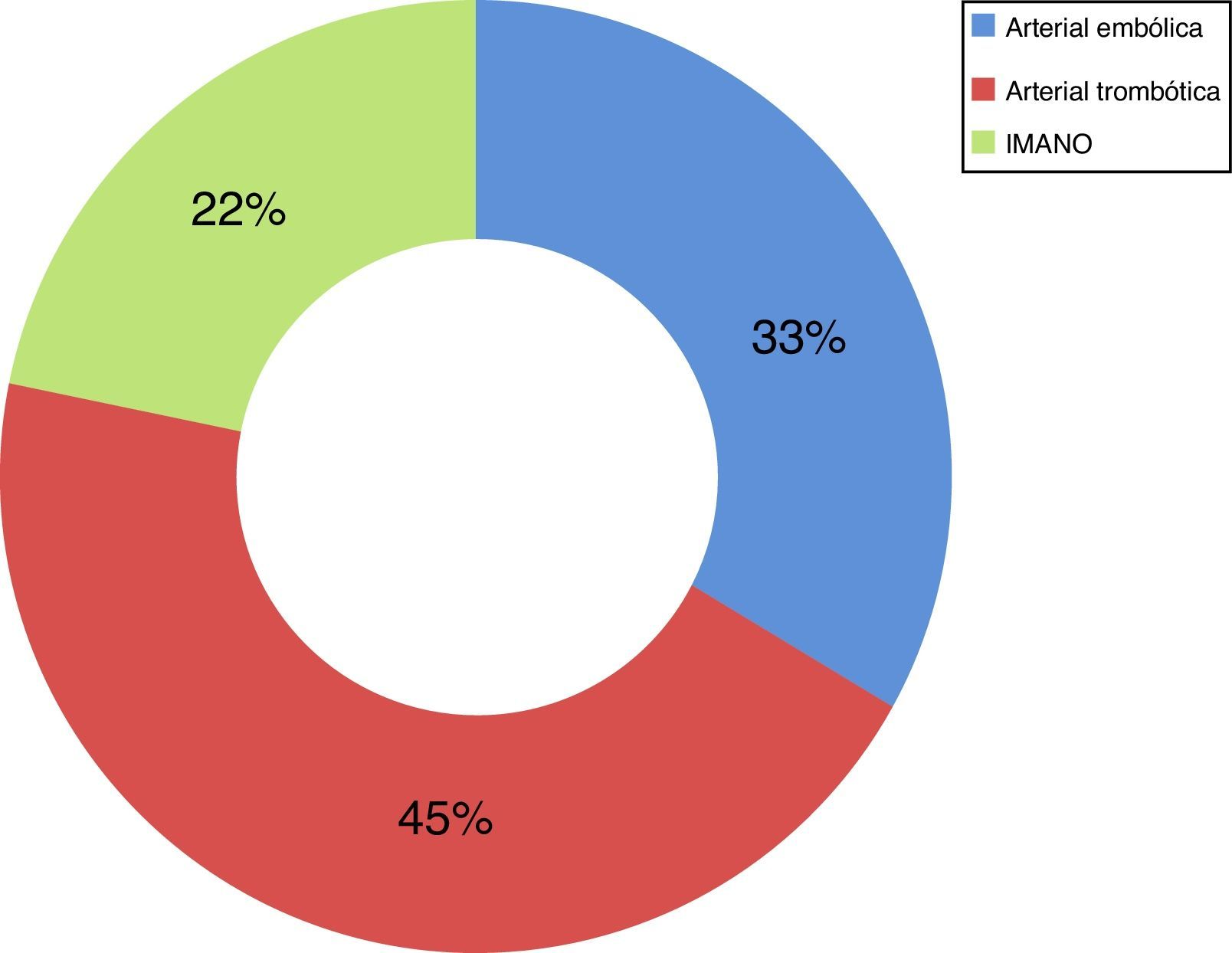
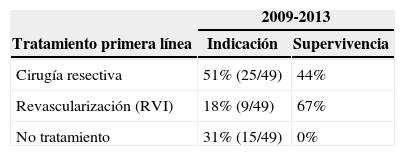
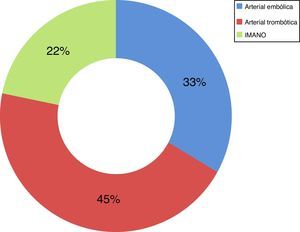
Centrándonos en los pacientes de los 2 períodos (2009-2013) que en la exploración física inicial no presentaban signos de peritonismo (49 pacientes del total de 73), analizando el tratamiento al que fueron sometidos, vemos que el 51% de ellos fueron sometidos a cirugía de resección intestinal como primera línea de tratamiento, con una supervivencia del 44%; el 18% (9 casos) fueron sometidos a revascularización mediante técnicas de RVI, con una supervivencia del 67%, y en el 31% no se les ofreció ningún tratamiento debido a la evolución del cuadro y/o comorbilidad asociada, con una supervivencia del 0% (tabla 2). De los pacientes sometidos a RVI como primera línea de tratamiento, el 33,3% de ellos precisaron de tratamiento quirúrgico de resección intestinal después del mismo (tabla 3). Analizando los 9 pacientes sometidos a RVI, la etiología arterial trombótica fue la más frecuente (45%), seguida de la arterial embólica (33%) y de la IMA no oclusiva (IMANO) (22%), sin ningún caso de etiología venosa trombótica (fig. 2).
Distribución en los 2 períodos (2009-2013) de los pacientes sin irritación peritoneal en la exploración física (49 casos) según su tratamiento de primera línea y la supervivencia de los grupos
| 2009-2013 | ||
|---|---|---|
| Tratamiento primera línea | Indicación | Supervivencia |
| Cirugía resectiva | 51% (25/49) | 44% |
| Revascularización (RVI) | 18% (9/49) | 67% |
| No tratamiento | 31% (15/49) | 0% |
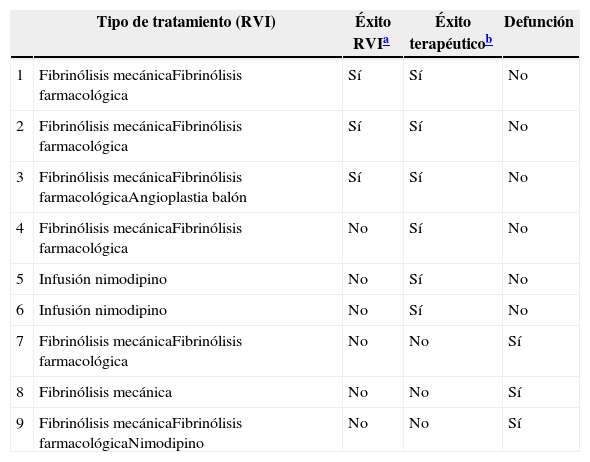
Distribución en los 2 períodos (2009-2013) de los pacientes sometidos a RVI, tipo de tratamiento realizado y su resultado
| Tipo de tratamiento (RVI) | Éxito RVIa | Éxito terapéuticob | Defunción | |
|---|---|---|---|---|
| 1 | Fibrinólisis mecánicaFibrinólisis farmacológica | Sí | Sí | No |
| 2 | Fibrinólisis mecánicaFibrinólisis farmacológica | Sí | Sí | No |
| 3 | Fibrinólisis mecánicaFibrinólisis farmacológicaAngioplastia balón | Sí | Sí | No |
| 4 | Fibrinólisis mecánicaFibrinólisis farmacológica | No | Sí | No |
| 5 | Infusión nimodipino | No | Sí | No |
| 6 | Infusión nimodipino | No | Sí | No |
| 7 | Fibrinólisis mecánicaFibrinólisis farmacológica | No | No | Sí |
| 8 | Fibrinólisis mecánica | No | No | Sí |
| 9 | Fibrinólisis mecánicaFibrinólisis farmacológicaNimodipino | No | No | Sí |
Resultados: éxito RVI o «éxito técnico»: 33,3% (3/9); éxito terapéutico (RVI + cirugía): 67% (6/9); defunción o «fracaso terapéutico»: 33,3% (3/9).
RVI: radiología vascular intervencionista
La incidencia de la isquemia intestinal aguda es baja (1-2 casos/1.000 admisiones hospitalarias/año)1,5,7,8, pero su morbimortalidad siguen siendo elevadas. Los motivos que llevan a este desenlace son el retraso en el diagnóstico y consecuentemente en su tratamiento y la comorbilidad de los pacientes2,3,9. La mortalidad global de nuestra serie es del 71%, encontrándose dentro de los rangos descritos en las diferentes series (50-100%)1,4,10. Creemos relevante citar que en nuestra serie se objetiva una mayor mortalidad durante el segundo período (2009-11: 69% vs. 2012-13: 75%). Una posible explicación es el hecho de que en el segundo período se atienden a más pacientes con irritación peritoneal al diagnóstico (2012-13: 54% vs. 2009-11: 20%).
Desde hace años está descrito el tratamiento de la IMA mediante RVI. Los criterios para poder indicar este tratamiento son claros y están ampliamente descritos en la literatura, siendo los pacientes que al diagnóstico no presentan signos de irritación peritoneal los que se benefician del mismo. La irritación peritoneal es un signo indirecto de isquemia intestinal transmural, asociado directamente a la evolución-duración de la isquemia, considerándose poco útil la revascularización e indicándose la cirugía de resección intestinal como tratamiento de elección2-4,6. Nuestro protocolo defiende la utilización de la revascularización endovascular (RVI) en los pacientes que a su diagnóstico no presentan peritonismo. Después de implementar el protocolo ha aumentado la indicación del tratamiento de la RVI, pasando del 8% (2009-2011) al 46% (2012-2013). Se puede observar que al aumentar la indicación de la RVI después del protocolo se objetiva una ligera disminución de la mortalidad en los pacientes sin signos de irritación peritoneal al diagnóstico (2009-11: mortalidad del 67% vs. 2012-13: mortalidad del 62%). Un hallazgo que puede sorprender es el hecho de que después de la implantación del protocolo (período 2012-2013) sigan existiendo pacientes sin peritonismo a los que no se les ofrece la RVI como primera línea de tratamiento (23% de los pacientes sometidos a cirugía de resección intestinal y 31% sometidos a tratamiento sintomático). Cabe destacar que el tratamiento elegido depende del equilibrio entre la decisión del equipo quirúrgico-radiológico y la comorbilidad de cada paciente, existiendo excepciones en el cumplimiento del protocolo.
Son varios los estudios que sugieren una mejora en la supervivencia con la utilización de la RVI respecto al tratamiento convencional. Se considera que la morbilidad del tratamiento convencional en los pacientes afectos de IMA es muy elevada, debido a la edad avanzada y a su elevada comorbilidad, pudiendo ser menor con técnicas de revascularización endovascular2,3,7 De hecho, se considera que la revascularización mediante RVI respecto a la convencional consigue una morbilidad similar, una disminución de la mortalidad y una disminución de la posibilidad de requerir una cirugía de resección intestinal posterior3,7,8. En nuestra serie, se observa una mejoría en la supervivencia de los pacientes con IMA sin signos de peritonismo al diagnóstico (supervivencia: 67%) tratados mediante RVI, con respecto a los que son sometidos a cirugía convencional como primera línea de tratamiento (supervivencia: 44%). Basándonos en la definición de «éxito terapéutico» (RVI ± resección intestinal), en este grupo de pacientes se incluyen los que solo son sometidos a RVI (3/9) y los que además precisan de cirugía de rescate (3/9), lo que supone un 67% del grupo.
En nuestra serie, el análisis de los casos se ha realizado de manera conjunta, sin diferenciar el tipo de IMA, el vaso afectado y el tratamiento en función de la etiología del cuadro. El manejo de la IMA mediante RVI es diferente según su etiología4-6. Entre los pacientes tratados mediante RVI no hay ningún caso de IMA venosa, todos ellos son de etiología arterial (trombótica: 45%, embólica: 33%) o IMANO (22%). No existen estudios aleatorizados con los que poder comparar. El grupo de Block et al.11, en un estudio retrospectivo, describe una mortalidad similar comparando el tratamiento endovascular respecto del convencional para los pacientes con una oclusión embolígena de la arteria mesentérica superior (33% vs. 37%), siendo menor en los pacientes con una trombosis de la arteria mesentérica superior a los que se les realiza el tratamiento endovascular (56% vs. 23%). El grupo de Jia et al.10 describe una mortalidad a los 30 días del 9,5% en los pacientes sometidos a tratamiento endovascular por oclusión tromboembólica de la arteria mesentérica superior.
Uno de los datos que nos parece más dispar de nuestro estudio es la escasa casuística de pacientes sin irritación peritoneal en el primer período (2009-2011), solo un 20%. Esto se podría justificar por una posible mala recogida de datos al tratarse de un estudio retrospectivo.
Respecto a los datos de laboratorio, es conocida la ausencia de parámetros suficientemente específicos para su diagnóstico. Ni la elevación del ácido láctico (habitualmente en fases tardías) ni del dímero-D son lo suficientemente específicos1. En cuanto a la leucocitosis, normalmente a expensas de formas jóvenes, suele ser el único elemento que aparece en fases iniciales12. En nuestra serie vemos que la leucocitosis (82%), a expensas de una elevación de los neutrófilos, y, en menor frecuencia, la elevación del lactato son la norma. Aun así, vemos que la elevación del ácido láctico es más frecuente en los pacientes con irritación peritoneal que en los que no la presentan (enfermedad más evolucionada). Por otro lado, la elevación de CK está presente en menos de la mitad de los casos de nuestra serie (47%) y no se describe en la literatura como un parámetro que apoye el diagnóstico. La realización de una angio-TC es el «gold standard» para al diagnóstico, considerándose una prueba lo suficientemente específica (95%) y sensible (94%)1. En nuestro caso, todos los pacientes son diagnosticados mediante esta técnica de imagen.
La limitación más importante del estudio es tratarse de una serie corta y retrospectiva sin posibilidad de validación estadística ni la posibilidad de incluir de manera fiable datos tan trascendentes como el tiempo de evolución de la isquemia hasta el primer tratamiento, de manera que no podemos conocer con exactitud el número real de pacientes que se podrían haber beneficiado de una técnica endovascular.
A pesar de dichas limitaciones, consideramos que la aplicación de la RVI cuando está indicada (pacientes con diagnóstico de IMA sin peritonismo al diagnóstico) puede incrementar la supervivencia de estos pacientes.
Como línea de investigación futura, resultaría interesante confeccionar un registro prospectivo de los casos de IMA de ID revascularizados mediante RVI, considerando los factores de riesgo que se relacionan con la patología, el tipo de IMA, el tiempo de isquemia, el tratamiento ofrecido según el mismo y las complicaciones del procedimiento. Tal como se describe en la literatura, a pesar de los avances terapéuticos, es difícil aumentar la supervivencia global de la misma. Aun así se puede conseguir disminuir la mortalidad y la necesidad de la resección intestinal en los pacientes que aún no presentan una isquemia transmural al diagnóstico mediante la revascularización con RVI.
FinanciaciónEste trabajo no ha recibido fuente de financiación ninguna.
Conflicto de interesesTodos los autores niegan la existencia de conflicto de intereses.
El contenido de este artículo no ha sido presentado en ningún congreso en su totalidad.