La iniciativa del Ministerio de Sanidad «Compromiso por la calidad de las sociedades científicas» tiene como objetivo disminuir las intervenciones innecesarias de los profesionales sanitarios.
MétodosLa Asociación Española de Cirujanos ha seleccionado a 22 expertos de las diferentes secciones que han participado en la identificación de 26 propuestas de «no hacer» que se ordenaron por el impacto esperado que tendría su puesta en marcha según la metodología GRADE. A partir de estas propuestas, se ha utilizado una técnica de Delphi para seleccionar las 5 recomendaciones más importantes en relación con el impacto potencial que tendría su aplicación.
ResultadosLas 5 recomendaciones seleccionadas son: no realizar colecistectomía en pacientes con colelitiasis asintomática; no mantener sondaje vesical más de 48h; no prolongar más de 24 h, tras un procedimiento quirúrgico, los tratamientos de profilaxis antibiótica; no realizar profilaxis antibiótica de rutina para la cirugía no protésica limpia y no complicada, y no emplear tratamiento antibiótico postoperatorio tras apendicitis no complicada.
ConclusiónLa participación de la Asociación Española de Cirujanos en esta campaña ha permitido una reflexión sobre aquellas actuaciones que no aportan valor en el ámbito de nuestra especialidad y es esperable que la difusión de este proceso sirva para reducir su realización.
The initiative of the Spanish Ministry of Health «Commitment to quality of scientific societies», aims to reduce unnecessary interventions of healthcare professionals.
MethodsThe Spanish Association of Surgeons has selected 22 experts from the different sections that have participated in the identification of 26 proposals «do not do» to be ordered by the expected impact its implementation would have according to the GRADE methodology. From these proposals, the Delphi technique was used to select 5 recommendations presented in more detail in this article.
ResultsThe 5 selected recommendations are: Do not perform cholecystectomy in patients with asymptomatic cholelithiasis; do not keep bladder catheterization more than 48hours; do not extend antibiotic prophylaxis treatments more than 24hours after a surgical procedure; do not perform routine antibiotic prophylaxis for uncomplicated clean and no prosthetic surgery; and do not use antibiotics postoperatively after uncomplicated appendicitis.
ConclusionThe Spanish Association of Surgeons's participation in this campaign has allowed a reflection on those activities that do not add value in the field of surgery and it is expected that the spread of this process serves to reduce its performance.
Hace unos años la Alianza Nacional de Médicos (National Physicians Alliance) de Estados Unidos puso en marcha un proyecto denominado «Choosing wisely» (Elegir con Prudencia)1 con el propósito de que las sociedades científicas elaborasen un listado de 5recomendaciones dirigidas a promover el uso más eficaz de los recursos de atención a la salud en relación con la indicación de pruebas diagnósticas o tratamientos. Actualmente, 60 sociedades científicas americanas han contribuido en la elaboración de más de 200 recomendaciones clínicas clave para ayudar a promover las mejores prácticas y evitar intervenciones médicas innecesarias y con potenciales riesgos.
Simultáneamente, desde 2007, el National Institute for Health and Care Excellence (NICE), durante el proceso de elaboración de sus guías, identifica algunas prácticas clínicas que recomienda no hacer (do not do)2, ya sea porque no aportan beneficio, porque la relación entre riesgos y beneficios no está clara o porque no existe suficiente evidencia para aconsejar su uso sistemático. En marzo de 2014, la base de datos «Do not do» contiene 972 recomendaciones2.
En este contexto, el Ministerio de Sanidad, Servicios Sociales e Igualdad puso en marcha en abril de 2013 el proyecto denominado «Compromiso por la calidad de las sociedades científicas»3. Este proyecto se enmarca en las actividades de la Red Española de Agencias de Evaluación de Tecnologías Sanitarias y tiene como objetivo disminuir las intervenciones innecesarias, entendidas como aquellas que no han demostrado eficacia, tienen escasa o dudosa efectividad o no son coste-efectivas. Un total de 12 sociedades científicas propusieron recomendaciones «no hacer», y en la actualidad se han adherido 39 sociedades médicas.
El objetivo de nuestro trabajo es presentar el proceso y las recomendaciones de «no hacer» finalmente seleccionadas por el Ministerio de Sanidad y la Asociación Española de Cirujanos (AEC).
MétodosEn abril de 2014, se seleccionó un panel de 25 cirujanos expertos de los que finalmente participaron 22. Para la selección de los panelistas, la AEC tuvo en cuenta fundamentalmente criterios de experiencia clínica, además de considerar también que la edad y el género fueran representativos del perfil sociodemográfico de la sociedad. Así, en cuanto a la edad, un 50% de los participantes tienen entre 36 y 50 años y un 41% entre 51 y 65 años. En relación con los años de experiencia profesional, el 82% tienen más de 15 años de experiencia y pertenecen a diferentes secciones de la AEC. Los expertos seleccionados elaboraron y valoraron el listado preliminar, que fue consensuado entre varios miembros de cada sección. Todos los expertos rellenaron previamente una declaración de intereses.
La primera fase del proyecto fue coordinada, según un calendario acordado por Guía Salud, por la sección de Gestión de Calidad de la AEC. Esta recogió y difundió entre los diferentes panelistas la diferente documentación que generó el desarrollo de este proyecto.
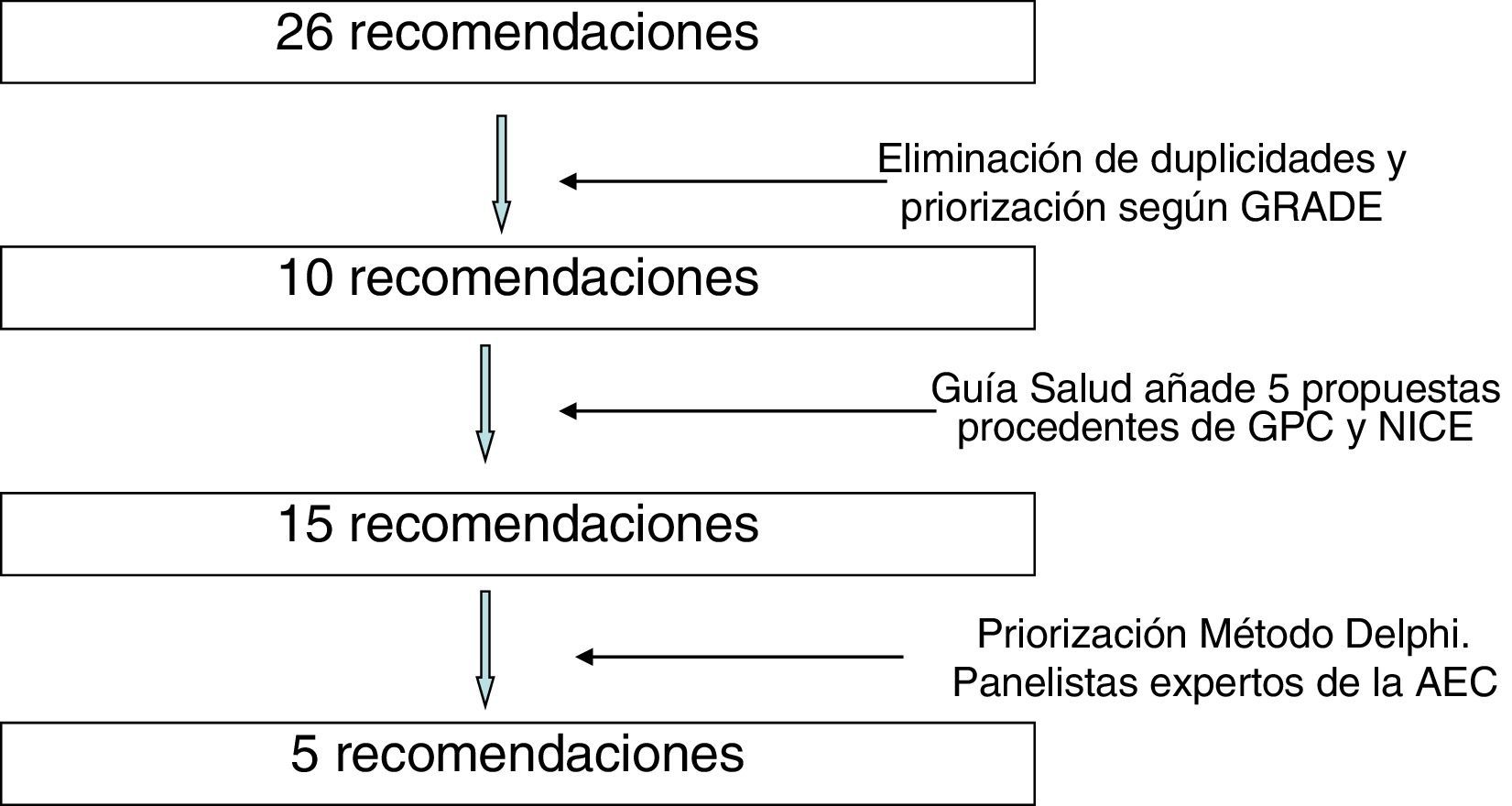
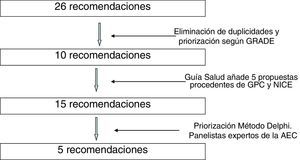
Durante los meses de julio y agosto de 2014 se recogieron 26 recomendaciones. Se trabajó sobre estas para evitar duplicidades y se priorizaron por el impacto esperado que tendría su puesta en marcha según la metodología Grading of Recommendations Assessment, Development and Evaluation (GRADE)4. Para ello, se revisó la literatura relacionada con los beneficios en salud, seguridad y riesgos, validez, sensibilidad y coste/efectividad de las intervenciones. De esta forma se seleccionaron 10recomendaciones que fueron enviadas a Guía Salud. Guía Salud hizo una encuesta entre los diferentes panelistas, para que valoraran 15 recomendaciones, las 10recomendaciones de la AEC y otras 5que incluyeron ellos, seleccionadas de las guías de práctica clínica del Programa de Guías en el Sistema Nacional de Salud5, de la base de datos de recomendaciones do not do del NICE2, y de otras guías de práctica clínica.
Los principales estadísticos que se emplean en el Delphi6 son medidas de tendencia central y de dispersión: mediana, rango intercuartílico y media. La mediana (valor central una vez ordenadas las valoraciones de todos los panelistas) y la media nos indican la tendencia central de la distribución o conjunto de respuestas de los expertos. El rango intercuartílico (RQ) nos señala el grado de dispersión en las respuestas. Se utilizaron los siguientes criterios de valoración: mediana (M): valoración suficientemente alta para ser seleccionada o pasar a la segunda circulación, entre 7 y 9; valoración insuficiente para ser seleccionada o pasar a la segunda circulación, menor de 7. Rango intercuartílico (RQ): dispersión baja: RQ<2; dispersión alta: RQ > 2. Si en la primera circulación de cuestionarios no se alcanzaba el consenso, se realizaría una segunda circulación. En esta, se envíaba a cada panelista, junto con cada recomendación, su valoración en la circulación anterior, la mediana, y el RQ de las valoraciones agregadas del resto de los panelistas en la primera circulación. En la segunda circulación se valoraron solo las recomendaciones con una mediana > 7 y un RQ<2. Se consideró que el panel había alcanzado consenso cuando se obtuvieron 5 recomendaciones con el valor de mediana más alto y el menor rango intercuartílico. Para el análisis de los resultados se utilizó el software estadístico SPSS 22.
ResultadosEl panel de la AEC se realizó entre los días 21 de noviembre (fecha de lanzamiento) y 6 de diciembre de 2014 (fecha de cierre). Se realizaron 2recordatorios on-line, en fechas 25 de noviembre y 27 de noviembre, respectivamente.
Participaron 22 expertos (de un total de 25), de los cuales 17 eran hombres y 5 mujeres. En cuanto a la edad, un 50% tenían entre 36 y 50 años y un 41% entre 51 y 65 años. En relación con los años de experiencia profesional, el 82% tenían más de 15 años de experiencia.
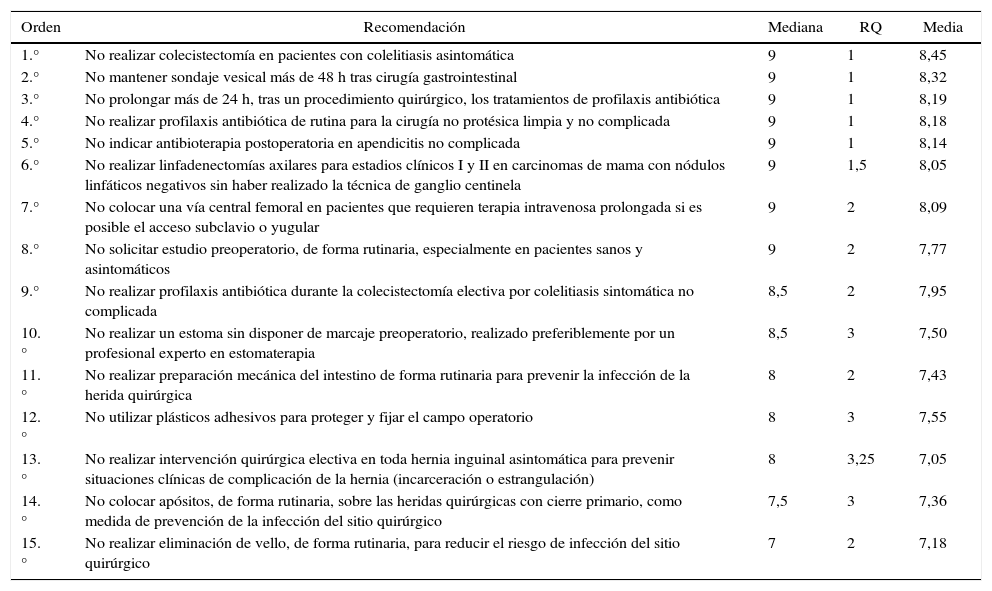
Se realizó una única circulación, ya que, de las 15 recomendaciones valoradas, se obtuvieron 5 recomendaciones que presentaban una mediana de 9 y un rango intercuartílico de 1; por lo cual no fue necesaria una segunda circulación. La recomendación situada en la posición 6 presenta un rango intercuartílico superior a las 5primeras (1,5). En la tabla 1 se puede ver el listado completo de recomendaciones ordenadas por sus valores de mediana, rango intercuartílico y media.
Recomendaciones ordenadas por mediana, rango intercuartílico y media
| Orden | Recomendación | Mediana | RQ | Media |
|---|---|---|---|---|
| 1.° | No realizar colecistectomía en pacientes con colelitiasis asintomática | 9 | 1 | 8,45 |
| 2.° | No mantener sondaje vesical más de 48 h tras cirugía gastrointestinal | 9 | 1 | 8,32 |
| 3.° | No prolongar más de 24 h, tras un procedimiento quirúrgico, los tratamientos de profilaxis antibiótica | 9 | 1 | 8,19 |
| 4.° | No realizar profilaxis antibiótica de rutina para la cirugía no protésica limpia y no complicada | 9 | 1 | 8,18 |
| 5.° | No indicar antibioterapia postoperatoria en apendicitis no complicada | 9 | 1 | 8,14 |
| 6.° | No realizar linfadenectomías axilares para estadios clínicos I y II en carcinomas de mama con nódulos linfáticos negativos sin haber realizado la técnica de ganglio centinela | 9 | 1,5 | 8,05 |
| 7.° | No colocar una vía central femoral en pacientes que requieren terapia intravenosa prolongada si es posible el acceso subclavio o yugular | 9 | 2 | 8,09 |
| 8.° | No solicitar estudio preoperatorio, de forma rutinaria, especialmente en pacientes sanos y asintomáticos | 9 | 2 | 7,77 |
| 9.° | No realizar profilaxis antibiótica durante la colecistectomía electiva por colelitiasis sintomática no complicada | 8,5 | 2 | 7,95 |
| 10.° | No realizar un estoma sin disponer de marcaje preoperatorio, realizado preferiblemente por un profesional experto en estomaterapia | 8,5 | 3 | 7,50 |
| 11.° | No realizar preparación mecánica del intestino de forma rutinaria para prevenir la infección de la herida quirúrgica | 8 | 2 | 7,43 |
| 12.° | No utilizar plásticos adhesivos para proteger y fijar el campo operatorio | 8 | 3 | 7,55 |
| 13.° | No realizar intervención quirúrgica electiva en toda hernia inguinal asintomática para prevenir situaciones clínicas de complicación de la hernia (incarceración o estrangulación) | 8 | 3,25 | 7,05 |
| 14.° | No colocar apósitos, de forma rutinaria, sobre las heridas quirúrgicas con cierre primario, como medida de prevención de la infección del sitio quirúrgico | 7,5 | 3 | 7,36 |
| 15.° | No realizar eliminación de vello, de forma rutinaria, para reducir el riesgo de infección del sitio quirúrgico | 7 | 2 | 7,18 |
Mediana: valoración suficientemente alta para ser seleccionada o pasar a la segunda circulación, entre 7 y 9; valoración insuficiente para ser seleccionada o pasar a la segunda circulación, menor de 7. Rango intercuartílico (RQ): dispersión baja: RQ < 2; dispersión alta: RQ > 2.
En la figura 1 se puede ver el proceso de incorporación y priorización de las recomendaciones.
Las 5recomendaciones seleccionadas utilizando el proceso anteriormente descrito son:
- 1.
No realizar colecistectomía en pacientes con colelitiasis asintomática.
- 2.
No mantener sondaje vesical más de 48h.
- 3.
No prolongar más de 24 h, tras un procedimiento quirúrgico, los tratamientos de profilaxis antibiótica.
- 4.
No realizar profilaxis antibiótica de rutina para la cirugía no protésica limpia y no complicada.
- 5.
No emplear tratamiento antibiótico postoperatorio tras apendicitis no complicada.
El objetivo principal del proyecto de colaboración de las sociedades científicas y el Ministerio de Sanidad es disminuir el uso de intervenciones médicas innecesarias, entendiendo por tales aquellas que no han demostrado eficacia, tienen efectividad escasa o dudosa, no son coste-efectivas o no son prioritarias. Los objetivos secundarios son la reducción de la variabilidad en la práctica clínica, la difusión entre los médicos y pacientes para orientar en la toma de decisiones, el uso adecuado de los recursos sanitarios y, por último, la promoción de la seguridad clínica y la reducción de la iatrogenia. Presentamos a continuación la discusión y justificación de las 5 recomendaciones seleccionadas.
No realizar colecistectomía en pacientes con colelitiasis asintomáticaSe entiende por colelitiasis asintomática la presencia de cálculos vesiculares que puede ser detectada incidentalmente en pacientes que no presentan ningún síntoma abdominal o por palpación de la vesícula durante una cirugía por otro motivo.
No existen ensayos clínicos que hayan evaluado el beneficio de la colecistectomía en pacientes asintomáticos. Tampoco estudios prospectivos que incluyan análisis sobre la evolución clínica de la colelitiasis asintomática que demuestren la eficacia de la colecistectomía. Aproximadamente, entre el 0,7 y el 2,5% de los pacientes con colelitiasis asintomática desarrollan síntomas relacionados con la colelitiasis cada año y la incidencia anual de complicaciones tales como colecistitis, pancreatitis aguda, ictericia obstructiva o colangitis es del 0,1-0,3%7. La colecistectomía en pacientes con colelitiasis asintomática no aumenta su expectativa de vida, ya que el riesgo de la cirugía en términos de mortalidad y morbilidad es superior al de las complicaciones de la colelitiasis8. Además, los costes son menores si no se interviene a los pacientes con colelitiasis hasta que presentan síntomas o algún tipo de complicación9. Los pacientes diabéticos, igualmente, tampoco se benefician de una colecistectomía profiláctica10.
En los países occidentales, donde la prevalencia de carcinoma de vesícula es muy baja11, no está justificada la colecistectomía en general12, y se calcula que dependiendo de los factores de riesgo adicionales habría que realizar entre 67 y 769 colecistectomías para evitar un caso de cáncer vesicular13. No obstante algunos casos merecen una consideración aparte. Así, en pacientes asintomáticos con vesícula en porcelana podría estar indicada la colecistectomía por la posibilidad de desarrollar un cáncer de vesícula, aunque en los estudios más recientes no está claramente establecida la relación entre vesícula en porcelana y cáncer14. Respecto a los pólipos vesiculares, según la recientemente publicada guía de la European Association for the Study of the Liver15 se recomienda realizar colecistectomía en pacientes con pólipos≥1cm con o sin litiasis, independientemente de los síntomas del paciente. También debe considerarse la colecistectomía en pacientes con colelitiasis asintomática y pólipos entre 6 y 10mm y en caso de crecimiento del pólipo. También se recomienda hacer colecistectomía en pacientes asintomáticos con colangitis esclerosante y pólipos vesiculares, independientemente del tamaño. Sin embargo, la colecistectomía no está indicada en pacientes con colelitiasis asintomática y pólipos≤5mm.
Del mismo modo, no se recomienda realizar colecistectomía en pacientes con colelitiasis asintomática tratados mediante otra intervención quirúrgica, incluyendo la cirugía bariátrica15. La colecistectomía debería considerarse en pacientes con esferocitosis o anemia de células falciformes si se va a realizar una esplenectomía.
En definitiva, aunque no hay estudios prospectivos que comparen la intervención quirúrgica frente al tratamiento conservador para pacientes con colelitiasis asintomática, la colecistectomía rutinaria no debe ser recomendada.
No mantener sondaje vesical más de 48horasEl aumento del número de procedimientos quirúrgicos y la necesidad de monitorizar la diuresis hace que el sondaje vesical sea una práctica rutinaria en un gran número de pacientes. Sin embargo, en ocasiones la duración del sondaje se prolonga injustificadamente. La mayoría de las infecciones del tracto urinario (ITU) ocurren en presencia de instrumentalización, especialmente tras sondaje16. Si el periodo de sondaje se prolonga más de 4 días, la prevalencia de bacteriuria es virtualmente del 100%, con hasta un 20% de ITU17. Por otro lado, el sondaje prolongado también interfiere indirectamente en la recuperación de los pacientes operados. La tendencia actual es evitar su colocación o minimizar su duración18. La literatura acerca de la retirada de las sondas vesicales en el postoperatorio es escasa, pero no se ha demostrado que mantener de forma sistemática el catéter aporte ningún beneficio. Así, la existencia de alertas programadas y la implementación de protocolos que programen y justifiquen la necesidad de sondaje se asocian a una disminución de la tasa de ITU19,20. No son muchos los estudios que se han centrado en la retirada precoz de la sonda vesical, pero un estudio prospectivo de cohortes de EE. UU. analizó la conveniencia de justificar y optimizar el uso de sondajes vesicales en cirugía colorrectal, apreciando una disminución muy significativa de la incidencia de ITU cuando estos aspectos se auditaban21. En conclusión, la inexistencia de evidencia científica que recomiende mantener más de 48 h una sonda vesical en un postoperatorio ordinario hace que sea una medida evitable.
No prolongar más de 24 horas, tras un procedimiento quirúrgico, los tratamientos de profilaxis antibióticaUno de los principios que sustenta la profilaxis antimicrobiana (PA) en cirugía es la no extensión de la infusión de antibióticos más allá de las 24 h22. A pesar de ello, las auditorías de cumplimiento de los protocolos de profilaxis muestran que el error más frecuente es, precisamente, su excesiva duración23. Los estudios clínicos han sido incapaces de demostrar el beneficio de la prolongación de la administración de antibióticos más allá de la dosis preoperatoria. En un metaanálisis sobre 25 estudios en cirugía general24, no hallaron reducción de las tasas de infección de sitio quirúrgico (ISQ) con la prolongación de la PA después de finalizar la intervención24. Los mismos resultados se observan en diversos metaanálisis centrados en cirugía de colon25. Las revisiones sistemáticas que se focalizan en otros tipos de cirugía confirman idénticos resultados. En un estudio de cohortes, la administración de PA>48h no se asoció a menor ISQ (OR 1,2; IC: 0,8-1,6), pero sí a un mayor riesgo de resistencia bacteriana (OR 1,6; IC: 1,1-2,6)26. El incremento epidémico de la infección por Clostridium difficile se ha relacionado con el aumento de las terapias antibacterianas y, concretamente, con la prolongación de la PA27. En conclusión, no se puede justificar la prolongación de la profilaxis más allá de las 24 h. Las guías clínicas actuales sobre PA insisten en limitarla a una monodosis preoperatoria o, a lo sumo, hasta completar las 24 h del postoperatorio28,29. La extensión de la PA incrementa la toxicidad farmacológica, los costes, el riesgo de resistencias bacterianas y de infección postoperatoria por Clostridium difficile.
No realizar profilaxis antibiótica de rutina para la cirugía no protésica limpia y no complicadaEn general, la PA está indicada cuando las probabilidades de infección sean altas o cuando las consecuencias de una infección postoperatoria sean potencialmente graves. La indicación de la PA en esta cirugía depende del tipo de operación, de las comorbilidades del paciente y de la existencia de prótesis. En cirugía limpia no protésica, de duración inferior a 2h, sin gran atrición tisular, no es necesario emplear profilaxis. La tabla 2 resume las situaciones en las que no sería necesaria la PA en cirugía30. Por el contrario, la PA estará indicada cuando los efectos de la infección sean muy graves o irreversibles (infección de una malla o de un dispositivo de acceso vascular) o cuando existen relevantes factores de riesgo, como obesidad o inmunosupresión. En cirugía herniaria, los metaanálisis hallan un efecto protector de la PA en hernioplastia (OR 0,61; IC 95%: 0,40-0,92)31, por lo que está recomendada en hernioplastia inguinal y, por inferencia, en el resto de hernioplastias abdominales o en la abdominoplastia32. En cirugía de la mama la PA está indicada cuando se colocan implantes con indicación estética, en la reconstrucción por neoplasia y en la reducción mamaria33. La PA es también eficaz en la cirugía oncológica sin reconstrucción, con una evidente reducción de la incidencia de ISQ (RR 0,67; IC 95%: 0,53-0,85)34. La PA no reduce de forma significativa la ISQ en cirugía limpia de cabeza y cuello (2,4 con PA vs. 3,7% en grupos control; OR 0,49; IC 95%: 0,19-1,23; p=0,13), por lo que no es recomendada de forma rutinaria35. En conclusión, no debe efectuarse PA en la cirugía limpia de corta duración (<2 h), sin implantación de prótesis, en enfermos con buena respuesta inmunológica y en los que la consecuencia de una ISQ no sería catastrófica.
No emplear tratamiento antibiótico postoperatorio tras apendicitis no complicadaLa definición y el uso del concepto «no complicada» es el aspecto inicial primordial, ya que se trata de cirugía limpia-contaminada en la que hay eliminación del foco y, por tanto, solo requiere profilaxis antibiótica en monodosis36. Se entiende como apendicitis no complicada aquella en la que no existe un absceso, no hay perforación y el paciente no presenta una peritonitis37. Actualmente no existe evidencia alguna de que el tratamiento antibiótico prolongado tras apendicitis aguda no complicada aporte ningún beneficio, ni siquiera en la prevención de infecciones del sitio quirúrgico38,39. En ese sentido, la recomendación de no emplear antibióticos en el postoperatorio de una apendicitis no complicada se basa, principalmente, en la ausencia de evidencia que recomiende su uso. Un uso racional que observe esta recomendación generaría ahorro en los gastos por medicación, probablemente también en la hospitalización, al evitar prolongación de la estancia para la administración del propio antibiótico, la generación de resistencias y en la prevención de complicaciones40,41. La literatura es bastante escasa, si bien aporta datos muy interesantes a favor de la no utilización de antibióticos y no aporta ninguno a favor de su uso sistemático. Así, existen estudios observacionales de cohortes muy amplias que comparan la incidencia de cualquier tipo de infección en función del uso o no de antibiótico postoperatorio sin que se aprecien diferencias42. Existen 2 ensayos clínicos aleatorizados que han estudiado el tema. Uno de ellos no encontró diferencias en la aparición de complicaciones infecciosas después de comparar 7 días de tratamiento antibiótico frente a placebo en el postoperatorio de 756 apendicitis de todo tipo43. Otro comparaba una dosis frente a 3 y frente a 5 en 269 apendicitis no complicadas, sin que, de nuevo, hubiese diferencias en la aparición de complicaciones infecciosas ni en la estancia hospitalaria; sin embargo, el número de diarreas fue significativamente mayor cuando se administraron 5 dosis44. Por tanto, actualmente no existe evidencia científica que recomiende el uso de antibióticos en el postoperatorio de una apendicitis no complicada.
Podemos concluir que el programa de «no hacer», desarrollado por el Ministerio de Sanidad permite a los profesionales sanitarios conocer las actuaciones profesionales que no añaden valor al proceso asistencial. Este programa se basa en la selección de la mejor evidencia disponible para evitar la exposición de los pacientes a potenciales riesgos y mejorar la adecuación de los recursos sanitarios. La participación de la AEC en esta campaña ha permitido una reflexión sobre aquellas actuaciones que no aportan valor en el ámbito de nuestra especialidad y es esperable que la difusión de este proceso de identificación y selección repercuta en la mejora atención a los pacientes.
AgradecimientosAgradecimiento a la Junta de la Asociación Española de Cirujanos por su apoyo y a los miembros del panel de expertos y colaboradores por su participación en el estudio Delphi.
Dra. Raquel Sanchez Santos
Dra. Elena Fernández Martín
Dra. Lourdes Sanz Alvarez
Dr. Victor Soria Aledo
Dr. Carlos Emparan Garcia De Salazar
Dr. Elias Rodríguez-Cuellar
Dr. Manuel Romero Simo
Dr. Roger Cabezali Sanchez
Dr. Pere Rebasa Cladera
Dr. Julio Cesar Jordan Balanzá
Dr. Josep M Badia Pérez
Dr. José Ma Balibrea del Castillo
Dra. Susana Ros López
Dr. Guzman Franch Arcas
Dr. Juan Manuel Martos Martínez
Dr. Arturo Soriano Benitez de Lugo
Dr. Juan Manuel Bellón Caneiro
Dra. Rosa Carmen Fernández Lobato
Dr. José Vicente Roig Vila
Dr. Francisco Sánchez Bueno
Dr. Eduardo Ma Targarona Soler
Dr. José Ma Jover Navalón
Profesor José Luis Balibrea Cantero
Dr. Luis Grande Posada
Dr. Mario Javier de Miguel Velasco
FinanciaciónEste artículo ha sido escrito sin apoyo de ninguna empresa pública o privada.
Autoría/colaboradoresLos 4autores han contribuido en el diseño del estudio y recogida de información. Asimismo, los 4autores han contribuido en la redacción del artículo, revisión crítica y aprobación de la versión final.
Conflicto de intereses«Los autores declaran no tener ningún conflicto de intereses»
Parte del contenido de este artículo fue presentado en la Reunión Nacional de Cirugía el 22 de octubre de 2015 en Granada en la mesa titulada: «Proyecto compromiso por la calidad»..