El carcinoma papilar de tiroides (CPT) es la neoplasia maligna más frecuente de la glándula tiroides. Actualmente, además de la variante clásica de CPT distinguimos otras 14 variantes histopatológicas1.
La variante Warthin-like del carcinoma papilar (CPT-WL) es poco frecuente (1,9%)2, únicamente se han descrito 164 casos3, y no existen recomendaciones específicas en cuanto a su pronóstico y tratamiento.
Presentamos un caso de la variante CPT-WL y comentamos los aspectos más relevantes de este tipo de tumor dada su rareza.
Mujer de 59 años, sin antecedentes clínicos, consultó por nódulo en lóbulo tiroideo izquierdo, bien delimitado, no adherido, de 2cm y sin adenopatías palpables. Analíticamente eutiroidea y con elevación de anticuerpos anti-TPO (1.500UI/ml).
En la ecografía destacó un nódulo de 17×21×16mm sólido, hipoecoico, sin halo, escasa vascularización intranodular y superficie mal delimitada (TIRADS 4C). Se realizó PAAF en 2 ocasiones informada como Bethesda II.
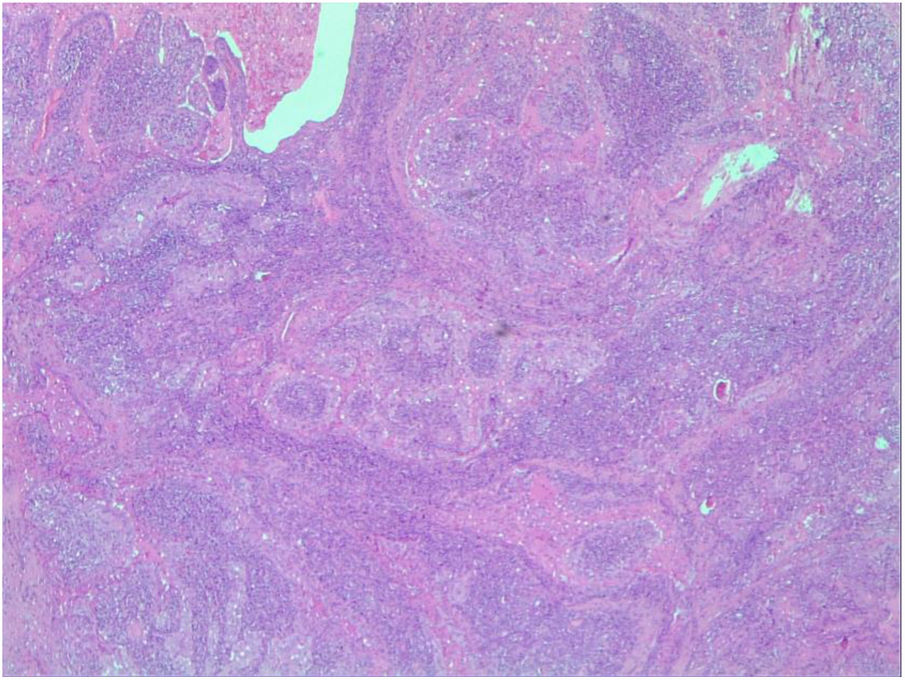
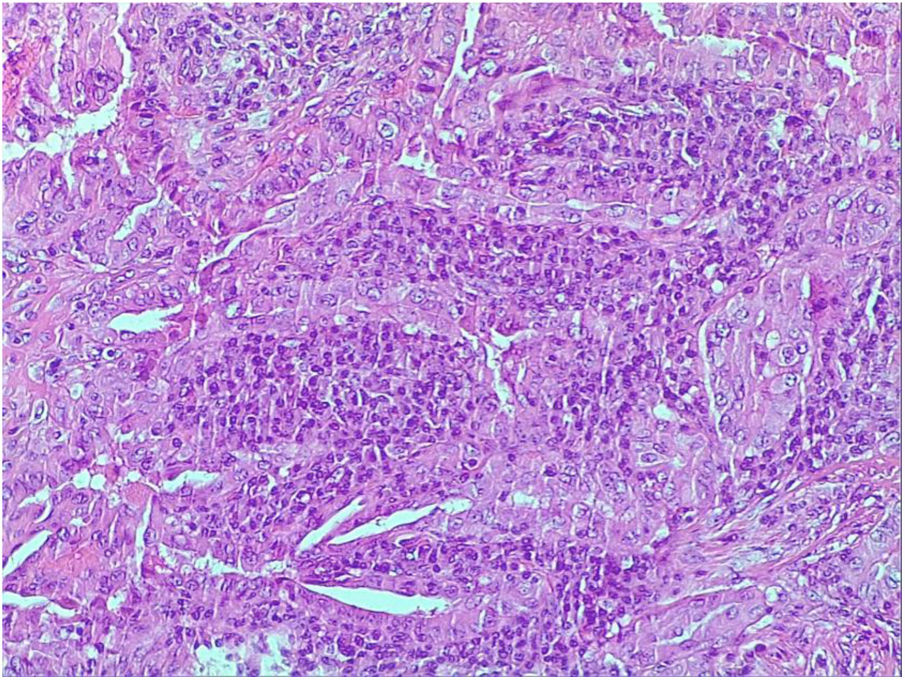
Se indicó hemitiroidectomía izquierda con resultado anatomopatológico de la variante CPT-WL de 2cm, sin infiltración capsular, con biomarcador BRAF V600E mutado y tiroiditis asociada (figs. 1 y 2).
Se reintervino realizando hemitiroidectomía derecha y vaciamiento central izquierdo profiláctico, con histología definitiva de tiroiditis, sin afectación ganglionar.
Se administró radioyodo (100mCi), y en el seguimiento a los 18 meses la paciente está libre de enfermedad con tiroglobulina de 0,1ng/ml y anticuerpos anti-tiroglobulina 0,1UI/ml.
La variante CPT-WL afecta principalmente a mujeres (M/H=8/1) en la quinta década de la vida3, su denominación se debe a la semejanza histológica con el tumor de la glándula salival4 y su comportamiento es similar a la variante clásica del CPT1 considerándose actualmente una variante distinta a la oncocítica debido a las diferencias histológicas y pronósticas.
Su tamaño es variable (0,5-6,0cm), habitualmente es unifocal (88%) y hay afectación ganglionar hasta en el 45% de los casos, similar a la variante clásica2,3.
Ecográficamente suelen ser nódulos sólido-quísticos5. El diagnóstico mediante PAAF es complicado porque es difícil diferenciarlo de la variante clásica o de lesiones como la tiroiditis y en ocasiones se establece el diagnóstico definitivo con la pieza quirúrgica6.
En el caso descrito, la citología fue de Bethesda II en 2 ocasiones, sin diagnóstico de tiroiditis ni de carcinoma, estableciendo la indicación quirúrgica por la alta sospecha de malignad ecográfica y obteniendo el diagnóstico definitivo en la pieza quirúrgica.
El diagnóstico histológico destaca por una estructura papilar con tallos fibrovasculares infiltrados por tejido linfático y recubierta por células tumorales con cambio oncocítico y características nucleares del carcinoma papilar. Pueden verse células oncocíticas o de Hürthle entremezcladas en el infiltrado linfático. El parénquima sano se suele acompañar también de infiltrado linfático7.
Es importante su diagnóstico, puesto que el pronóstico y tratamiento pueden ser distintos para cada variante histológica. El diagnóstico diferencial será fundamentalmente con el carcinoma de células de Hürthle, el carcinoma papilar variante células altas y la variante oncocítica7.
La variante CPT-WL se asocia en un 80% de los casos a tiroiditis de Hashimoto2, lo que algunos autores consideran un factor de buen pronóstico puesto que el tumor es menos agresivo, y la supervivencia es mayor cuando existe esta asociación8. En el caso descrito se encontró esta asociación en la pieza quirúrgica, pero no en el estudio citológico preoperatorio.
La mutación V600E de BRAF (protooncogén B-raf), que presenta la paciente, se ha implicado en la patogénesis del cáncer papilar de tiroides8, detectándose en más del 80% de los pacientes con la variante clásica del CPT2 y hasta en el 65% de los pacientes con la variante CPT-WL2.
El pronóstico y tratamiento no está claro, debido a que hay pocos casos publicados. Con la bibliografía consultada parece tratarse de un carcinoma con buen pronóstico, y semejante a la variante clásica del CPT, por lo que actualmente se considera que el pronóstico y tratamiento de la variante CPT-WL es el de la variante clásica del CPT. Sin embargo, los estudios publicados incluyen pocos casos, con un seguimiento corto y características anatomopatológicas y clínicas poco documentadas9.
Con relación al comportamiento tumoral, el estudio de Yeo et al.2 es el único que compara la variante CPT-WL con la clásica, encontrando que la primera se asocia más con tiroiditis de Hashimoto y menos con la mutación V600E de BRAF, siendo similares las características demográficas, clínicas y patológicas, especialmente cuando se asociaba a tiroiditis de Hashimoto2.
La mutación V600E de BRAF, se ha relacionado con peor pronóstico asociado a una enfermedad más extensa y una tasa de recurrencia más alta10, por lo que se decidió asociar el vaciamiento profiláctico central homolateral en el caso descrito. Sin embargo, Yeo et al. no encontraron relación de la mutación BRAF con las características clínico-patológicas entre los pacientes con la variante CPT-WL2.
En la literatura se ha descrito invasión linfática hasta en el 45% de los casos2, 3 casos de recidiva (1,8%)3,9 y 2 casos (1,2%) asociados a áreas de indiferenciación, uno de ellos con progresión a anaplásico, metástasis a distancia y fallecimiento a los 18 meses de la intervención3.
El caso descrito presentó asociación con tiroiditis de Hashimoto y mutación V600E de BRAF con una respuesta excelente al tratamiento estando actualmente libre de enfermedad.