Introducción
La ateromatosis coronaria es una enfermedad caracterizada por la formación de placas de colesterol y sustancias lipídicas en la pared de las arterias coronarias, responsables de las manifestaciones clínicas de la enfermedad, lo que implica que los términos cardiopatía isquémica (CI) y ateromatosiscoronaria puedan emplearse de forma equivalente1,2.
Sobre una placa ya formada pueden ocurrir fenómenos de ulceración y rotura, y por contacto de los componentes de la placa con el torrente sanguíneo, se puede producir la estimulación de la hemostasia1,3,4. Afortunadamente, no siempre se producen fenómenos de trombosis aguda sobre las placas de ateroma complicadas, y puede haber episodios de ulceración de las placas que no se acompañen de trombosis de éstas5. Por ello, podríamos considerar que la CI es una enfermedad que conlleva un estado de hipercoagulabilidad adquirida que traduce una activación subclínica de la hemostasia sanguínea, no detectable con las pruebas estándar de coagulación6-10.
Presentamos un trabajo realizado en 30 pacientes diagnosticados de CI, con ateromatosis coronaria demostrada mediante coronariografía y en los que estudiamos la presencia de una activación subclínica de la hemostasia. Para ello, determinamos el fragmento 1 + 2 de la protrombina (F1+2) y el complejo trombina-antitrombina (TAT); con ambos marcadores se mide la existencia de una activación sub-clínica de la protrombina y su antagonización mediante la antitrombina, respectivamente. Realizamos una comparación de los valores de ambas moléculas, y de los resultados de los estudios estándar de coagulación, con los presentes en sujetos sanos.
Pacientes y métodos
Estudio observacional de casos y controles. Investigamos si los valores de F1+2 y de TAT fueron superiores en pacientes con CI respecto a sujetos sanos. El grupo a estudio, o grupo I, estuvo compuesto por 30 pacientes diagnosticados de CI a los que se realizó una coronariografía por clínica de angina progresiva. Se consignaron los antecedentes médicos de los enfermos, los distintos tratamientos médicos que tomaban, así como el número de lesiones coronarias y la presencia de complicaciones sobre éstas (trombos y/o ulceración).
Como grupo control, o grupo II, se escogió a 15 sujetos sanos, sin factores de riesgo cardiovascular ni enfermedades que pudieran implicar una modificación en los valores de F1+2, y/o del TAT.
A ambos grupos se les extrajo una muestra sanguínea mediante venopunción; a los pacientes del grupo I la extracción se llevó a cabo en los momentos previos a la realización de la coronariografía. La sangre extraída fue recogida en tubos Vacutainer® de 10 ml con citrato trisódico al 3,8%. Inmediatamente después de la obtención de la muestra, ésta fue centrifugada durante 10 min a 3.600 rpm, y el plasma así obtenido se congeló a una temperatura de 60 °C hasta su utilización posterior.
La determinación de los valores de F1+2 se realizó mediante prueba ELISA Enzygnost® F1+2 micro de Behringwerke AG (Marburg, Alemania). Los valores de normalidad aceptados por el fabricante se encuentran entre 0,4 y 1,1 nmol/l.
Para la cuantificación del TAT se utilizó una prueba tipo ELISA Enzygnost® TAT micro de Behringwerke AG (Marburg, Alemania). Los valores de normalidad aceptados por el fabricante son 1,0-4,1 µg/l.
Ambos tests fueron sometidos a control de calidad interno en cada serie de determinaciones; para ello se empleó el plasma de control adjunto al inmunoensayo. Los valores de medida de las muestras sólo se aceptaron si el valor del control estuvo situado dentro del margen de confianza.
A todos los sujetos de ambos grupos se les realizó un estudio de coagulación estándar, para descartar alteraciones hemostásicas que pudieran afectar a nuestro estudio. Dicho estudio incluyó el recuento plaquetario, los valores de fibrinógeno, la actividad de protrombina y el tiempo de tromboplastina parcial activada (TTPA).
Como herramientas estadísticas para comparar los datos cuantitativos entre ambos grupos, tras aplicar el test de Kolmogorov-Smirnov para comprobar la distribución normal de los datos, aplicamos la prueba de la t de Student o el test de Wilcoxon. Para comparar datos cualitativos utilizamos el test de la *2. En todos los casos demandamos un intervalo mínimo de confianza del 95%. Además, realizamos un subanálisis entre los pacientes del grupo I, en el que estudiamos la posible relación de los tratamientos médicos y del número de lesiones coronarias con los niveles de factor de Von Willebrandt (FVW) y de dímero-D (DD). Para ello aplicamos un test de regresión múltiple y el coeficiente de correlación.
Resultados
La edad media del grupo I fue de 57,6 ± 10 años; 26 fueron varones (86%) y 4 mujeres (14%). Todos los pacientes (100%) estaban tratados con ácido acetilsalicílico (AAS), y 2 con AAS y ticlopidina (7%). Respecto al resto del tratamiento seguido por los enfermos, observamos que 1 paciente (3%) recibió tratamiento con inhibidores de la enzima de conversión de la angiotensina (IECA); 2 (7%) tomaban hipolipemiantes; 18 (60%), bloqueadores betaadrenérgicos; 23 (76,6%), antagonistas de los canales del calcio (AC), y 26 (86,6%), nitritos. Veintisiete enfermos (90%) estaban en tratamiento con más de 1 fármaco (sin contar el AAS) (tabla 1).
A todos los pacientes se les realizó una coronariografía por deterioro clínico de una angina previamente estable; en todos ellos se diagnosticaron lesiones coronarias angiográficamente significativas. En 20 pacientes (66%) se visualizó una única lesión coronaria, en 6 (20%) 2 lesiones, y en 4 (14%) 3. En 13 pacientes (43%) se apreciaron imágenes de placa complicada con presencia de ulceración y/o trombos sobre éstas.
Los resultados del estudio estándar de coagulación de los enfermos del grupo I fueron normales en todos los pacientes. Se obtuvieron unos valores de F1+2 de 3,2 ± 3,1 µg/l y de TAT de 26,1 ± 23,8 nmol/l. Tras aplicar el test de Kolmogorov-Smirnov apreciamos que los parámetros estándar de coagulación, la edad y los valores del TAT presentaban una distribución normal, que no siguieron los valores de F1+2.
La edad media del grupo II fue de 60,1 ± 10,2 años; 12 varones (80%) y 3 mujeres (20%). Los resultados del estudio estándar de coagulación fueron normales en todos ellos, con unos valores de F1+2 de 1,1 ± 0,2 µg/l y de TAT de 2,8 ± 1,3 nmol/l (tabla 1). Aplicando el test de Kolmogorov-Smirnov encontramos que ambos marcadores, los parámetros estándar de coagulación y la edad, seguían una distribución normal.
Procedimos a comparar la edad, la proporción de sexos y los resultados de los estudios estándares de coagulación y de los valores de ambos marcadores de LE, entre ambos grupos. Los resultados se exponen en la tabla 1. Solamente se apreciaron diferencias estadísticamente significativas en los valores de F1+2 y de TAT.
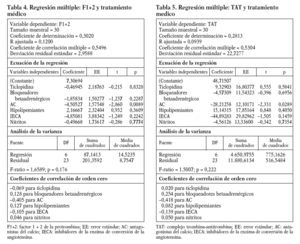
Para analizar la influencia de los factores de riesgo cardiovascular y de los tratamientos médicos seguidos, tanto en los valores de F1+2 como de TAT, realizamos estudios de regresión múltiple, tomando en cada uno de ellos como variables dependientes ambas moléculas. Los resultados de estas pruebas se exponen en las tablas 2-5: en las tablas 2 y 3 se analiza la influencia de los factores de riesgo cardiovascular y de la otra molécula, y en las tablas 4 y 5, la posible influencia de los tratamientos médicos seguidos. Tan solo se demostró una influencia recíproca entre los valores de F1+2 y TAT, y una relación negativa entre los valores de F1+2 y TAT y el tratamiento con AC.
Tras efectuar un análisis de correlación entre los valores F1+2 y TAT, y el número de lesiones coronarias, no se demostró que a mayor número de lesiones hubiera mayores valores de ambas moléculas, con una correlación de 0,0567 (p = 0,76) y de 0,2076 (p = 0,27), respectivamente. Comparamos si existieron diferencias en los valores de ambos marcadores, en función de si existía estenosis coronaria complicada con ulceración/trombo (tabla 6). Se observa que existió significación estadística en el caso de TAT, con valores mayores en los sujetos con ulceración/trombo en el angiograma.
Discusión
La existencia de un estado de hipercoagulabilidad subclínica adquirida en los enfermos con CI la han estudiado con anterioridad diversos auto-
res9-12. Para detectar este estado hipercoagulativo, se ha propuesto la cuantificación de distintos elementos; el F1+2 y el TAT son 2 moléculas cuya utilidad como marcadores de hipercoagulabilidad subclínica, en múltiples situaciones patológicas, ha sido corroborada por algunos investigadores9,10,12.
En nuestro estudio, en los resultados del análisis univariante, apreciamos que los valores de F1+2 y TAT son significativamente mayores en los pacientes con CI que en los sujetos sanos del grupo control; de esta manera se demuestra que existe un estado hipercoagulativo, no detectable con los estudios habituales de coagulación, en los pacientes con enfermedad coronaria y CI avanzada.
En este sentido, debemos de tener en cuenta que los factores de riesgo cardiovascular analizados pueden, según algunos autores, suponer un incremento en los valores tanto del F1+2 como del TAT13-15. En nuestra serie, el análisis multivariable no demuestra una mayor influencia de ninguno de los factores de riesgo cardiovascular analizados, lo que apuntaría, coincidiendo con los resultados de otros investigadores10-13, a que las modificaciones en los valores de F1+2 y TAT son un reflejo de un estado hipercoagulativo secundario a la presencia de una alteración endotelial, inducida por dichos factores de riesgo. Es decir, el mecanismo de expresión de los diversos factores de riesgo cardiovascular sería la producción de una alteración endotelial, alteración anatomopatológica subyacente en la CI, y que desencadenaría un estado subclínico de hipercoagulabilidad adquirida, demostrado mediante la elevación de los valores de F1+2 y de TAT16-18.
De esta manera, nuestro estudio demuestra que en los pacientes con CI y ateromatosis coronaria con estenosis significativas, demostradas mediante coronariografía, existe un estado de hipercoagulabilidad adquirido. En el caso del TAT, además, se evidencia que, ante la presencia de lesiones angiográficamente complicadas, sus valores son significativamente mayores; en el caso del F1+2, también se aprecia una tendencia a una mayor elevación de los valores en presencia de lesiones complicadas, aunque no se llega a alcanzar significación estadística, quizá por el pequeño número de casos estudiados. Estos resultados inciden en la confirmación de la presencia de una situación de hipercoagulabilidad adquirida, secundaria a una lesión endotelial, más evidente ante la existencia de lesiones coronarias complicadas, lo que podría conllevar una mayor activación de la hemostasia sanguínea.
La influencia del tratamiento médico en los valores de F1+2 y TAT solamente alcanza significación estadística en el análisis multivariable, en el caso de los AC. Este resultado podría explicarse, quizá, por la interferencia producida por los AC en la hemostasia, al tratarse de fármacos capaces de disminuir la agregación plaquetaria19-21. De esta forma, si la agregación plaquetaria es menor la activación de la cascada coagulativa puede verse afectada con una menor actividad de ésta, hecho que podría verse reflejado con unos menores valores de TAT y de F1+2.
Entre nuestros resultados, observamos que los valores de F1+2 y TAT en el grupo II se encuentran en el límite de la normalidad de los valores aceptados por la propia casa fabricante. Este resultado podría deberse a que la edad media del grupo control fue de 60,1 años, con un progresivo incremento de los valores de ambas con la edad9,15. Con independencia de esta consideración, las diferencias en los valores de ambos marcadores hipercoagulativos entre ambos grupos, seguirían teniendo toda su validez, máxime si se tiene en cuenta que no existió diferencia entre las edades de ambos grupos (la edad del grupo I fue de 57,6 años).
Dentro de las limitaciones de nuestro estudio, la más importante es, a nuestro juicio, la casuística recogida. El hecho de haber limitado la serie de nuestro trabajo a 30 pacientes nos debe hacer ser cautos a la hora de validar estos resultados, sobre todo en lo referente a los análisis de regresión múltiple.
Podemos concluir que la existencia demostrada de enfermedad ateromatosa coronaria se ve acompañada de un incremento subclínico en la actividad de la hemostasia sanguínea, cuantificado mediante un incremento de los valores de F1+2 y de TAT.