Las enfermedades cardiovasculares (ECV) son la primera causa de mortalidad en España y la más importante en los países desarrollados. En cuanto a la mortalidad total del año 2003, las ECV se mantuvieron como primera causa de muerte en España, con un 33,7% del total de las defunciones. Dentro de este grupo, las enfermedades isquémicas del corazón (infarto agudo de miocardio, angina de pecho, etc.) fueron, de nuevo, la primera causa de muerte entre los varones (22.923 defunciones) y las enfermedades cerebrovasculares, la principal causa entre las mujeres (21.927 defunciones). Los tumores se mantuvieron como segunda causa, el 25,9% del total de fallecimientos (99.826 defunciones).
El impacto de las enfermedades cardiovasculares en la salud, medido por el número de enfermos y el uso de servicios sanitarios, aumentará en los próximos años debido al envejecimiento de nuestra población.
La hipercolesterolemia es una situación prevalente, cuya principal consecuencia es el desarrollo de ECV. La prevalencia de la hipercolesterolemia, considerada como una elevación de colesterol de las lipoproteínas de baja densidad (cLDL) por encima de 160 mg/dl, en nuestro país oscila entre el 17 y el 32%, dependiendo del sexo, la edad y la región considerada. Existe una estrecha correlación entre las concentraciones de colesterol plasmático y el desarrollo de ECV, que se acentúa cuando superan los 200 mg/dl1-4.
La hipercolesterolemia es un bien establecido factor de ECV, y los valores elevados de colesterol sérico constituyen uno de los principales factores de riesgo de desarrollo de arteriosclerosis e incremento de la mortalidad por ECV. Las lipoproteínas, y en especial las LDL, han mostrado que tienen un papel principal como factor de riesgo de ECV. En 1993, el National Cholesterol Education Program (NCEPII) señaló que existía una correlación positiva entre valores elevados de cLDL y riesgo de ECV. Numerosos estudios observacionales han confirmado el papel predictor y la existencia de una relación casual, gradual y continua (sin umbral para el comienzo de esta relación) entre concentración plasmática de colesterol y mortalidad por cardiopatía coronaria, con independencia de la índole sociocultural o racial de la población afectada5-11.
Las terapias disponibles para disminuir las cifras de colesterol total y cLDL son diversas, e incluyen, entre otros, cambios en la dieta, ejercicio físico y tratamientos farmacológicos, cada una de ellas con distintos grados de efectividad y eficiencia. La evidencia científica disponible hasta el momento indica que los inhibidores de la reductasa 3-hidroxi-3-metilglutaril coenzima A (HMG-CoA), conocidos como estatinas, resultan un tratamiento seguro y eficaz de la hipercolesterolemia, tanto en la prevención primaria como en la secundaria de episodios cardiovasculares. La reducción del colesterol plasmático hasta los valores recomendados (objetivos terapéuticos) por la Sociedad Española de Arteriosclerosis, la Sociedad Española de Medicina Interna, la Liga Española para la lucha contra la Hipertensión Arterial, Adaptación Española de las Guías Europeas de Prevención Cardiovascular de 2004 o Adult Treatment Panel III (ATPIII) del National Cholesterol Education Program, entre otros, se acompaña de un beneficio demostrado en la reducción de episodios cardiovasculares y disminución del riesgo de muerte por esta causa. Esta reducción se ha observado en todas las situaciones de hipercolesterolemia, tanto en pacientes con enfermedad coronaria (prevención secundaria) como en aquellos en que aún no se ha desarrollado (prevención primaria), según las principales conclusiones de los ensayos clínicos de prevención primaria y secundaria realizados con estatinas en la última década12-14.
Según las recomendaciones de las sociedades científicas y recogido en el documento "Control de la hipercolesterolemia en España, 2000" y la adaptación española de la Guía Europea para la Prevención Cardiovascular de 2004, el tratamiento farmacológico de la hipercolesterolemia está justificado cuando el riesgo de tener un episodio coronario, calculado con la ecuación de Framingham, es superior al 20% en 10 años y la concentración de cLDL supera los 115 mg/dl (Second Joint Task Force of European and other Societes on Coronary Prevention, SJTF), o la concentración de cLDL es (ATPIII) > 130 mg/dl en prevención secundaria o > 160-190 mg/dl en prevención primaria con 2 o más factores de riesgo asociados, respectivamente. En estas segundas recomendaciones, el objetivo de la reducción de cLDL se sitúa en una concentración < 100 mg/dl en prevención secundaria, < 100 mg/dl en prevención primaria con 2 o más factores de riesgo o presencia de diabetes mellitus, o < 160 mg/dl en prevención primaria con menos de 2 factores de riesgo15-24.
De los pacientes tratados con estatinas, sólo alrededor del 10-50% consiguen los objetivos de descenso del cLDL establecidos por las recomendaciones al uso. De modo notable, ya que los objetivos son más estrictos en los pacientes con mayor riesgo (enfermedad cardiovascular previa, diabetes o riesgo equivalente), éstos los consiguen en un porcentaje mucho menor que los individuos con menor riesgo. Así, en el estudio L-TAP, sólo un 18% de los pacientes coronarios habían conseguido cifras de cLDL por debajo de 100 mg/dl; estudios más cercanos a nosotros, como el Elipse en Ciudad Real, dan cifras de control de un 10% tanto en enfermos coronarios como diabéticos; otros estudios nacionales, como el Barbanza en A Coruña y en el País Vasco, reportan resultados similares. La mayoría de los pacientes que reciben estatinas en bajas dosis, al duplicarlas, consiguen reducir el cLDL un 6%; sin embargo, aun con titulaciones de estatinas en dosis máximas, las cifras de cLDL de pacientes con riesgo alto permanecen por encima de los objetivos terapéuticos. Es deseable, por tanto, un método como la interferencia con la absorción intestinal del colesterol que complemente el de inhibición de su síntesis21-31.
Los estudios clínicos de combinación de ezetimiba y estatinas han demostrado su eficacia y seguridad a corto plazo, pero no hay motivos para pensar que los efectos sean diferentes en tratamientos prolongados, como así lo demuestra los estudios del Masana et al y Ballantyne et al. La complementariedad en la reducción de cLDL de la inhibición concomitante de la absorción y la síntesis del colesterol determinan que sea un tratamiento combinado cercano al ideal para conseguir los objetivos terapéuticos de cLDL en muchos pacientes con hipercolesterolemia grave y/o alto riesgo cardiovascular31-36.
El objetivo del presente estudio ha sido determinar la efectividad de la combinación atorvastatina 10 mg con ezetimiba respecto a la opción de dar la estatina a dosis altas para el tratamiento de la hipercolesterolemia, en pacientes con riesgo cardiovascular alto en el ámbito de la atención primaria.
Pacientes y método
Diseño del estudio
El análisis se ha realizado mediante un estudio abierto, retrospectivo, de intervención en condiciones de uso habitual en pacientes, con 2 cohortes paralelas de pacientes hipercolesterolémicos con riesgo cardiovascular alto tratados con atorvastatina en dosis habitual más ezetimiba y atorvastatina en altas dosis durante 4 meses. El estudio se realizó durante 8 meses del año 2005 en pacientes que estaban siendo tratados con estos fármacos después del fracaso de la estatina sola en dosis habitual en 5 centros de salud de Albacete y Cuenca.
Pacientes
Durante el período mencionado, se seleccionó a los pacientes, a los que se solicitó permiso para utilizar sus datos para el estudio, de ambos sexos, mayores de 18 años, que estaban con cifras de colesterol total (CT) >= 240 mg/dl y cLDL >= 100 mg/dl y, además, presentaban diabetes mellitus tipo 2 y/o episodio de cardiopatía isquémica anterior y habían sido tratados con atorvastatina 10 mg + ezetimiba o se había duplicado la dosis de atorvastatina. No hay sesgos de selección al haberse elegido a todos los pacientes con estos tratamientos.
Intervenciones
Los pacientes fueron distribuidos en 2 grupos: uno que había recibido atorvastatina 10 mg/día más ezetimiba y otro atorvastatina 40 mg/día durante 4 meses.
Obtención de datos y mediciones
La recogida de datos se realizó de acuerdo con lo establecido en el protocolo del estudio, mediante una hoja de recogida de datos en la que se incluía una primera visita al inicio del tratamiento y otras dos sucesivas a los 2 y 4 meses, respectivamente. En todas las visitas se reflejaban los datos de exploración física con determinación del peso, talla, índice de masa corporal (IMC) y cifras de presión arterial y se solicitaba una analítica de sangre, en la que se medía bioquímica sanguínea y perfil lipídico, que incluyó CT, cHDL y triglicéridos. El cLDL se calculó con la fórmula de Friedewald (siempre con cifras de triglicéridos < 350 mg/ml). En las visitas de seguimiento se valoraba la tolerancia al tratamiento en estudio. La valoración del cumplimento de la dieta se hacía tanto a los 2 como a los 4 meses, según criterio del médico tras interrogar al paciente. Todas las determinaciones analíticas se realizaron de forma centralizada en el Laboratorio Central del Complejo Hospitalario Universitario de Albacete. La efectividad de los tratamientos en estudio se evaluó por el criterio de lograr los objetivos terapéuticos de control recomendados en el documento Adaptación Española de la Guía Europea para la Prevención Cardiovascular de 2003. A los 2 y 4 meses se calculó la reducción, en porcentaje y en mg/dl, experimentada en todos los parámetros lipídicos.
Método estadístico. Con toda la información obtenida, se generó una base de datos en el paquete informático DBASE IV, que permitió un primer análisis y la depuración de los datos hasta obtener un fichero limpio. El análisis estadístico se realizó con el paquete estadístico SPSS para Windows versión 11 en un PC Toshiba Tecra 500. El análisis incluyó estadística descriptiva con medidas de tendencia central, dispersión, distribución de frecuencias y proporciones y ajustes a Gauss mediante el test de Kolmogorov-Smirnov. El análisis de homogeneidad basal entre las intervenciones se realizó mediante la prueba de la U de Mann-Whitney para variables cuantitativas no normales, la prueba de la t de Student para grupos independientes normales y la prueba de Fisher o de la *2 para variables cualitativas dicotómicas. El análisis de significación se realizó mediante un modelo múltiple de la variancia para datos apareados con covariables (centro, sexo y CT en la comparación de esta variable) y utilizando el valor con F de significación por Hotelling y el valor l de Wilks. En las variables con F significativo se realizaron comparaciones post hoc mediante el test de Dunnet entre el valor basal y las mediciones de seguimiento y la prueba de Bonferroni o la de Wald-Wolfowitz para las comparaciones puntuales entre grupos. La efectividad medida como porcentaje de pacientes que alcanzan objetivos terapéuticos se ha comparado mediante la prueba de la *2 corregida. En todas las pruebas se ha aceptado como significativo un valor de p < 0,005.
Resultados
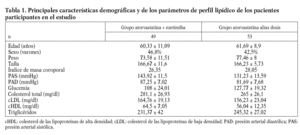
Se seleccionó durante el período de referencia a un total de 102 pacientes que cumplían los criterios de selección, con las siguientes características basales: el 44,8% varones y el 55,2% mujeres; media ± desviación estándar de edad, 60,9 ± 9,4 años; IMC, 28,42 ± 2,67. En la tabla 1 se muestran las características basales de los pacientes, separados según asignación a cada grupo de tratamiento. Todos los grupos eran homogéneos en todas las variables, excepto CT, cuyas cifras eran significativamente más elevadas en el grupo tratado con la combinación (atorvastatina + ezetimiba) que en el otro (281 frente a 265). De los 102 pacientes seleccionados, abandonaron el tratamiento antes de su finalización sin causa justificada 1 del grupo de atorvastatina + ezetimiba y 3 del de atorvastatina a dosis altas. No se produjeron abandonos por efectos adversos. En cuanto al cumplimiento de la dieta, fue del 56% a los 2 meses y del 51,2% a los 4 meses. Los dos tratamientos redujeron de forma significativa los valores de CT, cLDL y triglicéridos a los 4 meses (p < 0,001), sin que se observara una modificación estadísticamente significativa de las cifras de cHDL, que se mantuvieron estables a lo largo del estudio. Atorvastatina 10 mg más ezetimiba redujo los niveles de CT, cLDL y triglicéridos de forma significativamente más rápida (2 meses) que el otro tratamiento, aunque la reducción final fue más homogénea.
Estas disminuciones permitieron que un 60,4% de los pacientes tratados con atorvastatina + ezetimiba y un 51,5% de los tratados con atorvastatina a altas dosis alcanzaran los objetivos terapéuticos de la Adaptación Española de la Guía Europea de Prevencion Cardiovascular a los 4 meses de tratamiento, sin que se detectara diferencias significativas entre los grupos. Finalmente, atorvastatina + ezetimiba redujo los triglicéridos de forma significativamente superior al otro tratamiento (tablas 2 y 3).
Discusión
La mortalidad por ECV ha empezado a disminuir en los países desarrollados, fundamentalmente debido a la reducción de la mortalidad por accidentes cerebrovasculares. Esto podría explicarse por el mejor control y el tratamiento de los factores conocidos como de riesgo cardiovascular, las medidas dietéticas y el tratamiento activo de la hipercolesterolemia con fármacos, especialmente el grupo más prescrito a pesar de su coste inicial: las estatinas1-9,26. Estos fármacos tienen una excepcionalmente baja incidencia de reacciones adversas, son cómodos de utilizar, dada su posología tan simple de una administración al día, y han demostrado reducir las complicaciones cardiovasculares tanto en prevención primaria como secundaria18,19,24,25.
De los pacientes tratados con estatinas, sólo un 10-50% (según estudios) consiguen los objetivos de descenso del cLDL establecidos por las recomendaciones al uso.
Aunque nuestro estudio presenta ciertas limitaciones (corta duración, muestra pequeña), refleja bastante bien la conducta hipolipemiante más extendida en el ámbito de la atención primaria y, por tanto, lo que ocurre en la "vida real" del médico de atención primaria, que es muy distante de lo que se puede observar en los ensayos clínicos. Los resultados observados coinciden con otras publicaciones que han demostrado que las estatinas cumplen el objetivo primario de cualquier fármaco hipolipemiante, que es disminuir las cifras totales de los principales parámetros lipídicos.
Los estudios clínicos de combinación de ezetimiba y estatinas han demostrado su eficacia y seguridad a corto plazo, pero no hay motivos para pensar que los efectos sean diferentes en tratamientos prolongados. La complementariedad en la reducción de cLDL de la inhibición concomitante de la absorción y la síntesis del colesterol determinan que sea un tratamiento combinado cercano al ideal para conseguir los objetivos terapéuticos de cLDL en muchos pacientes con hipercolesterolemia grave y/o alto riesgo cardiovascular19-23.
Así, podemos observar que la atorvastatina en dosis bajas combinada con ezetimiba tiene un efecto más potente y rápido, y la diferencia de la disminución de CT, cLDL y triglicéridos es mayor a los 2 meses, para asemejarse más a los 4 meses con la opción de dar atorvastatina a dosis altas, momento en el que no se observan diferencias estadísticamente significativas.
Si bien en nuestro estudio no se han observado casos de efectos adversos como miopatías o hepatitis y las alteraciones de las transaminasas no son estadísticamente significativas ni para un tratamiento ni para el otro, según otros estudios el aumento de dosis de atorvastatina lleva consigo un aumento potencial de las cifras de transaminasas24.
Los resultados encontrados en este estudio deberían traducirse en la clínica diaria en la selección de la molécula y la presentación más efectiva según la necesidad de cada paciente de reducir el cLDL proyectada para alcanzar objetivos terapéuticos y la potencia reductora de este parámetro que presenta cada molécula. De nada sirve utilizar la estatina a dosis máximas si no permite alcanzar el des censo de cLDL requerido por la situación particular de cada paciente.
La combinación de ezetimiba y atorvastatina en bajas dosis es significativamente más efectiva para reducir el cLDL que dar la estatina a dosis máximas, con el peligro de efectos secundarios que se puede causar. La combinación de ambos tratamientos ha conseguido que el 60,4% de los pacientes tratados consigan alcanzar objetivos terapéuticos, mientras que con la estatina a dosis altas se ha conseguido en sólo el 51,5% de los tratados19-36.
Nuestra recomendación, por tanto, se basa en la individualización de la terapia reductora de colesterol de acuerdo con la estrategia de tratar para conseguir objetivos terapéuticos.