Es un hecho bien conocido que, frecuentemente, los factores de riesgo cardiovascular se encuentran asociados, bien porque exista una confluencia en el mismo individuo, o bien porque compartan mecanismos fisiopatológicos comunes. Lo cierto es que esta agrupación de factores de riesgo se acompaña de un incremento significativo del riesgo cardiovascular, superior incluso al que le correspondería por el simple efecto sumatorio de los factores. Este hecho tiene 2 consecuencias. Por una parte, es preciso contemplar el manejo de tales situaciones de una forma unitaria y global, abordando el tratamiento de manera integrada. Por otra parte, la agrupación de factores de riesgo obliga a considerar relaciones causales entre ellos, por lo que puede ser oportuno encontrar los elementos claves de su unión, y con ello identificar los marcadores asociados a la elevación del riesgo cardiovascular individual.
Un claro ejemplo de lo que antecede son los síndromes caracterizados por la agrupación de factores de riesgo, de los que el síndrome metabólico es un prototipo. De hecho, la mayoría de factores de riesgo relacionados con la enfermedad cardiovascular se integran en la definición del síndrome metabólico, y ello se acompaña de un elevado riesgo cardiovascular1,2.
Sin embargo, y en lo que se refiere al síndrome de asociación de múltiples factores metabólicos, cada vez es más claro que se puede tratar de un cuadro clínico común a distintas entidades clínicas o situaciones, como son la obesidad (de predominio visceral), la diabetes mellitus tipo 2, la resistencia a la insulina, la hipertensión arterial, cambios hormonales, inflamación, u otras3. Adquiere, de esta forma, especial importancia la detección de aquellos marcadores que, por sí solos, sean capaces de informar sobre la existencia subyacente de una situación de riesgo elevada como consecuencia de la presencia de numerosos factores de riesgo unidos entre sí por una patogenia común. Ése es el motivo del énfasis puesto en los distintos componentes del síndrome plurimetabólico de riesgo cardiovascular (obesidad, dislipemia aterogénica, hipertensión arterial, resistencia a la insulina intolerancia a la glucosa, estado proinflamatorio y estado protrombótico) a la hora de plantear el diagnóstico y una estrategia terapéutica frente a estas situaciones.
La obesidad, particularmente la de distribución visceral, se asocia estrechamente con otros factores de riesgo. Probablemente es el factor que mejor se correlaciona con el resto de los factores de riesgo. Un aumento de tejido adiposo visceral se acompaña muy frecuentemente de alteraciones en el perfil lipídico, hipertensión arterial, resistencia a la insulina e hiperinsulinismo, así como de un estado proinflamatorio y protrombótico3. Esta asociación indudable entre la obesidad con otros factores de riesgo ha obligado a considerar que, en realidad, las complicaciones metabólicas se agrupan alrededor de la obesidad3.
La resistencia a la insulina y su consecuencia, el hiperinsulinismo, son también responsables directos en un grado considerable de diversos factores de riesgo relacionados con el perfil lipídico, como son el aumento de triglicéridos y el descenso de colesterol unido a lipoproteínas de alta densidad (cHDL), la hipertensión arterial, la intolerancia a la glucosa, la hiperglucemia o la franca diabetes mellitus tipo 23. La intolerancia a la glucosa es el test más eficaz para detectar resistencia a la insulina, superior a la glucemia en ayunas4.
No obstante, y como ya se ha señalado, la resistencia a la insulina no es sinónimo de síndrome metabólico. Se trataría de considerar al síndrome como un fenómeno clínico de claras connotaciones diagnósticas, que puede ser la expresión de una alteración fisiopatológica más profunda como es la resistencia a la insulina5.
La hipertensión arterial es, probablemente, y debido a una gran cantidad de influencias genéticas, epigenéticas y ambientales, el factor de riesgo menos relacionado con el resto. Aun así, por su relación en parte con la resistencia a la insulina y el hiperinsulinismo, y por su clara asociación clínica con la obesidad, forma parte de las alteraciones plurimetabólicas3.
La dislipemia aterogénica del síndrome plurimetabólico es probablemente el hecho más estrechamente relacionado con el riesgo de enfermedad cardiovascular5. Básicamente se constituye con los siguientes elementos: aumento de triglicéridos en situación basal y posprandial (hiperlipemia posprandial), disminución de partículas de cHDL (en particular HDL-2), presencia de una mayor proporción de partículas aterogénicas LDL (lipoproteínas de baja densidad) pequeñas y densas, y aumento de las lipoproteínas ricas en apo-B6,7.
La obesidad se puede considerar como en estímulo proinflamatorio. El exceso de tejido adiposo libera citocinas proinflamatorias, lo que puede detectarse por valores elevados de proteína C reactiva (PCR)3. Se ha demostrado una relación directa entre el número de componentes del síndrome metabólico y la tasa de PCR8, aunque probablemente un elemento imprescindible para su elevación es la existencia de resistencia a la insulina9.
Los pacientes con agrupación de factores de riesgo metabólicos exhiben un perfil protrombótico, con valores significativamente más altos de inhibidor del activador tisular del plasminógeno (PAI-1) y fibrinógeno. El aumento de la enfermedad cardiovascular en estos pacientes puede también estar influido por esta "hipofibrinólisis"10.
En la práctica, unos u otros elementos se agrupan para predefinir según tales criterios a los pacientes con síndrome plurimetabólico, de acuerdo con lo señalado por instituciones u organizaciones como la Organización Mundial de la Salud (OMS)11, el Grupo Europeo de Resistencia a la Insulina (EGIR)12, el ATP-III del National Cholesterol Education Program (NCEP)13, la Asociación Americana de Endocrinología Clínica (AACE)14 y la Federación Internacional de Diabetes (IDF)15. En todas las propuestas de criterios diagnósticos se incluyen parámetros antropométricos como marcadores clínicos de fácil determinación, al objeto de que puedan ser utilizados, como un elemento más, para el diagnóstico. La antropometría se convierte así en un elemento nuclear para la detección de la agrupación de los factores de riesgo y, por ende, de un riesgo cardiovascular elevado, sobre la base de la asociación de determinados parámetros antropométricos al resto de los factores de riesgo.
No obstante, y con respecto a los criterios antropométricos utilizados en las distintas propuestas, cabe señalar algunas particularidades, que marcan diferencias. Tanto en el ATP-III como en el EGIR no se propone la simple detección de la obesidad a través del índice de masa corporal (IMC), como ocurre en otros criterios, sino la detección de una distribución abdominal o visceral de la grasa, por lo que se propone la medición de la circunferencia de la cintura como parámetro para tener en cuenta. Sin embargo, cuando se emplea aisladamente, la medida de la circunferencia de la cintura puede presentar dificultades metodológicas por su difícil reproducibilidad. Por otra parte, los "puntos de corte" en cuanto a la circunferencia de la cintura para considerar la presencia de obesidad abdominal deberían adaptarse a cada grupo poblacional al que se aplicara, habida cuenta de las diferencias étnicas. En los criterios propuestos por la IDF, se considera determinante el papel de la obesidad visceral en el desarrollo del resto de los factores de riesgo, por lo que su presencia se considera imprescindible para el diagnóstico16,17. Por otra parte, se propone que como referencia para la medida de circunferencia de la cintura se utilicen valores distintos según la población a la que se aplica, y se ñalarlos, lo que es una propuesta novedosa sobre las anteriores. Los valores propuestos para la población europea coinciden con los señalados por el EGIR, y son distintos a los propuestos por el ATP-III.
Por estos motivos, dado que la obesidad es un elemento patogénico destacado y que existen variaciones poblacionales que deberían considerarse, la propuesta de la IDF tiene bases racionales muy poderosas. Pero al mismo tiempo, ello obliga a estudios poblacionales específicos de asociación de parámetros antropométricos con el resto de los factores de riesgo. En este sentido, el presente trabajo se plantea evaluar la asociación de distintos parámetros antropométricos con otros factores de riesgo metabólicos con el objeto de señalar, si los resultados son concluyentes, los datos antropométricos que en una muestra de población española pueden estar asociados a un riesgo cardiovascular elevado.
Material y método
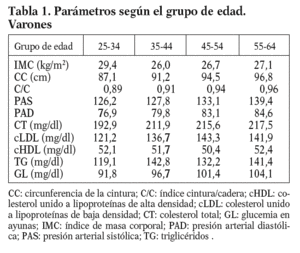
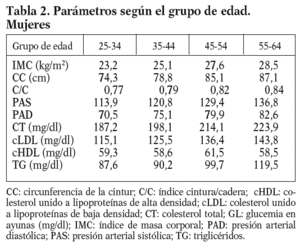
Se han incluido datos de estudios poblacionales incorporados en el estudio DORICA. Proceden de estudios epidemiológicos transversales, nutricionales y de factores de riesgo cardiovascular realizados entre 1990 y 2000 sobre muestras aleatorias representativas de 9 comunidades autónomas, en las que se incluye población adulta (de 25 a 64 años) sana con una cifra total de 14.616 (6.796 varones y 7.820 mujeres)18.
Se estratificó la muestra poblacional obtenida por grupo de edad y sexo y se ajustó y ponderó para el análisis de datos de acuerdo a la proyección intercensal para la población española en 1998. La recogida de datos fue realizada por personal sanitario cualificado debidamente formado y entrenado de acuerdo con el protocolo de estudio.
El protocolo de estudio incorporaba las siguientes variables de interés: datos personales (edad, sexo); datos antropométricos (peso, talla, IMC, circunferencias de la cintura y de la cadera); presión arterial (sistólica y diastólica); datos bioquímicos (glucemia basal, colesterol total [CT], cHDL, colesterol LDL [cLDL] y triglicéridos [TG]).
Las variables se codificaron por sexo (varón, mujer) y edad (25-34 años, 35-44 años, 45-54 años, 55-64 años). La presión arterial se determinó con aparatos de medición homologados, siguiendo el procedimiento estandarizado, considerándose la media de 2 mediciones. Las muestras sanguíneas se obtuvieron por venopunción en el brazo tras 12 h de ayuno. Las determinaciones analíticas de colesterol y triglicéridos se realizaron por métodos enzimáticos en los laboratorios homologados y/o de referencia en la comunidad autónoma correspondiente. La determinación de cLDL se realizó a través de la fórmula de Friedewald. Los valores obtenidos se expresan en mg/dl.
Las determinaciones antropométricas de peso (en kilogramos, con una precisión de ± 100 g) y talla (en centímetros, con una precisión de ± 0,5 cm) se obtuvieron por medición directa en ropa interior, utilizando balanzas electrónicas y estadiómetros estandarizados y bien calibrados. Para la tipificación ponderal se utilizó el IMC (peso [kg]/talla2 [m2]). La medida de la circunferencia de la cintura (CC en centímetros) se realizó por método estandarizado, tomando 2 mediciones; lo mismo se hizo con la circunferencia de la cadera (en centímetros). Se calculó el índice cintura/cadera (C/C).
Análisis estadístico
Todos los análisis se efectuaron sobre la muestra ponderada. Se estimaron proporciones con sus intervalos de confianza del 95%, calculados según la fórmula específica para el muestreo estratificado. La descripción de las variables cuantitativas se expresa como media y desviación estándar (DE). Se estimó la prevalencia de factores de riesgo en la población y su intervalo de confianza. Se realizó análisis comparativo de la sensibilidad y especificidad de diferentes indicadores antropométricos, evaluándose distintos puntos de corte mediante curvas ROC para estimar la presencia de los factores de riesgo asociados a los parámetros antropométricos (IMC y CC). Se utilizaron los programas SPSS v 10.0 y Stata v 7.0.
Resultados
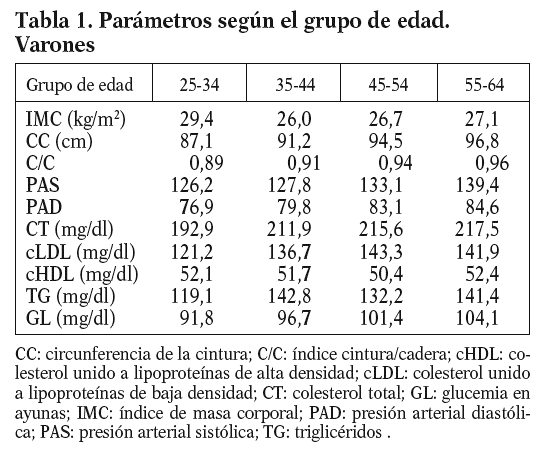
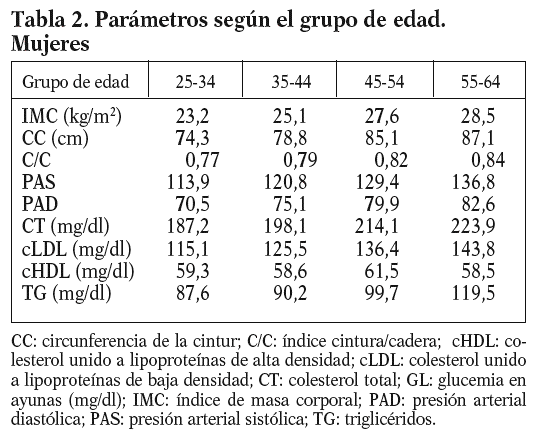
De acuerdo con la estratificación según grupos de edad, y considerando de manera independiente los varones y las mujeres, los valores medios de distintos parámetros antropométricos y factores de riesgo se muestran en las tablas 1 y 2. Como cabría esperar, a medida que se consideran grupos de edad más avanzada se muestran cifras superiores en la práctica totalidad de los parámetros, con alguna excepción, como es el caso del cHDL, que no experimenta variaciones significativas. Éste es un fenómeno que se repite tanto en varones como en mujeres.
Especialmente significativa resulta la elevación de alguno de los parámetros antropométricos, como es el caso del IMC, cuyo valor medio supera la cifra de 25 kg/m2 a partir del grupo de edad de 35-44 años, tanto en varones como en mujeres, circunstancia ésta que concuerda con la elevada prevalencia de obesidad, y sobre todo sobrepeso, en la población española. No obstante, el valor medio de la circunferencia de la cintura (CC), aun siendo progresivamente creciente a medida que aumenta la edad, no alcanza cifras superiores a 97 cm en el varón y a 87 cm en la mujer. Sin duda ese dato es determinante para que el índice cintura/cadera (C/C) no alcance el valor de 1 en ninguno de los grupos estudiados.
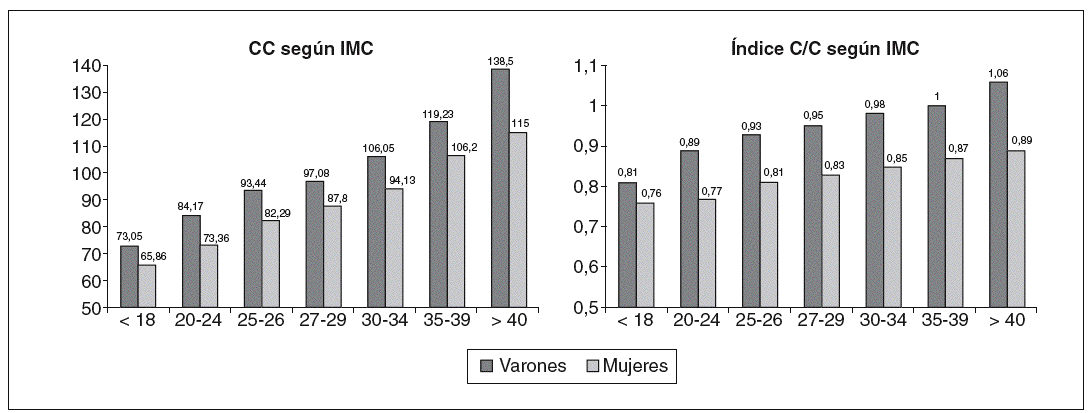
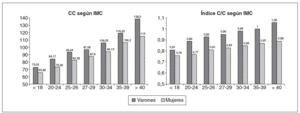
En la figura 1 se muestra la distribución poblacional en función de 2 de los parámetros antropométricos estudiados: el IMC por una parte, y la CC e índice C/C por otra. Se desprende de su estudio que tanto la CC como el C/C son superiores en el varón que en la mujer, sea cual fuere el IMC que se considere. A su vez, están relacionados con dicho IMC, de tal forma que tanto la CC como el índice C/C se incrementan a medida que lo hace el IMC. Se debe resaltar el hecho de que la medida de CC no es especialmente elevada hasta que el IMC no alcanza valores próximos a 30 kg/m2, es decir, diagnósticos de obesidad. Concretamente la CC media para un IMC de 30-34 es de 94 cm en la mujer y de 106 cm en el varón. De esta forma resulta que cifras tradicionalmente asociadas a síndrome metabólico (CC > 102 cm en el varón y > 94 cm en la mujer) sólo se observan cuando ya se ha desarrollado un IMC superior a 30 kg/m2.
Figura 1. Distribución poblacional de la circunferencia de cintura (CC) y del índice cintura/cadera (C/C) según estratos de índice de masa corporal (IMC).
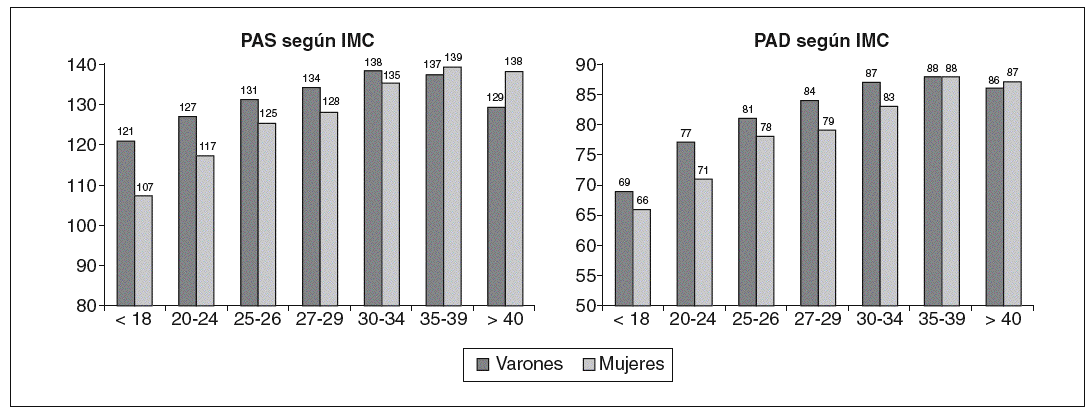
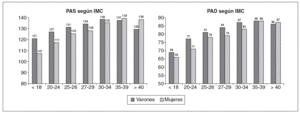
Para los objetivos del trabajo resulta de interés relacionar ciertos parámetros antropométricos con el resto de los factores de riesgo cardiovascular considerados. En este sentido, las figuras 2, 3 y 4 muestran los valores medios para distintos factores de riesgo: presión arterial sistólica (PAS) y diastólica (PAD), perfil lipídico y glucemia en ayunas, según estratos del IMC. Tanto la PAS como la PAD se elevan paulatina y progresivamente a medida que se incrementa el IMC, y para el caso de que alcance el criterio de obesidad (superior a 30 kg/m2) la variación ya es menor dentro de las cifras elevadas, y es más importante en las mujeres que en los varones, cosa que no ocurre cuando el IMC es inferior a 30 kg/m2.
Figura 2. Cifra media de presión arterial sistólica (PAS) y diastólica (PAD) según estratos de índice de masa corporal (IMC) en la población española.
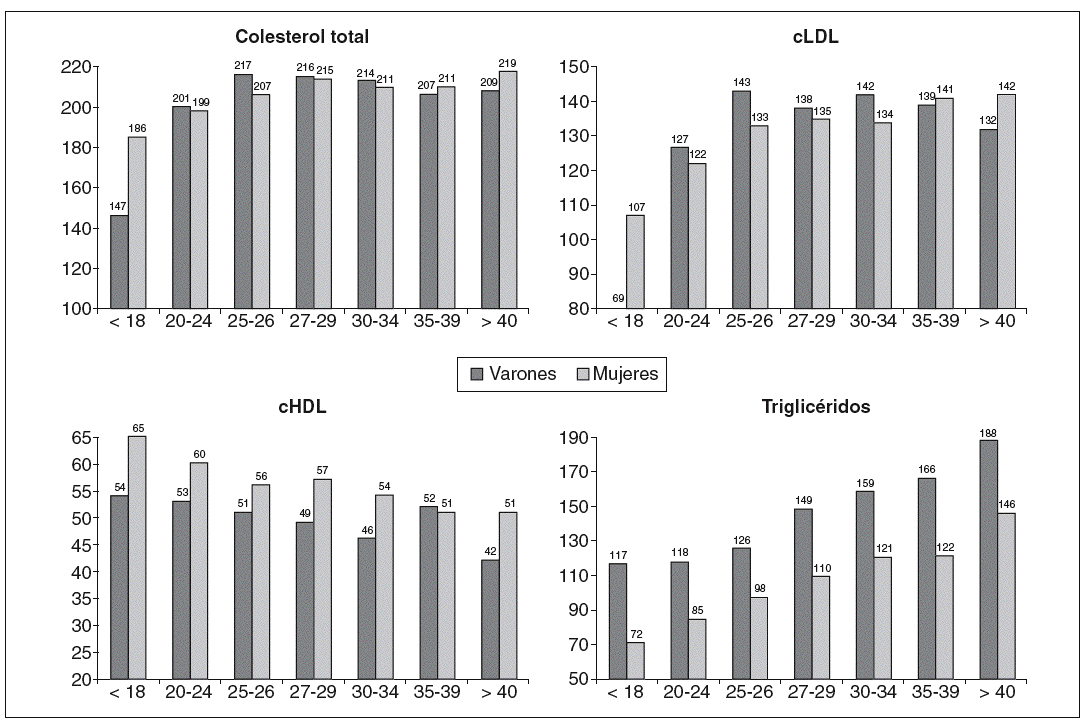
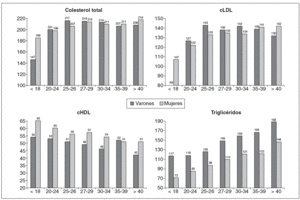
Figura 3. Perfil lipídico según el estrato de índice de masa corporal (IMC) en la población española. cHDL: colesterol unido a lipoproteínas de alta densidad; cLDL: colesterol unido a lipoproteínas de baja densidad.
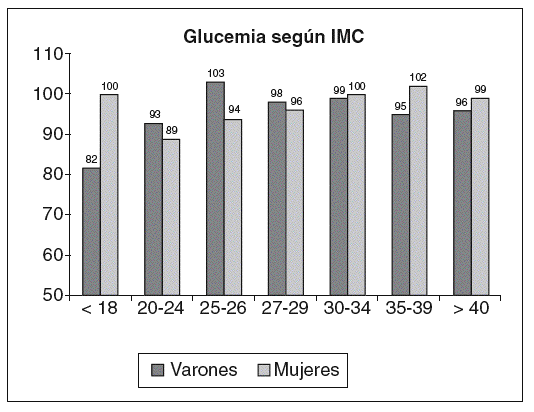
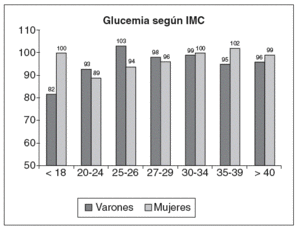
Figura 4. Cifra media de glucemia según el estrato de índice de masa corporal (IMC) en la población española.
Por otra parte, y en lo que se refiere al perfil lipídico, los datos muestran que a partir de un IMC de 25 kg/m2 se producen modificaciones. En efecto, a partir del estrato de IMC de 25 kg/m2 se elevan el colesterol total y el cLDL, y disminuye el cHDL, fenómeno que se produce tanto en varones como en mujeres. A partir de un IMC de 30 kg/m2, el cHDL vuelve a descender de forma significativa.
Los datos relativos a la cifra de glucemia ba sal se muestran en la figura 4. Aun con una ma yor notoriedad en varones que en mujeres, la glucemia basal es superior a partir de un IMC de 25 kg/m2.
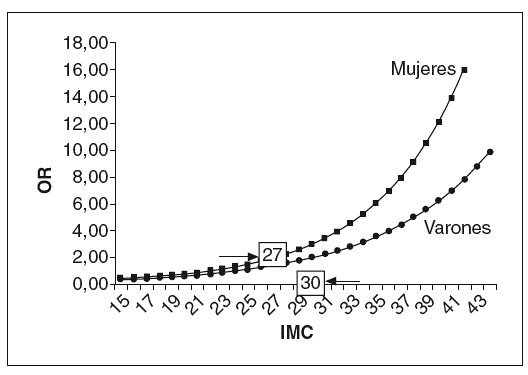
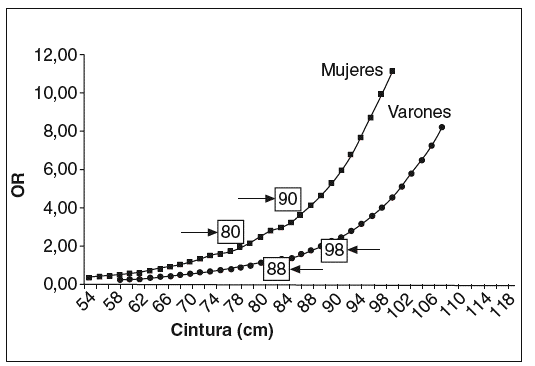
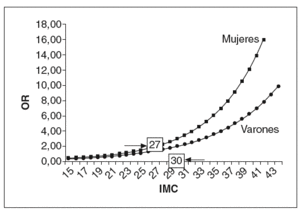
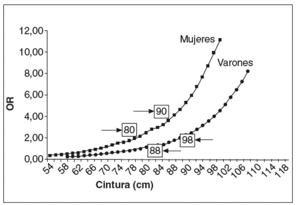
Las figuras 5 y 6 muestran los puntos de corte del IMC y la CC para la asociación de uno o más de los factores de riesgo estudiados en el presente trabajo. Estos datos, que están en consonancia con los anteriormente expuestos, muestran que para las mujeres el IMC de corte es un valor de 27 kg/m2 y para los varones de 30 kg/m2. En el caso de la CC los puntos de corte son, para las mujeres, 80 cm (si IMC de 25) y 90 cm (si IMC de 30). Para los varones, tales puntos de corte fueron 88 cm (si IMC de 25) y 98 (si IMC de 30). De lo que se desprende que, si consideráramos sólo un IMC superior a 25 (asociado ya a modificaciones del perfil lipídico, como se ha visto anteriormente) o a 30 (asociado más estrechamente a modificaciones de otros factores de riesgo como es el caso de la presión arterial), éstos deberían ser los valores de CC que se deberían utilizar como puntos de corte en la población española.
Figura 5. Odds ratio (OR) para la asociación de uno o más factores de riesgo según el índice de masa corporal (IMC).
Figura 6. Odds ratio (OR) para la asociación de uno o más factores de riesgo según la circunferencia de la cintura.
Discusión
De nuestro estudio cabe extraer las siguientes conclusiones preliminares. Por una parte, y aun cuando existe una correcta correlación entre los parámetros antropométricos (IMC y CC, fundamentalmente), las cifras tradicionalmente propuestas para CC (102 cm en el varón y 94 cm en la mujer) solamente las presentan individuos con IMC superior a 30 kg/m2, por lo que un segmento considerable de la población con sobrepeso (IMC de 25 a 30) y factores de riesgo cardiovascular asociados podrían ser infradiagnosticados. De hecho, gran parte de los factores de riesgo se encuentran asociados a cifras de IMC inferior a 30 kg/m2, y esto es especialmente significativo en las mujeres.
De esta forma, los puntos de corte que se pueden proponer para una población específica como la española son inferiores a los tradicionales que se citan más arriba. Esta propuesta se encuentra alineada con las recomendaciones para establecer diferencias "regionales" o "étnicas" a la hora de utilizar valores de la CC asociados a otros factores de riesgo y a un incremento del mismo. Adicionalmente, las cifras que se han propuesto para la población europea (94 cm para el varón y 88 cm para la mujer) están próximas a las que se deducen del presente trabajo.
De todos los criterios clinicodiagnósticos que se han propuesto para la identificación del síndrome plurimetabólico de riesgo cardiovascular, el que parece mejor relacionado con el desarrollo de com plicaciones cardiovasculares es el de la Organización Mundial de la Salud (OMS). En efecto, el criterio ATP-III parece predecir peor la aparición de complicaciones cardiovasculares1,19. Así, algún autor1 ha encontrado que, en una población con el diagnóstico de síndrome metabólico (según criterios de la OMS o ATP-III) seguida durante 11 años, el riesgo relativo de mortalidad cardiovascular y de mortalidad global fue superior a partir del diagnóstico por el criterio de la OMS. Sin embargo, hay datos en contra de esta afirmación. Otros autores20, en un estudio prospectivo de sujetos con síndrome metabólico con criterios de la OMS o ATP-III, comprobaron que a los 2 años no existen diferencias significativas en el desarrollo o progresión de aterosclerosis carotídea, o en la aparición de coronariopatía.
Cuando se estudia a la población general, la presencia de factores de riesgo agrupados alrededor de un síndrome metabólico puede delatar a los que tienen un riesgo elevado. Pero no existe una concordancia completa independiente de los criterios utilizados. Por ejemplo, la concordancia entre criterios de la OMS y ATP-III, aun siendo alta, es sólo del 80-85%21-23. El alto grado de concordancia puede explicarse porque, en realidad, de una u otra forma, los datos clínicos que se incluyen entre los criterios forman parte de una entidad con un nexo patogénico y fisiopatológico común en gran medida.
Por otra parte, se debería considerar el hecho de que la prevalencia del síndrome puede depender de otros factores, como la edad21,24,25, el sexo (aunque en la mayoría de los estudios es similar en ambos sexos21,23-25 o los antecedentes de enfermedades cardiovasculares26.
En la práctica y éste es un fenómeno que se ratifica en nuestro estudio, tanto el sobrepeso como la franca obesidad son los datos clínicos cuya presencia resulta más estrechamente relacionada con los otros factores de riesgo. De esta forma resulta particularmente relevante la utilización de parámetros antropométricos para demostrar su asociación con un perfil de riesgo sobre la base de modificaciones significativas de otros factores de riesgo, como la presión arterial y los metabolismos lipídico o hidrocarbonato.
En el estudio DORICA18, la prevalencia de factores de riesgo relacionados es elevada y semejante a otros estudios del ámbito nacional. Así, la hipertensión, que es uno de los factores mejor estudiados, puede llegar a tener una prevalencia del 45% (con punto de corte $ 140/90 o bien estando con tratamiento farmacológico)27,28.
Para la diabetes tipo 2 los datos suelen variar en nuestro medio. En un estudio de encuesta, declararon ser diabéticos el 17% de los encuestados, con edades a partir de 60 años29. En el estudio DRECE II, con criterios bioquímicos, el 8,3% de los españoles de entre 35 y 64 años tenían criterios de diabetes. En resumen, en España se calcula que la prevalencia de la diabetes es del 6,2% para los grupos de edad de 30-65 años, y del 10% para los de 30-89 años, y es del 90% en la diabetes tipo 230. En relación con una eventual resistencia a la insulina, la información es claramente insuficiente. En un trabajo25, la glucemia $ 110 estuvo presente en el 10,6% de su población (12% de varones y 9,5% de mujeres), con el 4,2% del total en tratamiento con antidiabéticos, lo que suponía el 11,8% con ambos criterios. Si se utiliza un criterio diagnóstico más sensible, como el HOMA (homeostasis model assessment), se puede encontrar que la prevalencia de la resistencia a la insulina es del 39% en la población adulta31.
Por otra parte, uno de cada 2 adultos españoles tiene exceso de peso; el 14,5% son obesos, y el 38,5% presentan sobrepeso32. Pero aún es más alarmante la cifra en la población infantojuvenil, donde según el estudio enKid el 13,9% son obesos y el 26,3% presentan sobrepeso33. Con respecto a la dislipemia asociada al sobrepeso o a la obesidad y caracterizada por un cHDL disminuido y el incremento de triglicéridos, cabe señalar los resultados del estudio DRECE, donde se demostró que la población española tiene una cifra media de cHDL relativamente alta (55,1 mg/dl), con cLDL de 115,6 mg/dl y triglicéridos de 104,6 mg/dl34. El seguimiento después de 5 años (DRECE II) demostró que el 39% de los varones y el 19% de las mujeres tenían valores de triglicéridos superiores a 150 mg/dl. En el 12% de varones y en el 3,4% de mujeres28 se encontraron valores de cHDL inferiores a 35 mg/dl.