Tradicionalmente, la vitamina D se ha vinculado con la salud mineral ósea, y es bien conocido que su deficiencia conduce al raquitismo en la infancia y a la osteomalacia en la edad adulta1. Sin embargo, en la actualidad se ha reconocido la necesidad de una adecuada concentración de vitamina D para el óptimo funcionamiento de diferentes órganos y tejidos del organismo, como el sistema cardiovascular2. Los receptores de la vitamina D están presentes en una gran variedad de estirpes celulares, de entre las que cabe citar a los miocitos, los cardiomiocitos, la célula pancreática beta, la célula endotelial, las neuronas, las células inmunitarias y los osteoblastos1. En este contexto es obligado mencionar que la deficiencia o la insuficiencia de vitamina D es una situación altamente prevalente en la población, incluidos los niños y los adultos jóvenes1, por lo que es fácil comprender que esta situación pase por lo general desapercibida y, en consecuencia, no sea tratada.
La presente revisión se va a centrar en la relación existente entre dos importantes problemas de salud: la deficiencia de la vitamina D y la enfermedad cardiovascular, habiéndose sugerido un nexo de unión entre estas dos prevalentes patologías3. Para esto es preciso abordar, en primer lugar, las recientes evidencias que sugieren que la deficiencia de vitamina D juega un papel importante en la génesis del riesgo coronario y de la enfermedad cardiovascular. En este sentido, la deficiencia de vitamina D parece predisponer a la aparición de hipertensión arterial (HTA), diabetes mellitus, síndrome metabólico, hipertrofia ventricular izquierda, insuficiencia cardíaca congestiva e inflamación vascular crónica1,2. A continuación se expondrán los posibles beneficios de la reposición de los depósitos de vitamina D en la salud cardiovascular y su pronóstico y, en último lugar, se efectuarán unas recomendaciones prácticas para mantener un aporte adecuado de vitamina D en los pacientes con enfermedad cardiovascular al no existir consensos específicos al respecto.
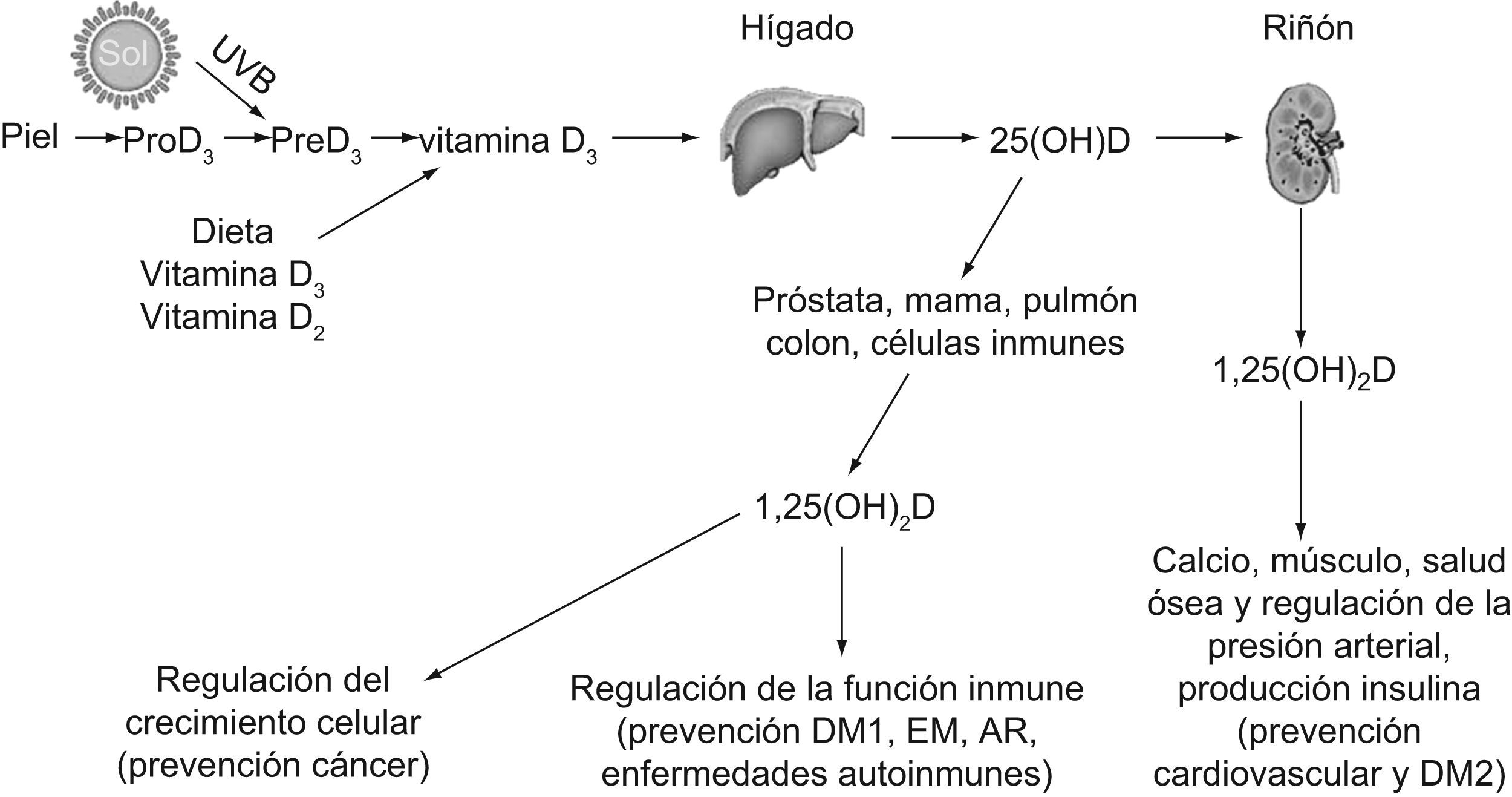
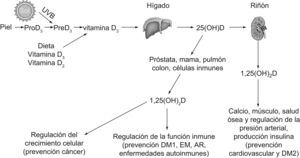
Breve recuerdo del metabolismo de la vitamina DLa vitamina D procede de dos formas, la vitamina D2, o ergocalciferol, y la vitamina D3, o colecalciferol (fig. 1). La vitamina D2, que se halla en las plantas, es el producto de la radiación ultravioleta B (UVB) (290–315mm) sobre el ergoesterol, y puede consumirse como suplemento o con alimentos fortificados1. La vitamina D3, resultado de la irradiación UVB sobre el 7-dehidrocolesterol, es sintetizada en la epidermis humana o bien es ingerida al consumir pescado graso, alimentos reforzados o suplementos. La exposición solar mantenida no puede provocar toxicidad por vitamina D dado que la radiación UVB convierte el exceso de vitamina D3 en un isómero biológicamente inerte1; sin embargo, el aporte oral de vitamina D en exceso puede causar toxicidad a dosis muy elevadas4.
La vitamina D es transformada en el hígado a 25-hidroxivitamina D (25[OH]D), principal metabolito circulante de la vitamina D. La concentración sérica de 25(OH)D refleja tanto el aporte exógeno como la producción endógena, por lo que su cuantificación sirve para conocer la situación respecto al estado de la vitamina D1. En el riñón, la 25(OH)D es transformada por la 1α-hidroxilasa a su forma activa, la 1,25-dihidroxivitamina D (1,25[OH]2D), que juega un papel fundamental en el mantenimiento de la salud ósea y muscular, regulando el metabolismo cálcico. Aunque la 1,25(OH)2D es la forma activa de la vitamina D, su concentración sérica no se correlaciona con el estatus global de la vitamina D y, por lo tanto, no es clínicamente útil su determinación1.
La vitamina D en su forma de 1,25(OH)2D es una hormona, ya que es producida principalmente en un órgano, el riñón, y a continuación circula por el organismo, donde ejerce una gran variedad de efectos. El receptor de la vitamina D está presente en muchos tejidos, como el endotelio, el músculo liso vascular y el miocardio2. Además, tanto las células endoteliales como las células musculares lisas tienen la capacidad de convertir la 25(OH)D en 1,25(OH)2D5. La 1,25(OH)2D circulante atraviesa la membrana celular y el citoplasma, y alcanza el núcleo donde se une al receptor de la vitamina D. Este complejo, receptor-vitamina D-1,25(OH)2D, heterodimeriza con el receptor del ácido 9-cis retinoico y actúa como factor de transcripción nuclear con la consiguiente modificación de la función del gen e inducción de la síntesis proteica. Directa o indirectamente, la 1,25(OH)2D regula unos 200 genes, entre los que se incluyen los involucrados en la producción de renina por el riñón, insulina por el páncreas, secreción de citocinas por los linfocitos, producción de catelicidina por los macrófagos, crecimiento y proliferación de los cardiomiocitos y de las células musculares lisas6.
Definición y prevalencia de la deficiencia de vitamina DAunque ningún consenso ha establecido todavía el nivel óptimo de la 25(OH)D, la mayor parte de los expertos consideran deficiencia de vitamina D para concentraciones de 25(OH)D por debajo de 20ng/ml (50nmol/l), e insuficiencia de vitamina D entre 21–29ng/ml. En la tabla 1 se presenta la asociación entre las concentraciones de 25(OH)D y diferentes estados de salud o enfermedad. En casi todos los estudios relacionados en el tema que nos ocupa, se cifra la concentración óptima de 25(OH)D en 30ng/ml como límite inferior7.
Clasificación de las concentraciones séricas de la vitamina D
| 25-hidroxivitamina D sérica | Situación | |
| ng/mla | nmol/la | |
| ≤10 | ≤25 | Asociada con deficiencia de vitamina D y raquitismo en la infancia |
| <10–15 | <25–37,5 | Considerada inadecuada para la salud ósea y global en individuos sanos |
| ≥30 | ≥75 | Propuesta por algunos expertos como óptima para la salud global y la prevención |
| >200 | >500 | Considerada como tóxica, comporta hipercalcemia e hiperfosfatemia, aunque los datos son limitados. En modelos animales, concentraciones ≤400ng/ml (≤1.000nmol/l), no son tóxicas |
Es de destacar que la deficiencia de vitamina D es mucho más prevalente de lo que a priori se había reconocido, estando presente en alrededor del 50% de los adultos jóvenes8,9 y niños aparentemente sanos1. La prevalencia de la deficiencia de vitamina D aumenta a medida que nos distanciamos del ecuador debido a un incremento del filtro atmosférico a las radiaciones UVB como consecuencia de la incidencia en ángulos oblicuos de los rayos solares a altas latitudes. Además, los grupos étnicos con hiperpigmentación cutánea requieren proporcionalmente una mayor exposición solar para sintetizar cantidades equivalentes de vitamina D en comparación con los individuos de piel blanca10. La producción cutánea de vitamina D es menor en parte debido a la existencia de estrategias protectoras dirigidas a minimizar la exposición solar. En este sentido, un factor de protección solar de «15» bloquea aproximadamente el 99% de la producción cutánea de vitamina D11. También, la obesidad se asocia a la deficiencia de vitamina D probablemente por una disminución de su biodisponibilidad12. Así, después de una exposición equivalente de radiación UVB o la administración de un bolo de vitamina D2, los sujetos obesos presentan menores concentraciones séricas de vitamina D3 y D2 comparados con sujetos no obesos por un secuestro de la 25(OH)D en la grasa de los individuos con exceso de tejido adiposo13. Con la edad también disminuye la capacidad de síntesis cutánea de vitamina D inducida por los rayos UVB; así, un adulto de 70 años produce un 75% menos de vitamina D que una persona de 20 años14. Determinados fármacos, como la fenitoína, el fenobarbital y los corticosteroides, pueden acelerar el metabolismo del 1,25(OH)2D. En la tabla 2 se detallan los factores de riesgo para el desarrollo de la deficiencia de vitamina D.
Factores de riesgo para la deficiencia de la vitamina D
|
Diferentes estudios epidemiológicos han detallado que las tasas de enfermedad cardíaca coronaria, diabetes e HTA, al igual que las de la deficiencia de vitamina D, aumentan de forma proporcional a medida que nos alejamos del ecuador15. Se han hallado concentraciones bajas de 25(OH)D en pacientes con infarto de miocardio16, ictus17, insuficiencia cardíaca2, diabetes con enfermedad cardiovascular18 y enfermedad vascular periférica19. Recientemente, se ha analizado la relación entre los factores de riesgo cardiovascular y la concentración sérica de 25(OH)D en los 15.088 sujetos de la cohorte americana del Third National Health and Nutrition Examination Survey. En este estudio transversal, los niveles de 25(OH)D mostraron una relación inversa con la hipertensión, la diabetes, la hipertrigliceridemia y la obesidad20. Otros estudios observacionales han corroborado la relación existente entre la hipertensión y la diabetes con la deficiencia de vitamina D21,22. Además, la deficiencia de vitamina D predispone a la resistencia a la insulina, a la disfunción de la célula pancreática beta23 y al síndrome metabólico23,24. Pittas et al25 describieron que el aporte diario de 800 UI de vitamina D comporta una reducción del riesgo de diabetes tipo 2 del 33% comparado con un aporte inferior a las 400UI de vitamina D. Asimismo, un estudio realizado con 10.366 niños finlandeses que habían recibido 2.000UI de vitamina D al día durante el primer año de vida mostraron un reducción del 78% del riesgo de diabetes tipo 1 durante los 31 años de seguimiento26. Estos hallazgos han sido confirmados por un reciente metaanálisis de 5 estudios observacionales27.
Se ha señalado una correlación entre la deficiencia de vitamina D y la aparición de episodios cardiovasculares graves en los 1.739 participantes del Framingham Offspring Study en prevención primaria28. En este estudio prospectivo se determinaron las concentraciones de 25(OH)D en el momento de su inclusión con un seguimiento medio de 5,4 años. La tasa del objetivo cardiovascular, compuesto por infarto de miocardio mortal y no mortal, isquemia, ictus o insuficiencia cardíaca, fue un 53–80% mayor en los sujetos con hipoavitaminosis D. Además, el incremento del riesgo cardiovascular estuvo magnificado en los hipertensos de dicha cohorte. De forma coetánea, un estudio con varones profesionales de la salud demostró un riesgo doble de infarto de miocardio en los sujetos con deficiencia de vitamina D comparado con aquéllos en el rango deseable29. De forma similar, en un reciente estudio prospectivo se determinaron los niveles de vitamina D en 3.258 adultos alemanes sometidos a un cateterismo cardíaco electivo. Durante un seguimiento medio de 7,7 años, los individuos situados en el cuartil inferior para la concentración sérica basal de 25(OH)D tenían un riesgo ajustado de muerte dos veces superior, principalmente muerte coronaria, con respecto a aquellos situados en el cuartil superior30.
La deficiencia de vitamina D predispone a la regulación al alza del sistema renina-angiotensina-aldosterona, así como a la hipertrofia del ventrículo izquierdo y de las células vasculares musculares lisas31. En el animal de experimentación deficiente en vitamina D se ha documentado un aumento de la incidencia de hipertensión, hipertrofia ventricular izquierda y aterosclerosis32. Los estudios realizados en humanos indican que la 1,25(OH)2D inhibe la síntesis de renina, resultando en una disminución de la presión arterial33. Krause et al34 mostraron que el aumento a la exposición de la radiación UVB en un solárium tres veces por semana durante tres meses se acompaña de un incremento del 180% en los niveles de 25(OH)D con un descenso de 6mmHg de la presión arterial sistólica y diastólica. En un reducido estudio randomizado, controlado con placebo en pacientes con diabetes tipo 2 y niveles basales bajos de 25(OH)D, se constató que la administración de una dosis única de 100.000 UI de vitamina D2 redujo la presión arterial unos 14mmHg de promedio y mejoró de forma significativa la función endotelial35. En el registro del Third National Health and Nutrition Examination Survey, la presión sistólica media fue unos 3mmHg más baja en los individuos del quintil superior de 25(OH)D comparado con los del quintil inferior21.
La activación del sistema renina-angiotensina-aldosterona y del sistema inmune junto con la deficiencia de vitamina D puede provocar efectos deletéreos en pacientes con insuficiencia cardíaca. La relación entre la deficiencia de vitamina D y la frecuencia y la severidad de la insuficiencia cardíaca ha sido analizada en varios estudios36–42, demostrando que los pacientes con insuficiencia cardíaca tienen bajas concentraciones de vitamina D. En el único estudio clínico randomizado que evalúa el efecto de la suplementación con vitamina D (colecalciferol [2.000UI/día]) comparado con placebo en 123 pacientes ambulatorios con insuficiencia cardíaca de grado ii o superior y creatinina inferior a 2mg/dl, se demostró que los suplementos de vitamina D pueden modificar positivamente el perfil de citocinas de los pacientes con insuficiencia cardíaca43. Sin embargo, después de 15 meses de seguimiento no hubo cambios en las curvas de supervivencia, en los marcadores de gravedad de la insuficiencia cardíaca, como la fracción de eyección del ventrículo izquierdo, o en las concentraciones de proteína C reactiva o pro-NT-BNP comparados con el grupo placebo. El tamaño muestral de la población estudiada, el tiempo de seguimiento clínico o la dosis utilizada de vitamina D podrían estar en parte relacionados con la falta de beneficios clínicos obtenidos en este estudio, por lo que deberían tenerse en cuenta en futuras aproximaciones.
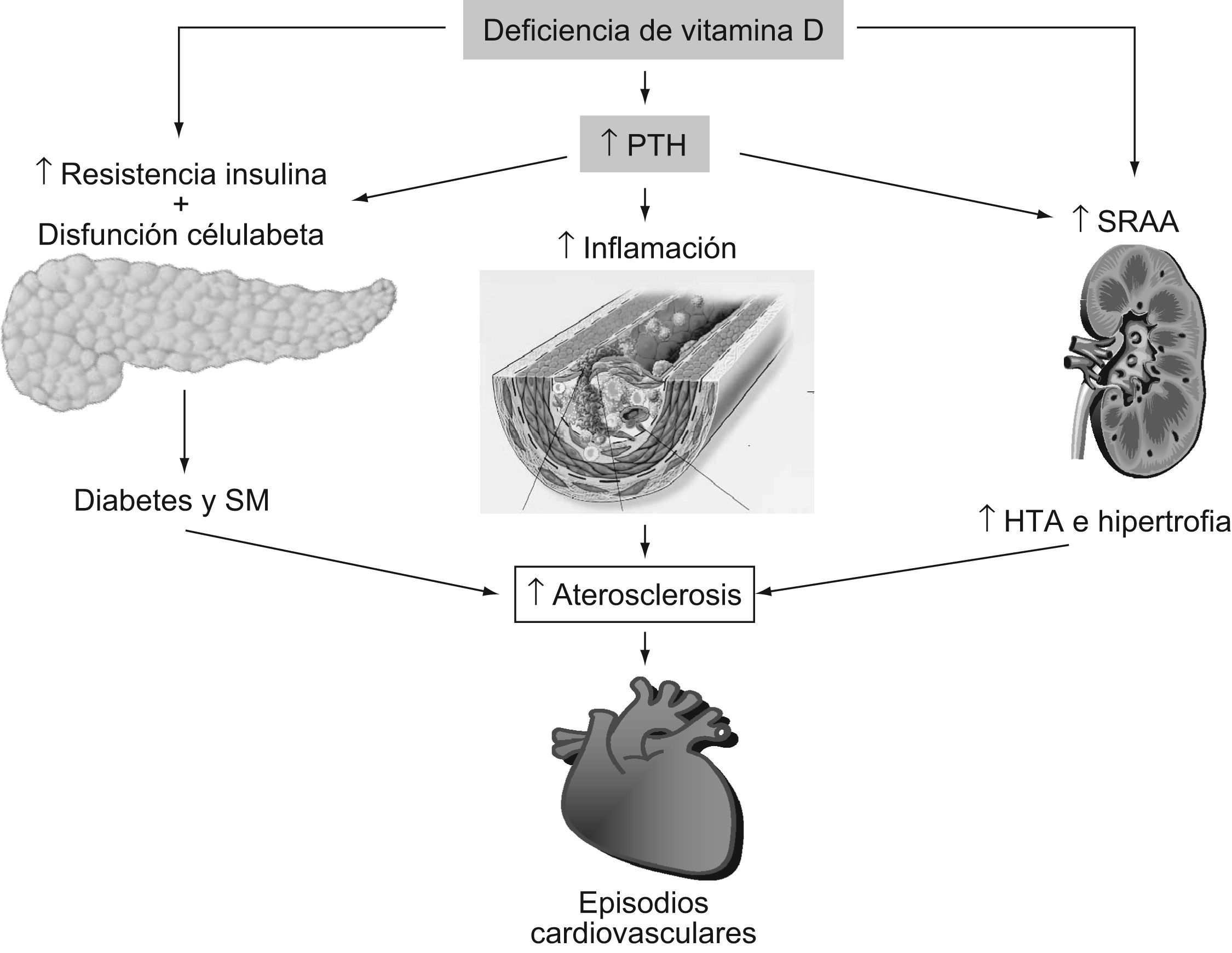
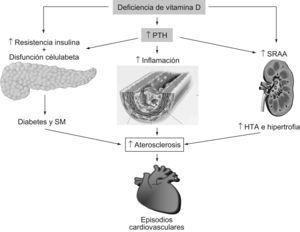
Hiperparatiroidismo y riesgo cardiovascularLa deficiencia crónica de vitamina D causa hiperparatiroidismo secundario y éste puede mediar muchos de los efectos deletéreos cardiovasculares de los niveles inadecuados de vitamina D. El valor umbral para el aumento de la hormona paratiroidea (PTH) es una concentración de 25(OH)D inferior a 30ng/ml. Mayores descensos en la concentración de 25(OH)D comportarán de forma proporcional mayores niveles de PTH con el objeto de mantener la calcemia del organismo. La deficiencia de vitamina D reduce la absorción intestinal de calcio en más del 50%1. El descenso en la concentración de calcio sérico comporta la secreción de la PTH para corregir rápidamente la calcemia a partir de la movilización del calcio del hueso, incrementando la reabsorción tubular renal de calcio y aumentando la producción renal de 1,25(OH)2D.
El impacto del hiperparatiroidismo en la enfermedad cardiovascular quedó patente en el estudio de Vestergaard et al44, que reportaron un descenso próximo al 40% del riesgo relativo de infarto de miocardio, ictus y muerte en los pacientes con hiperparatiroidismo primario a los que se había realizado una paratiroidectomía quirúrgica comparados con los que habían seguido una estrategia conservadora. Estos resultados fueron confirmados en un estudio en pacientes con insuficiencia renal e hiperparatiroidismo secundario (causado por una menor conversión de 25[OH]D a 1,25[OH]2D). En este estudio, los pacientes con PTH mayor o igual a 250pg/ml mostraron un riesgo coronario dos veces superior al de los pacientes con PTH menor de 250pg/ml45. En un reciente estudio observacional se ha demostrado que los individuos ancianos con niveles elevados de PTH presentan una mortalidad dos veces mayor que aquéllos con niveles normales de PTH46.
El aumento de la PTH se asocia a un incremento de la presión arterial47 y de la contractilidad miocárdica, lo que puede conducir a la hipertrofia, la apoptosis y la fibrosis del ventrículo izquierdo y de la célula vascular muscular lisa6. La deficiencia de vitamina D y/o la PTH elevada también predispone a la calcificación de las válvulas cardíacas, el anillo mitral y el miocardio, sobre todo en los pacientes con insuficiencia renal crónica moderada a severa48.
La enfermedad renal crónica se asocia a un marcado incremento del riesgo cardiovascular49, mediado al menos en parte por los inadecuados niveles de vitamina D. La deficiencia de vitamina D se asocia a un aumento de la tasa de mortalidad en la enfermedad renal crónica50 y la reposición de la vitamina D en estos pacientes mejora los objetivos clínicos (fig. 2). Los estudios observacionales en pacientes con enfermedad renal crónica e hiperparatiroidismo han constatado que la administración oral de 1,25(OH)2D3 o calcitriol se asocia a un significativo incremento de la supervivencia51. En un estudio controlado con placebo en 30 pacientes con insuficiencia renal en prediálisis, el tratamiento con 1,25(OH)2D3 mejoró la función diastólica del ventrículo izquierdo52. Los análogos de la vitamina D utilizados en los pacientes que reciben diálisis han mostrado un claro incremento de la supervivencia53.
Los niveles disminuidos de 25(OH)D y aumentados de PTH conllevan un aumento de la inflamación y del riesgo de episodios cardiovasculares47. En este sentido, la deficiencia de vitamina D se acompaña de una mayor inflamación sistémica, documentada por un incremento de la proteína C reactiva y de la interleucina 102. Además, la administración de 1,25(OH)2D a sujetos con deficiencia de vitamina D se acompaña de una regulación a la baja de los marcadores de inflamación y confiere un efecto antiproliferativo43. La síntesis extrarrenal de 1,25(OH)2D se produce por la estimulación de citocinas y es localmente importante en la regulación paracrina del crecimiento, diferenciación y función celular54. Este hecho se puede explicar porque la deficiencia de vitamina D se ha asociado a la diabetes tipo 1, al cáncer y a la esclerosis múltiple55.
Un reciente metaanálisis que incluía a 57.000 individuos de 18 ensayos clínicos randomizados concluyó que un aporte mayor de 500UI de vitamina D al día mejoraba la mortalidad global, en parte debido a la disminución de la mortalidad cardiovascular56. Por otro lado, los datos de eficacia y seguridad cardiovascular para la vitamina D son superiores con respecto a los suplementos de calcio. De hecho, los suplementos de calcio han sido implicados en un incremento del riesgo de episodios cardiovasculares, especialmente en los pacientes con enfermedad renal crónica57,58. Los suplementos de calcio aumentan de forma rápida los niveles séricos de calcio, hecho que puede acelerar la calcificación arterial59. Por el contrario, las concentraciones de vitamina D muestran una relación inversa con el calcio coronario60.
Suplemento de vitamina DHabitualmente, el 95% de los requerimientos de vitamina D proceden de la síntesis en la epidermis mediante la exposición solar y el resto procede de la dieta61. La recomendación americana de aporte diario oral de vitamina D es de 200UI para los individuos menores de 50 años, de 400UI para los comprendidos entre 50–70 años y de 600UI para los mayores de 70 años. Se ha cifrado que un adulto ingiere por término medio unas 230UI de vitamina D al día62. Sin embargo, se ha estimado que son necesarias 1.000–2.000UI para satisfacer las necesidades del organismo para muchos individuos7. Numerosos expertos sugieren incrementar las recomendaciones de vitamina D por lo menos a 800–2.000UI al día, dosis difíciles de alcanzar sin suplementos, especialmente en altas latitudes y áreas de extremo clima invernal. En una revisión reciente se concluye que el límite superior de seguridad para el consumo de vitamina D es de 10.000UI al día63, ya que dosis superiores incrementan el riesgo de formación de litiasis renal, principalmente en pacientes con hipercalciuria absortiva y pacientes con insuficiencia renal terminal en diálisis64.
Las fuentes más potentes de vitamina D son la luz solar o la prescripción de suplementos orales de 50.000UI de vitamina D2 o D3 cada dos semanas1. De entre los alimentos, el pescado graso es el que tiene un mayor contenido de vitamina D31,65, mientras que la leche o el zumo de naranja suplementado contienen alrededor de 100UI de vitamina D. Como norma general, por cada 100UI de vitamina D ingeridas diariamente aumenta la concentración de 25(OH)D en 1ng/ml66,67.
Ante la ausencia de evidencias clínicas basadas en estudios prospectivos, controlados y randomizados que analicen la efectividad de los suplementos de vitamina D en la prevención y el tratamiento de la enfermedad cardiovascular, el papel de la vitamina D y sus metabolitos en el manejo de la enfermedad cardíaca coronaria permanece incierto. El cribado y la suplementación no deben llevarse a cabo de forma generalizada, pero pueden ser de utilidad en determinadas poblaciones. Así, por ejemplo, en los pacientes con varios factores de riesgo para la deficiencia de vitamina D (tabla 2) y que presentan HTA de difícil control, o insuficiencia cardíaca o que permanecen sintomáticos a pesar de recibir la estrategia terapéutica más adecuada deberá evaluarse de forma razonable su situación con respecto a la vitamina D, y aquéllos con una concentración sérica de 25(OH)D inferior a 20ng/ml deberán ser considerados para suplementación.
Los beneficios sobre la salud mineral ósea, junto con un aceptable perfil de seguridad, fácil accesibilidad y bajos costes, hacen que los suplementos de vitamina D sean una opción razonable para pacientes seleccionados, especialmente en aquéllos en los que el tratamiento farmacológico tradicional es insuficiente. En los pacientes en situación de riesgo para la osteoporosis, la elección de iniciar el tratamiento con vitamina D (y calcio) para la prevención de la enfermedad cardiovascular es mucho más fácil.
Cando esté indicado, el tratamiento debería iniciarse con 50.000UI de vitamina D2 o D3 semanales durante un período de 8–12 semanas. Una vez completada la fase de reposición inicial, la terapia de mantenimiento debe proseguir con una de las 3 pautas siguientes: 50.000UI de vitamina D2 o D3 cada dos semanas; 1.000–2.000UI de vitamina D3 diaria, y exposición a la luz solar de 5–10min entre las 10–15h para la población de raza blanca.
ConclusionesLa deficiencia de vitamina D es muy prevalente y está presente en el 50% de los adultos jóvenes y los niños. Las evidencias experimentales sugieren que su deficiencia ejerce efectos adversos en el sistema cardiovascular, y los estudios observacionales y epidemiológicos demuestran la existencia de una clara relación entre la deficiencia de la vitamina D y la enfermedad cardiovascular. No sería justo dejar de mencionar aquí que, dada la naturaleza de la mayor parte de los estudios realizados, los hallazgos descritos representan sólo asociaciones y no implican causalidad. Además, existe la posibilidad de que los pacientes con enfermedad cardiovascular estén más debilitados, presenten una menor exposición a la luz solar y, en consecuencia, tengan concentraciones inferiores de vitamina D. Un limitado número de estudios sugiere que el incremento de los niveles de 25(OH)D puede acompañarse de beneficios clínicos en los pacientes con insuficiencia cardíaca e HTA. La suplementación con vitamina D a las dosis utilizadas es segura y bien tolerada. En la actualidad, la determinación de la vitamina D y su suplementación no deben efectuarse de forma generalizada en la práctica clínica, pero pueden ser de utilidad en los pacientes en los que la intervención terapéutica es insuficiente. Por todo ello, futuros estudios prospectivos deberán determinar si la corrección de esta situación puede contribuir a prevenir la enfermedad cardiovascular.