Múltiples estudios han revelado una alta prevalencia de patología cardiovascular en pacientes con enfermedad pulmonar obstructiva crónica (EPOC). El objetivo de este estudio ha sido analizar la prevalencia de factores de riesgo y comorbilidad cardiovascular en una muestra de pacientes canarios diagnosticados de EPOC y compararla con datos procedentes de la población general de Canarias.
Pacientes y métodosEstudio trasversal en 300 pacientes con EPOC y en 524 sujetos del grupo control sin patología respiratoria. Los pacientes fueron seleccionados según criterios de inclusión de las consultas ambulatorias de Neumología, mientras que los grupos control procedían de la población general adulta. Se registró información referente a: edad, sexo, hábito tabáquico, pruebas de función pulmonar y comorbilidad cardiovascular. Se compararon mediante análisis bivariado las dos muestras en cuanto al riesgo cardiovascular y, mediante modelos de regresión logística, se estimaron los riesgos en relación con la morbilidad cardiovascular de los pacientes con EPOC sobre la del grupo control.
ResultadosLos pacientes con EPOC presentaron una elevada prevalencia de hipertensión arterial (72%), dislipidemia (73%), obesidad (41%), diabetes tipo 2 (39%) y síndrome apnea-hipopnea del sueño (30%) desde estadios leves de la enfermedad (GOLD 2009). La prevalencia de arritmia cardíaca fue del 22%, la de cardiopatía isquémica del 16%, la de insuficiencia cardíaca del 16%, la de enfermedad vascular periférica del 12% y la de enfermedad cerebrovascular del 8%. Respecto al grupo control, los pacientes con EPOC presentaban un mayor riesgo de tener dislipidemia (OR 3,24; IC del 95%: 2,21-4,75), diabetes tipo 2 (OR 1,52; IC del 95%: 1,01-2,28) y cardiopatía isquémica (OR 2,34; IC del 95%: 1,22-4,49). En el caso de la dislipidemia, se obtuvo un incremento del riesgo cuando se ajustó por edad, sexo y consumo de tabaco acumulado (OR 5,04; IC del 95%:2,36-10,74).
ConclusionesLos pacientes con EPOC residentes en Canarias tienen una alta prevalencia de hipertensión arterial, dislipidemia, cardiopatía isquémica y arritmia cardíaca. Frente a población general, los pacientes con EPOC presentan un importante incremento en el riesgo de presentar dislipidemia.
Numerous studies have shown a high prevalence of cardiovascular disease in patients with chronic obstructive pulmonary disease (COPD). The aim of this study was to analyse the prevalence of cardiovascular risk factors and comorbidity in a Canary Islands population diagnosed with COPD, and compared it with data from the general population.
Patients and methodsA cross-sectional study was carried out in 300 patients with COPD and 524 subjects without respiratory disease (control group). The two groups were compared using standard bivariate methods. Logistic regression models were used to estimate the cardiovascular risks in COPD patients compared to control group.
ResultsPatients with COPD showed a high prevalence of hypertension (72%), dyslipidaemia (73%), obesity (41%), diabetes type 2 (39%), and sleep apnoea syndrome (30%) from mild stages of the disease (GOLD 2009). There was a 22% prevalence of cardiac arrhythmia, 16% of ischaemic heart disease, 16% heart failure, 12% peripheral vascular disease, and 8% cerebrovascular disease. Compared to the control group, patients with COPD had a higher risk of dyslipidaemia (OR 3.24, 95% CI; 2.21-4.75), diabetes type 2 (OR 1.52, 95% CI; 1.01-2,28), and ischaemic heart disease (OR 2.34, 95% CI; 1.22-4.49). In the case of dyslipidaemia, an increased risk was obtained when adjusted for age, gender, and consumption of tobacco (OR 5.04, 95% CI; 2.36-10.74).
ConclusionsPatients with COPD resident in the Canary Islands have a high prevalence of hypertension, dyslipidaemia, ischaemic heart disease, and cardiac arrhythmia. Compared to general population, patients with COPD have a significant increase in the risk of dyslipidaemia.
La enfermedad pulmonar obstructiva crónica (EPOC) constituye una de las principales causas de mortalidad en los países desarrollados1,2. Diversos estudios epidemiológicos de casos y grupo control han mostrado como los pacientes con EPOC presentan un incremento de los factores clásicos de riesgo cardiovascular, como son la obesidad, la diabetes tipo 2 (DT2), la hipertensión arterial (HTA) o el síndrome metabólico3-15, lo que favorece que una elevada proporción de estos pacientes, en especial las formas menos graves de la enfermedad, fallezcan por un evento cardiovascular16-18. Centrándonos en población española, el estudio CONSISTE describe una mayor prevalencia de estos factores en pacientes con EPOC respecto a la población general, así como un aumento significativo de la presencia de cardiopatía isquémica, enfermedad cerebrovascular y enfermedad vascular periférica19.
Por otro lado, datos recientes aportados por una cohorte de población general muestran cómo la población canaria presenta un perfil de riesgo cardiovascular desfavorable, registrando las mayores tasas de obesidad, DT2, dislipidemia e HTA de España en población activa por debajo de los 65 años20-23. Dado este panorama, es de interés conocer la prevalencia de factores de riesgo cardiovascular en pacientes con EPOC residentes en las islas cuya situación no ha sido evaluada hasta la fecha. El objetivo de este estudio es analizar la prevalencia de los factores de riesgo y enfermedad cardiovascular en una muestra de pacientes diagnosticados de EPOC en las Islas Canarias, tanto de forma global como por gravedad de la enfermedad según Global Obstructive Lung Disease (GOLD) 2009 y categorías según GOLD 2011. De forma secundaria, la morbilidad detectada en estos pacientes será comparada con la de una muestra de población general canaria.
Pacientes y métodosEstudio observacional transversal en una cohorte de pacientes con EPOC (n = 300) y una muestra de adultos sin enfermedad respiratoria (n = 524) procedente de la cohorte del CDC de Canarias20. Los 300 pacientes fueron incluidos desde las consultas ambulatorias de Neumología del Área de Salud de Tenerife, en concreto zona sur y metropolitana, entre enero del 2012 y diciembre del 2015. Todos ellos habían sido diagnosticados previamente de EPOC (códigos CIE10: J44-J44.9) y cumplían los siguientes criterios de inclusión: edad mayor de 40 años, fumador activo o exfumador de más de 10 paquetes-año, relación volumen espiratorio forzado en el primer segundo (FEV1)/capacidad vital forzada (FVC) menor del 70% tras la administración de salbutamol, seguimiento previo por el neumólogo durante al menos 6 meses, así como capacidad para entender el estudio y cumplimentar los procedimientos necesarios. Los criterios de exclusión considerados fueron la presencia de enfermedad respiratoria crónica distinta de la EPOC. La inclusión de los pacientes en el estudio se hizo por parte de los especialistas en Neumología que colaboraron en el mismo, de manera consecutiva según el orden de asistencia a consulta sin otro criterio de selección que los derivados de los antes referidos como de inclusión y exclusión. Se recogió información de cada paciente desde su historia clínica informatizada (HCI) y a partir de una entrevista personal con su neumólogo: edad, sexo, hábito tabáquico (fumador o exfumador), así como intensidad del mismo a través del índice paquetes-año (IPA), peso (kg), talla (m), factores de riesgo cardiovascular asociados: HTA, DT2, dislipidemia, síndrome de apnea-hipopnea del sueño (SAHS) y obesidad; presencia de enfermedad cardiovascular como arritmia, cardiopatía isquémica, insuficiencia cardíaca congestiva, accidente cerebrovascular, arteriopatía periférica y enfermedad renal crónica; disnea evaluada a través de la escala de Medical Research Council modificada (mMRC), número de exacerbaciones en el último año e índice de comorbilidad de Charlson. Se registraron asimismo los resultados de las pruebas de función pulmonar y se estratificó a los pacientes de acuerdo con los 4 grados de gravedad recogidos en la guía GOLD 2009 y según categorías de la GOLD 2011. Por protocolo, todos los pacientes tenían un seguimiento previo de al menos de 6 meses, por lo que todos los datos relacionados con el estudio se encontraban recogidos en la historia clínica de los centros participantes, aunque se confirmaban en el momento en que el paciente se incorporaba al estudio. Se exigía que el diagnóstico de EPOC estuviese confirmado mediante pruebas de función pulmonar que permitiesen la clasificación. Para el diagnóstico de factores de riesgo y/o comorbilidad se utilizó lo que estuviera registrado en la HCI por cada uno de los médicos participantes.
La muestra procedente de la cohorte del «CDC de Canarias» (n=524) fue seleccionada mediante los siguientes criterios de inclusión: edad mayor de 40 años, ausencia de EPOC o cualquier otra enfermedad respiratoria. Esta cohorte fue reclutada entre los años 2000 y 2005 de entre la población general adulta de Canarias; brevemente, a cada participante se le realizó una exploración antropométrica y de presión arterial, una bioquímica que incluyó perfil lipídico y glucémico, y un extenso cuestionario administrado que incluía información acerca de antecedentes personales y familiares de factores de riesgo cardiovascular. Toda esta información se puede consultar en: http://www.cdcdecanarias.org/. Todos ellos residían en zonas de Tenerife o de otras islas de la provincia y estaban adscritos al Hospital Universitario Nuestra Señora de la Candelaria (HUNSC), el cual es el mismo hospital de referencia de los pacientes con EPOC del estudio.
Este estudio fue previamente presentado y aprobado por el Comité de Bioética del HUNSC.
Análisis estadísticoSe realizó un análisis descriptivo de todas las variables incluidas en el estudio. Las variables cualitativas se resumieron como porcentajes e IC del 95%, mientras que las cuantitativas como medias±desviaciones típicas. Para la comparación de medias se utilizó el test de la t de Student o una ANOVA cuando se compararon más de 2 grupos. Las proporciones fueron comparadas mediante la prueba de la chi-cuadrado. Para la estimación de riesgos de los pacientes sobre el grupo control se utilizaron modelos de regresión logística, donde la variable dependiente fue cada una las variables consideradas de riesgo cardiovascular; los modelos se ajustaron por edad y sexo en un primer momento y por edad, sexo e IPA en modelos finales. Los análisis se realizaron con el paquete estadístico SPSS v2.0 y en todos los casos se consideraron significativas las diferencias cuyo p valor fue inferior a 0,05.
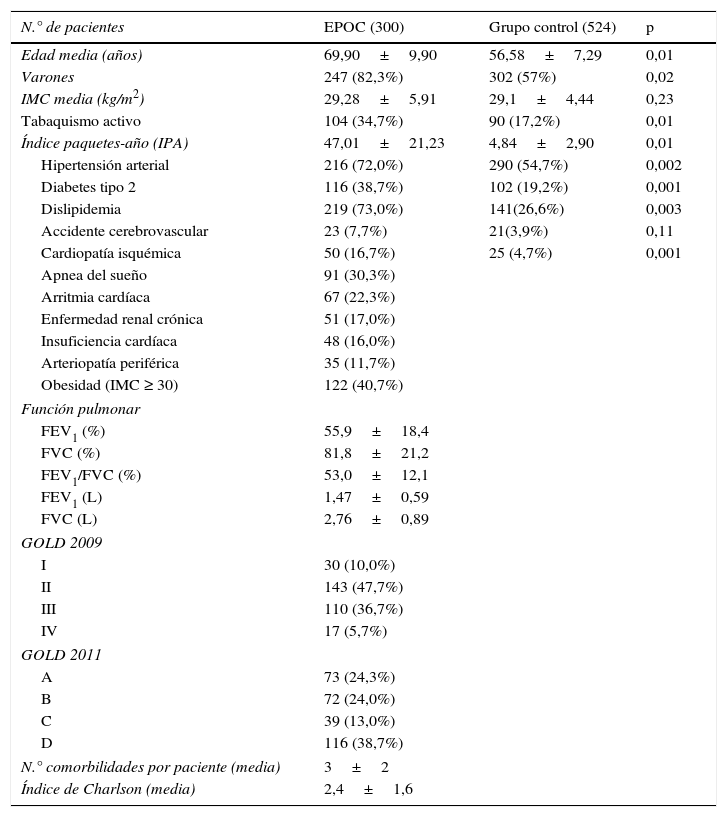
ResultadosSe incluyó a 300 pacientes con EPOC y 524 sujetos del grupo control sin enfermedad respiratoria. En la tabla 1 se describen las características de los pacientes con EPOC. Se trata de pacientes con una edad media de casi 70 años, mayormente hombres, con una alta prevalencia de obesidad y siendo más de un tercio de nuestra muestra fumadores activos. Atendiendo a la clasificación de la GOLD 2009, 30 (10%) eran catalogados de GOLD I, 143 (47,7%) de GOLD II, 110 (36,7%) de GOLD III y 17 (5,7%) de GOLD IV. Según las categorías de la GOLD 2011, 73 (24,3%) eran etiquetados de GOLD A, 72 (24%) de GOLD B, 39 (13%) de GOLD C y 116 (38,7%) de GOLD D.
Características de los pacientes EPOC y grupo control en cuanto a perfil de riesgo cardiovascular
| N.° de pacientes | EPOC (300) | Grupo control (524) | p |
|---|---|---|---|
| Edad media (años) | 69,90±9,90 | 56,58±7,29 | 0,01 |
| Varones | 247 (82,3%) | 302 (57%) | 0,02 |
| IMC media (kg/m2) | 29,28±5,91 | 29,1±4,44 | 0,23 |
| Tabaquismo activo | 104 (34,7%) | 90 (17,2%) | 0,01 |
| Índice paquetes-año (IPA) | 47,01±21,23 | 4,84±2,90 | 0,01 |
| Hipertensión arterial | 216 (72,0%) | 290 (54,7%) | 0,002 |
| Diabetes tipo 2 | 116 (38,7%) | 102 (19,2%) | 0,001 |
| Dislipidemia | 219 (73,0%) | 141(26,6%) | 0,003 |
| Accidente cerebrovascular | 23 (7,7%) | 21(3,9%) | 0,11 |
| Cardiopatía isquémica | 50 (16,7%) | 25 (4,7%) | 0,001 |
| Apnea del sueño | 91 (30,3%) | ||
| Arritmia cardíaca | 67 (22,3%) | ||
| Enfermedad renal crónica | 51 (17,0%) | ||
| Insuficiencia cardíaca | 48 (16,0%) | ||
| Arteriopatía periférica | 35 (11,7%) | ||
| Obesidad (IMC ≥ 30) | 122 (40,7%) | ||
| Función pulmonar | |||
| FEV1 (%) | 55,9±18,4 | ||
| FVC (%) | 81,8±21,2 | ||
| FEV1/FVC (%) | 53,0±12,1 | ||
| FEV1 (L) | 1,47±0,59 | ||
| FVC (L) | 2,76±0,89 | ||
| GOLD 2009 | |||
| I | 30 (10,0%) | ||
| II | 143 (47,7%) | ||
| III | 110 (36,7%) | ||
| IV | 17 (5,7%) | ||
| GOLD 2011 | |||
| A | 73 (24,3%) | ||
| B | 72 (24,0%) | ||
| C | 39 (13,0%) | ||
| D | 116 (38,7%) | ||
| N.° comorbilidades por paciente (media) | 3±2 | ||
| Índice de Charlson (media) | 2,4±1,6 | ||
Valores expresados como número de pacientes (porcentaje) o media±desviación estándar.
FEV1: volumen espiratorio forzado en el primer segundo; FVC: capacidad vital forzada; GOLD: Global Initiative on Obstructive Lung Disease; IMC: índice de masa corporal; N.°: número.
En lo que respecta al perfil cardiovascular, nuestros pacientes con EPOC presentan una alta tasa de dislipidemia, HTA, DT2 y SAHS; en lo referente a la enfermedad cardiovascular, se encontró una alta prevalencia de cardiopatía isquémica, arritmia cardíaca e insuficiencia cardíaca. El número medio de comorbilidades cardiovasculares por paciente fue de 3±2 (tabla 1).
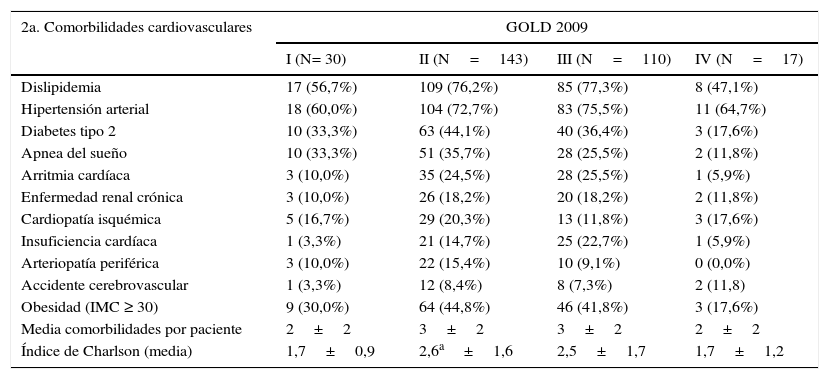
Al estratificar a los pacientes en función de la gravedad de la enfermedad según GOLD 2009, no se encontraron diferencias significativas entre los 4 grupos en lo referente a los factores de riesgo cardiovascular (tabla 2a). En cambio, al estratificar según las categorías GOLD 2011, sí que encontramos diferencias en lo que respecta a la prevalencia de HTA y SAHS, siendo más frecuente en los grupo B y D (tabla 2b). Respecto a la prevalencia de enfermedad cardiovascular, no hubo diferencias significativas entre los distintos grupos de gravedad según GOLD 2009 (tabla 2a), a diferencia de la clasificación de la GOLD 2011, donde la diferencia entre grupos era relevante en los grupos B y D (tabla 2b), los cuales, además, presentaron de forma significativa un mayor número de comorbilidades.
| 2a. Comorbilidades cardiovasculares | GOLD 2009 | |||
|---|---|---|---|---|
| I (N= 30) | II (N=143) | III (N=110) | IV (N=17) | |
| Dislipidemia | 17 (56,7%) | 109 (76,2%) | 85 (77,3%) | 8 (47,1%) |
| Hipertensión arterial | 18 (60,0%) | 104 (72,7%) | 83 (75,5%) | 11 (64,7%) |
| Diabetes tipo 2 | 10 (33,3%) | 63 (44,1%) | 40 (36,4%) | 3 (17,6%) |
| Apnea del sueño | 10 (33,3%) | 51 (35,7%) | 28 (25,5%) | 2 (11,8%) |
| Arritmia cardíaca | 3 (10,0%) | 35 (24,5%) | 28 (25,5%) | 1 (5,9%) |
| Enfermedad renal crónica | 3 (10,0%) | 26 (18,2%) | 20 (18,2%) | 2 (11,8%) |
| Cardiopatía isquémica | 5 (16,7%) | 29 (20,3%) | 13 (11,8%) | 3 (17,6%) |
| Insuficiencia cardíaca | 1 (3,3%) | 21 (14,7%) | 25 (22,7%) | 1 (5,9%) |
| Arteriopatía periférica | 3 (10,0%) | 22 (15,4%) | 10 (9,1%) | 0 (0,0%) |
| Accidente cerebrovascular | 1 (3,3%) | 12 (8,4%) | 8 (7,3%) | 2 (11,8) |
| Obesidad (IMC ≥ 30) | 9 (30,0%) | 64 (44,8%) | 46 (41,8%) | 3 (17,6%) |
| Media comorbilidades por paciente | 2±2 | 3±2 | 3±2 | 2±2 |
| Índice de Charlson (media) | 1,7±0,9 | 2,6a±1,6 | 2,5±1,7 | 1,7±1,2 |
| 2b. Comorbilidades cardiovasculares | GOLD 2011 | |||
|---|---|---|---|---|
| A (N=73) | B (N=72) | C (N=39) | D (N=116) | |
| Dislipidemia | 46 (63,0%) | 58 (80,6%) | 30 (76,9%) | 85 (73,3%) |
| Hipertensión arterial | 41 (56,2%) | 60 (83,3%)b | 26 (66,7%) | 89 (76,7%)b |
| Diabetes tipo 2 | 23 (31,5%) | 36 (50,0%) | 14 (35,9%) | 43 (37,1%) |
| Apnea del sueño | 27 (37,0%) | 29 (40,3%)c | 6 (15,4%) | 29 (25,0%) |
| Arritmia cardíaca | 7 (9,6%) | 23 (31,9%)b | 6 (15,4%) | 31 (26,7%)b |
| Enfermedad renal crónica | 6 (8,2%) | 18 (25,0%)b | 4 (10,3%) | 23 (19,8%) |
| Cardiopatía isquémica | 5 (6,8%) | 23 (31,9%)b,c | 1 (2,6%) | 21 (18,1%) |
| Insuficiencia cardíaca | 6 (8,2%) | 12 (16,7%) | 3 (7,7%) | 27(23,3%)b |
| Arteriopatía periférica | 4 (5,5%) | 17 (23,6%)b | 2 (5,1%) | 12 (10,3%) |
| Accidente cerebrovascular | 2 (2,7%) | 6 (8,3%) | 1 (2,6%) | 14 (12,1%) |
| Obesidad (IMC ≥ 30) | 29 (39,7%) | 38 (52,8%) | 15 (38,5%) | 40 (34,5%) |
| Media de comorbilidades por paciente | 2±2 | 4±2b,c | 2±2 | 3±2b |
| Índice de Charlson (media) | 1,9±1,3 | 2,8±1,5b,c | 1,8±1,2 | 2,6±1,8b,c |
Valores expresados como número de pacientes (porcentaje).
IMC: índice de masa corporal; N.°: número.
El análisis comparativo entre el grupo EPOC y el grupo control (tabla 1) refleja que en el primero había un mayor número de varones y con una edad promedio superior. Los pacientes con EPOC presentaron una mayor prevalencia de HTA, DT2, dislipidemia y cardiopatía isquémica, siendo estas diferencias significativas. Sin embargo, no se detectaron diferencias en cuanto a la presencia de obesidad o accidente cerebrovascular.
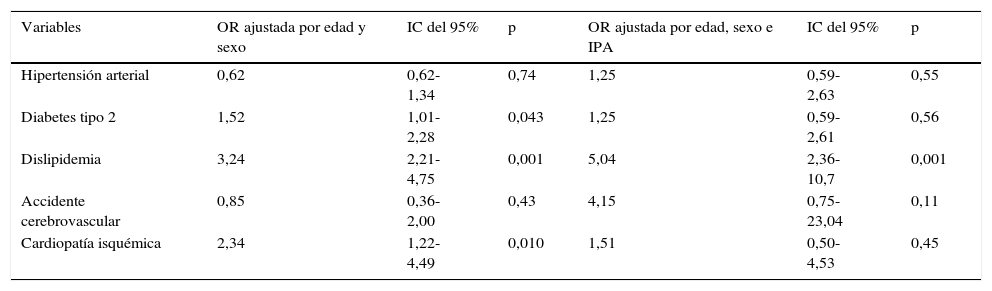
La estimación de riesgos de los pacientes con EPOC frente al grupo control en relación con las enfermedades cardiovasculares y los factores de riesgo analizados se muestra en la tabla 3. En el modelo de regresión logística, tras ajustar por sexo y edad se detectó que los pacientes con EPOC tenían 3 veces más riesgo de presentar dislipidemia (OR = 3,24; IC del 95%: 2,21-4,75), 2 veces más riesgo para la cardiopatía isquémica (OR 2,34; IC del 95%: 1,22-4,49) y un 50% más de riesgo de padecer DT2 (OR=1,52; IC del 95%:1,01-2,28) respecto a población general del archipiélago. No se detectaron diferencias en lo que respecta al riesgo de HTA o accidente cerebrovascular. Cuando los modelos fueron ajustados además por el IPA, se incrementó el riesgo de presentar dislipidemia entre los pacientes frente a los del grupo control (OR=5,04; IC del 95%:2,36-10,74), mientras que para el resto de las variables los resultados no fueron significativos.
Modelos de regresión logística para la estimación de riesgos de los casos de EPOC vs. grupo control en relación con el desarrollo de enfermedades cardiovasculares
| Variables | OR ajustada por edad y sexo | IC del 95% | p | OR ajustada por edad, sexo e IPA | IC del 95% | p |
|---|---|---|---|---|---|---|
| Hipertensión arterial | 0,62 | 0,62-1,34 | 0,74 | 1,25 | 0,59-2,63 | 0,55 |
| Diabetes tipo 2 | 1,52 | 1,01- 2,28 | 0,043 | 1,25 | 0,59-2,61 | 0,56 |
| Dislipidemia | 3,24 | 2,21- 4,75 | 0,001 | 5,04 | 2,36-10,7 | 0,001 |
| Accidente cerebrovascular | 0,85 | 0,36- 2,00 | 0,43 | 4,15 | 0,75-23,04 | 0,11 |
| Cardiopatía isquémica | 2,34 | 1,22- 4,49 | 0,010 | 1,51 | 0,50-4,53 | 0,45 |
Para la estimación de riesgos (OR) se tomó como categoría de riesgo el ser un paciente con EPOC frente a la de referencia (grupo control).
IPA: índice paquetes-año.
Nuestros resultados concluyen que los pacientes con EPOC residentes en una de las provincias de las Islas Canarias muestran una alta prevalencia de patología cardiovascular incluso desde los estadios más precoces de la enfermedad. Frente a población general del archipiélago, los pacientes con EPOC llegan incluso a quintuplicar el riesgo de presentar dislipidemia.
Si nos centramos en los factores de riesgo cardiovascular, la prevalencia en nuestra muestra es superior a la reseñada en estudios de similares características realizados en Europa, Estados Unidos o Latinoamérica, haciendo especial hincapié en una mayor tasa de HTA, dislipidemia y obesidad24-27. En lo que respecta a población norteamericana, Barr et al. describen en su artículo que hasta el 57% de los pacientes con EPOC eran hipertensos, el 49% dislipidémicos y el 26% diabéticos, cifras inferiores a las objetivadas en nuestra población24. Comparando con estudios realizados en población española, nuestra muestra presenta una prevalencia de HTA, dislipidemia y obesidad superior a lo obtenido en el estudio CONSISTE, el cual describe cifras para dichos factores del 51,8, el 48,3 y el 35,2% respectivamente19. Sin embargo, la prevalencia de DT2 en nuestra cohorte no fue superior a la establecida en pacientes de la península ibérica.
En lo referente a la enfermedad cardiovascular, es destacable su alta prevalencia en pacientes con EPOC9,10,19,28,29. En nuestro estudio es llamativa la alta tasa de arritmia cardíaca y de cardiopatía isquémica, incluso desde los estadios más leves de la enfermedad. Dichos resultados estarían en concordancia con la evidencia epidemiológica más reciente, en la cual se destaca la importancia de la inflamación sistémica en la patogénesis de la arteriosclerosis, especialmente en pacientes con EPOC30-33, en donde en situación de estabilidad se describe un incremento de los niveles de PCR, fibrinógeno o LDL oxidada. Además, el índice de comorbilidad de Charlson mostró valores de 2,6±1,6 en el estadio ii de la GOLD 2009, cifras similares a las descritas en el estudio ECCO (2,7±2,0), en el cual la población con EPOC mostraba un mayor grado de obstrucción al flujo aéreo (estadio iii de la GOLD 2009)34. Todo lo anterior sitúa a los pacientes con EPOC estudiados en un panorama clínico desfavorable y con ello una previsible menor esperanza de vida, incluso desde los estadios más precoces de la enfermedad.
Por otro lado, estudios epidemiológicos realizados en las Islas Canarias muestran cómo la población del archipiélago es una población sobrealimentada, con una alta tasa de sedentarismo, lo que cual favorece el desarrollo de obesidad20 y con ello un previsible incremento en el riesgo de desarrollar SAHS. Recientemente, Soler et al. han establecido que hasta el 65% de los pacientes con EPOC con obstrucción al flujo aéreo moderada-grave muestran un índice de apnea-hipopnea superior a 535. Es probable que la prevalencia detectada en nuestra muestra se encuentre infraestimada por aquellos sujetos que no presentan excesiva somnolencia diurna, en los cuales la ausencia de tratamiento podría influir en el desarrollo de la patología cardiovascular36. Por otro lado, la prevalencia de enfermedad cerebrovascular o arteriopatía periférica fueron discretamente inferiores a lo descrito en pacientes con EPOC de la península ibérica19.
Evidentemente, esta mayor morbilidad cardiovascular descrita en los pacientes con EPOC podría obedecer simplemente a lo descrito para la población general de Canarias. Al comparar a los pacientes con la población general de la que provenían, en los primeros se encontró una mayor prevalencia de enfermedades cardiovasculares y factores de riesgo, aunque también entre ellos había más hombres y eran más viejos, condiciones ambas que podrían justificar esas diferencias. Sin embargo, cuando se ajustaron modelos multivariantes por edad y sexo, los pacientes con EPOC mantuvieron ese exceso de riesgo frente a los del grupo control. Dicho incremento de riesgo fue especialmente elevado en el caso de la dislipidemia, el cual incluso fue superior tras ser ajustado por el consumo de tabaco. Esto podría ser debido a que los pacientes con EPOC eran más fumadores y presentaban un mayor consumo de este. En cualquier caso, este hallazgo podría indicar que en los pacientes con EPOC el tabaco desempeña un papel fundamental en el perfil aterogénico al margen de que exista en esta enfermedad un estado proinflamatorio subyacente que podría favorecer alteraciones en las fracciones lipídicas. En este sentido, diversos estudios describen como los pacientes con EPOC presentan un incremento tanto en los niveles de triglicéridos como de HDL frente a población control, aunque su implicación en el desarrollo de eventos cardiovasculares en estos pacientes es una cuestión a debate33,37.
Nuestro estudio presenta varias limitaciones. La primera viene dada por el localismo y el tamaño muestral estudiado. Evidentemente, una muestra mayor hubiera arrojado diferencias que no pudieron ser detectadas de forma significativa en nuestro caso. Además, los pacientes fueron reclutados de consultas ambulatorias pertenecientes a un mismo hospital, por lo que sería de interés el reclutar una muestra mayor de todas las islas, representativa de los pacientes con EPOC del archipiélago. En segundo lugar, los sujetos seleccionados como grupo control no disponían de espirometría forzada. Si bien podría generar un sesgo de información que debemos valorar con cautela, el bajo grado de tabaquismo, unido a la escasa exposición medida a través del IPA, nos permiten asumir de forma razonable que dichas personas no padecían de EPOC, tal como se recogió en la entrevista de salud. Aparte de esto, el grupo de pacientes con EPOC y el grupo control no son coetáneos, lo que podría suponer una variación en las prevalencias encontradas. Cabría esperar que si se midieran ahora esas prevalencias en el grupo control estarían más elevadas. Aun así, consideramos que la diferencia detectada en la dislipidemia en los pacientes EPOC frente a la del grupo control se mantendría, quizás, algo más atenuada. Se podría haber incurrido en otro sesgo de información debido al registro de las variables desde la historia clínica de los pacientes, si bien hay que considerar la estandarización actual de los criterios diagnósticos que minimiza la diferencia de criterios entre los estudios consultados. En último lugar, se debe comentar que no fue posible obtener toda la información necesaria para poder calcular el índice de comorbilidad de Charlson en el grupo control, ya que varias de las variables necesarias no se encontraban registradas en la base de datos de la cohorte del CDC de Canarias; esto evitó que se pudiera comparar este índice entre ambos grupos.
Por otro lado, una de las fortalezas de nuestro estudio es en lo que respecta a los grados de gravedad de la EPOC, en donde debemos resaltar que las formas más leves de la enfermedad (estadios i y ii de la GOLD 2009) suponen el 57% de la muestra, lo que evidentemente incluye a pacientes que incluso pudieran estar tratados en Atención Primaria y en los que la comorbilidad cardiovascular detectada es incluso más relevante. Otro dato a destacar es que este es el primer estudio realizado en pacientes con EPOC del archipiélago canario que evalúa la prevalencia de la comorbilidad cardiovascular. Merece especial atención el estudio del perfil lipídico y aterogénico en estos pacientes con el fin de establecer asociaciones más claras entre esta enfermedad y el incremento del riesgo cardiovascular de la misma.
En conclusión, nuestros datos muestran que los pacientes con EPOC residentes en el archipiélago presentan una alta prevalencia de patología cardiovascular, incluso desde los estadios más precoces de la enfermedad, debiendo prestar especial atención al desarrollo de eventos coronarios así como de arritmia cardíaca, lo que incrementa la complejidad en su manejo.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningu¿n conflicto de interés relacionado directa o indirectamente con el contenido del manuscrito.