Los pacientes migrantes que llegan a España a menudo proceden de países donde no existe acceso universal a la sanidad. Aunque la prevalencia de hipertensión arterial (HTA) es menor en África occidental que en España, existe una mayor prevalencia de HTA enmascarada debido a la ausencia de cribados de salud. Esto también puede producir que no se diagnostiquen a los pacientes con HTA secundaria. Presentamos el caso de un varón senegalés de 36 años, sin antecedentes patológicos conocidos, residente desde hacía un año en España, que debutó con una emergencia hipertensiva. En el momento del diagnóstico, el paciente presentaba daño grave de órgano diana (cardiopatía hipertensiva, retinopatía hipertensiva). Tras el estudio, se le diagnosticó hipertensión arterial secundaria a malformación de la arteria renal. Después de realizar la angioplastia, la presión arterial se normalizó y, a los 18 meses, el daño a los órganos diana se había reducido.
Migrant patients arriving in Spain often come from countries where there is no universal access to healthcare. Although the prevalence of arterial hypertension (HTN) is lower in West Africa than in Spain, there is a higher prevalence of masked HT due to the absence of health screening. Furthermore, patients with secondary hypertension may not be diagnosed. We present the case of a 36-year-old Senegalese man, with no known pathological history, resident for a year in Spain, who debuted with a hypertensive emergency. At the time of diagnosis, the patient had severe end-organ damage (hypertensive heart disease, hypertensive retinopathy). After the study, he was diagnosed with arterial hypertension secondary to malformation of the renal artery. After performing angioplasty, blood pressure normalized and, at 18 months, target organ damage had reduced. Migrants who arrive in our country must be incorporated into health screening systems to diagnose and treat possible unknown pathologies. In our case, the clue to secondary hypertension was the development of resistant hypertension with target organ damage in a young subject.
Existen varios signos que deben hacer sospechar la presencia de hipertensión arterial secundaria. Entre ellas destaca la hipertensión arterial en pacientes jóvenes (generalmente menores de 30 años), la hipertensión arterial severa o la hipertensión arterial con lesión precoz de órgano diana1. Aunque los criterios para el cribado de hipertensión arterial secundaria están bien establecidos en los países desarrollados, esta situación no es la misma en algunos países en vías de desarrollo. Esta situación se evidencia en nuestro medio con los pacientes que migran a nuestro país.
La enfermedad renovascular es una causa importante y potencialmente corregible de hipertensión secundaria. La frecuencia con la que se presenta es variable, pero parece representar menos del 1% de los casos de hipertensión arterial moderada y severa2. La afectación de las arterias renales puede ser secundaria a enfermedad aterosclerótica, vasculitis o malformaciones vasculares, entre otras causas. Su importancia radica en que es una causa potencialmente reversible de hipertensión arterial.
Caso clínicoVarón de 36 años de Senegal sin antecedentes médicos conocidos. Emigró a España a los 35 años y actualmente vivía en Baza, un pequeño pueblo de la provincia de Granada, dedicándose a la agricultura.
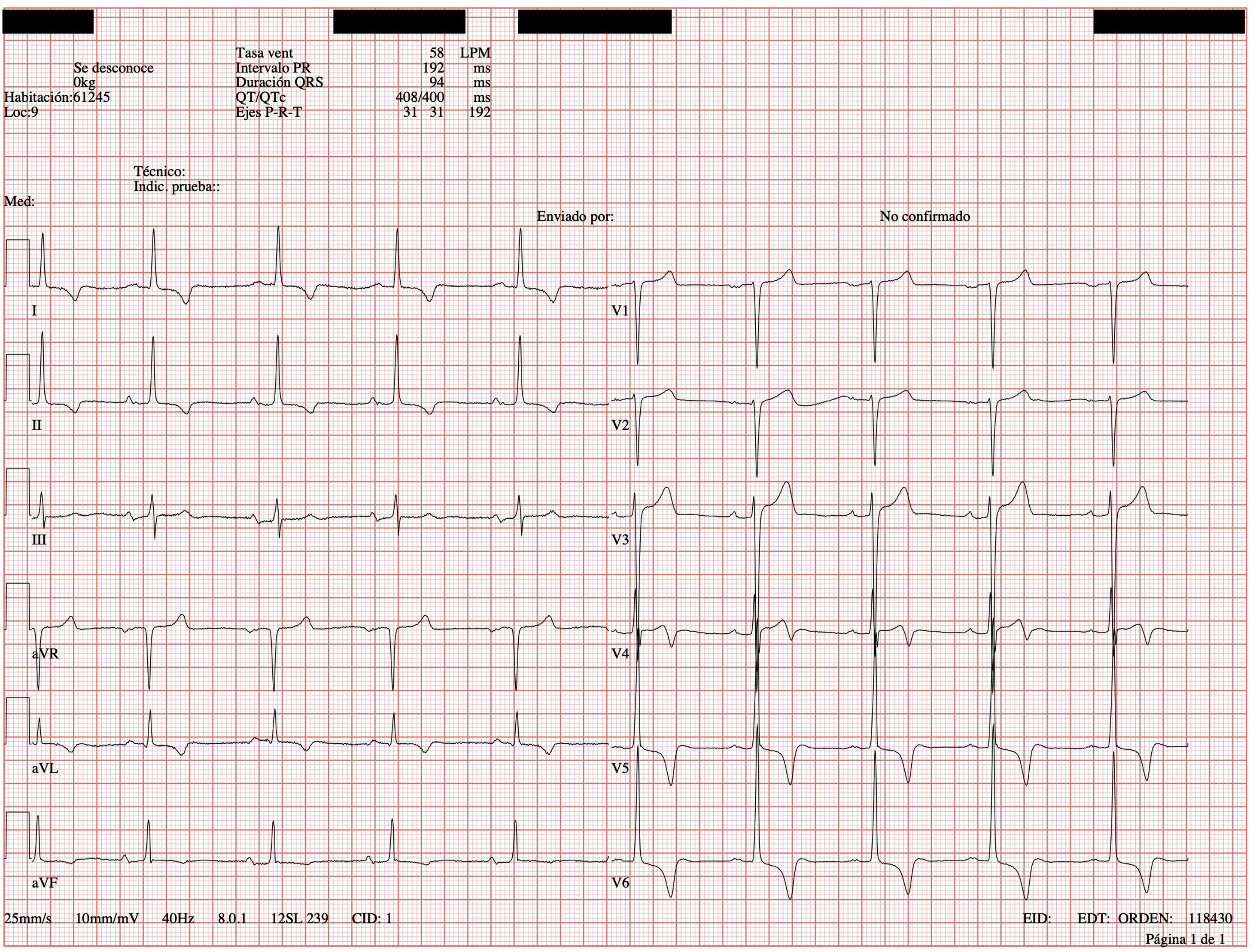
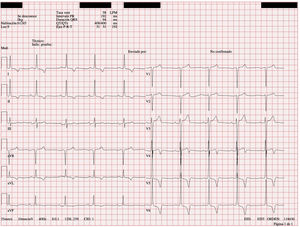
En enero de 2020 acudió a urgencias por crisis hipertensiva (presión arterial 238/130mmHg). Al examen físico no se encontraron diferencias en pulsos ni presión arterial entre ambos brazos. La auscultación cardiaca reveló un soplo sistólico en foco mitral y aórtico grado V/VI, que no borraba segundo ruido. No presentaba signos de insuficiencia cardiaca ni soplos abdominales. El electrocardiograma (ECG) mostró signos de hipertrofia ventricular (criterios de Sokolow-Lyon positivos y onda T inferolateral negativa) (fig. 1). El ecocardiograma confirmó la sospecha del ECG y diagnosticó una hipertrofia ventricular izquierda concéntrica severa (grosor septal de 28mm a nivel medioseptal; inferior, lateral y anterior 24mm). Ante todos estos hallazgos, se realizó estudio etiológico de hipertensión arterial secundaria.
Este incluyó hormonas tiroideas, ACTH y cortisol plasmáticos y metanefrinas en orina, que fueron normales. Se solicitaron niveles de renina y aldosterona en sangre, observando valores elevados de ambas, sugerentes de hiperaldosteronismo hiperrinémico (aldosterona 331pg/mL, normal entre 38 y 150pg/mL, y renina 1989pg/mL, valores normales entre 1,7-23,9pg/mL).
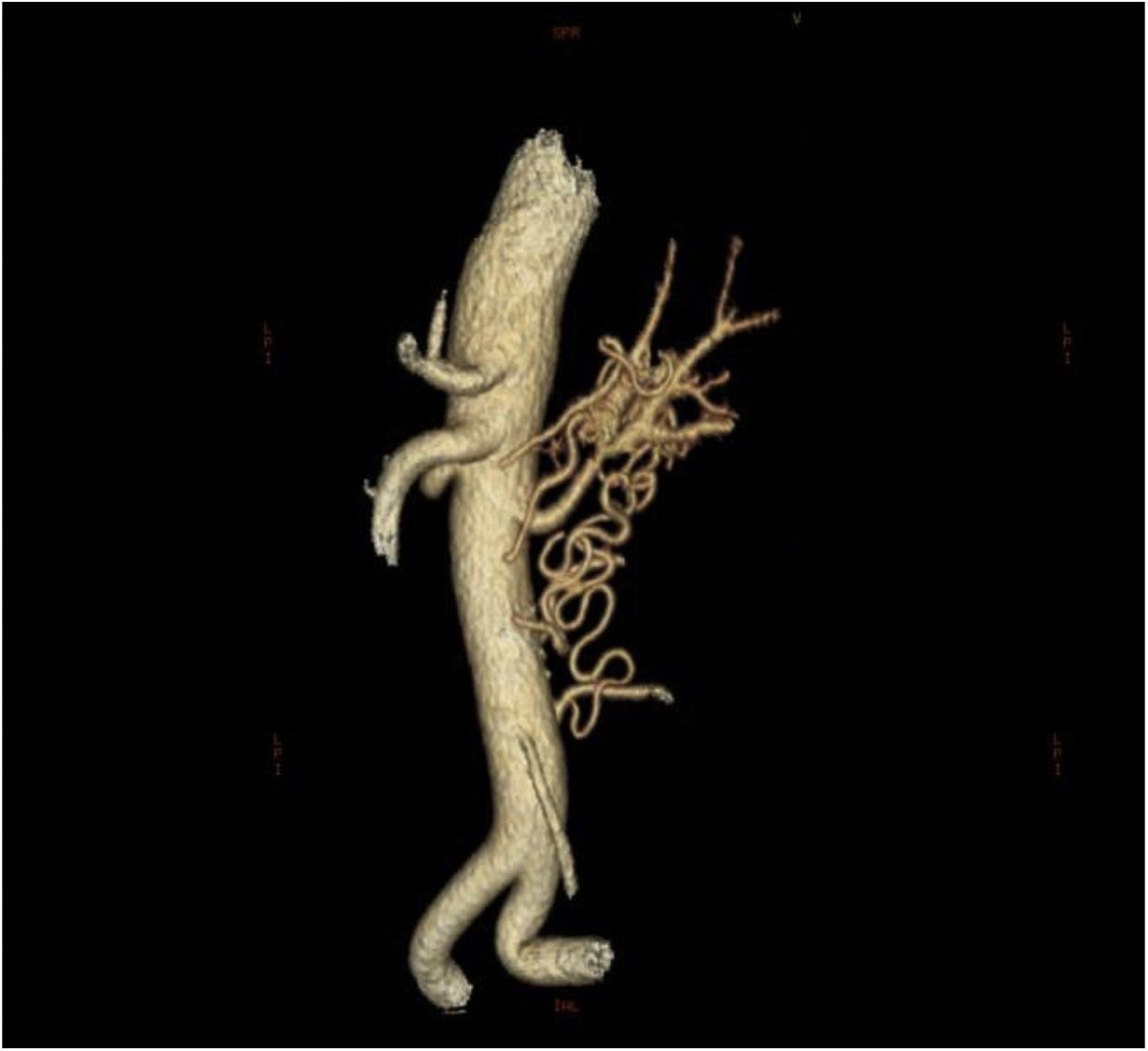
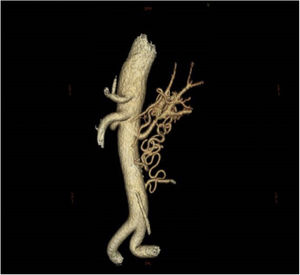
La angio-TC mostró una estenosis crítica en el tercio medio de la arteria renal izquierda, con una malformación vascular en forma de ovillo en el hilio renal que se extendía caudalmente con numerosas colaterales que unían las arterias vertebral y mesentérica (fig. 2) con retraso de la perfusión en fase arterial y venosa del riñón izquierdo respecto al riñón contralateral.
No se encontraron lesiones ateroscleróticas en la angio-TC. Tampoco cumplía los criterios de arteritis de Takayasu u otros tipos de vasculitis, ni había presentado ningún traumatismo local. Por estas razones, se sugirió que el origen de la estenosis de la arteria renal y la maraña vascular era de origen malformativo.
Se realizó angiografía renal y muestreo venoso selectivo (MVS) de renina/aldosterona. Esto apoyó los hallazgos de la angio-TC y demostró un comportamiento hipertensivo del riñón izquierdo. La vena renal izquierda tenía una concentración de renina 3 veces mayor con respecto a las venas ilíaca común y renal derecha (vena izquierda: 265pg/mL; vena derecha 78pg/mL, valores de referencia 3,58-36,62pg/mL).
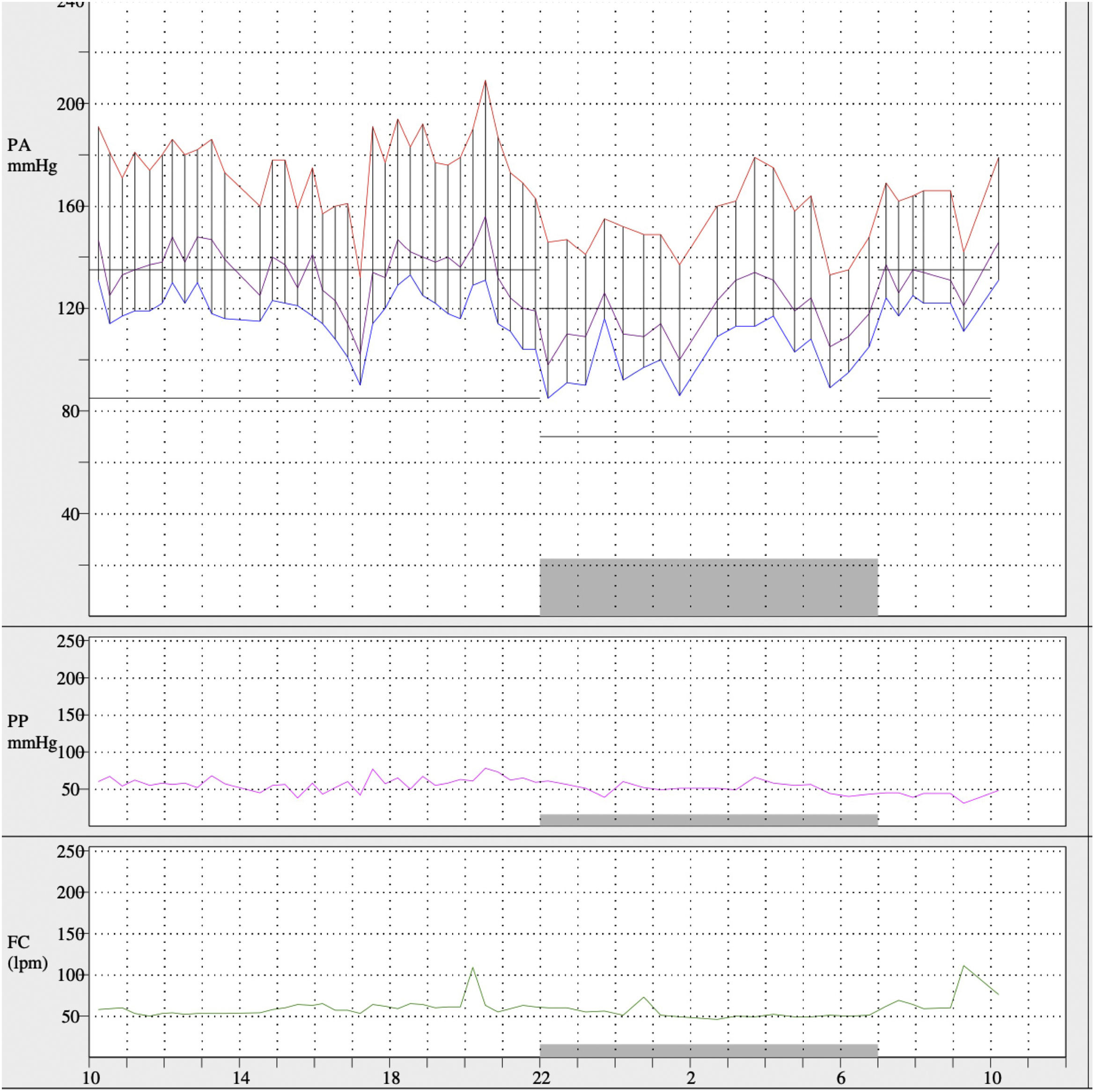
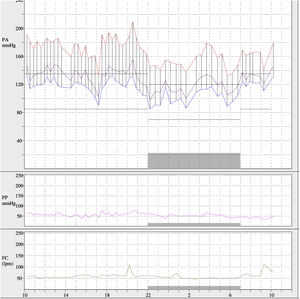
Se confirmó la presencia de retinopatía hipertensiva grado 3 y los hallazgos en la resonancia magnética cardiovascular (hipertrofia circunferencial severa del ventrículo izquierdo, de predominio en los segmentos medio y apical, así como en los músculos papilares, con ausencia de realce tardío de gadolinio). Se realizó monitorización ambulatoria de presión arterial (MAPA) para caracterización del grado de hipertensión arterial, mostrando unos valores promedio de 24h de 168/113mmHg, media diurna de 174/119mmHg y media nocturna de 152/101mmHg (fig. 3), con patrón dipper de presión arterial y con un porcentaje de lecturas sistólicas y diastólicas por encima de los valores de referencia mayor del 95%, a pesar de tratamiento diario con labetalol 100mg 1 en desayuno, enalapril 5mg 1 comprimido en desayuno y 1 comprimido en cena, manidipino 10mg 1 comprimido en desayuno y 1 comprimido en cena y furosemida 40mg 1 comprimido en desayuno. Las dosis mayores de IECA no fueron toleradas por deterioro de la función renal.
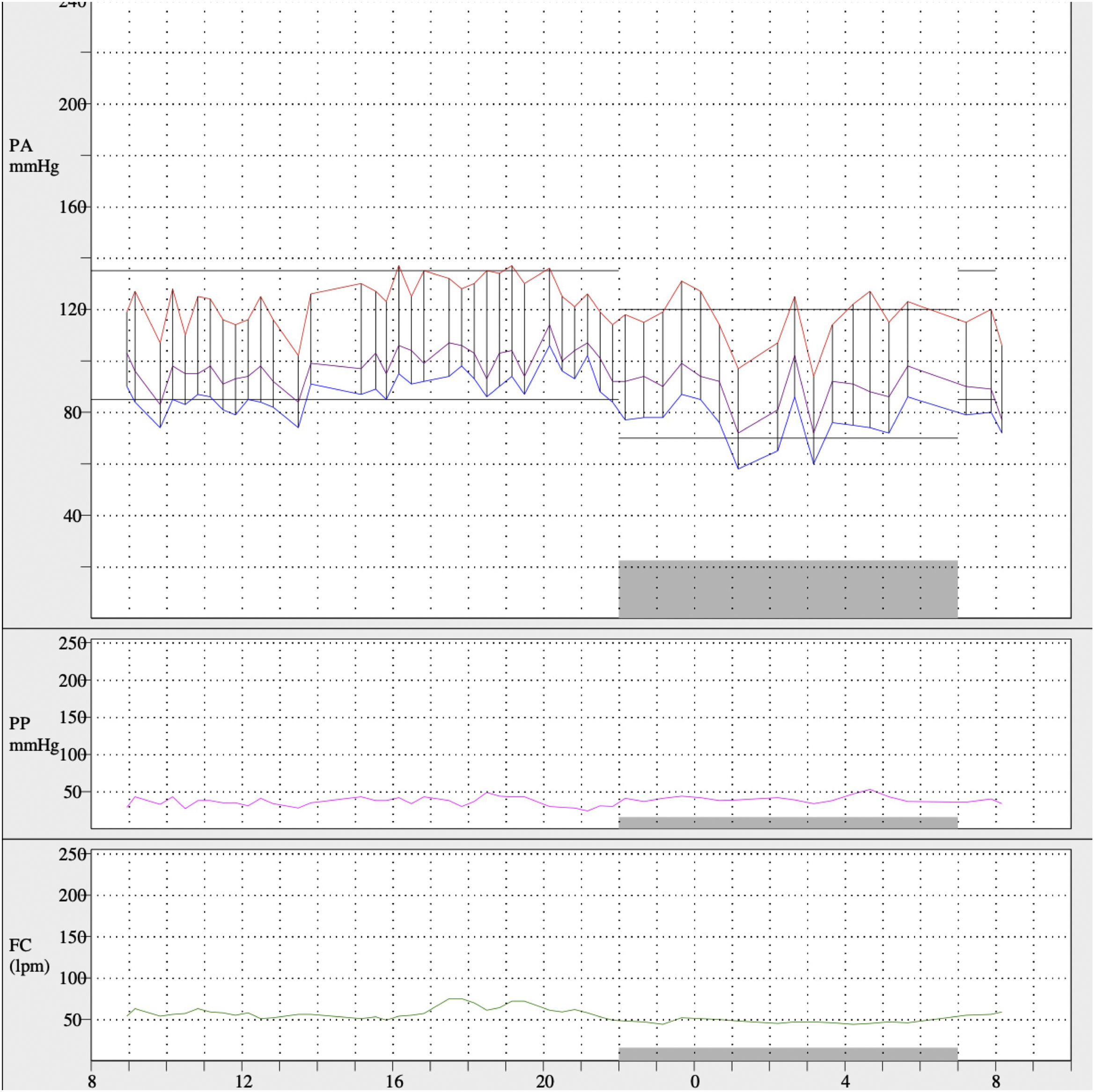
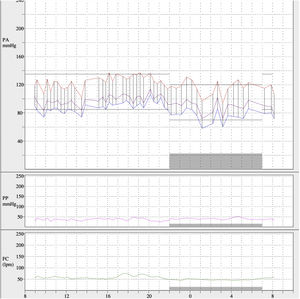
Tras la angioplastia de arteria renal izquierda, los valores de presión arterial disminuyeron y se redujo el tratamiento a manidipino 10mg 1 comprimido en el desayuno y atenolol 50mg 1 comprimido en la cena. En el posterior MAPA (fig. 4) los valores de presión arterial promedio de 24h fueron 121/84mmHg, media diurna de 123/87mmHg y media nocturna de 117/74mmHg. El patrón de presión arterial fue dipper y el porcentaje de lecturas sistólicas por encima de los valores de referencia menor del 20%, con un 65% de lecturas diastólicas elevadas. Dieciocho meses después, se realizó un ecocardiograma transtorácico que mostró una reducción de la hipertrofia ventricular, siendo actualmente compatible con HVI ligera-moderada (grosor septal 14mm; grosor posterior ventrículo izquierdo 10mm).
DiscusiónLas enfermedades cardiovasculares son la primera causa de muerte en nuestro país. Entre sus principales causas destacan los factores de riesgo cardiovascular, por lo que existen sistemas de cribado en atención primaria3,4. Entre ellos destaca la hipertensión arterial, que presenta una frecuencia aproximada en España del 40% en personas mayores de 18 años. Existen criterios bajo los cuales se indica la búsqueda de una etiología secundaria de la hipertensión arterial. Estos incluyen inicio temprano (generalmente antes de los 30 años), hipertensión severa o refractaria, alteraciones analíticas (por ejemplo, hipopotasemia), entre otros1.
Sin embargo, estas circunstancias son diferentes cuando hablamos de algunos países africanos en desarrollo. Según un artículo publicado en 1927 en The Lancet, la hipertensión arterial era una patología anecdótica en algunas comunidades africanas, con una frecuencia inferior al 5%5. Hoy, sin embargo, las enfermedades cardiovasculares (incluida la hipertensión) representan un verdadero problema de salud pública, con morbilidad y mortalidad crecientes6. También existen diferencias significativas en la prevalencia de hipertensión arterial según se trate de población rural o urbana, principalmente por cambios en el estilo de vida y, especialmente, en la alimentación7,8.
En Senegal, un país africano ubicado en la costa oeste de África con más de 13 millones de habitantes, a pesar de la existencia de seguridad social, no existe una cobertura de salud universal ni una base establecida de atención primaria o programas de detección de enfermedades crónicas, como la hipertensión. La prevalencia estimada de hipertensión arterial en la zona es inferior al 20%. Este porcentaje, inferior al descrito en España9, se ha relacionado fundamentalmente con factores dietéticos (como un menor consumo de sal), aunque hay que considerar un sesgo de infradiagnóstico por el menor acceso al sistema sanitario. Se observó que solo entre el 10-20% de los pacientes presentan un adecuado control de la presión arterial10.
Se ha descrito que la hipertensión arterial es más frecuente y grave en sujetos de raza negra, aunque estos datos se refieren principalmente a pacientes afroamericanos, por múltiples causas11. Aunque hay menos evidencia científica, parece que la población de África subsahariana también tiene una hipertensión más severa que los sujetos blancos, emparejados por edad y sexo. En un estudio publicado por la Academia Nacional de Medicina de Francia8, se observó que los pacientes del África subsahariana presentaban hipertensión de mayor grado, en comparación con los controles de la misma edad y sexo. Esto podría deberse al aumento de la obesidad, aunque también se han sugerido alteraciones en las funciones del canal de sodio epitelial y anomalías en los genes del angiotensinógeno y la aldosterona sintasa, aunque actualmente existe poca evidencia al respecto11.
No se han observado diferencias significativas en la prevalencia de hipertensión secundaria con respecto a las poblaciones europeas, aunque parece haber una mayor frecuencia de hiperaldosteronismo primario y menor hipertensión renovascular8. La hipertensión renovascular tiene una frecuencia inferior al 1% en personas con hipertensión leve o moderada, aunque esta prevalencia parece mucho mayor en aquellas con hipertensión severa o refractaria2. La causa más frecuente es de origen aterosclerótico, siendo raras las malformaciones vasculares o estenosis secundarias a vasculitis.
Sabemos que la migración es uno de los mayores retos a los que se enfrenta la sociedad en el siglo XXI. Hasta ahora, los mayores problemas de salud que se habían presentado se debían a patología infecciosa importada (por ejemplo, la malaria). Sin embargo, el peso de las enfermedades cardiovasculares va en aumento. Los cambios en la dieta y estilo de vida en esta población han provocado un aumento en la incidencia de hipertensión y diabetes. Además, la falta de controles sanitarios en sus países de origen puede hacer que no se diagnostiquen patologías como la hipertensión. En los países de acogida, la prevalencia de factores de riesgo cardiovascular es, en muchos casos, desconocida en la población migrante debido al menor acceso a los recursos sanitarios12,13. Por esto, en caso de evolución prolongada y mal control, estos pacientes pueden desarrollar lesión de órgano diana mediada por hipertensión.
En el caso que nos ocupa, nuestro paciente presentaba cifras de presión arterial elevada desde hacía varios años, ya que había desarrollado cardiopatía y retinopatía hipertensiva, condición que desconocía. Por esta razón, no había sido posible diagnosticar la estenosis y malformación de la arteria renal izquierda que estaba causando la enfermedad.
ConclusionesLa migración es uno de los principales retos sanitarios del siglo XXI. Hasta el momento se había prestado atención principalmente a la patología infecciosa importada, pero sabemos que el cambio en la dieta y en el estilo de vida en los países en desarrollo están provocando que la prevalencia de las enfermedades cardiovasculares aumente. En muchos de estos países no existe acceso universal a la sanidad, por lo que pueden no diagnosticarse. Por este motivo, los pacientes migrantes que llegan a sus países de acogida deben ser incluidos en el cribado sanitario para evitar futuras complicaciones de salud.
Es importante identificar las causas secundarias y posiblemente reversibles de la hipertensión arterial. La patología renovascular presenta baja frecuencia, siendo las malformaciones arteriales una causa rara. En nuestro caso, tras un estudio en profundidad, se observó que el riñón izquierdo presentaba un mecanismo presor, caracterizado por un aumento de renina y aldosterona. Después de la corrección de la estenosis de la arteria renal, los valores de presión arterial se normalizaron.
FinanciaciónNinguna.
AutoríaTodos los autores han contribuido por igual.
Conflicto de interesesNinguno.