GALIPEMIAS es un estudio diseñado para establecer la prevalencia de las dislipemias familiares en la población general de Galicia. El objetivo del presente estudio fue determinar la prevalencia de dislipemia aterogénica (DA), su relación con otros factores de riesgo cardiovascular (RCV) y el grado de control lipídico.
MétodosEstudio transversal realizado en la población general mayor de 18 años de edad residente en Galicia, y con tarjeta sanitaria del Servicio Gallego de Salud (N=1.000). Selección de la muestra mediante muestreo aleatorizado por conglomerados. Se analizó la prevalencia de DA ajustada por edad y sexo, y las variables relacionadas.
ResultadosLa prevalencia de DA ajustada por edad y sexo fue de un 6,6% (IC 95%: 5,0-8,3). La hipertensión arterial, la glucemia basal alterada, la diabetes mellitus tipo 2 y la enfermedad cardiovascular aterosclerótica fueron más frecuentes en individuos con DA que en el resto de la población. El 47,5% de los sujetos con DA presentaba un RCV alto o muy alto. Recibían fármacos hipolipemiantes el 38,9% (30,5% estatinas) de los participantes con DA (46,1% de los de alto y el 71,4% de los de muy alto RCV). El 25,4% de los sujetos con DA presentaban niveles de cLDL en objetivo, siendo todos ellos de bajo o moderado RCV.
ConclusionesLa prevalencia de DA en la población general adulta de Galicia no es despreciable, se relacionó con varios factores de RCV y la enfermedad cardiovascular aterosclerótica. A pesar de ello, estuvo infradiagnosticada e infratratada.
GALIPEMIAS is a study designed to establish the prevalence of familial dyslipidemia in the general population of Galicia. The objective of the present study was to assess the prevalence of atherogenic dyslipidemia (AD), its relationship with other cardiovascular risk (CVR) factors, and the degree of lipid control.
MethodsCross-sectional study carried out in the general population over 18 years of age residing in Galicia and with a health card from the Galician Health Service (N=1,000). Selection of the sample by means of random sampling by conglomerates. The AD prevalence adjusted for age and sex and the related variables were analyzed.
ResultsThe prevalence of AD adjusted for age and sex was 6.6% (95% CI: 5.0-8.3%). Arterial hypertension, altered basal glycemia, type 2 diabetes mellitus and cardiovascular disease were more frequent in subjects with AD than in the rest of the population. 47.5% of the subjects with AD had a high or very high CVR. Lipid-lowering drugs were received by 38.9% (30.5% statins) of the participants with AD (46.1% of those with high and 71.4% of those with very high CVR). 25.4% of the subjects with AD had target LDL-c levels, all of them with low or moderate CVR.
ConclusionsThe prevalence of AD in the general adult population of Galicia is not negligible, and it was related to several CVR factors and cardiovascular disease. Despite this, this lipid alteration was underdiagnosed and undertreated.
La dislipemia aterogénica (DA), caracterizada por la coexistencia de un incremento de los niveles plasmáticos de triglicéridos (TG) y la disminución del colesterol de las lipoproteínas de baja densidad (cHDL), traduce un disbalance entre las lipoproteínas ricas en TG que contienen la apolipoproteína B100 (Apo B-100) y las lipoproteínas anti-aterogénicas que contienen la apolipoproteína AI (Apo AI). En esta dislipemia, aunque las concentraciones del colesterol vehiculizado por las lipoproteínas de baja densidad (cLDL) están en el rango de la normalidad o ligeramente elevadas, existe un predominio de las partículas LDL pequeñas y densas o fenotipo B de Austin et al.1,2. En su patogenia subyace la insulinorresistencia por lo que es frecuente en la obesidad, el síndrome metabólico3, la diabetes mellitus tipo 24 o el síndrome de ovario poliquístico5.
Los estudios epidemiológicos han demostrado un mayor riesgo de enfermedad cardiovascular aterosclerótica (ECVA) en individuos con DA6, considerándose dicho riesgo 2-3 veces superior respecto a la población general7. En base al análisis post hoc de diferentes estudios clínicos8–13, se considera que la DA es responsable del riesgo cardiovascular (RCV) residual de origen lipídico en los pacientes tratados con estatinas y cLDL controlado14.
En el estudio EURIKA, la prevalencia de DA en la población europea mayor de 50 años sin ECVA fue del 9,9%15. En España, su prevalencia en población laboral es del 5,7%16, del 11,1% en población hipertensa17, del 13,1% en sujetos tratados con estatinas18, del 17,9% en los pacientes atendidos en unidades de lípidos19 y del 27,1% en los de moderado-alto RCV atendidos en atención primaria20. Recientemente, el estudio SIMETAP realizado en la comunidad autónoma de Madrid, objetivó una prevalencia de DA ajustada por edad y sexo del 13,1%21. Sin embargo, se desconoce su prevalencia y relación con la ECVA en población general.
Las diferencias en el acceso y la utilización de los sistemas sanitarios junto al estado de salud poblacional contribuyen a que el lugar de residencia sea uno de los determinantes esenciales de la salud22,23. En este sentido, GALIPEMIAS fue diseñado para establecer la prevalencia de las dislipemias familiares, ECVA y grado de control lipídico en la población general de Galicia. El objetivo del presente estudio fue determinar la prevalencia de DA, su relación con otros factores de riesgo de RCV y ECVA, así como el grado de control lipídico.
Material y métodosGALIPEMIAS es un estudio transversal realizado en la población general residente en Galicia, de edad ≥18 años y con tarjeta sanitaria del Servicio Gallego de Salud (SERGAS). Se excluyeron los sujetos con procesos neurodegenerativos avanzados (imposibilidad de acudir a una consulta), institucionalizados en centros geriátricos y los que se encontraban viviendo fuera de Galicia en el período de estudio.
Se calculó un tamaño muestral de 1.000 participantes en función de una prevalencia conjunta estimada de las principales dislipemias familiares (hiperlipemia familiar combinada, hipertrigliceridemia familiar e hipercolesterolemia familiar) en torno al 3,5% y un efecto de diseño del 1,7% debido al tipo de muestreo, con un intervalo de confianza (IC) del 95%. Se realizó un muestreo por conglomerados (áreas básicas de salud) a los que se les asignó un tamaño muestral proporcional a su tamaño poblacional. Finalmente, por criterios de viabilidad, se seleccionaron 70 ayuntamientos pertenecientes a las 8 áreas básicas de salud que incluía una población de 1,4 millones de habitantes (61,3% de la población residente en Galicia), el 99% de los cuáles eran beneficiarios del SERGAS.
La metodología del estudio ha sido previamente descrita24. Brevemente, el trabajo de campo fue realizado en 3 fases. En una primera etapa, el personal entrenado contactó telefónicamente con 1.507 usuarios del SERGAS (se precisaron 4.717 llamadas realizadas al azar) para finalmente obtener una muestra de 1.003 usuarios que reunían criterios de inclusión y aceptaban participar, tras la explicación detallada del estudio. En una segunda fase, 13 investigadores médicos del SERGAS (7 internistas, 4 médicos de medicina familiar y comunitaria y 2 endocrinólogos), entrenados para el estudio en 2 sesiones previas, revisaron la historia clínica electrónica de todos los participantes —plataforma en línea IANUS— para la recogida de los datos epidemiológicos, clínicos, analíticos y terapia recibida. En caso de no disponer de analítica con perfil lipídico completo y antigüedad no superior a 6 meses, se remitía al participante por correo postal un volante para realización de la misma en su centro de salud. En esta fase se seleccionaron los participantes dislipémicos, considerando como tales aquellos que presentaban en el último análisis una concentración de colesterol total (CT)≥240mg/dl o TG≥150mg/dl o cHDL<50mg/dl (mujeres) o <40mg/dl (varones) o cLDL≥160mg/dl, así como los tratados en ese momento con fármacos hipolipemiantes. En una última fase, los participantes dislipémicos fueron evaluados de forma presencial para la recogida de los antecedentes familiares, realización de una exploración física detallada y nueva analítica. Todos los procesos del estudio se llevaron a cabo entre diciembre de 2012 y enero de 2015. Los parámetros analíticos incluidos en este estudio corresponden a los recogidos en la segunda fase y, los de la exploración física a la tercera fase.
Se definió DA por la presencia conjunta de hipertrigliceridemia, definida como una concentración de TG≥150mg/dl y un déficit de cHDL, definido como una concentración de cHDL<50mg/dl en las mujeres o <40mg/dl en los varones. Para la estratificación del RCV y los objetivos de control lipídico (cLDL) se siguieron las recomendaciones de la guía europea de 2019 para el control de las dislipemias25 y el documento de consenso del Grupo de Dislipidemia Aterogénica de la Sociedad Española de Arteriosclerosis26.
Análisis estadísticoLas variables continuas con distribución normal se presentan como media±desviación estándar (DE); de lo contrario, se presentan como mediana y rango intercuartílico (RIC). Las variables categóricas se muestran como frecuencias absolutas y relativas. Para la comparación de variables cuantitativas entre grupo se utilizó la prueba t de Student o la prueba U Mann-Whitney según la variable siguiera o no una distribución normal. Para la comparación de variables categóricas entre los mismos grupos se utilizó la prueba de Chi-cuadrado. Se realizó un ajuste de tasas por el método directo para calcular la prevalencia de DA ajustada por edad y sexo tomando como referencia la población de Galicia en 2012 estratificada en 4 grupos etarios (<30, 30-59, 60-69 y ≥70 años). Se consideró un nivel de significación estadística bilateral con un valor de p<0,05. Para la elaboración de la base de datos y del análisis estadístico se utilizaron los programas SPSS® versión 18 para Windows (SPSS Inc.; Chicago, IL, EE. UU.) y el EPIDAT versión 4.2.
El estudio fue promovido por el SERGAS, clasificado por la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) como Estudio Observacional No Postautorización (No-EPA) y aprobado por el Comité Ético de Investigación Clínica de Galicia.
ResultadosDe los 1.003 sujetos que reunían los criterios de inclusión y aceptaron participar, fueron excluidos 35 por carecer de analítica reciente y rechazar una nueva extracción sanguínea y, otros 35 por pérdida de contacto. Se obtuvo así una muestra de 933 participantes, 925 de ellos con datos completos para el análisis.
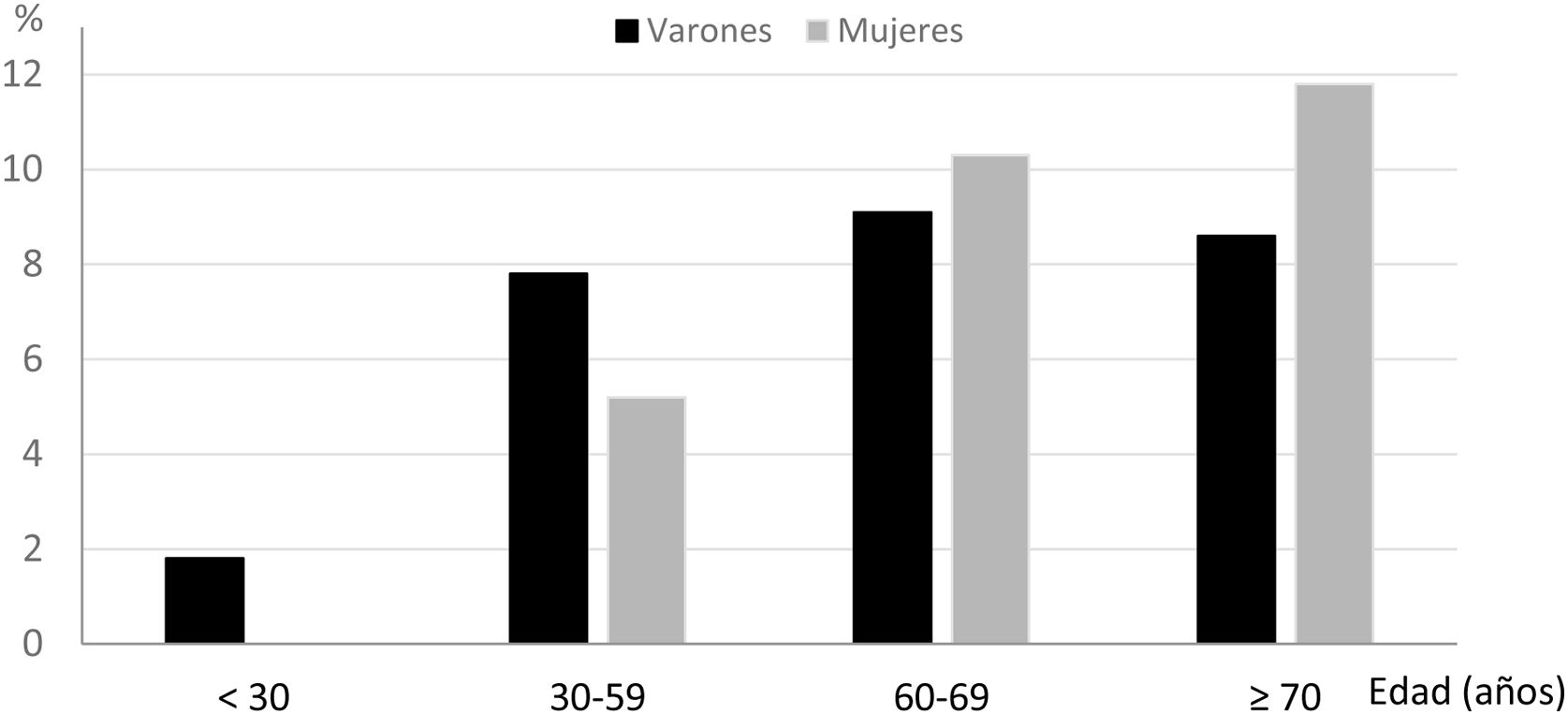
Cumplían criterios de DA un total de 59 participantes. La prevalencia de DA ajustada por edad y sexo fue de un 6,6% (IC 95%: 5,0-8,3), mayor en varones (7,3%; IC 95%: 4,7-11,1) que en mujeres (6,4%; IC 95%: 3,4-10,3), aunque no para todos los grupos de edad tal y como muestra la figura 1. Cabe resaltar que no se observaron casos de DA en las mujeres menores de 30 años y que a partir de los 70 años la DA fue más prevalente en las mujeres.
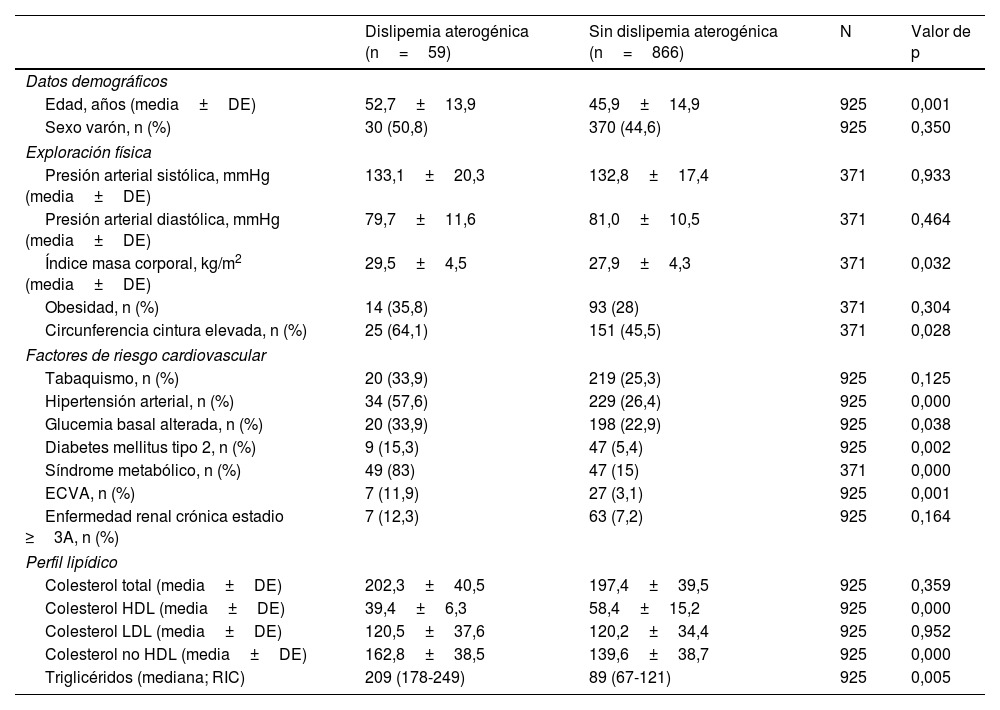
Las características clínicas de los sujetos, según la presencia o no de DA están recogidas en la tabla 1. Cabe destacar que el índice de masa corporal, la prevalencia de hipertensión arterial, glucemia basal alterada, diabetes mellitus tipo 2 y ECVA fue superior en individuos con DA comparado con los que no a presentaban. Respecto a la prevalencia de ECVA señalar que fue el doble en los individuos con DA que en la población global del estudio.
Principales características clínicas de los sujetos del estudio GALIPEMIAS
| Dislipemia aterogénica (n=59) | Sin dislipemia aterogénica (n=866) | N | Valor de p | |
|---|---|---|---|---|
| Datos demográficos | ||||
| Edad, años (media±DE) | 52,7±13,9 | 45,9±14,9 | 925 | 0,001 |
| Sexo varón, n (%) | 30 (50,8) | 370 (44,6) | 925 | 0,350 |
| Exploración física | ||||
| Presión arterial sistólica, mmHg (media±DE) | 133,1±20,3 | 132,8±17,4 | 371 | 0,933 |
| Presión arterial diastólica, mmHg (media±DE) | 79,7±11,6 | 81,0±10,5 | 371 | 0,464 |
| Índice masa corporal, kg/m2 (media±DE) | 29,5±4,5 | 27,9±4,3 | 371 | 0,032 |
| Obesidad, n (%) | 14 (35,8) | 93 (28) | 371 | 0,304 |
| Circunferencia cintura elevada, n (%) | 25 (64,1) | 151 (45,5) | 371 | 0,028 |
| Factores de riesgo cardiovascular | ||||
| Tabaquismo, n (%) | 20 (33,9) | 219 (25,3) | 925 | 0,125 |
| Hipertensión arterial, n (%) | 34 (57,6) | 229 (26,4) | 925 | 0,000 |
| Glucemia basal alterada, n (%) | 20 (33,9) | 198 (22,9) | 925 | 0,038 |
| Diabetes mellitus tipo 2, n (%) | 9 (15,3) | 47 (5,4) | 925 | 0,002 |
| Síndrome metabólico, n (%) | 49 (83) | 47 (15) | 371 | 0,000 |
| ECVA, n (%) | 7 (11,9) | 27 (3,1) | 925 | 0,001 |
| Enfermedad renal crónica estadio ≥3A, n (%) | 7 (12,3) | 63 (7,2) | 925 | 0,164 |
| Perfil lipídico | ||||
| Colesterol total (media±DE) | 202,3±40,5 | 197,4±39,5 | 925 | 0,359 |
| Colesterol HDL (media±DE) | 39,4±6,3 | 58,4±15,2 | 925 | 0,000 |
| Colesterol LDL (media±DE) | 120,5±37,6 | 120,2±34,4 | 925 | 0,952 |
| Colesterol no HDL (media±DE) | 162,8±38,5 | 139,6±38,7 | 925 | 0,000 |
| Triglicéridos (mediana; RIC) | 209 (178-249) | 89 (67-121) | 925 | 0,005 |
DE: desviación estándar; ECVA: enfermedad cardiovascular aterosclerótica; HDL: lipoproteínas de alta densidad; LDL: lipoproteínas de baja densidad; RIC: rango intercuartílico.
Los sujetos con DA mostraron un RCV bajo, moderado, alto y muy alto en un 39, 13,5, 23,7 y 23,7%, respectivamente. Revisadas las historias clínicas electrónicas de los participantes en el estudio, en ninguno de los sujetos con DA se había reflejado la presencia de dicha condición en el documento clínico.
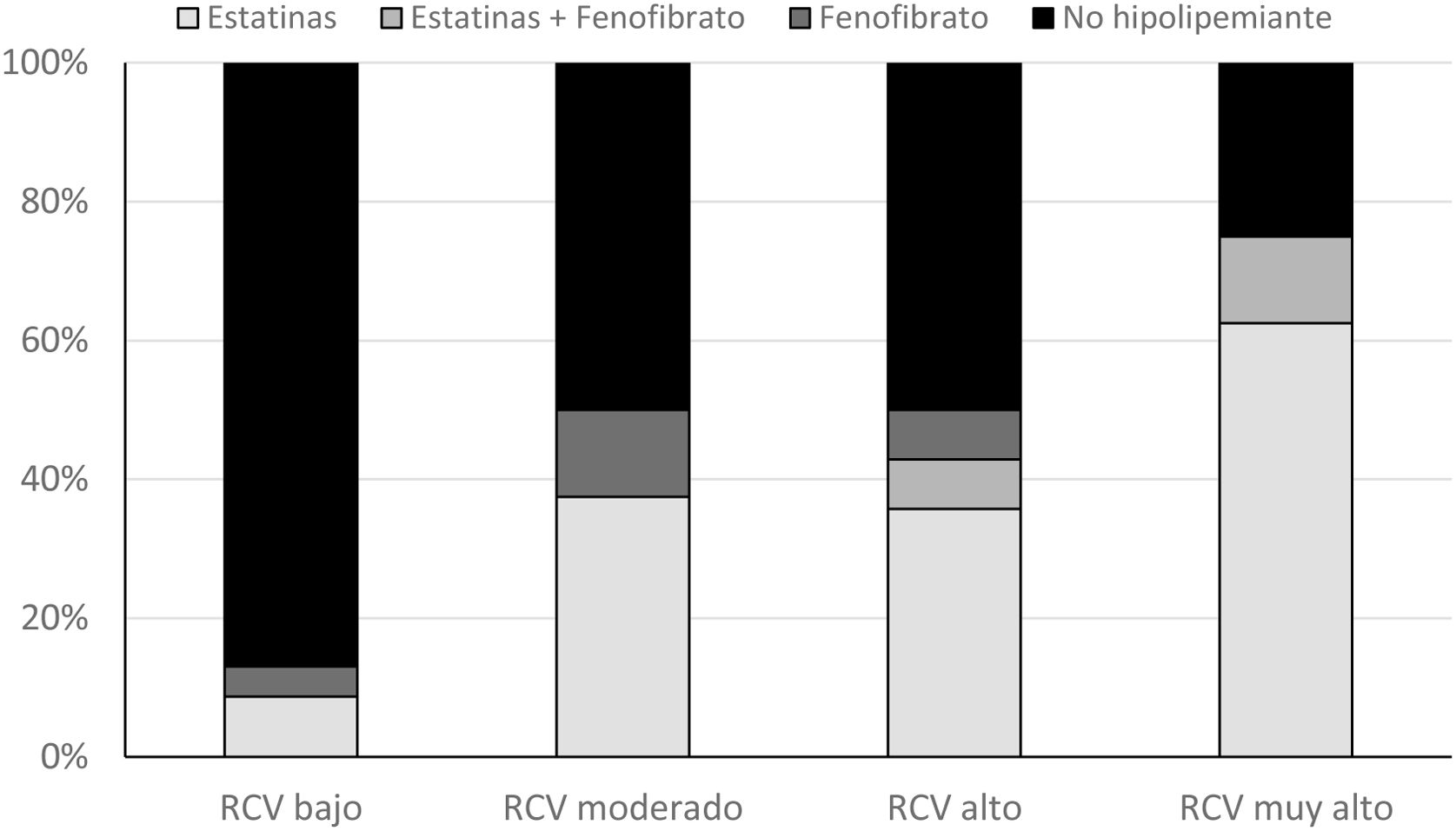
En el momento de la realización del estudio recibían tratamiento farmacológico hipolipemiante el 38,9% de los participantes con DA, siendo esa proporción del 13% en los de bajo RCV, 50% en los de RCV moderado, 46,1% en los de alto RCV y el 71,4% en muy alto RCV (fig. 2). Del conjunto de sujetos con DA, el 30,5% estaba siendo tratado con estatinas (1/3 de ellos con estatinas de alta intensidad), el 5% con terapia combinada (estatina-fenofibrato) y el 3,4% con fenofibrato en monoterapia. Ninguno de ellos recibía tratamiento con ezetimiba.
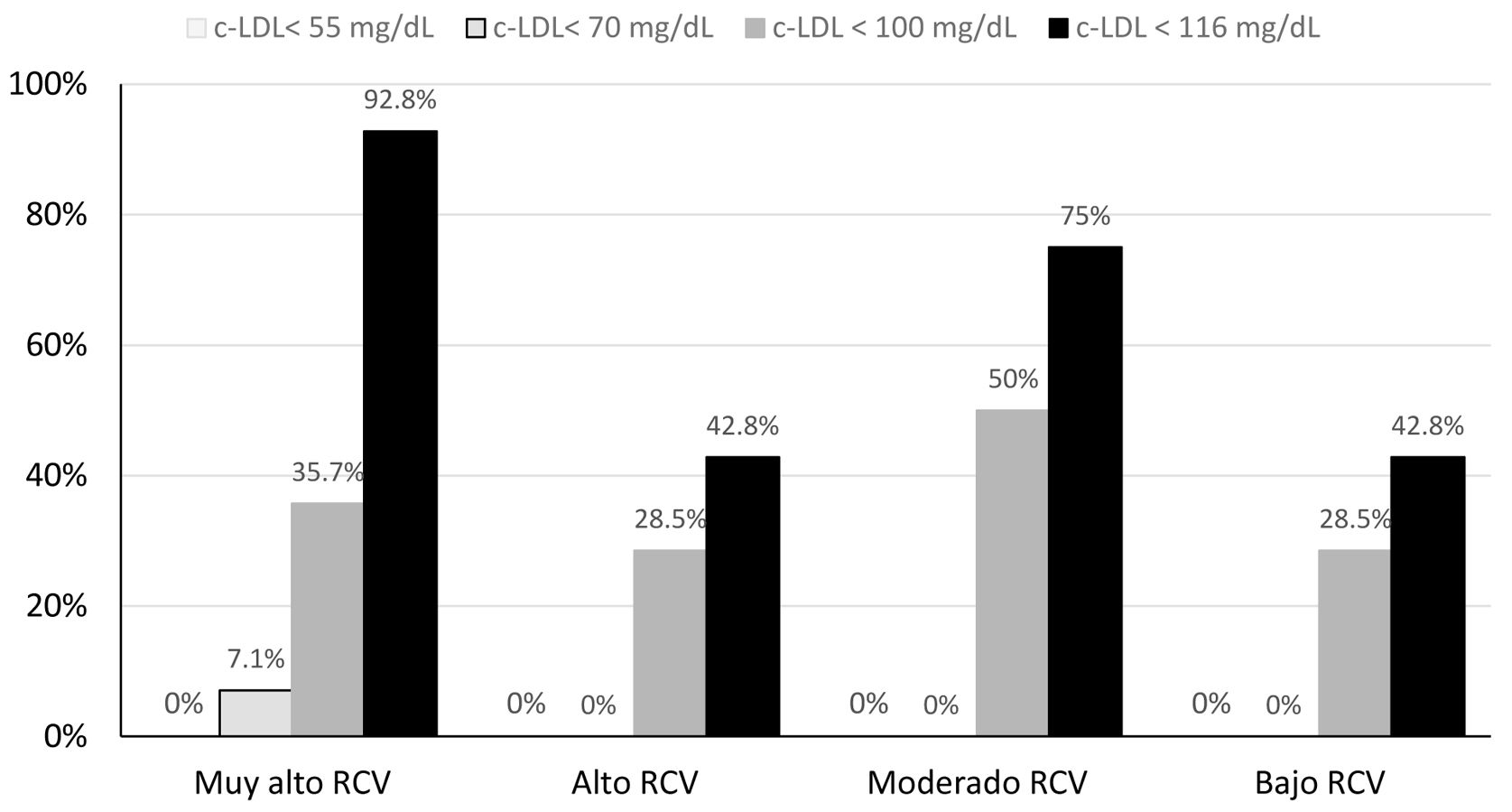
El 25,4% (n=15) de los sujetos con DA presentaban niveles de cLDL en objetivo según la guía europea 2019, siendo todos ellos de bajo o moderado RCV. El 47,8% de los participantes con DA y RCV bajo y el 50% de RCV moderado tenía cifras de cLDL en objetivo, siendo tratados con estatinas el 18,1 y el 75% de los mismos, respectivamente. Ninguno de los sujetos con DA y RCV alto o muy alto había alcanzado los objetivos de cLDL (fig. 3), ni de colesterol-no HDL según la guía europea 2019.
DiscusiónEn el presente análisis del estudio GALIPEMIAS, realizado en población general adulta residente en Galicia, se ha observado una prevalencia de sujetos con DA del 6,6%. Esos individuos presentan más FRCV y más ECVA, siendo casi la mitad de ellos de alto o muy alto RCV, a pesar de lo cual apenas un 40% recibía tratamiento hipolipemiante y solo uno de cada 4 mostraba concentraciones de cLDL en objetivo terapéutico.
En el presente estudio, hemos observado una menor prevalencia de DA comparada con el estudio SIMETAP-DA (13,1 vs. 6,6%). El diferente diseño de ambos estudios podría justificar en parte estas diferencias. Así, mientras que en SIMETAP-DA21 la población procedía de muestreo aleatorizado de una población >18 años asignada a 121 médicos de familia del servicio de salud de la Comunidad de Madrid interesados en participar en el proyecto y se excluyó población sin información de las variables bioquímicas, en el estudio GALIPEMIAS, el muestreo aleatorizado se realizó en población gallega mayor de 18 años beneficiaria del SERGAS (99% de la población) incluyendo sujetos sin información inicial de variables bioquímicas, pero que aceptaron realizar una extracción sanguínea para obtenerlas. Tampoco puede obviarse el impacto de la distinta distribución de los factores asociados a la DA entre ambas poblaciones que podría explicarse por factores hereditarios o sociales.
La DA no es una alteración lipídica difícil de identificar, a pesar de lo cual en ninguno de los sujetos de nuestro estudio se había hecho con anterioridad. Ello pone de manifiesto su infrecuente infradiagnóstico27, aunque el 87,6% de los profesionales declaraba evaluar la DA de forma rutinaria en su práctica clínica28. Es posible que la priorización del objetivo terapéutico del cLDL en la prevención cardiovascular, especialmente en los sujetos de alto y muy alto RCV, haya comportado una cierta desconfianza del papel de la DA como factor de riesgo vascular. Además, hasta 2019 los estudios de intervención con fármacos que reducen las concentraciones plasmáticas de TG, como la niacina de liberación prolongada con laropiprant29,30 y los fibratos31,32 no han mostrado beneficios cardiovasculares cuando se administran junto al tratamiento médico convencional, incluidas las estatinas. Las únicas evidencias proceden de los análisis post hoc de los pacientes con DA o uno de sus componentes tratados con fibratos33–36. Todo ello ha podido contribuir sin duda alguna al bajo reconocimiento de esta dislipemia en la práctica clínica.
En el estudio GALIPEMIAS se ha hallado una mayor prevalencia de FRCV y ECVA en los sujetos con DA, resultados en consonancia con otros estudios realizados en otras poblaciones15–21. A pesar de ello, menos de la mitad de los individuos con DA fueron categorizados de alto o muy alto RCV. Este hecho debe hacernos reflexionar sobre la posible infraestimación del RCV con las herramientas utilizadas para su cálculo en los sujetos con DA27. En este sentido, cabe señalar que las nuevas tablas para el cálculo de RCV SCORE-2 y SCORE-OP utilizan el colesterol-no HDL, que abarca todo el colesterol de las lipoproteínas aterogénicas37.
Globalmente, solo uno de cada 4 pacientes con DA alcanzó los objetivos terapéuticos del cLDL. No es de extrañar, por tanto, que a solo el 35,5% de los sujetos con DA de les hubiera prescrito una estatina. Es así mismo llamativo que ninguno de los 28 sujetos con DA y alto o muy alto RCV mostrase cifras de cLDL en objetivo, teniendo en cuenta que de forma característica las concentraciones de cLDL en la DA son normales o discretamente elevadas. La explicación es doble: un 40% no estaba siendo tratado con estatinas y el resto no recibía estatinas de alta intensidad.
La principal limitación de nuestro estudio es que el consentimiento informado fue obtenido telefónicamente lo que podría haber influido en una baja tasa de participación y que tratamos de paliar con distintas estrategias. En cualquier caso, esta circunstancia influiría fundamentalmente sobre su validez externa. Por otra parte, cabe mencionar la falta de datos referentes al tamaño de las partículas LDL, determinación que solo se realiza con fines de investigación, y de la concentración sérica de la Apo-100, determinación no disponible en todos los laboratorios asistenciales.
ConclusionesUn 6,6% de la población adulta residente en Galicia presenta DA. Esta población no había sido previamente identificada y la DA se asoció con diversos factores de RCV y el doble de prevalencia de ECVA comparada con la población general, cuatro veces mayor si la comparamos con los sujetos sin DA. Ninguno de los sujetos con DA y RCV alto o muy alto presentaba un cLDL dentro de los objetivos terapéuticos. Globalmente, la mayoría de los casos o no recibía tratamiento farmacológico hipolipemiante o este era insuficiente.
FinanciaciónEste estudio fue parcialmente financiado por una beca no condicionada de AstraZeneca que no participó en el diseño del estudio, en los análisis de datos ni en la elaboración de este manuscrito.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.