INTRODUCCIÓN
Los tumores vaginales representan el 1-2% de todos los tumores ginecológicos y, entre estos, los metastásicos son el grupo más frecuente1, por lo que un posible origen extravaginal debe considerarse siempre en la evaluación de una neoplasia vaginal2. Presentamos el caso de una paciente con síntomas ginecológicos como consecuencia de una metástasis vaginal de un linfoma no hodgkiniano (LNH) de célula grande difuso previamente diagnosticado.
CASO CLÍNICO
Paciente de 70 años que acude a urgencias por flujo purulento maloliente. Entre sus antecedentes personales destaca que había sido diagnosticada, hacía 6 años, de un LNH de célula grande difuso en estadio II E, tras una gastrectomía, refractario al tratamiento con quimioterapia (ESHAP), en progresión desde agosto de 2003, con una masa costal, en la actualidad en tratamiento paliativo con dexametasona. Entre los antecedentes ginecológicos destaca la nuliparidad y la menopausia a los 45 años.
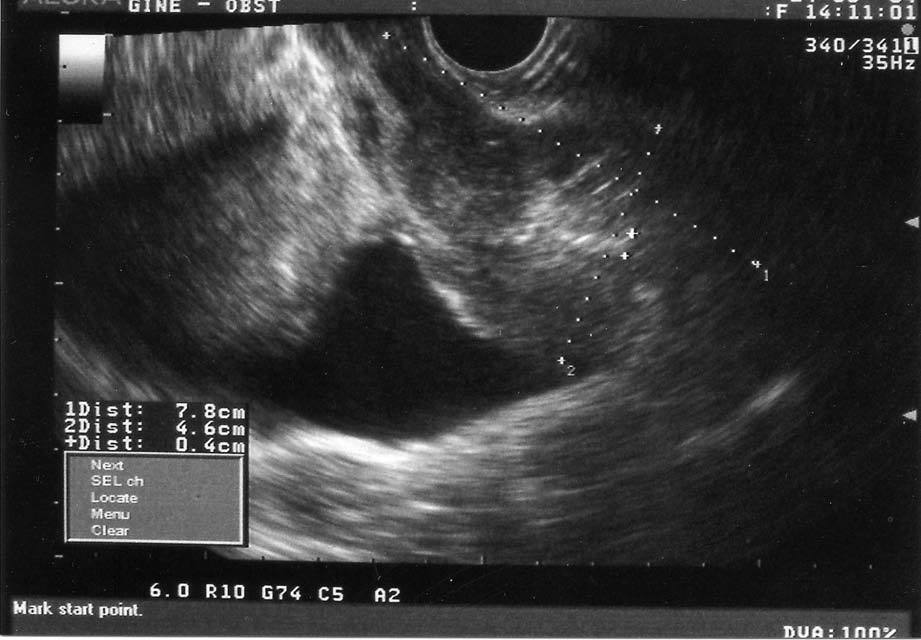
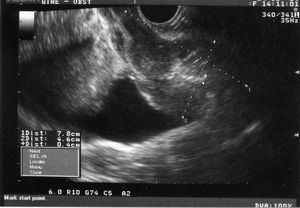
En la exploración encontramos un himen íntegro, abundante material hematicopurulento y una tumoración friable, sangrante al contacto, que afecta a todo el fondo de saco lateral derecho y que llega al tercio inferior de la vagina. El cérvix es imposible de visualizar y, al tacto, es irregular y duro. Ecográficamente, encontramos un útero de 8 * 4,6 cm, ecomixto, con un endometrio de 4 mm, y los ovarios son normales (fig. 1). La paciente es ingresada para su estudio.
Fig. 1. Ecografía transrectal, corte longitudinal: útero en retro regular de 7,8*4,6 cm de ecogenicidad heterogénea con endometrio atrófico.
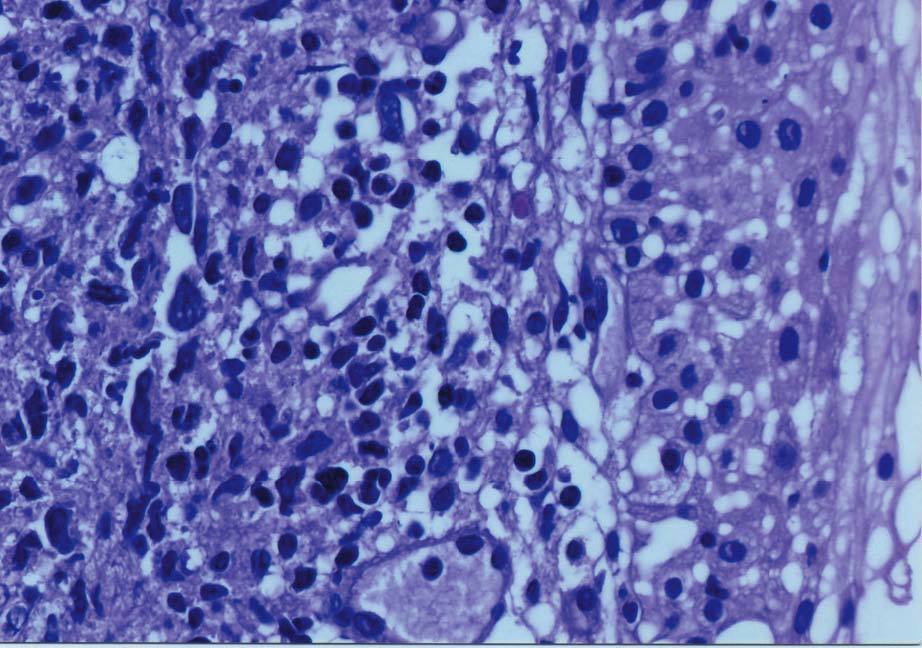
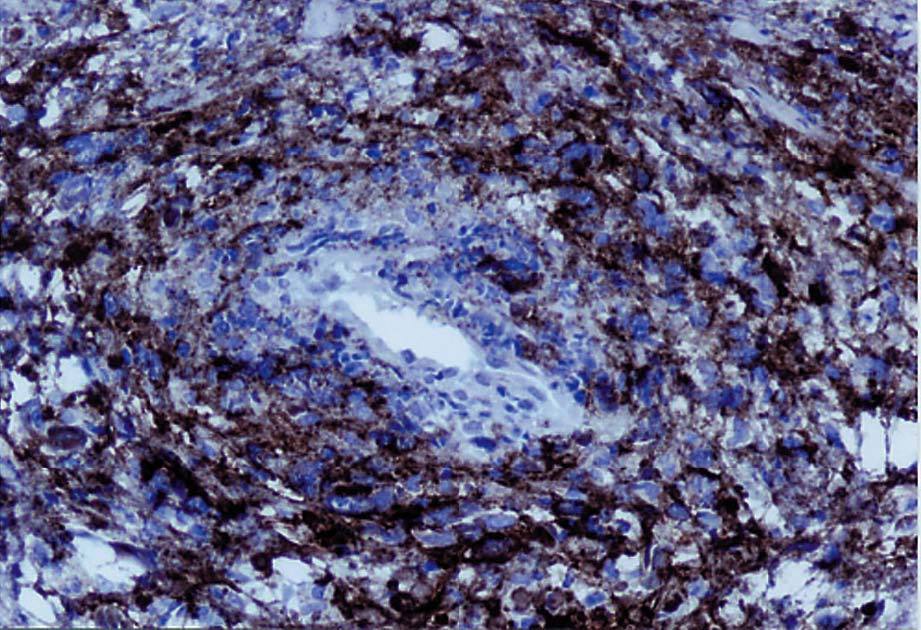
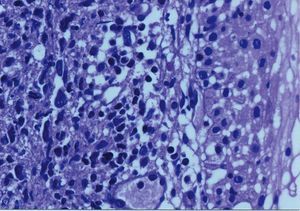
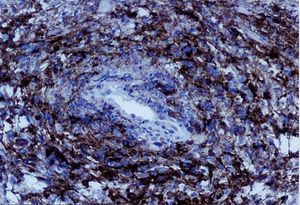
Se toma una muestra de tejido que sangra profusamente y precisa taponamiento hemostático; el material obtenido muestra una mucosa vaginal con áreas erosionadas que presenta amplias acumulaciones de células de hábito linfoide, con distribución preferentemente perivascular. Las células presentan rasgos atípicos con núcleo agrandado, irregular y citoplasma escaso (fig. 2). El estudio inmunohistoquímico es positivo para marcadores B (fig. 3), con una positividad de p53 y Ki67 del 70%. Se realiza un diagnóstico anatomopatológico de infiltración vaginal por LNH de célula grande.
Fig. 2. Infiltración por linfoma no hodgkiniano (LNH); se observa la mucosa vaginal (hematoxilina-eosina, *20).
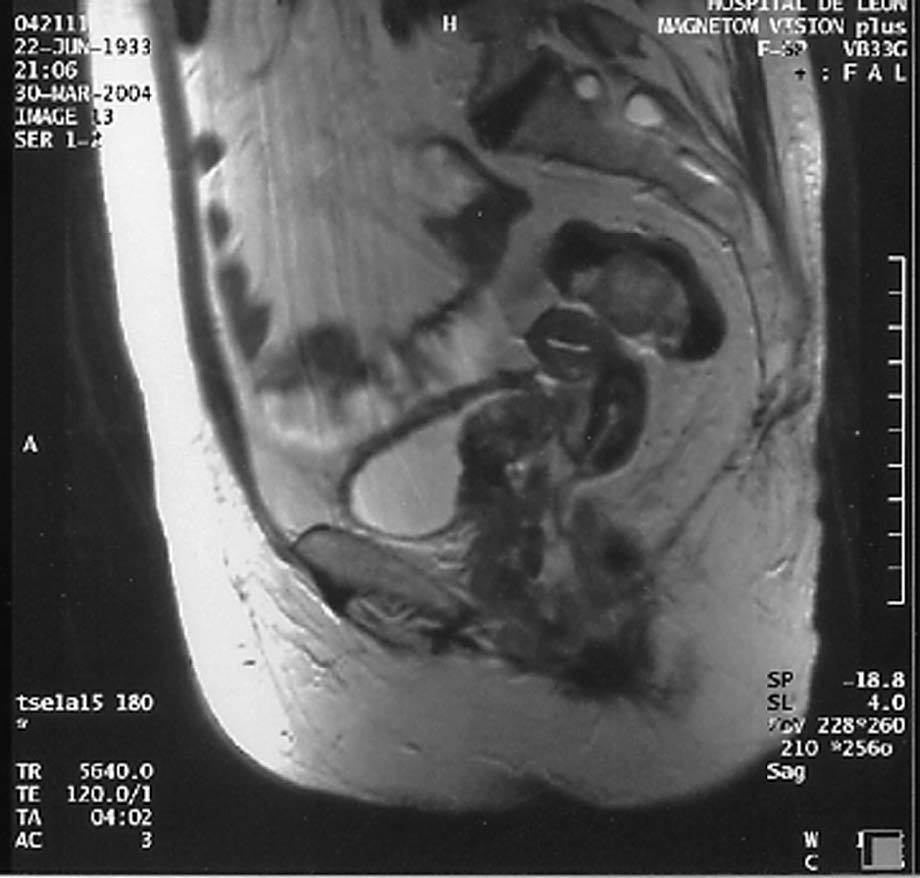
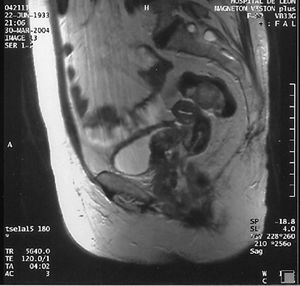
La resonancia magnética pone de manifiesto un útero atrófico sin masas. La vagina está totalmente deformada y muy aumentada de tamaño, debido a la existencia de una gran masa que infiltra todo el espesor de la pared de forma circunferencial, y que afecta incluso al fórnix y el tercio inferior. La masa contacta, impronta e infiltra la pared posterior de la vejiga, y también parece infiltrar la pared posterior de la uretra, sin atropamiento ureteral. No hay afección rectal. Se observan grandes adenopatías en la cadena ilíaca externa derecha y ambas cadenas inguinales. Se observan masas de diferente tamaño en el sigma, con las mismas características que la masa vaginal y que pueden corresponder a implantes peritoneales (fig. 4).
Fig. 3. Intensa positividad en las células tumorales para CD-20 (inmunohistoquímica para CD-20,*10).
Fig. 4. Resonancia magnética pelviana, corte longitudinal, gran masa vaginal que infiltra ampliamente la pared vaginal posterior.
La paciente también es sometida a una cistoscopia ante la sospecha de infiltración vesical; ésta se confirma en el trígono por masa esfacelada semejante a la de la vagina; se considera extrínseca y de origen en la vagina. La visualización de la uretra es normal.
La paciente es finalmente diagnosticada de progresión vaginal de LNH de célula grande difuso que infiltra la pared posterior vesical; el tratamiento no se modifica y continúa siendo paliativo con dexametasona. La paciente, tras un año del diagnóstico de la metástasis, sigue viva.
DISCUSIÓN
Los tumores más frecuentes en la vagina son las metástasis; su origen más frecuente es el cérvix, seguido del endometrio, el colon y el recto1,2.
Los LNH tienen una incidencia de entre 3 y 6 casos por cada 100.000 habitantes y año, y son la causa del 3% de la mortalidad total por proceso neoplásico en nuestro medio. Suelen ser multicéntricos, y el 80% de los casos se presentan en estadio avanzado. La afección extraganglionar es muy frecuente, sobre todo en las formas difusas; la más frecuente es la afección gastrointestinal, el estómago y el íleon distal. El LNH de célula grande difuso representa alrededor de la tercera parte de todos los linfomas (30-50%), de manera que es el subtipo histológico más frecuente en el mundo occidental. Como características clínicas suele presentarse en un 60% en mayores de 60 años, con un leve predominio masculino (55%) y con un estadio localizado (I-II) en el 40-50% de los casos3.
La edad media de presentación de afecciones vaginales secundaria recogida en la bibliografía fue de 65 años, y tanto en los LNH vaginales en estadios iniciales (presumiblemente primarios) como los que se encuentran en estadio avanzado usualmente la forma más común de presentación es un sangrado vaginal (el 50% de los casos) y el hallazgo clínico más frecuente es una masa en la vagina o la zona cervicovaginal o pelviana. Histológicamente, la mayoría de los casos son del tipo célula grande difusa, como en nuestro caso4. Las pacientes con LHN vaginal primario normalmente tienen una excelente supervivencia (superior al 70%) comparable con el de otras localizaciones extraganglionares, y particularmente mucho mejor que los localizados en el ovario, cuya supervivencia global es del 30%. Las pacientes con LNH secundario vaginal son generalmente pacientes de edad avanzada, y su supervivencia es relativamente corta comparada con la de los primarios4-6.
El diagnóstico diferencial para la afección vaginal de los LNH incluye desde otras lesiones hematológicas (sarcoma granulocítico, histiocitosis de células de Langerhans, etc.) hasta otros tumores, como carcinomas, tumor mülleriano mixto maligno, leiomiosar-coma epitelioide, tumor de estroma endometrial, melanoma y sarcoma de Edwing extraóseo/tumor neuroectodérmico primitivo4,7.
Además, hay que tener en cuenta, en el diagnóstico diferencial, la inflamación crónica, que puede confundirse con un LNH en una muestra limitada. El proceso inflamatorio reactivo, comúnmente, tiene una población polimorfa de células plasmáticas, histiocitos y linfocitos sin atipias. La arquitectura de esta lesión es normalmente superficial y no existe infiltración de la membrana basal4.
La afección vaginal por los LNH es poco común y puede simular clínicamente un carcinoma. El número de pacientes con afección vaginal publicados en la bibliografía son pocos, y el conocimiento respecto a ellos es muy limitado. La afección vaginal de los LNH puede presentar dificultades diagnósticas a los patólogos, que están poco familiarizados con su histología y los patrones fenotípicos en esta localización.