INTRODUCCIÓN
La analgoanestesia obstétrica regional se ha convertido en una técnica habitual en nuestra actividad diaria y ha revolucionado el parto, en tanto en cuanto la mujer encara este acontecimiento con la tranquilidad de saber que el dolor será abolido. Si bien nadie duda de la eficacia de la epidural, está claramente demostrada la alteración del mecanismo del parto, produciéndose un mayor número de distocias de rotación imputables a esta técnica; esto supone un enlentecimiento de los distintos períodos del parto, un incremento en la tasa de instrumentación e incluso un ascenso del índice de cesáreas, aunque esto es más discutible.
Son diferentes los fármacos utilizados en la anestesia epidural (mepivacaína, bupivacaína, ropivacaína) (tabla I). Actualmente, es la ropivacaína la de mayor uso por sus menores efectos indeseables.
La analgesia obstétrica peridural es un derecho constitucional de todas las pacientes embarazadas atendidas en la red sanitaria pública, y todos los facultativos responsables de estas mujeres en el momento del parto están obligados a contribuir al cumplimiento de este derecho de manera inexcusable.
El objetivo del presente estudio consiste en comparar retrospectivamente, atendiendo a una serie de parámetros, los partos con y sin epidural acontecidos en nuestro hospital desde su apertura en octubre de 1999 hasta diciembre de 2002.
MATERIAL Y MÉTODOS
Se revisan 1.928 partos en el período comprendido entre octubre de 1999 y diciembre de 2002. En el grupo a estudiar se incluyeron todos los partos efectuados bajo analgesia epidural (AE), que representan el 70,9% del total (n = 1.367), y en el grupo control a comparar, los partos no sometidos a epidural, que ascendieron al 29,1% de los casos (n = 561).
Se analizan diferentes variables, como son: a) factores generales, como edad, paridad; b) factores relacionados con las fases del parto, como el tiempo de dilatación, expulsivo y alumbramiento; c) factores relacionados con la tocurgia, forma de comienzo y finalización del parto: partos eutócicos, porcentaje de instrumentación, partos en presentación podálica, gemelares, con cesárea anterior, distocias de rotación e índice de cesáreas; d) factores neonatales, como test de Apgar, infección neonatal, y e) factores maternos, como fiebre intraparto, realización de episiotomía, desgarros perineales, integridad del periné.
En el análisis estadístico se utilizó el test de la t de Student para la comparación de variables cuantitativas y la χ2 para la comparación de variables cualitativas, y el nivel de significación estadística se estableció para un valor de p ≤ 0,05, mediante el programa estadístico SPSS 9.0 para Windows.
RESULTADOS
Factores generales
La edad media global ± desviación estándar (DE) se situó en 29,87 ± 5,09 años (rango: 15-45); si la distribución se efectúa atendiendo a la aplicación de AE o no, se obtiene una media ± DE de 29,56 ± 4,53 (rango: 15-45) para AE y 30,18 ± 5,62 (rango: 16-43) sin AE (p = 0,39).
En cuanto a la paridad, el 49,5% correspondió a primigestas (954), y un 76,7% (732) recibió AE frente a un 23,3% (222) que no la recibió; el 50,5% eran multíparas (974) de las cuales el 65,2% (635) sí se acogieron a AE y el 34,8% (339) no, hallando significación estadística (p = 0; odds ratio [OR]; 1,76; intervalo de confianza [IC] del 95%, 1,43-2,16) entre las gestantes primíparas y multíparas que optaron por AE.
Factores relacionados con las fases del parto (tiempo en minutos de dilatación, expulsivo y alumbramiento)
Se seleccionaron 1.623 partos finalizados por vía vaginal después de excluir 305 cesáreas y se comparó el grupo de partos conducidos con AE (1.142; 605 primíparas y 537 multíparas) respecto al grupo sin AE (481; 181 primíparas y 300 multíparas). Para el período de dilatación, se obtiene en las primíparas con AE una media de 320 ± 114,36 (rango: 150-920) frente a 209,4 ± 121.46 (rango: 20-560) en las primíparas sin AE (p = 0). En la fase de expulsivo, la duración media fue de 44,7 ± 22,72 (rango: 15-120) con AE frente a 26,6 ± 16,18 (rango: 10-60) sin AE (p = 0). El tiempo medio en alumbrar ascendió a 10,20 ± 5,81 (rango: 5-30) con AE y 10,20 ± 4,13 (rango: 5-20) sin AE (p = 1).
Cuando se compara el grupo de multíparas con AE se obtienen los siguientes tiempos medios: 179,69 ± 98,62 (rango: 20-600) para la fase de dilatación; 17,06 ± 11,55 (rango: 5-60) en el expulsivo y 9,58 ± 5,73 (rango: 1-45) para el alumbramiento. Los resultados sin AE fueron: 151,88 ± 96,17 (rango: 10-560) para la dilatación, 15,13 ± 14,20 (rango: 3-90) en el expulsivo y 9,63 ± 4,59 (rango: 1-30) para la fase de alumbramiento; encontrando diferencia significativa (DS) en la fase de dilatación (p = 0,04), pero no así en los períodos de expulsivo y alumbramiento (p = 0,31 y 0,94, respectivamente).
Factores relacionados con la tocurgia, forma de comienzo y finalización del parto
Del total de partos (1.928), el 77% (1.484) fueron eutócicos (el 73,7% con AE frente al 85% sin AE; p < 0,05; OR: 0,49; IC del 95%, 0,37-0,64).
El 7,2% (139) se instrumentó (127 bajo AE, lo que supone el 9,3% del total de partos frente a 12 sin AE, ascendiendo al 2% del total; p = 0; OR: 4.68; IC del 95%, 2,5-8,97).
Hubo 43 partos podálicos (2,2%): 37 terminaron en cesárea, de las que 30 fueron electivas y 3 finalizaron por vía vaginal (de los 9 partos en los que se intentó la vía baja en 6 se aplicó AE, consiguiendo sólo un caso por vía vaginal por 5 cesáreas, y 3 sin AE, lográndose 2 por vía vaginal).
De los 15 partos gemelares (0,7%) 11 acabaron en cesárea, 5 electivas y 4 por vía vaginal (de 10 partos en los que se pretendió la vía vaginal se instauró AE en 9 casos, terminando 6 en cesárea y 3 por vía vaginal; el único caso sin AE consiguió un parto vaginal).
De los 62 embarazos con cesárea anterior, 31 (de éstos 5 fueron inducidos, 2 de ellos con AE y 3 sin AE, por 26 espontáneos, de los que 16 recibieron AE y 10 no) finalizaron vía vaginal frente a 31 por cesárea (6 inducidos, de los que 3 con AE y 3 sin AE, por 25 espontáneos, de los cuales 16 recibieron AE y 9 sin AE) (p = 1; OR = 1,14; IC del 95%, 0,36-3,56).
De los 41 partos en presentación occipitoposterior (2,12%), 32 se hicieron con AE (2,34%), de los que 23 correspondieron a primigestas (1,68%) y 9 a multíparas (0,66%), frente a 9 casos sin AE (1,6%), de los que 5 eran primíparas (0,89%) y 4 multigestas (0,71%). De manera global se obtiene una p de 0,39, una OR de 1,47 (IC del 95%, 0,66-3,32), y no se logran distintos resultados según paridad en primíparas (p = 0,64; OR: 1,40; IC del 95%, 0,50-4,26) y en multíparas (p = 0,98; OR: 1,20; IC del 95%, 0,33-4,66).
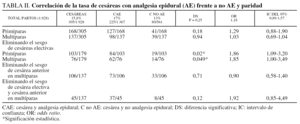
El 15,8% (305) finalizó en cesárea: 225 con AE (17%), 127 primigestas (43 electivas) y 98 multíparas (36 electivas y 25 con cesárea anterior). Sin AE 80 (13%), primigestas 41 (22 electivas) y multíparas 39 (25 electivas y 6 cesárea anterior) (tabla II). En términos globales no hay diferencias significativas en el índice de cesáreas según se haya conducido el parto con AE frente a sin AE (p = 0,25; OR = 1,18; IC del 95%, 0,89-1,57). Al introducir el factor paridad, tampoco se observa significación estadística: primíparas, 168 cesáreas (127 con AE frente a 41 sin AE; p = 0,18; OR = 1,29; IC del 95%, 0,88-1,90) y multíparas 137 cesáreas (98 con AE frente a 39 sin AE; p = 0,94; OR = 1,03; IC del 95%, 0,69-1,04); sin embargo, «si se eliminan las cesáreas electivas en ambos grupos» sí hay DS (p = 0,02; OR = 1,86 (IC del 95%, 1,09-3,2) en primíparas (103; 84 con AE frente a 19 sin AE) y (p = 0,04; OR: 1,85; IC del 95%, 1-3,49) en multíparas (76; 62 con AE frente a 14 sin AE). En cuanto a la forma de comienzo del parto se obtienen los siguientes resultados: p = 1, OR = 0,95 (IC del 95%, 0,4-2,2) para el total de partos inducidos; si se atiende a la paridad no hay DS en primíparas (p = 0,5; OR = 0,61; IC del 95%, 0,2-1,9), ni en multíparas (p = 0,82; OR = 1,33; IC del 95%, 0,39-4,94). Cuando el parto fue de comienzo espontáneo en términos generales, no se encuentran DS (p = 0,2; OR = 1,32 (IC del 95%, 0,86-2,08); atendiendo a la paridad no hay DS para primíparas (p = 0,77; OR = 0,85; IC del 95%, 0,41-1,76), en multíparas aunque no hay DS sí la roza (p = 0,057; OR = 1,75; IC del 95%, 0,98-3,16).
Factores neonatales
En cuanto a la tasa de infecciones neonatales, se detectaron 17 casos (tabla III): onfalitis (1), conjuntivitis-dacriocistitis (4) y otras infecciones (12). Seis casos se correlacionaron con aplicación de AE (35,3%) y 11 sin ella (64,7%), y se halló DS en cuanto a la disminución de infecciones neonatales y parto con AE (p = 0,003; OR = 0,22; IC del 95%, 0,07-0,64).
Utilizando el test de Apgar como valoración del estado de bienestar del recién nacido no se obtuvo DS según el tipo de analgesia empleada en el parto. Test de Apgar al minuto y a los 5 min con AE: 8,6 ± 0,49 y 9,26 ± 0,44 frente a 8,58 ± 0,49 y 9,22 ± 0,46 sin AE, no hallando DS (p = 0,77 al minuto y p = 0,53 a los 5 min).
Factores maternos
Se detectaron 8 casos de fiebre intraparto, de los que 7 se correlacionaron con aplicación de AE frente a un caso en que no se dio esta circunstancia, y no se apreció DS (p = 0,51; OR = 2,88; IC del 95%, 0,36-62,27).
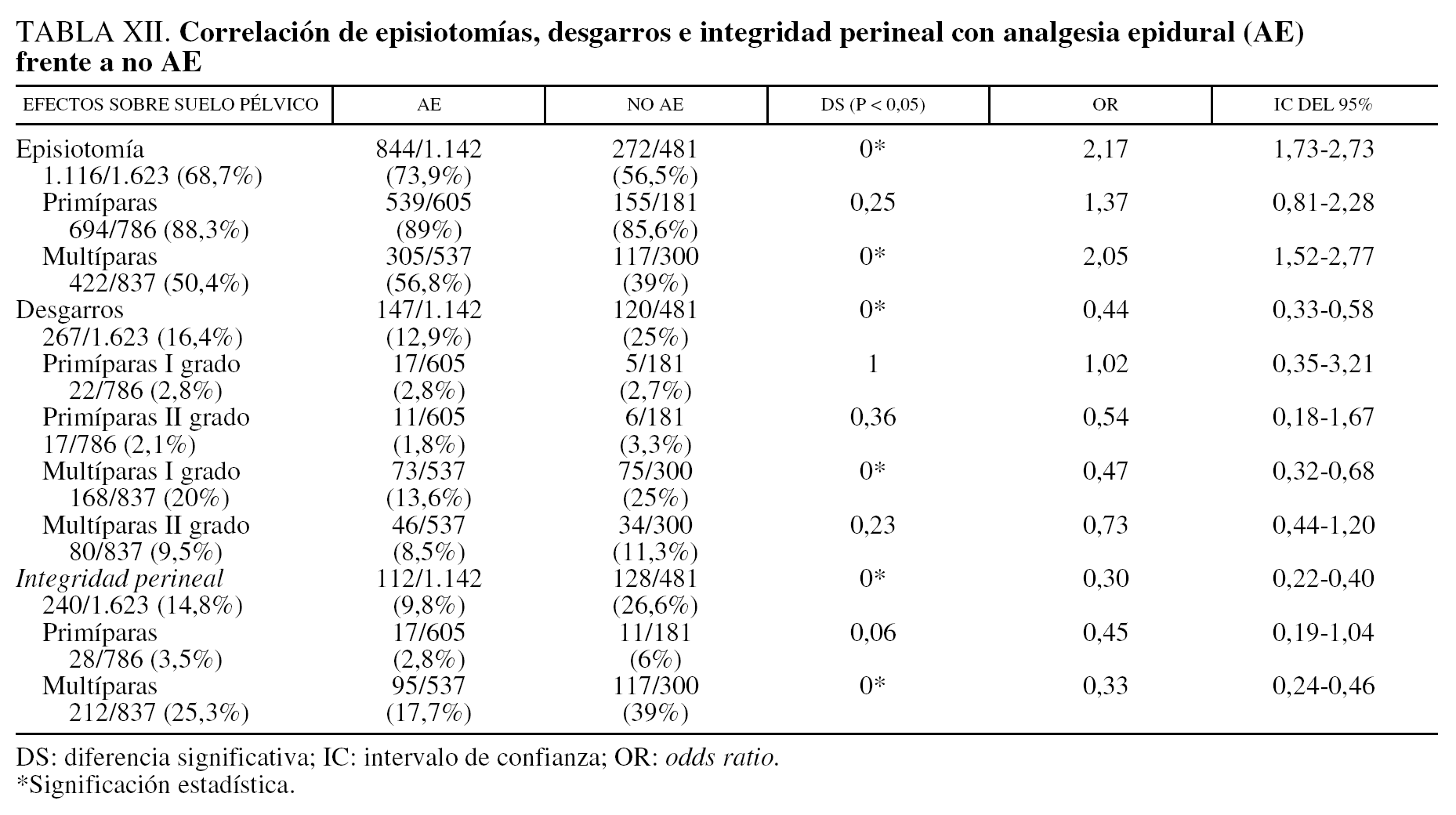
Los resultados en cuanto a episiotomías, desgarros o integridad del periné tras evaluar una muestra de 1.623 casos (eliminando las 305 cesáreas) fueron los siguientes: se encontró DS entre las episiotomías realizadas cuando se empleó la AE frente a no AE (p = 0; OR = 2,17; IC del 95%, 1,73-2,73); ahora bien, si la comparación se efectúa según paridad en el grupo de primíparas no se halla DS (p = 0,25; OR = 1,37; IC del 95%, 0,81-2,28), por el contrario en las multíparas si hubo DS (p = 0; OR = 2,05; IC del 95%, 1,52-2,77).
Al analizar los desgarros perineales sin episiotomía según AE o no AE se obtiene DS (p = 0; OR = 0,44; IC del 95%, 0,33-0,58). Si se compara por paridad y grado de desgarro no se observa DS en el grupo de primíparas con desgarro de primer grado (p = 1; OR = 1,02; IC del 95%, 0,35-3,21), ni de segundo grado (p = 0,36; OR = 0,54; IC del 95%, 0,18-1,67); sin embargo, sí se observa DS en el grupo de multíparas con desgarro de primer grado (p = 0; OR = 0,47; IC del 95%, 0,32-0,68) y no hay DS en multíparas con desgarro de segundo grado (p = 0,23; OR = 0,73; IC del 95%, 0,44-1,20).
Cuando se compara la integridad perineal entre los partos con AE frente a no AE se objetiva DS para el grupo en el que no se administró AE (p = 0; OR = 0,30; IC del 95%, 0,22-0,40). Si la comparación se hace por paridad, se observa que no hay DS en primíparas (p = 0,06; OR = 0,45; IC del 95%, 0,19-1,04). Por el contrario sí hay DS en multíparas (p = 0; OR = 0,33; IC del 95%, 0,24-0,46).
DISCUSIÓN
La analgoanestesia peridural en obstetricia tiene un efecto positivo contrastado; sin embargo, la pérdida de sensibilidad actúa de manera colateral sobre el mecanismo del parto, y puede incidir sobre parámetros como el período de duración del parto, la instrumentación, el uso de oxitócicos, las distocias de rotación, el estado neonatal, la episiotomía, los desgarros perineales, la tasa de cesáreas y la fiebre intraparto.
La edad media fue ligeramente menor en las gestantes con AE que sin ella, sin que hubiera DS (tabla IV).
La paridad sí halló DS, siendo mayor la proporción de primíparas con AE en relación con las multíparas (tabla V). Este dato es lógico al tener en cuenta que la evolución del parto es más rápido en la multigesta, es mayor el número que acude de urgencias con dilatación avanzada y el umbral doloroso es más bajo.
Las diversas fases del parto se ven afectadas por este tipo de analgesia, y según algunos autores éstas se prolongan1-4, por el contrario otros no hallaron diferencias significativas5,6. En el presente estudio, el tiempo de dilatación fue más largo al administrar AE con DS, independientemente de la paridad (tabla VI). El expulsivo sí se afecta por la paridad, y aunque se prolonga bajo AE, tanto en primíparas como multíparas, sólo se encontró DS para el grupo de primíparas (tabla VI). Acerca de la tercera fase del parto o alumbramiento, no se encontró DS en cuanto a la prolongación de este período según se emplee AE frente a no AE (tabla VI), así lo corroboran autores como Rosaeg et al7.
El porcentaje de partos eutócicos en nuestra serie correspondió al 73,7% para la AE frente al 85% sin AE con DS (tabla VII).
Las distocias de rotación evaluadas (presentación occipitoposterior en partos vaginales) no mostraron DS a pesar de un ligero aumento para la AE frente a no AE (el 2,3 frente al 1,6%) (tabla VII).
En cuanto al índice de instrumentación, según Lieberman et al4 se ve incrementado de forma significativa, no para otros autores5,8,9. En nuestra serie sí observamos un incremento de parto instrumental con AE frente a sin AE (el 9,3 frente al 2,1%) y clara DS (tabla VII).
Se ha involucrado a la AE con un aumento en la tasa de cesáreas, debido a la mayor frecuencia de distocias de rotación que hacen no progresar adecuadamente la presentación4,10; por el contrario, otros estudios demuestran no encontrar relación significativamente estadística en cuanto a la mayor incidencia de cesáreas cuando se aplica AE5,8,11. Nuestro trabajo revela un 17% de cesáreas con AE frente al 13% sin AE y al realizar el tratamiento estadístico se obtiene DS en el incremento de cesáreas con AE frente a no AE, tanto en primíparas como en multíparas tras obviar las cesáreas electivas (tabla II). Al eliminar el sesgo antecedente de cesárea anterior en secundigestas y cesárea electiva, más cesárea anterior en secundigestas, no se obtiene DS en el aumento de cesáreas con AE frente a no AE (tabla II).
Cuando se analiza el antecedente de cesárea previa no se observa DS en la incidencia de parto abdominal al aplicar AE o no (tabla VIII). No se consideró una contraindicación el uso de AE con el antecedente de cicatriz segmentaria uterina anterior siempre que la vigilancia mediante monitorización maternofetal sea continua, y no se detectó ninguna complicación en los 37 partos con cesárea anterior conducidos con AE. De igual manera, no se contraindicó la AE en presentaciones podálicas y gemelares, que obtuvo buenos resultados, y pensamos que este tipo de analgesia no incide en el devenir del parto, aunque bien es verdad que, en nuestro estudio, la representación de la muestra es muy escasa (tabla IX).
Otra razón por la que a veces se cuestiona la analgesia epidural es la repercusión sobre la morbimortalidad neonatal; se argumenta, sobre todo por pediatras-neonatólogos, que el aumento de duración del trabajo de parto y expulsivo, así como un mayor tiempo de bolsa rota y un mayor número de tactos, hacen que la infección neonatal se vea con más frecuencia. Leighton y Halpern8 y Bodner-Adler et al12, no observan efectos adversos neonatales significativos cuando se emplea AE en el parto, por el contrario Lieberman et al13 y Goetzl et al14 sí advierten mayor morbilidad. Nosotros no hallamos esta incidencia, sino todo lo contrario, observamos DS en la reducción de infecciones neonatales al administrar AE, con la prudencia obligada al manejar una muestra reducida (tabla II). El test de Apgar mejora en recién nacidos cuyas madres se sometieron a epidural, aunque sin DS (tabla X).
A pesar que el porcentaje de fiebre intraparto fue superior en los partos bajo AE frente a aquellos sin AE, no se obtuvo DS en nuestra casuística (tabla XI).
Hay quienes consideran la AE como factor predisponente para el uso de la episiotomía12. En nuestro estudio se contemplan diferencias significativas al respecto para el grupo de episiotomías-multíparas, sin embargo no se encontró DS en primíparas (tabla XII). Al analizar el grupo de desgarros vaginoperineales se objetivó DS en multíparas, con desgarros de primer grado cuando no se emplea AE, no se halló DS en primíparas con desgarros de primer y segundo grado ni en multíparas con desgarros de segundo grado (tabla XI). Por último, para el grupo de integridad perineal hay menor agresión sobre el periné en multíparas sin AE (tabla XI); probablemente la relajación acusada que proporciona la AE sobre el periné nos obligue a ser más intervencionista por temor laceraciones importantes.
CONCLUSIONES
La AE proporciona un bienestar indiscutible en la paciente, y se debería ofertar a todas las mujeres (no sólo es un deber, es un derecho).
No hay razones objetivas para demorar la administración de este tipo de analgesia (se ha de aplicar cuando la intensidad de las contracciones uterinas implique el comienzo del parto y ocasionen dolor, independientemente del grado de dilatación).
Bien utilizada origina raras complicaciones y tiene muy pocas contraindicaciones.
Sin embargo, si se incrementa la instrumentación en el parto, la incidencia sobre la morbimortalidad maternofetal no se ve afectada.
Se enlentecen distintas fases del parto como la dilatación y expulsivo con AE, pero sin repercusión del bienestar neonatal.
La AE no debe ser una contraindicación en presentaciones podálicas ni embarazo gemelar, así como el antecedente de cesárea anterior.
La tasa de cesárea se incrementa cuando se utiliza AE.
Las infecciones neonatales no aumentan con AE, ni se observa disminución en el test de Apgar.
No se detecta mayor incidencia en la presentación de fiebre intraparto con AE.
Se halló un incremento significativo en las episiotomías efectuadas en multíparas, así como desgarros de primer grado en multíparas. La integridad perineal es mayor en multíparas.
Por último, a la vista de estos resultados nos planteamos incorporar al consentimiento informado de AE todos los posibles efectos adversos derivados de este tipo de analgesia para que las gestantes atendidas en nuestro hospital tengan la más amplia información al respecto y puedan optar o rechazar libremente la epidural.
Aceptado para su publicación el 17 de octubre de 2006.