INTRODUCCIÓN
Hay numerosas técnicas quirúrgicas para tratar de corregir la incontinencia urinaria (IU) de esfuerzo de la mujer. Parece unánime, por parte de gran parte de autores, la opinión expresada sin ambigüedades de la superioridad de la colposuspensión por vía abdominal (intervención de Burch1,2) sobre las técnicas vaginales de suspensión (intervención de Pereyra3 de sostenimiento, como la técnica de Kelly4). Descrita por Burch1 en 1961, esta técnica5,6 ha resultado posiblemente una de las mejores aportaciones al tratamiento de la incontinencia de orina de esfuerzo en la mujer, como lo demuestra el hecho de su plena vigencia actual5. Además de la eficacia de la técnica de Burch1,2 para corregir este proceso, se citan sus ventajas para la corrección de cistoceles leves, la menor probabilidad de retención urinaria y el menor riesgo de osteítis púbica7.
A pesar de estos magníficos resultados obtenidos por la técnica de Burch1,2, a algunos autores8 les resulta ilógico proponer una laparotomía, por pequeña que sea, a pacientes que tienen un prolapso genital importante, cuyos componentes principales son susceptibles de ser tratados por vía vaginal. En la óptica de permanecer, en lo posible, fieles a la cirugía vaginal, nos parece, al menos, interesante evaluar ciertas técnicas operatorias a fin de proponer a estas pacientes la mejor alternativa en materia de solucionar su incontinencia de esfuerzo (IUE) y, sobre todo, ofrecer a las candidatas a la vía vaginal resultados próximos a los de la colposuspensión por vía abdominal. La intervención de Bologna9 fundamentalmente se ha utilizado por los cirujanos ginecológicos franceses enfrentados a una IU de esfuerzo asociada a un cistocele8,10-12. La suspensión cervicouretral descrita por Raz13 es una técnica más utilizada por los cirujanos urólogos y ginecólogos anglosajones en mujeres sin cistocele. El ginecólogo siempre debe estar en la línea de proponer una cirugía vaginal para tratar la IU que lleva asociada un prolapso genital. En este trabajo se presentan los resultados y las complicaciones de estas 2 técnicas transvaginales.
MATERIAL Y MÉTODOS
Se han analizado un total de 400 historias de mujeres sometidas a algún tipo de intervención para corregir su IU de esfuerzo, que han sido tratadas en nuestro servicio por dicho problema, con y sin prolapso, por el mismo equipo médico, utilizando una estrategia similar. Después de una búsqueda informática, se han seleccionado 199 pacientes que presentaban IU de esfuerzo, sin inestabilidad vesical asociada, operadas por vez primera según la técnica de Bologna9 (grupo 1, 99 pacientes), o bien según la técnica de Raz (grupo 2, 100 pacientes). La elección entre las 2 intervenciones no estaba sometida a aleatorización. El principal factor que influenciaba la elección de la técnica quirúrgica era el grado de colpocele anterior y en el que había la cantidad disponible de tejido vaginal para permitir o no confeccionar cinchas o cintas vaginales como en la técnica de Bologna9, factor no necesario para la elección de la técnica de Raz13.
Todas las pacientes se recopilaron de forma estandarizada, informatizada y prospectiva, se analizó su historia clínica y se realizó un minucioso examen uroginecológico, así como un balance o análisis urodinámico, con medida de presiones de cierre estática y dinámica14-22. El grado del prolapso se estimó durante el esfuerzo, durante el examen de la paciente en posición ginecológica, y se valoró según su descenso intravaginal de la siguiente manera8: 0, normal; 1, descendente a medio camino del himen; 2, descendente alcanzando el himen, y 3, exteriorización a través del himen.
Como propugnan Barrat et al23, de lo que se trata, antes de entrar en el enfoque quirúrgico, es de obtener lo que ellos denominan, acertadamente, balance genital. Señalan que todo prolapso, para ser descrito correctamente, se debe definir por cada uno de estos 7 elementos: cistocele (0, 1, 2, 3); prolapso uterino (0, 1, 2, 3); uretrocele (+, ) (0, 1, 2, 3); rectocele (0, 1, 2, 3); elitrocele (+, ); IU de esfuerzo (+, ); elevadores (de 1 a 5).
La severidad de la IU de esfuerzo se clasificó según los 3 grados siguientes8:
I (débil): escape urinario solamente en el curso de actividades importantes (tos, estornudo, salto).
II (moderado): escape urinario en el curso de actividades moderadas (movimientos rápidos, marchas sostenidas).
III (severa): IU en posición de pie sin esfuerzo o después del cambio de posición.
La mentada clasificación se ha evaluado clínicamente sin olvidar que la International Continence Society (ICS) distingue distintos tipos de IU24, entre las cuales la de mayor prevalencia es la IUE. Las IU que con mayor frecuencia van a encontrar los ginecólogos y urólogos en nuestras consultas son25:
IU de urgencia: pérdida involuntaria de orina asociada con un fuerte deseo de orinar.
IUE: pérdida involuntaria de orina desencadenada por la actividad física.
IU mixta: pérdida involuntaria de orina con síntoma de IU de urgencia y de IUE. Aproximadamente, el 50% de todas las mujeres incontinentes presenta IUE, pero esta proporción se modifica con la edad, con la que se aumenta el componente de urgencia25-27.
La frecuencia de los síntomas se clasificó siguiendo 5 grados7,27: 0, no IU; 1, IU excepcional (menos de una fuga urinaria por mes); 2, IU ocasional (menos de una fuga uninaria por día); 3, IU habitual (más de una vez por día); 4, incontinencia permanente de día; 5, IU permanente de día y de noche.
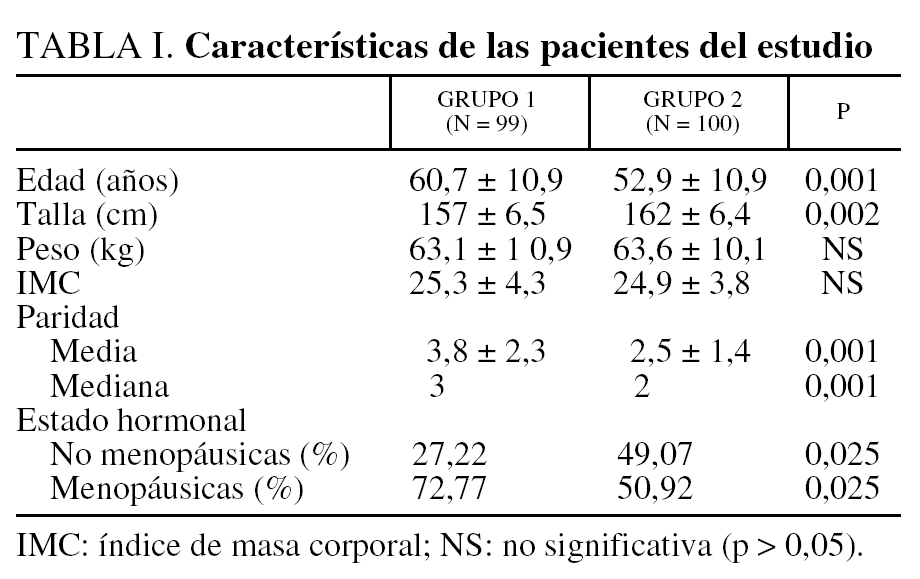
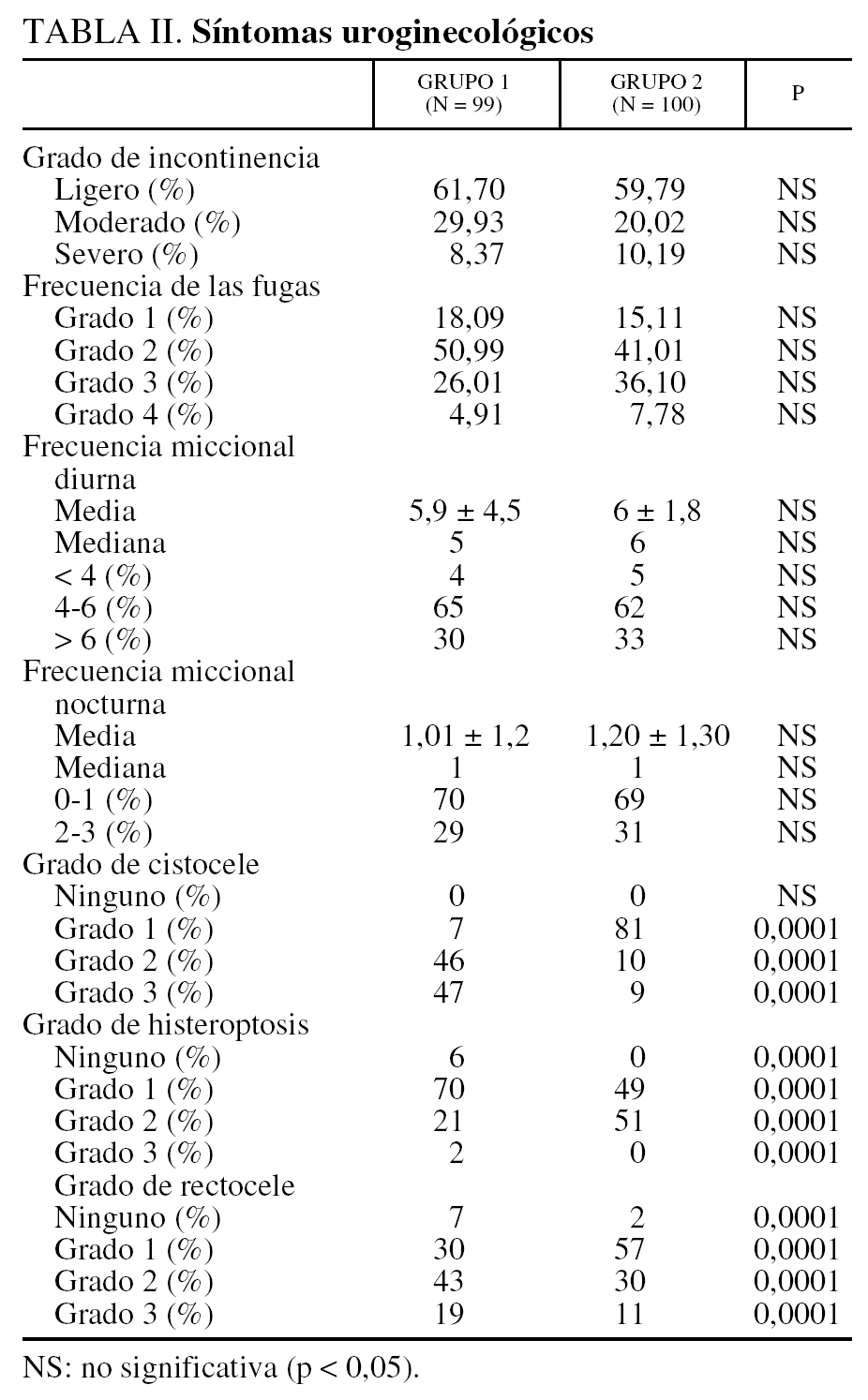
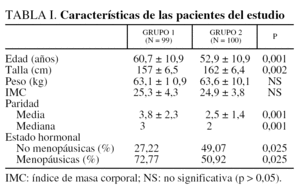
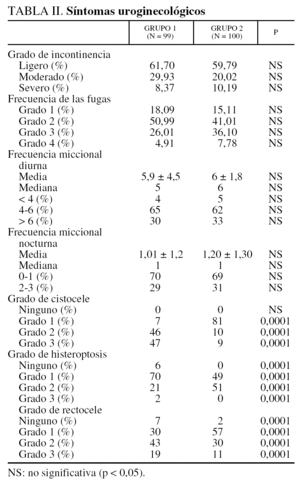
Las características clínicas de las pacientes se reflejan en las tablas I y II.
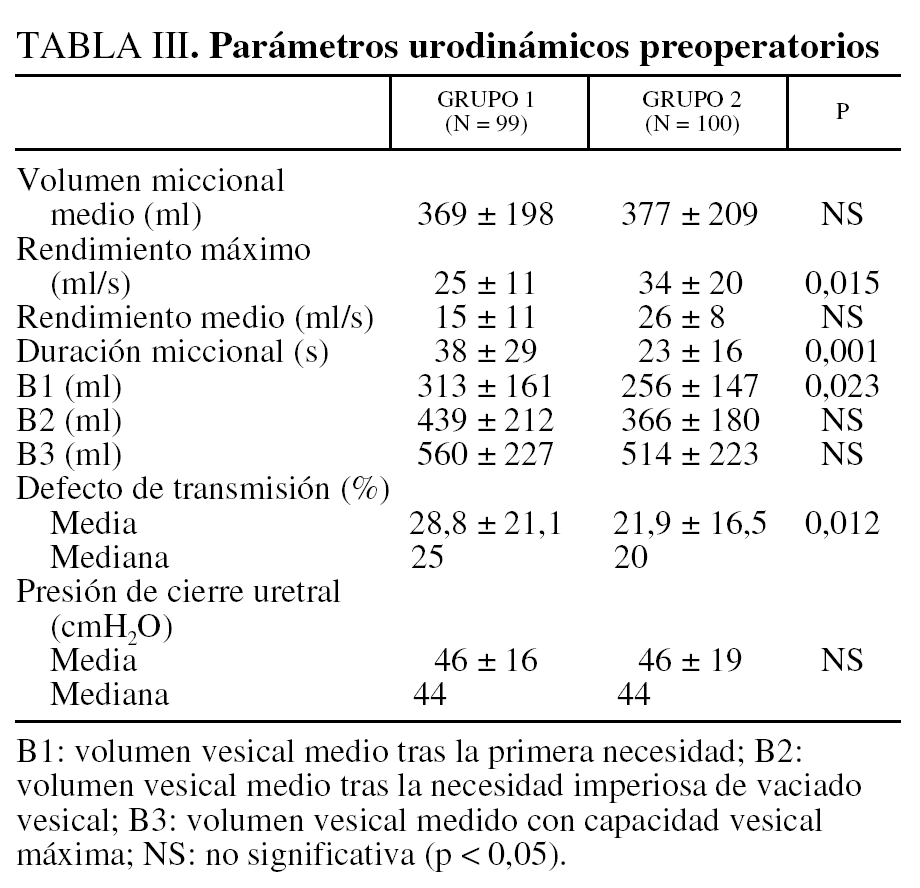
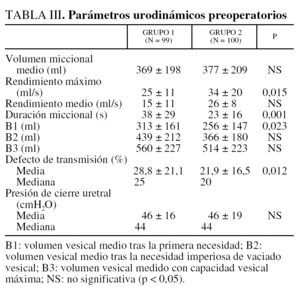
El análisis urodinámico ha sido realizado por el mismo equipo médico y con el mismo equipamiento. Los resultados de las 199 pacientes se reflejan en la tabla III28,29. El examen se desarrolló de forma estandarizada como sigue: la vejiga se rellenaba con una solución salina a una velocidad media de 50 ml/min, con medida del volumen vesical después de que la paciente sintiera la primera necesidad de micción (B1), de necesidad imperiosa de vaciado vesical (B2) y de la capacidad vesical máxima (B3). El registro o control de la presión uretral de cierre se realizó con un volumen vesical de 200 ml en cada paciente en posición yacente. El captor de presión se desplazaba en la uretra a una velocidad de 1 mm/min mediante un mecanismo tractor. El efecto del esfuerzo sobre la función uretral se evaluó por la medida sucesiva de la presión uretral concomitando con un esfuerzo tusígeno. El porcentaje de transmisión de presiones se calculó tomando la medida máxima del pico de presión en la uretra proximal y dividiendo este pico de presión uretral por el pico de presión vesical multiplicado por 100. El defecto de transmisión (DT) se definió como 100 menos el porcentaje de transmisión de las presiones. Los parámetros del análisis o balances urodinámicos de cada grupo se reflejan en la tabla III28-31.
Todas las intervenciones han sido realizadas según la misma técnica con asistencia del mismo cirujano.
La técnica de Bologna que se ha utilizado es la descrita por Bologna en 19739, aunque se hayan aportado algunas modificaciones personales. La técnica de Bologna es una autocolpopexia mediante cinchas vaginales pediculadas que posee un efecto de engrosamiento local, sin tener complicaciones disúricas. En esencia, aunque a continuación nos detendremos en la descripción de la técnica, es un medio de suspensión, utilizando como tales medios de suspensión bandas desepidermizadas o no extraídas en detrimento de la pared vaginal que se aproxima a una vía mixta o de materiales sintéticos. En puridad, se trata más de una intervención por vía mixta que por vía vaginal exclusiva, aunque este componente vaginal sea el más importante32.
El principio técnico de la intervención de Bologna9,33 radica en la suspensión del cuello vesical en la aponeurosis utilizando cinchas o cintas vaginales pediculadas. Se coloca a la paciente en posición ginecológica, con los muslos en hiperflexión y lo suficientemente abiertos para ofrecer una buena exposición del periné. Previamente, se coloca una sonda de Foley CH16 con balón de 10 ml. Con frecuencia creciente, en manos de un cirujano vaginalista experto, la operación de Bologna suele ir precedida de histerectomía vaginal.
Su técnica consiste en individualizar 2 bandas vaginales, a expensas de la pared anterior de la vagina, dirigirlas al espacio de Retzius y sujetarlas en la pared anterior del abdomen. Sólo es posible realizarla si hay un cistocele cuya magnitud permite, sobradamente, la preparación de unas cinchas vaginales suficientemente largas y anchas.
Se tracciona del cuello uterino mediante las pinzas de Pozzi, consiguiendo la tensión de la vagina que recubre el cuello en su cara anterior. Se practica una incisión semicircular anterior del cuello mediante el bisturí. La pared anterior de la vagina se incide verticalmente en toda su longitud, a lo Crossen, como en la «vía de abordaje de los prolapsos por vía baja», y dicha incisión se detiene en la estría vaginal transversal situada en el cuello vesical; más concretamente dicha incisión se lleva hasta un punto situado a 1,52 cm bajo el meato uretral. Después, sigue lateralmente un extenso despegamiento del espacio vesicovaginal, y se sujeta la pared vaginal en su borde libre con una pinza de Cotte, el despegamiento se realiza hasta alcanzar las ramas isquiopubianas. De esta forma queda expuesta la aponeurosis pelviana que se perfora a ambos lados de la uretra, para penetrar en el espacio retropubiano, en palabras de Barrat et al33, hasta alcanzar lateralmente el pedículo uterino.
Con unas tijeras se corta una cincha o cinta vaginal de 1 cm de ancho, y se confeccionan 2 de estas cinchas a partir del borde de la pared vaginal anterior, ya libre por despegamiento, cinchas que quedan pediculadas en la estría vaginal suburetral ya citada. Las extremidades de ambas cintas vaginales (derecha e izquierda) se fija por un hilo del n.o 1 no reabsorbible, al tiempo que el resto de la pared vaginal lateral, despegada, se pone a tensión con una pinza. Con las puntas de las tijeras de Mayo en contacto con la pared vaginal y dirigida hacia arriba y lateralmente, se perfora la aponeurosis pélvica. Por vía abdominal, en zona retropubiana, se realiza una incisión de 1,5-2 cm a ambos lados de la línea media, para horadar la aponeurosis. Por cada una de estas incisiones bilaterales aponeuróticas se introduce una pinza de Bengolea, pinza guiada hacia la vagina por un dedo. Como se sabe, rota la aponeurosis pelviana en el espacio de Retzius, la punta de la pinza de Bengolea puede entonces asir los extremos de los hilos no reabsorbibles, continuación de las cinchas vaginales fabricadas anteriormente, y tirar de ellas hacia arriba para hacer pasar dichas cinchas por las incisiones aponeuróticas paramediales de la aponeurosis. Se tira de los hilos (y las cinchas que tras ellos siguen) hacia arriba, con el fin de encaminar las cintas vaginales a zona retropubiana y lateralmente al cuello vesical. Las cinchas vaginales, que han atravesado la aponeurosis abdominal, que entonces está en situación retropubiana, se unen la una a la otra mediante unción de los hilos no reabsorbibles de sus extremos, aunque los distintos autores afirman que el paso de un hilo al lado contralateral por una tunelización subcutánea refuerza la intervención. Como finalización de la intervención, se realiza una maniobra abdominal cierre de la aponeurosis hasta piel de la pared abdominal y la unión de los bordes vaginales que dejaron libres las cinchas abdominales con hilo reabsorbible, bien con puntos sueltos o bien con una sutura continua entrecruzada. Queda claro que las cinchas vaginales que acaban uniéndose en el abdomen retropubiano, quedarán a la mayor tensión posible, maniobra que conviene vigilar con citoscopia.
La intervención de Raz, cuando se efectuó, se hizo según la técnica descrita por este autor13, aunque igualmente se realizaron algunas aportaciones personales. La posición operatoria es una posición de cirugía por vía mixta, como para la realización de la técnica de Bologna. Se realiza una doble colpotomía anterior, que partiendo desde aproximadamente 2 cm (el origen es un mismo punto) bajo el meato uretral, se dirige hacia abajo hasta alcanzar la distancia de 2-2,5 cm del orificio cervical externo uterino. El clivaje vesicovaginal consiste en separar lateralmente la vagina a partir de las 2 incisiones realizadas (en forma de uve invertida) hasta las ramas isquiobubianas, con el fin de exponer y, posteriormente, perforar la aponeurosis pelviana subyacente. Dicha perforación, normalmente realizada digitalmente, permite entrar en el espacio retropubiano y sobre todo aislar, a una y otra parte del cuello vesical, los elementos necesarios para la pexia: los ligamentos pubouretrales que forman parte integrante de la aponeurosis pelviana perforada, el tejido periuretral y, en la pared vaginal, la cara profunda en lo que corresponde a la fascia de Halban. Se utiliza un hilo trenzado no reabsorbible con aguja para asir los siguientes elementos anatómicos: ligamentos pubouretrales, fascia pericervical y fascia profunda de la pared vaginal, acto quirúrgico realizado a ambos lados del cuello vesical. Las extremidades libres de los hilos se recuperan, ambos a nivel subpubiano, y atravesando el espacio de Retzius, los 2 hilos traspasan la aponeurosis abdominal retropubiana y se unen a tensión, mediante vigilancia citoscópica, en la línea media detrás del pubis. Finalmente, se suturan con hilo reabsorbible las 2 incisiones vaginales y la incisión abdominal retropubiana, previamente realizada, para dejar aflorar a través de la aponeurosis abdominal los hilos que provienen del espacio vaginal.
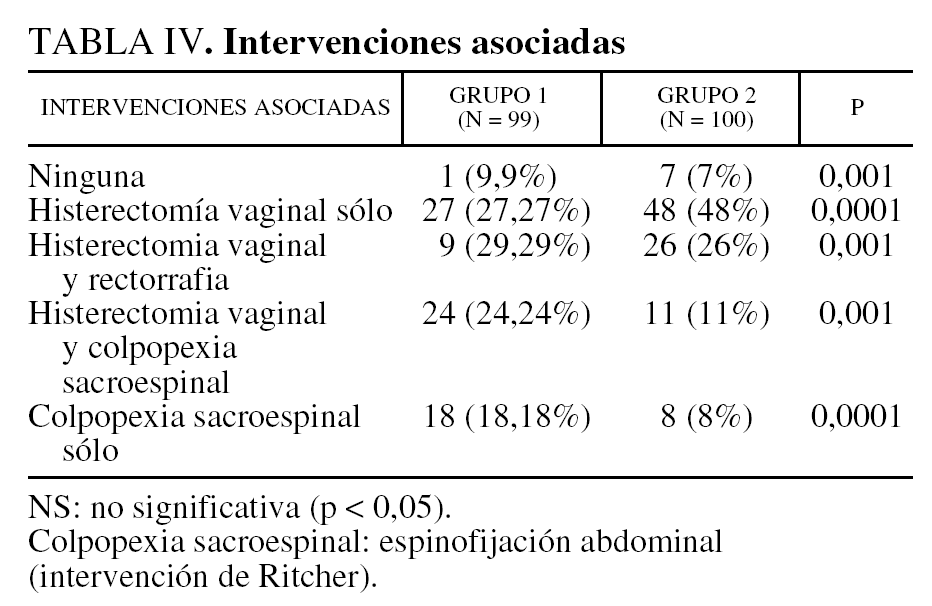
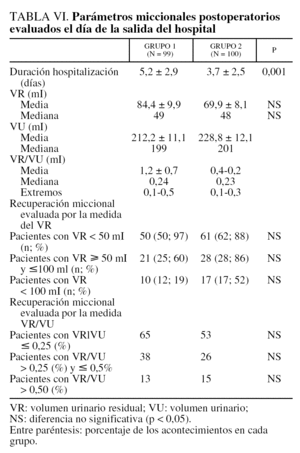
La descripción de las maniobras o técnicas asociadas a las intervenciones de cada grupo está documentada en la tabla IV. El drenaje urinario postoperatorio se hacía con un sonda de Foley CH16. La sonda se mantiene, en ambos grupos de pacientes, durante un total de 48 h. Las complicaciones per y postoperatorias, como las lesiones vesicales o las pérdidas sanguíneas que hayan necesitado una transfusión, se compararon entre los 2 grupos. Durante la hospitalización, las complicaciones a corto plazo (infección parietal, hematoma del espacio de Retzius, tromboflebitis), se evaluaron y compararon en los 2 grupos. Los parámetros miccionales se valoraron por la medida del volumen urinario miccional (VU) y del volumen residual (VR) correspondiente. Esta medida se realizó en 2 momentos como mínimo: el día de la retirada de la sonda urinaria (primer día) y el último día de la hospitalización (último día). Las medidas se registraron para cada micción, pero para calcular la relación, se consideró cada vez el VR más alto y su VU correspondiente. En cada paciente cuya micción espontánea no permitía el vaciado de al menos el 50% del VU total, se realizaron 6 veces por día cateterismos vesicales intermitentes. Al día siguiente de la retirada de la sonda uretral se realizaba sistemáticamente un examen bacteriológico urinario. Después de su hospitalización, las pacientes han sido revisadas a los 3 y 6 meses, y después anualmente. La revisión comporta un interrogatorio dirigido o centrado sobre la función vesicoesfinteriana y un examen físico en los 2 grupos. El criterio de curación se definió por la ausencia completa de visualización de pérdidas urinarias provocadas durante el examen fisicoclínico. El fracaso se definió por una cierta persistencia o una recidiva de la incontinencia. Para el estudio propuesto, el seguimiento de las pacientes se paró cuando la cirugía fracasaba. En los demás casos, el fin del seguimiento queda representado por el último examen clínico. El tiempo transcurrido sin incontinencia se calculó a partir del dato de la intervención.
En el análisis estadístico, cuando las variables cuantitativas eran gaussianas, se compraron las medias entre los grupos utilizando el análisis de la varianza y el test de Newman-Keuls. Para las variables cuantitativas no gaussianas, se utilizó el test de Kruskal-Wallis, con múltiples comparaciones cuando fue necesario. El límite de significación se escogió en 0,05, teniendo en cuenta las correcciones necesarias en caso de repetición del test. En el caso de los datos cualitativos, se utilizó el test de la χ2 y el test de Fischer cuando fue necesario.
La recidiva de la incontinencia se estudió utilizando el método de Kaplan-Meier y las curvas se compararon utilizando un test logarítmico. El modelo multivariante de Cox se utilizó con el fin de determinar las variables predictivas del fracaso del acto quirúrgico. Las variables que aparecen como explicativas del fracaso quirúrgico en el análisis univariante, se introdujeron como covariables en el modelo de Cox. Los tests de hipótesis que el modelo establece como azares proporcionales se realizaron introduciendo en dicho modelo una variable dependiente del tiempo, testando un coeficiente frente a 034. Las únicas variables introducidas en el modelo han sido las que verificaban esta hipótesis. Para estimar el impacto de la duración del cateterismo sobre el riesgo de fracaso, se han utilizado numerosos métodos: la introducción de esta variable como variable explicativa o la introducción de una variable dicotómica dependiente del tiempo describiendo la duración del cateterismo en el modelo multivariante de Cox. Todos los cálculos estadísticos se realizaron con ayuda del aparato logístico BMDP versión 199334.
RESULTADOS
La edad media ± desviación estándar (DE) es significativamente más elevada (p = 0,001) en el grupo 1 (60,7 ± 10,9 años) que en el grupo 2 (52,9 ± 10,9 años), pero esta variable no resulta explicativa del fracaso quirúrgico en el análisis multivariante y en el modelo de Cox. El estado menopáusico es igualmente diferente en los 2 grupos, con más mujeres menopáusicas (p = 0,025) en el grupo 1 (72,77%) que en el grupo 2 (50,92%). En análisis univariante, el estado menopáusico es explicativo del fracaso quirúrgico, pero esta característica desaparece cuando esta variable se testa en el análisis multivariante por el modelo de Cox. No hay diferencias entre los 2 grupos en lo que concierne al grado de incontinencia, la frecuencia miccional, la nicturia y el índice de masa corporal.
El grado de prolapso es diferente entre los 2 grupos: las pacientes tratadas con la intervención de Bologna tienen un grado más alto de cistocele (p = 0,0001), de prolapso uterino (p = 0,0001) y de rectocele (p = 0,0001) que las pacientes tratadas mediante la técnica de colposuspensión de Raz. Consecuentemente, las maniobras asociadas para tratar el prolapso genital son más frecuentes en el grupo 1 que en grupo 2. En análisis univariante, el grado de cistocele y el grado de prolapso uterino aparecen como variables explicativas en caso de fracaso de la corrección de la incontinencia, pero no aparecen más explicativas en el análisis multivariante.
El fracaso se define por una cierta persistencia o una recidiva de la incontinencia. El grupo de autores había decidido que la vigilancia de las pacientes se detuviera en el momento en que la cirugía fracasaba. En los demás casos, el fin del seguimiento queda representado por el último examen clínico. La duración del tiempo transcurrido sin incontinencia se calculó a partir del dato de la intervención.
Los resultados del análisis o balance urodinámico evidencian un DT más elevado (p = 0,012) en el grupo 1 (28,8 ± 21,1 cmH2O) que en el grupo 2 (21,9 ± 16,5 cmH2O). No obstante, esta variable no es en modo alguno explicativa del fracaso quirúrgico en análisis univariante. El porcentaje de pacientes con una presión de cierre uretral < 20 cmH2O era idéntico en los 2 grupos (2,5 y 3,7% grupos 1 y 2, respectivamente). La presión de cierre uretral medio no es diferente entre los 2 grupos (tabla III) y esta variable no es explicativa del fracaso en nuestra serie cuando ésta se analiza en análisis multivariante.
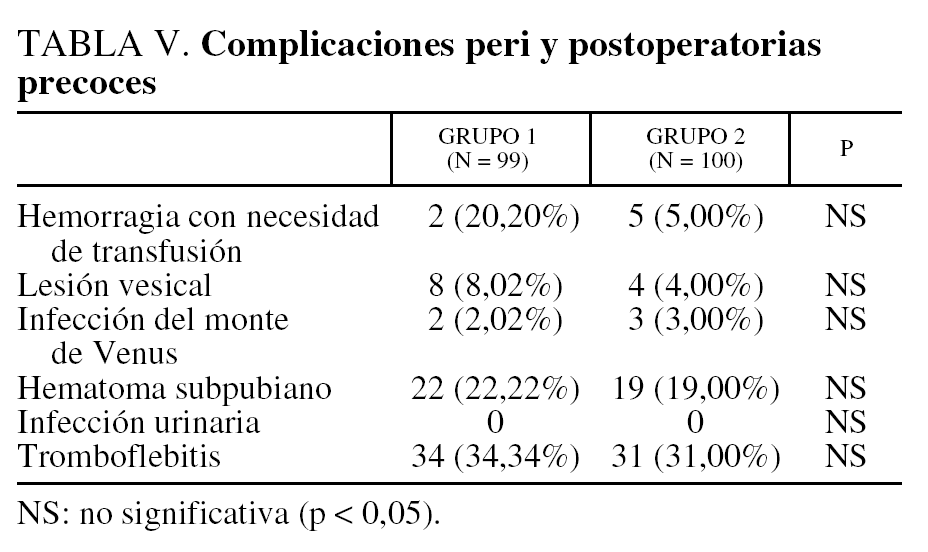
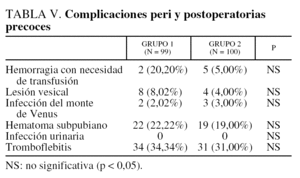
La morbilidad peri y postoperatoria (tabla V) es comparable en los 2 grupos. La principal complicación operatoria, evitable con maniobras suaves y adecuadas, es la lesión vesical, con 3 y 7 casos, respectivamente, diagnosticados en cada grupo. La complicación postoperatoria más frecuente es la infección urinaria baja (23,23 y 19%, respectivamente). La frecuencia de su aparición es directamente dependiente de la duración del cateterismo vesical. Para una duración ≤ 48 h, la tasa de infección urinaria es del 16%. Sube al 41% cuando la duración del cateterismo es ≥ 72 h (p = 0,0009). Somos partidarios, cada vez con más frecuencia, de acortar el tiempo de cateterismo, toda vez que ahora los hilos de sutura, semisintéticos, proporcionan una mayor seguridad que las antiguas suturas. Las infecciones del monte de Venus son, respectivamente, del 8,08 y del 4% de las pacientes, que se trataron con antibióticos por vía oral y antiinflamatorios no esteroideos. En ningún caso ha sido necesario la ablación quirúrgica de los hilos de suspensión o de las cintas vaginales.
La duración media del cateterismo urinario se ha estandarizado en 48 h, con tendencia, como se ha dicho, a reducir esa duración. En el trabajo de Giacalone et al8 la duración era de 2,7 ± 1,5 después de la intervención de Bologna y de 2,5 ± 1,9 después de la intervención de Raz. Para estos autores, esta variable no interviene como factor pronóstico de fracaso cuando el mismo era testado en el modelo de Cox.
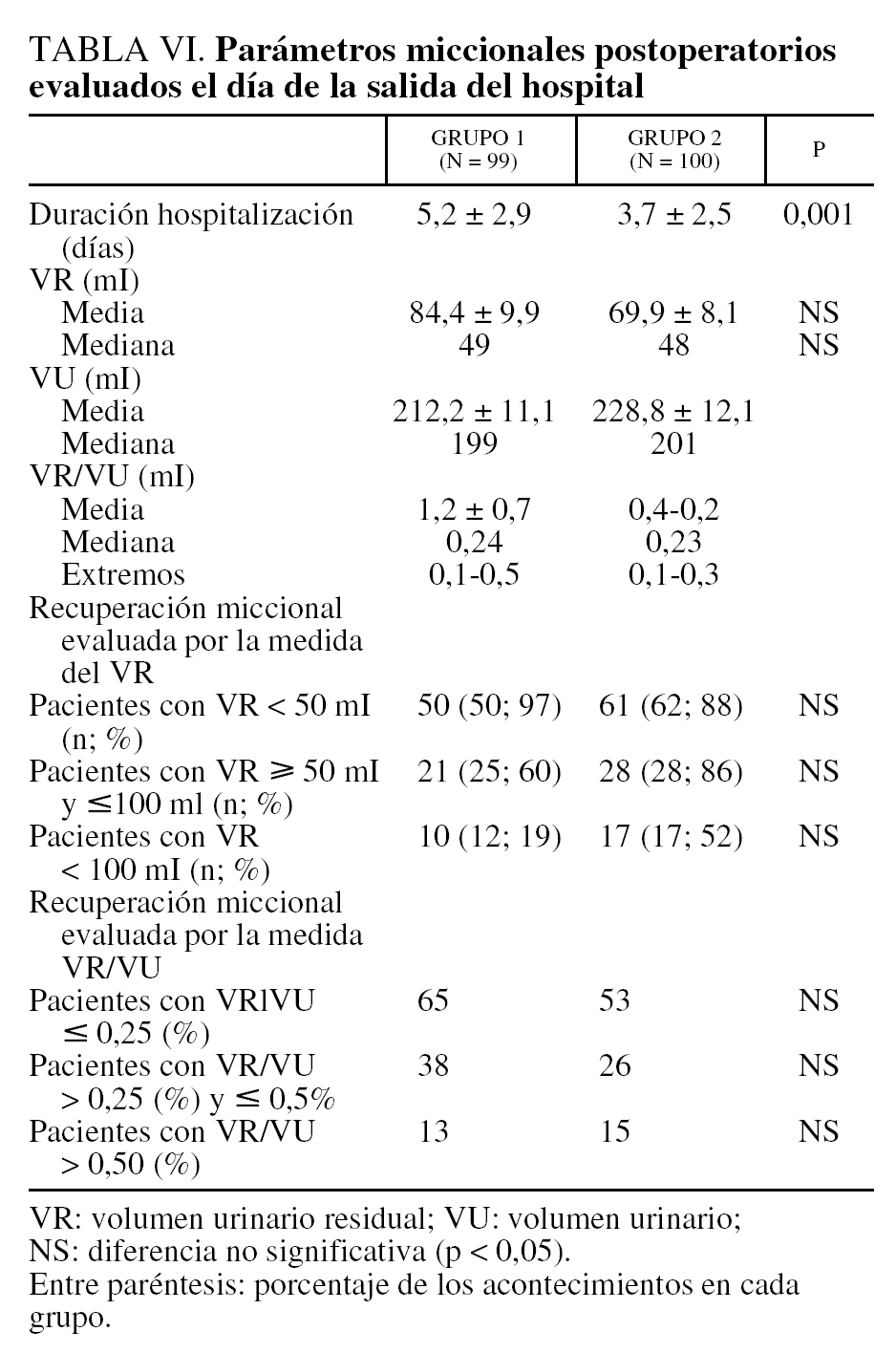
Las pacientes se dieron de alta en el hospital a los 5,2 ± 2,9 días postoperatorios en el grupo 1 y 3,7 ± 2,5 días en el grupo 2 (p = 0,001). El resultado de los análisis de las funciones urinarias el último día de hospitalización se documenta en la tabla VI. La media y la mediana del factor VR/VU son estadísticamente superiores en el primer grupo que en el grupo segundo (p = 0,001) cuando dichos parámetros se calculan en el primer día sin sonda uretral. La diferencia se hace no significativa cuando el parámetro se evalúa el último día (día de alta).
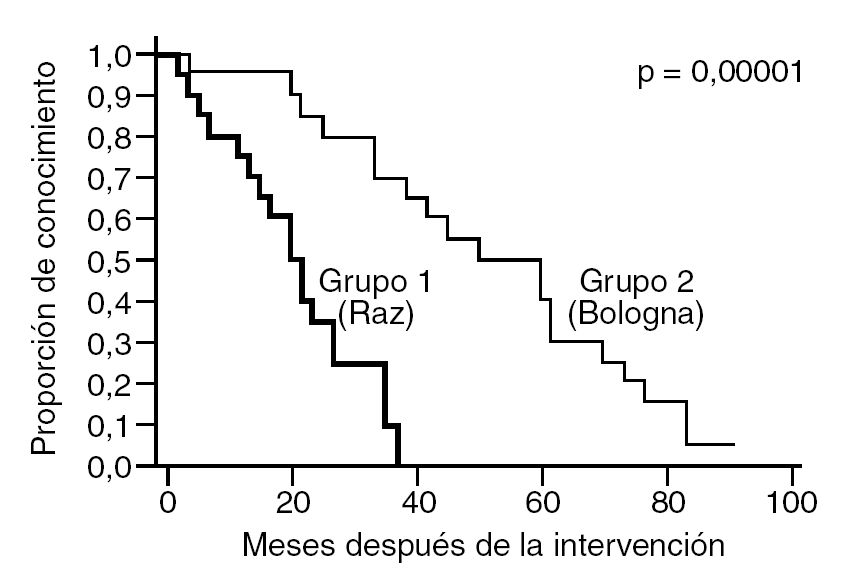
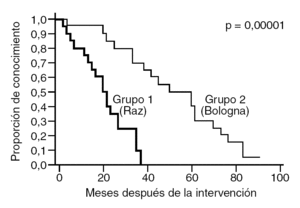
El éxito es diferente entre los 2 grupos: el valor de la duración media del seguimiento es significativamente más importante para el grupo 1 (30,3 meses) que para el grupo 2 (11 meses) (p = 0,001). Las curvas de Kaplan-Meier que atañen al intervalo libre sin incontinencia se reflejan en la figura 1. La mediana de duración del intervalo libre sin incontinencia es de 51 meses en el grupo 1 y de 21 meses en el grupo 2; la diferencia es altamente significativa (p = 0,000001). A los 2 años de seguimiento, el 85% de las pacientes del grupo 1 era continente, por sólo el 35% en el grupo 2. Una incontinencia por inestabilidad vesical de novo está presente en 4 pacientes (4,04%) del grupo 1 y en 6 (6%) del grupo 2. Ninguna paciente ha sido nuevamente evaluada cistométricamente, pero la etiología irritativa de la incontinencia se ha tenido en cuenta, de hecho, como sintomatología suficientemente evocadora y significativa.
Fig. 1. Meses después de la intervención.
En el análisis estadístico univariante, los factores predictivos de la recidiva son: el estado menopáusico, la presión de cierre uretral, el grado de cistocele, el grado de prolapso uterino, la duración del cateterismo urinario, la gravedad de la incontinencia, VR/VU el día en que se efectúa la retirada de la sonda, el día del alta y el tipo de colposuspensión. Los demás factores evaluados en el análisis univariante (la edad de las pacientes, el índice de masa corporal, la paridad, el grado de rectocele, el DT de las presiones, la histerectomía asociada, la intervención de espinofijación vaginal asociada), no resultan explicativas para justificar el fracaso. La única variable preoperatoria explicativa encontrada en el modelo de Cox y correlacionada estadísticamente con el éxito del tratamiento es el tipo de procedimiento quirúrgico (Bologna o Raz) (riesgo relativo [RR] = 5,36; intervalo de confianza [IC] del 95%, 2,43-11,58; p = 0,00001). La segunda variable explicativa es postoperatoria; se trata del cociente VR/VU medido el último día de la hospitalización (RR = 0,41; IC del 95%, 0,21-0,81; p = 0,007).
DISCUSIÓN
Después de una exhaustiva revisión bibliográfica (Medline desde 1980) sólo se ha encontrado una referencia8 que compare estadísticamente la operación de autocolpopexia de Bologna con el procedimiento de Raz (variante del procedimiento con aguja de Pereyra35,36). Aunque las 2 técnicas responden exactamente al mismo principio, este estudio pone de manifiesto una eficacia estadísticamente superior de la técnica de Bologna en comparación con la técnica de Raz en el tratamiento y cura de la IUE.
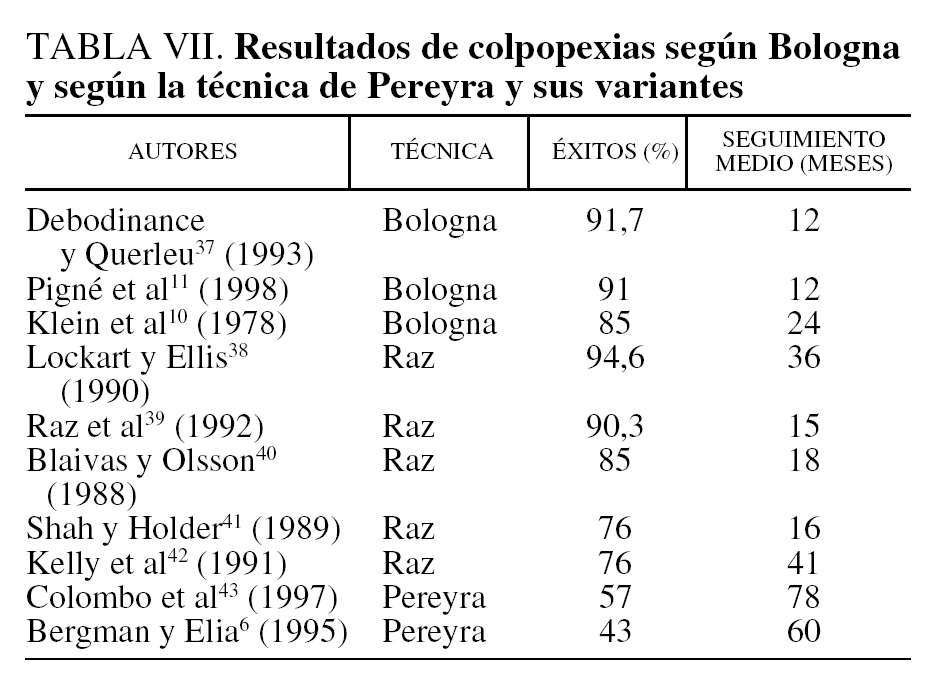
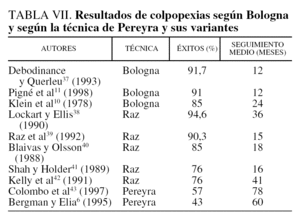
Numerosos trabajos han documentado los resultados de cada una de estas 2 técnicas evaluadas aisladamente, mas un análisis comparativo objetivo de los resultados es difícil de realizar. Las razones se basan principalmente en los criterios de selección de las pacientes operadas (primera intervención, fracasos quirúrgicos, asociación a una inestabilidad vesical), las diferencias de definición de los criterios de curación (ausencia total de fugas urinarias o mejora relativa en lo concerniente a la frecuencia de dichas fugas). La tabla VII refleja los resultados de los principales trabajos en cada una de las 2 técnicas, y dichos resultados están, para la mayor parte de dichos trabajos y contrariamente a éste, a favor de la equivalencia de las 2 técnicas en la cura de la incontinencia. No obstante, en la tabla VII se observa que el margen para la valoración del éxito es muy amplio, y va desde los 12 meses11,37,44 a los 78 meses18, y este factor es muy importante para evaluar correctamente el éxito de una intervención para corregir la IUE. Por ejemplo, el trabajo de Colombo et al43 aporta una desaparición de la incontinencia en solamente el 57% de sus pacientes tratadas según la técnica de Pereyra modificada y con un intermedio de valoración de 6 años y medio desde la intervención. Giacalone et al8 opinan que son más convincentes los resultados de Bergman y Elia6, que aportan, en un estudio prospectivo, una disminución de éxitos objetivos de la intervención de Pereyra del 65% al año de la intervención y del 43% después de 5 años de seguimiento. Uno de los autores de este trabajo, publicó en el año 199544 los resultados de la colposuspensión de Raz en la IUE con una tasa de éxitos al año del 86,84%. Hubiera sido interesante seguir adecuadamente y durante más tiempo, a estas pacientes para valorar el resultado a 10 años de distancia, toda vez que, en este trabajo, la técnica de Raz ofrece pobres resultados: 35% de éxitos después de pasados 2 años de la intervención. El autor, en este trabajo y en el precedente, valora como factores importantes el número de pacientes 38 en el primer trabajo44 y 100 en éste y, además, el tiempo postoperatorio de la valoración 1 año en el primer estudio44 y 2 en éste. Dos factores, tiempo de valoración y número de pacientes, que parecen importantes y que vienen a actualizar de alguna manera las palabras de Hilton y Stanton45: «Quizá sea poco pertinente agregar otro artículo más a los muchos que se publican cada año sobre el tema de la incontinencia urinaria en la mujer». Aparte de no olvidar la uniformidad, para la comparación, en la metodología utilizada.
El análisis de 2 poblaciones de pacientes determina la aparición en el grupo 1 (Bologna) de una proporción de prolapsos genitales de grado 2-3 más importante que en el grupo 2 (Raz).
Esta observación es válida cualquiera que sea el segmento del prolapso estudiado (cistocele, histeroptosis o rectocele). Esta constatación confirma que la elección de la técnica depende, evidentemente, del grado de prolapso, permitiendo o no la confección de una cincha vaginal, aunque se tenga que reconocer que en el 8% de los casos se ha practicado una intervención de Raz con prolapso vesical de grado I-II, ya que como se comentaba en un trabajo anterior44, la técnica de Raz corrige, aunque no en la medida en que lo hace la técnica de Bologna, el prolapso vesical. Sin olvidar, como premisa previa, que el tratamiento quirúrgico de la IUE, sólo se debe indicar en las mujeres en las que la incontinencia es bien objetivada, en las que no hay motivación para el tratamiento rehabilitador o en las que ha fallado el tratamiento conservador farmacológico, y en las que se demuestra una denervación o una enfermedad fascial45,46. A pesar de esta diferencia, el análisis de Cox muestra que en cada uno de los 2 grupos, tomados aisladamente, y lo mismo que cuando se compara los 2 grupos entre sí, la importancia del prolapso genital, y en particular el estadio del cistocele, no interviene en la cura de la incontinencia8,47-49. El modelo de Cox muestra igualmente que la realización de operaciones quirúrgicas concomitantes a la colpopexia no aparece tampoco con un factor explicativo del fracaso quirúrgico. En fin, la única variable preoperatoria explicativa del éxito radica en la misma técnica de suspensión cervicouretral utilizada. Giacalone et al8, que también compararon estas 2 técnicas quirúrgicas, reconocen que los sesgos eventuales que se hayan podido producir en su trabajo son de 2 tipos: uno ligado a la introducción de las 2 técnicas solamente a partir del año 1992, y a la diferencia de seguimiento entre los 2 grupos (puesto que la técnica de Bologna se utilizó como técnica única durante los años 1990 y 1991). Estos autores8 refieren que si no se limita el estudio a los años 1992 a 1996, el seguimiento y la comparación entre los 2 grupos entonces son idénticos, constatando que tal vigilancia alcanza un máximo de 5 años. Para las pacientes incluidas entre 1992 y 1996, los resultados muestran que la variable primera que explica el fracaso es el tipo de técnica quirúrgica, con un beneficio claro para la intervención de Bologna (p = 0,01), lo que confirma los resultados obtenidos para la totalidad de los pacientes8. En lo que concierne a la diferencia de seguimiento, un valor de fracasos mayor no podría penalizar más que al grupo correspondiente. Ahora bien, el grupo para el cual el seguimiento es más largo (grupo 1) es el que se ha visto beneficiado de la mejor tasa de curación.
En nuestro estudio, uno más entre los miles que hay que comparan distintas técnicas por distintas vías o similares para la corrección de la IUE, hay una proporción importante de pacientes con edad avanzada y, por lo tanto menopáusicas en el grupo 1 (grupo de Bologna). Estas diferencias fisiológicas, que en principio pueden parecer importantes, no intervienen en los resultados obtenidos en nuestra serie. Es más, estas mujeres mayores y menopáusicas pertenecen al grupo en el cual los resultados obtenidos son mejores50,51, lo que parece ir en contra de la lógica quirúrgica. La ausencia de influencia de la edad y del estadio menopáusico en los resultados de la cirugía de la incontinencia es conocida analizando numerosos estudios que han comparado los parámetros clínicos de sus pacientes curadas y de sus fracasos52,53, lo que favorece el sentido y los resultados de nuestro estudio.
En el grupo 1 parecía que el DT medio era más elevado que en el grupo 2. Este parámetro no influencia de ningún modo la importancia de las fugas urinarias preoperatorias y aún menos el resultado sobre la IU, como se ha puesto en evidencia por el análisis multivariante. Estas nociones ya fueron expuestas con claridad en los trabajos de Rosenzweig et al54, que demostraron que el valor del DT es insuficiente por sí mismo para diferenciar las pacientes continentes de las incontinentes en el período preoperatorio, aunque en principio pueda constituir en la gradación o estimación de la intensidad de la IUE. Estos autores54 evaluaron los límites de este parámetro, en la medida en que ningún valor por sí solo no puede ser desechado para servir como intérprete de utilidad. Para Borstad y Rud55, el valor preoperatorio del DT, en el caso de las pacientes continentes tratadas única y exclusivamente por un prolapso, no permite determinar cuál va a ser el riesgo de incontinencia postoperatoria. El valor del DT no interviene pues a este nivel como un valor predictivo del éxito o fracaso de la cirugía55. Estos resultados han sido confirmados por trabajos posteriores de Meyer et al56 para los cuales el valor preoperatorio del DT no se correlaciona en absoluto con la gravedad de la incontinencia, opinión corroborada años más tarde, por Fitzgerald et al57.
Este estudio no ha puesto en evidencia las complicaciones «particularmente específicas» de una u otra técnica. La infección urinaria ocupa un lugar importante en la morbilidad (23 y 19 casos, respectivamente). En la bibliografía esta frecuencia varía entre el 1,6 y el 56%3,58. Depende esencialmente de la duración del cateterismo vesical59,60 y del tipo de cateterismo, transuretral o subpubiano, como han demostrado Bergman et al61. La frecuencia de las infecciones urinarias aportada en la bibliografía es, no obstante, difícil de comparar entre los diferentes trabajos pues, por una parte, las tomas para estudio bacteriológico no son siempre, y en todos los trabajos, sistemáticas y, en este caso, sólo las infecciones urinarias sistemáticas se diagnosticarían. En otros casos, es sólo la bacteriemia el signo que indica la presencia de infección urinaria y como tal es escogido, pudiendo variar de 1.000 bacterias/ml como en el trabajo de Bergman et al61 a 100.000 bacterias/ml como en el estudio de Lafargue et al59.
En resumen, la bacteriuria es, después de las operaciones para la incontinencia, la complicación postoperatoria más importante y frecuente. Los riesgos de la bacteriuria, si se permite que progrese hasta infección franca, son morbilidad febril, bacteriemia, pielonefritis, absceso perinéfrico y sepsis62. Dado, que entre otros factores, el cateterismo, más o menos duradero, con sonda vesical, es el factor más importante de infección después de una operación de IUE, la técnica de preferencia es el cateterismo intermitente, evitando el cateterismo permanente, cuando se torna obvio que la paciente operada requerirá drenaje vesical durante un período prolongado, incluso con el empleo reiterativo de este método (cateterismo intermitente), la proporción de pacientes que son capaces de mantener estéril la orina con técnica aséptica llega a un 90%62. La incidencia de infección de vías urinarias con esta última técnica es menos de la mitad que la observada con sondas permanentes63. Toda medida para evitar una infección urinaria tras las intervenciones que nos ocupan, pasa por retirar la sonda uretral tras un período lo más breve posible62. La ventaja de este efecto disminuye porque en muchas pacientes la bacteriuria breve relacionada con las sondas se resuelve de manera espontánea una vez que éstas se retiran.
La segunda complicación peroperatoria es la lesión vesical que se encuentra en 2 casos en el grupo 1 y en 5 en el 2. En caso de presentarse este accidente, el cateterismo vesical se mantenía hasta el séptimo día postoperatorio dado el gran poder de cicatrización de la vejiga, por lo que nos preguntamos por qué se llega a mantener hasta 10-15 días, y ninguna de nuestras pacientes ha desarrollado a posteriori una fístula que se haya manifestado en los controles postoperatorios. En la bibliografía, la frecuencia referida de lesiones vesicales varía del 4 al 8% para la intervención de Bologna10,64 y del 1,2 al 15% para los otros procedimientos transvaginales3,44,65. Esta complicación no es en absoluto específica de la técnica de Raz, ya que aparece en otros procedimientos quirúrgicos contra la incontinencia, pero está en relación con la maniobra operatoria de perforación de la aponeurosis pelviana y de penetración en el espacio de Retzius.
Los autores de este trabajo llegan a preguntarse: ¿cómo explicar la eficacia diferente de las 2 intervenciones? La diferencia de resultados no puede explicar por una solidez diferente de los puntos de sujeción superior de la suspensión, porque el procedimiento es prácticamente idéntico en los 2 grupos (amarre en la aponeurosis abdominal retropubiana). Desde nuestro punto de vista, otros numerosos parámetros se implican en el éxito mayor de la técnica de Bologna. El primero es, ciertamente, y a pesar de lo comentado líneas atrás, la mayor solidez de la tracción vaginal por medio de las cinchas en la intervención de Bologna. Acerca de este punto, Bruskevitz et al66 han demostrado, en experimentación animal, que el desgarro del amarre periuretral era la causa principal del fracaso y de la recidiva de la hipermovilidad uretral después de una suspensión cervicouretral. Ésta podría explicar la tasa elevada de fracasos en las intervenciones con técnica de Raz de nuestra serie, y en las demás series de la bibliografía a largo plazo en las intervenciones modificadas por Pereyra et al3,35,36. Además, en la técnica de Bologna, una vez suturada la colpotomía realizada, el tejido vaginal inmediatamente bajo la uretra puede realizar un sostenimiento suburetral suplementario. Otro parámetro integrado en los resultados podría ser la reacción inflamatoria incrementada por la cincha vaginal en el espacio retropubiano. Lo cual podría favorecer el desarrollo de un pegamiento de la cara anterior de la vagina a la cara posterior del pubis. Es esta misma reacción cicatriz la explicada por Bergman y Elia1 para justificar la superioridad de la cervicocistopexia tipo Burch sobre otros procedimientos de colposuspensión. En la intervención de Raz, esta reacción inflamatoria es probablemente menos importante por el contacto de un simple hilo de sutura. La reacción inflamatoria retropubiana parece, igualmente, desempeñar un papel importante para otros autores. Así, Ulmstem et al67 han documentado en un estudio un porcentaje de fracaso del 84% para una duración de seguimiento de 2 años, utilizando una técnica de cincha suburetral, pero en la cual no se realizó ninguna fijación superior. Lo mismo se podría referir del estudio de Philippe et al68, que documentan una técnica de colposuspensión obtenida únicamente por despegamiento del espacio retropubiano y tratar de realzar la reacción de adhesión por inyección de cola biológica en el espacio creado. En fin, la utilización de hilos reabsorbibles en el curso de las primeras colpopexias realizadas, con niveles de fracaso a los 12 meses del 70% para las técnicas vaginales y del 87% para las intervenciones de Burch, sirven para señalar el papel no desdeñable de la reacción cicatricial postoperatoria69.
En este estudio práctico, la intervención de Bologna, no muy del agrado de algunos autores70, tiene un porcentaje significativamente más elevado de éxitos que la colposuspensión de Raz, y razonablemente se puede proponer como intervención de primera intención cuando la IUE se asocia a un colpocele suficiente para fabricar cinchas vaginales. La intervención de Raz, tal y como se ha practicado, no debe ser muy utilizada, a pesar de su facilidad, y se tendrán que usar otros métodos de colposuspensión que han probado su eficacia a largo plazo. Las colposuspensiones laparoscópicas, método tan en boga, parecen aportar tasas de éxitos satisfactorios a corto plazo. Liu71, en 1993, con esta técnica obtuvo un 95% de éxitos después de 3 meses de seguimiento, pero su equivalencia a la técnica laparotómica clásica no se ha probado, como lo atestigua el trabajo aleatorizado de Burton72. Este autor ha incluido a 60 pacientes en su estudio, siendo el nivel de éxitos a los 12 meses del 97% con la técnica clásica, frente solamente al 73% con la técnica laparoscópica. Vanrell Díaz73 apunta que las técnicas de colposuspensión, concretamente Burch por laparoscopia, en la actualidad parecen perder protagonismo frente al TVT en el tratamiento quirúrgico de la IUE genuina, y comenta haber abandonado la primera de las técnicas a favor de la TVT. No obstante, Vanrell Díaz73 señala que hay que estudiar las alternativas a los fracasos después de una TVT.
Por último, tras incidir que el objeto de este estudio era plasmar nuestra experiencia en el tratamiento de la IUE, con las técnicas, entre las muchas existentes. Giacalone et al8 no olvida la miorrafia elevadora anterior descrita por Lahodny74, pero los trabajos sobre esta técnica son aún poco numerosos para sacar conclusiones que no sean precipitadas, y tengan certidumbre y credibilidad.
La resolución de la IUE, y lo prueba el ingente número de técnicas que hay para tratarla, sigue siendo uno de los retos para el uroginecólogo.
Aceptado para su publicación el 24 de octubre de 2005.