INTRODUCCION
Se han acumulado cada vez más datos que indican que el papilomavirus humano (PVH) es transmitido por fomites o contacto sexual, y casi exclusivamente por este último1, pudiendo aparecer después de un período de incubación de 3 semanas con límites de uno a 24 meses. Generalmente es adquirido en la adolescencia tardía hasta el inicio de la tercera década2.
Hasta el presente se han caracterizado más de 77 tipos diferentes de PVH, de los cuales 34 están asociados a infecciones del tracto genital humano, pudiendo provocar un espectro de lesiones que van desde el condiloma acuminado a lesiones premalignas e invasivas de los genitales3,4.
La infección por el PVH puede ser francamente visible o invisible a simple vista. No se ha precisado el mecanismo exacto de la infección en cuanto a la interacción virus-célula del huésped, y se supone que el virus penetra en la capa celular de las superficies epiteliales por abrasiones microscópicas que producen la transformación de una o más células basales5,6. En la actualidad se plantea que la importancia de la infección por el PVH radica en tres aspectos fundamentales: la vía de transmisión, la relación con la génesis del cáncer genital y su elevada incidencia7.
El condiloma acuminado parece ser una de las infecciones virales de transmisión sexual que con mayor frecuencia se diagnostica en el mundo y se ha demostrado que gran número de pacientes acude con verrugas genitales por primera vez a consultas entre los 15 y los 49 años, con una cifra máxima en mujeres entre los 20 y los 24 años. Se calcula que la incidencia oculta de esta infección del tracto genital en ambos sexos es de alrededor del 10%8.
CASO CLINICO
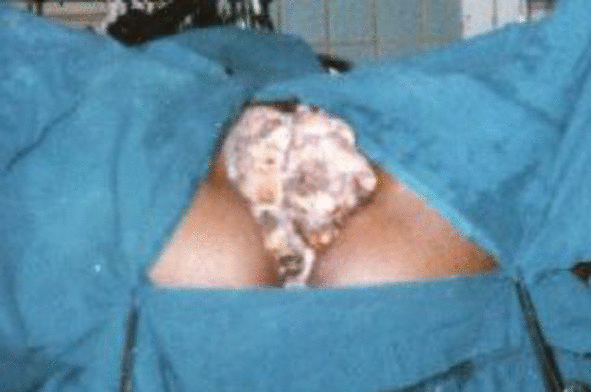
Presentamos el caso de una adolescente de 16 años, de raza negra, soltera, nulípara, con antecedentes de buena salud, que fue atendida en el Kabwe General Hospital, en Zambia, por tumoración gigante de la vulva.
Fig. 1. Condiloma gigante de la vulva.
En el interrogatorio la paciente refiere iniciar sus relaciones sexuales a los 14 años, y con la pareja actual hace aproximadamente un año. En los últimos 6 meses comenzó a observarse una pequeña verruga en la vulva, que ha ido creciendo hasta el punto de impedirle sentarse y caminar correctamente, y que incluso dificulta la salida del flujo menstrual y el coito.
En el examen físico general no encontramos alte-raciones relevantes y en los complementarios ob tuvimos una serología reactiva y VIH positivo. Al colocarla en posición ginecológica observamos gran tumoración de superficie muy irregular con aspecto típico de coliflor o crestas de gallo, y además con secreción y olor característicos, que ocluía totalmente la vulva, por lo que el examen con espéculo fue totalmente imposible.
Se trató la serología después de notificar el caso y usar antivirales locales, sin resultado alguno. Se llevó a cabo vulvectomía simple en dos tiempos, con intervalo de 30 días, con lo que se logró resecar totalmente la tumoración, lo que permitió examinar la vagina y el cuello uterino sin encontrar alteraciones aparentes. El resultado histológico confirmó la sospecha clínica de condiloma acuminado gigante de la vulva. La paciente evolucionó satisfactoriamente tras el tratamiento.
DISCUSION
Cualquier punto de la vulva puede estar afectado por el PVH, y de hecho un pequeño porcentaje también se desarrolla a partir de la piel perineal que rodea al recto. Aparece en los repliegues entre el labio menor y mayor, pudiendo alcanzar la región perineal, la vagina y el cuello, y más raramente la región perianal9.
Al comienzo, se observan masas pequeñas y múltiples que se hacen aparentes y crecen, mientras que sus bases, al reunirse, forman agrupaciones en coliflor. Posteriormente, la lesión se puede infectar y ulcerar, y desprender un olor desagradable10.
El diagnóstico citológico radica en el reconocimiento de los elementos celulares característicos que se dividen en tres grupos: los koilocitos (es sin duda la célula específica de la lesión condilomatosa), las células condilomatosas y las células seudocondilomatosas11.
En el microscopio, a diferencia de lo que ocurre en el caso de la verruga vulgar, se observa la formación de grandes masas epiteliales y no existe hiperqueratosis. Las células son grandes, su núcleo es regular y uniforme, y el citoplasma puede ser eosinófilo y habitualmente claro. Este condiloma puede también tomar un aspecto endofítico, rechazando los tejidos subyacentes10.
Los condilomas gigantes son mucho más voluminosos que los pequeños, pero su morfología es idéntica. Las células de las capas basales están constituidas por células epidermoides normales. La membrana basal comprimida no se halla nunca desprendida, lo que permite el diagnóstico diferencial con el carcinoma verrugoso. Sin embargo, se han descrito casos con transformación maligna10,12.
La distinción con el carcinoma verrugoso es histológicamente difícil y el patólogo debe estudiar el tumor en su totalidad. Por otra parte, es posible que estas dos entidades (condilomas gigantes y carcinoma verrugoso) constituyan estados sucesivos de una misma entidad ligada a una infestación por VPH11,13.
El tratamiento ideal del condiloma anogenital es la erradicación total del virus, pero no es posible pues sólo se tratan las lesiones exofíticas, quedando las subclínicas que pueden transmitirse y provocar recurrencias. Por tal motivo estudios publicados y comprobados en la práctica médica diaria sugieren el uso del preservativo para minimizar estas manifestaciones tan desagradables, molestas y preocupantes para toda la población4.
A pesar del conocimiento de múltiples formas terapéuticas para esta entidad, en la actualidad se considera que para prevenir la transformación maligna de estas lesiones intraepiteliales es importante realizar cirugía extensa10,14.