Analizar las diferencias clínicas y de tratamiento entre los cánceres de mama diagnosticados en el programa de cribado en la provincia de Segovia durante los años 1992-2007, y los diagnosticados en el mismo periodo de tiempo en el dispositivo asistencial habitual del Hospital General de Segovia.
Material y métodosEstudio retrospectivo descriptivo, analiza variables tipo histológico, tamaño tumoral, ganglios afectos, estadio, hormonodependencia, grado de diferenciación, tipos de tratamiento y evolución clínica en ambas muestras. Se utilizaron tablas de contingencia para evaluar la posible existencia de asociación entre las variables clínicas.
ResultadosSe detectó en el grupo diagnosticado por el cribado un mayor porcentaje de carcinomas in situ (15,4 vs. 7,1%), menor tasa de infiltración ganglionar (45 vs. 70% consulta), tratamientos menos agresivos (el 30,1% recibe quimioterapia grupo cribado vs. 50,3% programa) y una tasa menor de fallecimientos (5,1% programa vs. 23% consulta).
ConclusionesEste estudio muestra que hay diferencias en cuanto al comportamiento biológico de los tumores y en los protocolos de tratamiento aplicados según el proceso de diagnóstico se inicie a través del cribado o en el marco asistencial.
To analyze differences in clinical variables and treatment between breast cancer diagnosed in the screening program of the Spanish province of Segovia and breast tumors diagnosed in the same period in routine clinical practice.
Materials and methodsA descriptive and retrospective study was conduced to analyze the histological variables, tumor size, lymph node involvement, stage, hormone status, degree of differentiation, types of treatment and clinical outcome in both groups. Contingency tables were used to evaluate the association among clinical variables.
ResultsIn the group diagnosed in the screening program, there was a greater proportion of carcinomas in situ (15.4 vs 7.1%), a lower rate of lymph node infiltration (45 vs 70%), less aggressive treatment (30.1 vs 50.3% receiving chemotherapy), and lower mortality (5 vs 23%).
ConclusionsThis study shows that there are differences in the biological behavior of tumors and treatment protocols applied according to whether the diagnostic process is initiated through a screening program or in routine clinical practice.
La finalidad última de un programa de cribado de cáncer de mama es detectar precozmente la enfermedad en su fase asintomática con el fin de disminuir su morbimortalidad por este tumor en la población sometida al mismo y en consecuencia en la población general.
Las evidencias sobre los beneficios del cribado del cáncer de mama en términos de reducción de mortalidad no son concluyentes1–9 y además debe considerarse otras repercusiones para evaluaciones futuras sobre el diagnóstico y el tratamiento, como la posibilidad de diagnosticar cánceres más pequeños, con menor afectación ganglionar, o a distancia, menos infiltrantes, así como la mayor o menor agresividad.
A pesar de las controversias existentes, un programa de cribado parece disminuir la mortalidad por cáncer de mama, pero la magnitud de efecto es incierta y el cribado también dará lugar a que se les diagnostique cáncer a algunas mujeres, en las que este tumor no les provocaría la muerte, pero es imposible determinar cuáles son estas mujeres10.
Evaluar si un programa de cribado es efectivo es complejo y no se pretende analizar en este estudio. No obstante, y si aceptamos que el concepto principal del cribado es la detección precoz de la enfermedad, podemos aceptar en este sentido que la forma más inmediata de evaluar los resultados es comprobar si se producen cambios en el patrón diagnóstico del estadio tumoral, diagnosticando cánceres en estadios más precoces, con motivo de la puesta en marcha de los programas de cribado.
Con todo ello, en este estudio se analizan las diferencias clínicas, patológicas, de tratamiento y de respuesta clínica, entre los cánceres de mama cuyo diagnóstico se ha producido en el programa de cribado y los diagnosticados mediante la práctica clínica habitual.
Material y métodosSe trata de un estudio analítico y restrospectivo de una serie de casos. La población estudiada fueron todos los casos de cáncer de mama en mujeres tratadas en el Servicio de Ginecología Oncológica en el Hospital General de Segovia, durante los años 1992-2007.
Los casos de cáncer se dividieron en dos muestras según dónde se haya producido el diagnóstico, a través del programa de cribado poblacional del cáncer de mama de la Junta de Castilla y León o bien mediante el dispositivo asistencial habitual (consulta de Ginecología, derivadas de Atención Primaria y del Servicio de Urgencias).
Con la finalidad de realizar el estudio utilizando métodos comparativos característicos de la estadística inferencial, se procedió a categorizar adecuadamente las variables que lo requerían. Se construyeron tablas de contingencia; y para contrastar las hipótesis de homogeneidad (H0) o de dependencia (H1) se aplicaron las pruebas de significación de chi cuadrado, con la corrección de Yates cuando fue necesario. Siempre que fue posible se procedió a estimar los valores de OR. Tanto en el caso del análisis univariante como multivariante, se ha tomado como nivel de significación un valor igual o menor al 5% (alfa≤0,05).
Las variables estudiadas fueron: tamaño tumoral, ganglios afectos, existencia de metástasis previas al tratamiento, hormonodependencia y tipo de tratamiento que se clasificó en tratamiento primario, adyuvante y número de fallecimientos.
ResultadosPara el estudio se seleccionaron 565 pacientes, de ellas 312 (55%) fueron diagnosticadas en el dispositivo asistencial habitual y 253 fueron diagnosticadas por el programa de cribado (45% del total).
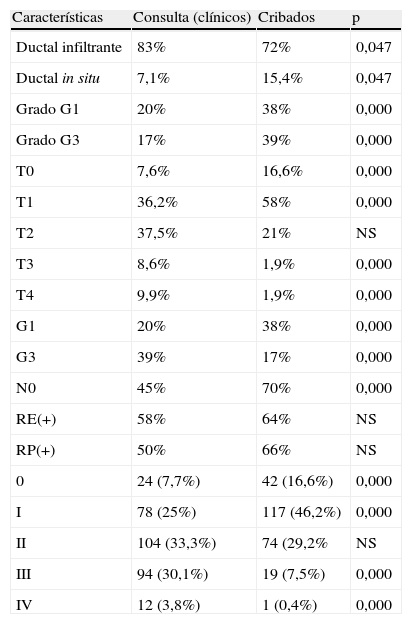
Como se detalla en la tabla 1, el tipo histológico más frecuente es el carcinoma ductal infiltrante (83% en consulta vs. 72,7% en el programa), lo que da lugar a un mayor porcentaje de carcinomas in situ en las mujeres del cribado (15,4 vs. 7,15%, p=0,047). El porcentaje de T1 es mayor en pacientes del cribado (58,1 frente al 36,2%) que en los tumores de consulta. El porcentaje de tumores mayores de 2 cm es mayor en los procedentes de consulta (37,5 vs. 21,3%), alcanzando casi la significación estadística. El porcentaje de tumores T3 es mayor en los tumores de consulta (8,6 vs. 1,9% del cribado). Es mayor el porcentaje de tumores T4 en el grupo consulta (9,9 vs. 1,9% del programa).
Características tumorales histopatológicas. Diferencias entre tumores sometidos a cribado y lesiones clínicas
| Características | Consulta (clínicos) | Cribados | p |
| Ductal infiltrante | 83% | 72% | 0,047 |
| Ductal in situ | 7,1% | 15,4% | 0,047 |
| Grado G1 | 20% | 38% | 0,000 |
| Grado G3 | 17% | 39% | 0,000 |
| T0 | 7,6% | 16,6% | 0,000 |
| T1 | 36,2% | 58% | 0,000 |
| T2 | 37,5% | 21% | NS |
| T3 | 8,6% | 1,9% | 0,000 |
| T4 | 9,9% | 1,9% | 0,000 |
| G1 | 20% | 38% | 0,000 |
| G3 | 39% | 17% | 0,000 |
| N0 | 45% | 70% | 0,000 |
| RE(+) | 58% | 64% | NS |
| RP(+) | 50% | 66% | NS |
| 0 | 24 (7,7%) | 42 (16,6%) | 0,000 |
| I | 78 (25%) | 117 (46,2%) | 0,000 |
| II | 104 (33,3%) | 74 (29,2% | NS |
| III | 94 (30,1%) | 19 (7,5%) | 0,000 |
| IV | 12 (3,8%) | 1 (0,4%) | 0,000 |
Asimismo, en el grupo procedente de consulta existe un 39% de tumores G3, frente al 17% de pacientes procedentes de cribado, en este último grupo es el G1 el que aparece con mayor porcentaje: 38% frente al 20% del grupo consulta. En el grupo cribado la proporción de ganglios negativos (N0) es del 70% frente al 45,1% de consulta. En cuanto a la variable hormonodependencia no se encontró diferencia significativa al comparar ambas muestras. Al comparar los estadios se alcanzó la significación estadística (p<0,001): estadio 0 (16,6% cribado vs. 7,7% consulta); estadio I en el programa (46,2 vs. 25% de la consulta), mayor incidencia de tumores en estadio III de consulta: 30,1% frente al 7,5% del programa. Así mismo, hubo un mayor porcentaje de tumores en estadio IV de consulta: 3,8% frente al 0,4% del programa.
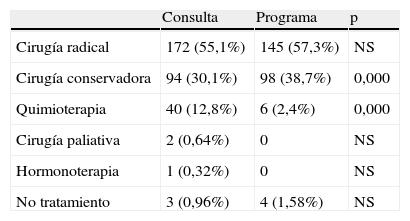
En cuanto al tratamiento inicial en las dos muestras estudiadas, es la cirugía radical el tratamiento primario más usado (tabla 2) (55,1% en pacientes procedentes de consulta vs. 57,3% en pacientes del programa), sin existir diferencia significativa. El segundo tratamiento primario más usado es la cirugía conservadora (30,1% en consulta vs. 38,7% en programa), este mayor porcentaje en los tumores procedentes del cribado es estadísticamente significativo para p<0,001. Tan sólo se ha utilizado quimioterapia en neoadyuvancia en 6 casos de los tumores diagnosticados por el cribado (2,4%), frente a los 40 pacientes de la consulta (12,8%), siendo también la diferencia significativa para p<0,001.
Distribución de los tumores según esquema terapéutico de tratamiento primario y procedencia
| Consulta | Programa | p | |
| Cirugía radical | 172 (55,1%) | 145 (57,3%) | NS |
| Cirugía conservadora | 94 (30,1%) | 98 (38,7%) | 0,000 |
| Quimioterapia | 40 (12,8%) | 6 (2,4%) | 0,000 |
| Cirugía paliativa | 2 (0,64%) | 0 | NS |
| Hormonoterapia | 1 (0,32%) | 0 | NS |
| No tratamiento | 3 (0,96%) | 4 (1,58%) | NS |
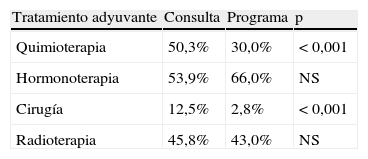
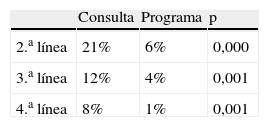
El tratamiento adyuvante más empleado en las dos series fue la hormonoterapia (tabla 3), asociada o no a otros esquemas terapéuticos (53,9% en consulta vs. 66,1% en las pacientes del programa), esta diferencia casi alcanza la significación estadística. El 50,3% de las pacientes diagnosticadas por el dispositivo asistencial habitual recibió quimioterapia dentro del esquema terapéutico, frente al 30,1% de las pacientes diagnosticadas por el programa de cribado. Es mayor el porcentaje de pacientes de consulta que recibe tratamiento quirúrgico en adyuvancia (12,5 vs. 2,8% programa). No se encuentra diferencia significativa al comparar los porcentajes de pacientes que reciben radioterapia complementaria en ambas grupos. Las pacientes de consulta son las que necesitan más líneas de tratamiento (tabla 4).
Al calcular la estimación de la OR se ha encontrado que existe un riesgo 3,18 veces mayor de administrar una segunda línea de tratamiento y 3,5 veces de recibir tercera línea de tratamiento si el tumor es diagnosticado a través de la consulta.
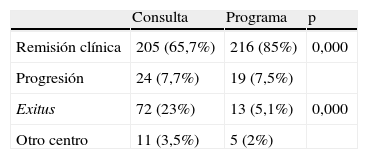
Entre las 565 pacientes con cáncer de mama de nuestro hospital, analizadas en este estudio, en el grupo del cribado presenta un porcentaje de remisión clínica, más elevado que las pacientes de consulta (85 vs. 65,7%), alcanzando una significación estadística muy relevante (p=0,000); así mismo el porcentaje de exitus de las pacientes diagnosticadas de cáncer por el programa es del 5,5% frente al 23% de las pacientes de consulta, la diferencia de porcentajes es significativa con p<0,001. Ésta es la variable que más diferencia marca entre las dos muestras; así, en el análisis con chi cuadrado se observa que existe un riesgo 5,47 veces mayor de exitus si el tumor ha sido diagnosticado en consulta. El 71% de los exitus de las pacientes del programa fueron por el tumor de mama frente al 90,2% de los exitus de consulta (tabla 5).
DiscusiónEn este estudio se muestra que a las mujeres que participan en el programa de cribado se les diagnostican cánceres biológicamente menos agresivos que a las pacientes de consulta, siendo significativo el mayor porcentaje de tumores de bajo grado de diferenciación, mayor hormonodependencia, mayor porcentaje de carcinomas in situ (14,4%) y un 70% de tumores sin infiltración ganglionar, cumpliendo los criterios de calidad que nos marca la 4a Guía Europea de Control de Calidad11.
Nuestros resultados son superponibles al resto de los principales programas de cribado poblacional en España12–15.
En concordancia con las conclusiones previas; la terapéutica empleada en adyuvancia en las pacientes del cribado es menos agresiva, un tercio recibe quimioterapia frente a más de la mitad de las pacientes de consulta. Sin embargo, entre las limitaciones de nuestro trabajo cabe mencionar que no se puede descartar un sesgo de selección, ya que el diagnóstico precoz de cualquier cáncer mejorará el pronóstico de las pacientes independientemente de la eficacia del tratamiento aplicado. Este hecho se puede explicar a partir de tres tipos de sesgos: «sesgo de selección», «sesgo del tiempo de adelanto diagnóstico», «sesgo de duración de la enfermedad» (length bias)16.
En cuanto al tratamiento quirúrgico empleado, nuestros datos no concuerdan con lo publicado por Ascunce et al17 en su estudio de evaluación del programa de detección precoz del cáncer de mama en Navarra: donde al 65% se le realizó tumorectomía o cuadrantectomía y al 35%, mastectomía, parecido a lo publicado por Naviero Rilo et al18, donde muestran una tasa de cirugía conservadora el 67,4% frente al 32,6% de mastectomías en los tumores diagnosticados por el cribado en el hospital de León.
Es destacable el hecho de que, a pesar de los esfuerzos realizados para aumentar la cifra de cirugía conservadora, el tratamiento quirúrgico más establecido al cabo de los años en ambas muestras es el tratamiento radical. Esto nos lleva a reflexionar sobre las posibles causas: radioterapia complementaria en otra provincia, el nivel socio-cultural, la edad avanzada o la información errónea de otros medios; todo esto podría influir para tomar una decisión más radical.
En definitiva, aunque los programas de detección precoz son motivo de importante controversia19. Este estudio muestra que hay diferencias en cuanto al comportamiento biológico de los tumores y en los protocolos de tratamiento aplicados según el proceso de diagnóstico se inicie a través del cribado o en el marco asistencial. Por tanto, esto debe ser un elemento a tener en cuenta en la valoración de los programas de diagnóstico precoz.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.