La fascitis nodular es una neoplasia fibrosa autolimitada, que a menudo se confunde con un sarcoma debido a su rápido crecimiento y a su alta celularidad e índice mitótico. Se caracteriza por lesiones solitarias generalmente localizadas en fascias superficiales o profundas de tejidos blandos, sobre todo en las extremidades superiores y tronco de adultos jóvenes. La fascitis nodular de localización mamaria es excepcional y tanto clínica como radiológicamente puede simular un carcinoma mamario.
Describimos los hallazgos clínicos, radiológicos e histopatológicos de un caso de fascitis nodular de localización mamaria en una mujer de 69 años de edad, que se inició con una tumoración palpable en unión de cuadrantes superiores de mama derecha de aparición brusca y rápido crecimiento.
La biopsia percutánea caracteriza la lesión. Se realizó biopsia escisional, confirmándose el diagnóstico.
Nodular fasciitis is a self-limiting fibrous neoplasm that is often mistaken for a sarcoma due to its rapid growth, cellularity and mitotic activity. It commonly arises in the superficial or deep fascia of the soft tissue, mostly in the upper extremities and trunk of young to middle-aged adults. In the breast, although rare, it can clinically and radiologically mimic a malignant neoplasm.
We describe the clinical, radiological and histopathological findings of a case of nodular fasciitis located in the breast in a 69-year-old woman who presented with a palpable mass in the junction of the upper quadrants of the right breast. The mass showed abrupt onset and rapid growth. The lesion was characterized by core biopsy and the diagnosis was confirmed by excisional biopsy.
La fascitis nodular (FN) es una neoplasia fibrosa, autolimitada, que usualmente ocurre en el tejido celular subcutáneo, y que se caracteriza por su aparición brusca y rápido crecimiento. Generalmente se localiza en extremidades superiores. Su localización mamaria es muy poco frecuente y puede simular tanto clínica como radiológicamente un carcinoma. Se caracteriza por el hallazgo de una tumoración unilateral de rápido crecimiento sin asociación a telorrea. La tumoración se caracteriza histológicamente por una proliferación fibroblástica con componente mixoide focal, áreas inflamatorias y microhemorragias.
Caso clínicoMujer de 69 años de edad. Consultó por nódulo mamario de 3 cm de diámetro, no doloroso y de crecimiento rápido y localizado en unión de cuadrantes superiores (UCS) de mama derecha. No asociado a telorragia, retracción de piel ni adenopatías axilares ni supraclaviculares.
Sin historia familiar de carcinoma de mama, ni historia personal de traumatismos, sin cirugía mamaria previa. Refiere 2 embarazos y partos y menopausia a los 52 años.
La exploración mamaria muestra una induración de 3 cm con bordes lobulados y móvil con respecto a piel y planos profundos.
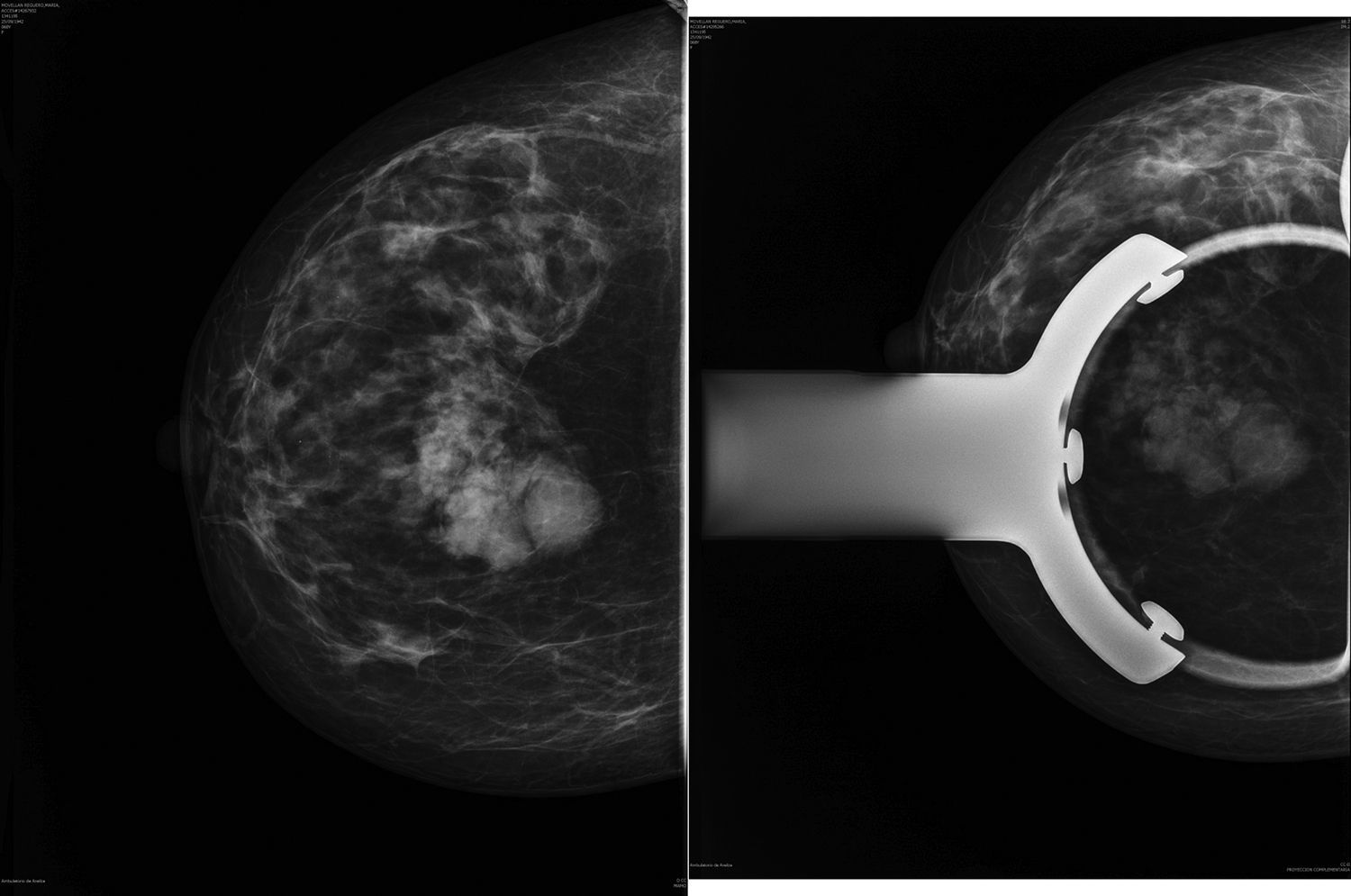
La mamografía refleja un conjunto de masas nodulares de alta densidad con bordes bien definidos a nivel de UCS de mama derecha (birads 4) (fig. 1).
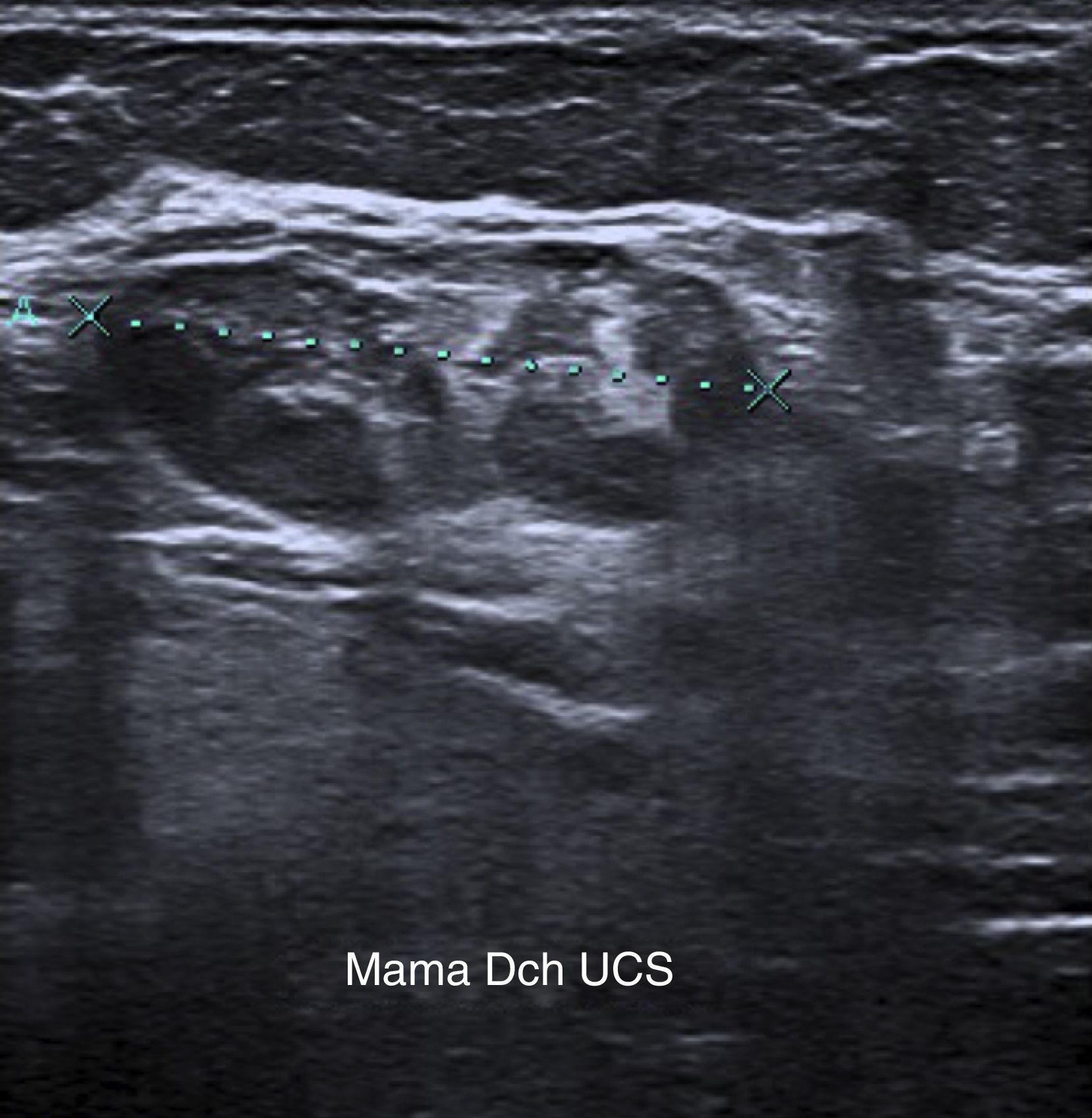
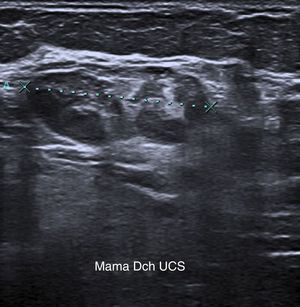
En la ecografía mamaria se manifiesta como un conjunto de nódulos sólidos, siendo el mayor de ellos de 22mm de bordes bien definidos, que en conjunto delimitan una tumoración heterogénea de 35×20mm en UCS de mama derecha (fig. 2). La ecografía axilar no muestra datos de afectación ganglionar.
Se realiza biopsia mamaria percutánea ecoguiada, que informa de proliferación celular constituida por elementos fusiformes, de núcleos isomorfos, con preservación del componente ductal mamario asociado a un infiltrado inflamatorio linfoide, compatible con FN.
Se realiza exéresis quirúrgica de la tumoración.
En el estudio anatomopatológico macroscópico se observa una formación multinodular, relativamente bien delimitada de 3,5×2,5cm, que muestra nódulos con degeneración mucinosa y otros nódulos de consistencia firme, que ocupan un área máxima de 2 cm.
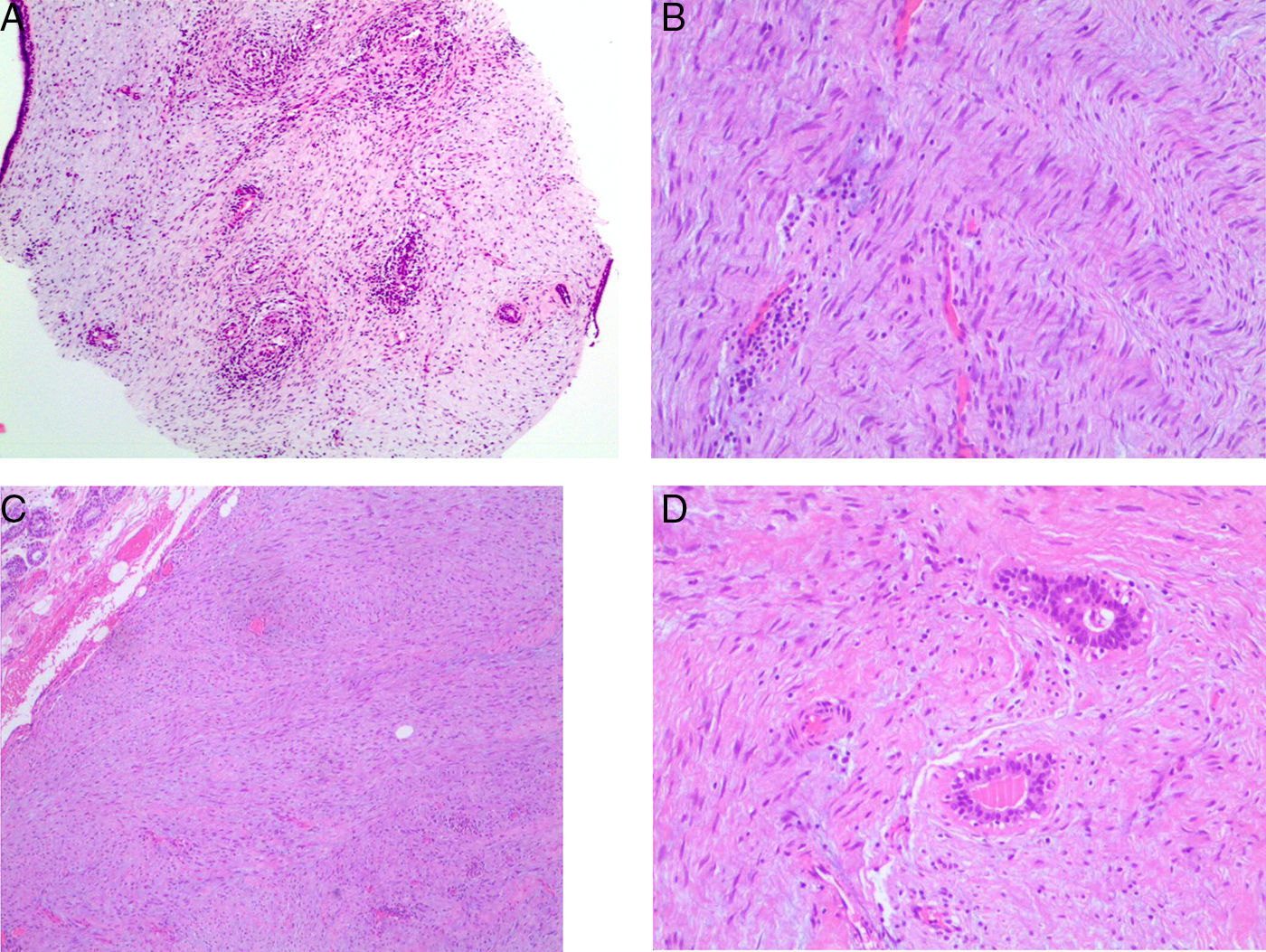
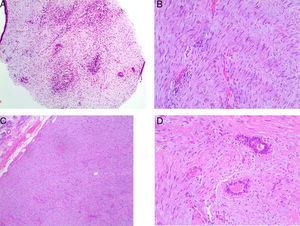
Microscópicamente esta proliferación multinodular presenta un nódulo dominante de 3,5cm; este y el resto de nódulos están constituidos por una proliferación de células fusiformes, con núcleos redondeados u ovales sin atipia, con extensa degeneración mixoide del estroma y con presencia de ocasionales bandas de colágeno onduladas (fig. 3). Se asocian focos de extravasación hemática, proliferación vascular de pequeño calibre y de linfocitos dentro de la lesión. Se identifican 2 mitosis por 10 campos de gran aumento. Esta proliferación atrapa estructuras ductales en su crecimiento englobándolas, sin infiltrarlas.
El estudio inmunohistoquímico muestra positividad difusa para vimentina, actina muscular específica y calponina y focal para desmina. Negatividad para S-100, estrógenos, progesterona y citoqueratina AE1-AE3. La expresión de Ki-67 es positiva en el 10% de las células.
Se diagnostica FN que ocupa un área máxima de 6cm, con un nódulo dominante de 3,5cm.
A los 24 meses del diagnóstico no se han detectado signos de recidiva.
DiscusiónLa FN es una neoplasia fibrosa autolimitada, que fue descrita como entidad por Konwaler en 1955, quién la denominó «fibromatosis pseudosarcomatosa subcutánea»1,2.
Se caracteriza por una proliferación miofibroblástica/fibroblástica clonal, que constituye una masa, que típicamente se origina de la superficie de la fascia y que se extiende al tejido celular subcutáneo3. A menudo simula un sarcoma debido a su rápido crecimiento, hipercelularidad y actividad mitótica3.
Generalmente son lesiones únicas y pequeñas que se originan en la fascia superficial o profunda de tejidos blandos. Más frecuentemente en extremidades superiores, sobre todo en áreas flexoras (45%), en áreas de cabeza y cuello (15-20%) y extremidades inferiores4. Por orden de frecuencia sus localizaciones son el antebrazo, muslo, extremo proximal del brazo y tronco.
Sin embargo puede ocurrir en cualquier parte del cuerpo y puede afectar a diferentes órganos. Se han descrito localizaciones viscerales, como tracto genital inferior femenino, vejiga, próstata y retroperitoneo5,6.
La incidencia de la FN es desconocida. Aunque se puede originar en cualquier parte del cuerpo, su localización mamaria es extremadamente rara y se han descrito muy pocos casos en la literatura. En estos casos puede simular clínica y radiológicamente una neoplasia maligna.
La FN se diagnostica generalmente en la adolescencia y en adultos jóvenes, entre 20 y 35 años, siendo su edad promedio de 31 años. Es rara en edades avanzadas como el caso que nos ocupa. No presenta variación por sexo, por lo tanto hombres y mujeres se pueden afectar igualmente7. Incluso se han descrito casos de localización mamaria en varones8.
Su causa es desconocida, aunque en un 10-15% de los pacientes se ha relacionado con antecedentes traumáticos9,10. Investigaciones recientes implican un posible mecanismo de hiperrespuesta a mínimos traumatismos, con actividad mitótica incrementada11. Se han descrito casos asociados a mamoplastias de aumento12.
La FN de localización mamaria a menudo clínicamente indica un carcinoma. Clínicamente se caracteriza por un nódulo o tumoración de partes blandas de 3-4cm de diámetro, habitualmente solitario, de crecimiento rápido, incluso en semanas, que puede ser sensible o doloroso. Aunque el tamaño de la lesión es generalmente menor de 3cm, se han descrito lesiones de hasta 10cm.
La FN no tiene hallazgos característicos en pruebas de imagen13. Tanto los hallazgos mamográficos como ecográficos muestran generalmente características de sospecha14. La mamografía puede mostrar tanto una lesión irregular de bordes espiculada como una lesión opaca de contornos regulares. En la ecografía puede simular una lesión benigna, como un fibroadenoma en pacientes jóvenes, o un carcinoma bien circunscrito en el periodo posmenopáusico, como un carcinoma papilar, medular o coloide (mucinoso), o una lesión infiltrante carente de cápsula.
Es raro un diagnóstico mediante punción con aguja fina (PAAF) o biopsia core y generalmente requiere confirmación histológica. La PAAF puede ser negativa o sugestiva de otros procesos benignos15–17.
La PAAF y la biopsia core muchas veces no proporcionan muestra representativa para diagnóstico. El diagnóstico generalmente requiere el análisis de la pieza quirúrgica tras biopsia escisional.
La FN es una masa relativamente bien delimitada, pero no encapsulada, constituida por una proliferación de células fusiformes hinchadas fibroblásticas/miofibroblásticas, dispuestas en haces cortos. Esta celularidad tiene un citoplasma pálido y eosinófilo, un núcleo redondeado u oval con la cromatina vesicular, que carece de hipercromasia y pleomorfismo. Se pueden observar frecuentemente figuras de mitosis, pero no formas atípicas. El estroma que se dispone alrededor de la celularidad descrita puede ser laxo, mixoide o microquístico y contiene linfocitos, hematíes y vasos de pared delgada. A veces se pueden observar también células gigantes de tipo osteoclasto y áreas de hialinización queloidea. La metaplasia ósea puede observarse de forma ocasional (fascitis osificante)1,3.
El estudio inmunohistoquímico confirma la proliferación de fibroblastos y miofibroblastos, siendo positivo para vimentina, actina muscular específica y actina de músculo liso; la positividad para desmina es rara. Las células gigantes de tipo osteoclasto y, de forma ocasional, la celularidad fusiforme pueden expresar CD 68. Negatividad para S-100, CD34 y queratinas1,3.
A nivel mamario se han descrito algunos casos con alteraciones citogenéticas clonales, que apoyan que la lesión se trate de un proceso neoplásico18. Este hallazgo ha quedado confirmado recientemente ya que se ha identificado de forma recurrente, en la FN de otras localizaciones, un gen de fusión MYH9-USP6, que confirma la naturaleza clonal de la lesión19.
Los criterios histológicos para el diagnóstico están dados por un crecimiento exuberante de fibroblastos alargados de tamaño variable, con núcleos grandes. Las mitosis pueden ser abundantes, pero no atípicas. Además, la presencia de un centro mixoide con celularidad creciente en la periferia (que se acompaña principalmente de linfocitos), la disposición radial de los vasos de neoformación y la ausencia de núcleos atípicos e hipercromáticos constituyen elementos diagnósticos de gran valor para no confundirlas con un sarcoma de bajo grado de malignidad20,21.
En su diagnóstico diferencial se deben incluir las lesiones benignas de mama que pueden simular procesos malignos en las pruebas de diagnóstico por imagen de la mama.
La FN que ocurre en la mama debe distinguirse de otras lesiones de células fusiformes mamarias benignas y malignas, como la fibromatosis mamaria, nódulos de células fusiformes posbiopsia, miofibroblastoma, carcinoma metaplásico especialmente el tipo fibromatoso de bajo grado histológico, tumor phyllodes o incluso otros sarcomas primarios de mama6,20.
Por todo ello resulta imprescindible realizar estudios inmunohistoquímicos para confirmar la sospecha diagnóstica.
El tratamiento más indicado es la extirpación quirúrgica, mediante extirpación local de la lesión. Sin embargo, la remisión espontánea también ha sido descrita (aunque en la mayoría no eran casos de localización mamaria)22,23.
La literatura describe un caso de tratamiento conservador en FN de localización mamaria tras diagnóstico mediante biopsia core24. Por ello, algunos autores recomiendan realizar punción PAAF para confirmar el diagnóstico y después realizar únicamente control evolutivo25.
Otros autores han propuesto la inyección intralesional de corticoides26.
La recidiva tras la exéresis quirúrgica es rara27 y se ha estimado en torno al 2%, aun con extirpación incompleta6,22,25.
En resumen, la FN de localización mamaria es rara y puede simular un carcinoma clínica, radiológica e histológicamente. Se caracteriza por el crecimiento rápido de una tumoración indolora. Un diagnóstico correcto solo puede ser dado tras su examen histopatológico. No presenta hallazgos radiológicos característicos, aunque en muchos casos son de sospecha o incluso malignidad. Se recomienda su manejo mediante biopsia-exéresis quirúrgica15. La FN debería ser considerada en el diagnóstico diferencial de una tumoración sospechosa de carcinoma mamario28.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.