INTRODUCCIÓN
La diabetes es una enfermedad que incrementa el riesgo durante el embarazo, la gestación complica y agrava la diabetes. Las correlaciones que se establecen entre la diabetes y el embarazo repercuten en la madre, la unidad fetoplacentaria y el recién nacido. Hay un incremento en la gravedad de la enfermedad en relación directa con la paridad.
En el tercer trimestre de la gestación es frecuente la descompensación de la diabetes; la insulina es antagónica, dado su efecto de resistencia propiciado por los cambios metabólicos durante la gestación, en que se incrementa la necesidad de insulina exógena para compensar metabólicamente a la paciente.
El embarazo tiene un efecto diabetógeno, produce resistencia a la insulina, aumento en la lipólisis y cambios en la gluconeogénesis. El incremento en la lipólisis obedece a que la madre utiliza la grasa para cubrir sus necesidades calóricas y reserva la glucosa para las del feto.
La resistencia a la insulina se acompaña de producción de gonadotropina placentaria; aumento en la producción de cortisol, estriol y progesterona, y destrucción de la insulina por el riñón y la placenta.
Los cambios en la gluconeogénesis están influidos por el feto, que emplea la alanina y otros aminoácidos, privando a la madre de los principales sustratos para la gluconeogénesis1.
La diabetes es un factor predisponente para la toxemia, es una vasculopatía generalizada que afecta a los vasos del glomérulo; se acentúan los trastornos hidroelectrolíticos y metabólicos, que unidos a los factores placentarios conducen con rapidez a la toxemia y la nefropatía diabética, y ambas ensombrecen el pronóstico fetal.
En pacientes diabéticas mal controladas, hay un incremento en el volumen del líquido amniótico. La amenaza y el parto pretérmino son frecuentes. La diabetes afecta al producto a través de la placenta, lo que disminuye las funciones nutritiva y respiratoria y origina hipoxia fetal crónica2, y causa óbito, malformaciones y anomalías del tamaño.
El óbito fetal obedece a diferente etiología: la insuficiencia placentaria produce alteraciones vasculares, que se asocian con retraso en el crecimiento fetal, por alteraciones en el metabolismo de los hidratos de carbono como la hipoglucemia nocturna. El recién nacido puede ser macrosómico, eutrófico e hipotrófico.
La insuficiencia placentaria conlleva un embarazo de alto riesgo y favorece el sufrimiento fetal agudo, lo que incrementa el riesgo fetal o neonatal3,4.
El polihidramnios produce sobredistensión uterina, predispone al parto pretérmino e incrementa la morbimortalidad neonatal.
Las alteraciones placentarias originadas por la diabetes se manifiestan en el sincitio por hiperplasia o hipoplasia. La primera se caracteriza por aumento en el crecimiento sincitial. La segunda es un término estadístico que se correlaciona con alta incidencia de abortos, parto pretérmino, desprendimiento prematuro de la placenta y óbito fetal.
En la laminilla, y a través de un microscopio de contraste de fase, se observa el edema del sincitio de las vellosidades coriales como un trasudado acumulado en la estroma a causa de una microangiopatía capilar; la etiología puede ser eritoblastosis fetal y diabetes mellitus.
Cuando se asocia con hipoplasia, es causa de abortos, y en la gestación avanzada obedece a insuficiencia placentaria.
En la enfermedad mixta de la estroma y el sincitio, lo típico es la isquemia y la avascularización de las vellosidades coriales; esta afección se asocia con diabetes mellitus, mola hidatiforme, hipertensión arterial y toxemia.
La placenta es un órgano fetal que, cuando presenta los cambios descritos, conlleva alteraciones morfológicas macroscópicas y microscópicas y condiciona deficiencias funcionales.
El término insuficiencia placentaria no define toda la afección funcional de la placenta; sin embargo, el obstetra centra su atención en la función respiratoria, pues hay casos de hipoxia fetal crónica para los que no existe explicación2,5,6.
Caldeyro et al7 enfatizaron que durante el sufrimiento fetal crónico la reserva fetal de oxígeno está disminuida, a nivel crítico, y las contracciones uterinas de 45 mmHg de intensidad producen dips tipo II, cuya etiología es la hipoxia.
La etiología del sufrimiento fetal crónico es la disminución del intercambio fetomaterno, que incluye enfermedades como la toxemia gravídica tardía, la diabetes mellitus, etc., y todas en las que exista la posibilidad de que la función placentaria esté afectada.
De ahí el interés en determinar el valor de la frecuencia cardíaca fetal y las variaciones de sus diferentes índices en pacientes con diagnóstico de diabetes pregestacional o gestacional con un grupo testigo.
MATERIAL Y MÉTODOS
El estudio se diseñó como abierto, prospectivo, comparativo y exploratorio. El tamaño de la muestra fue de 46 pacientes divididas en 3 grupos:
1. Grupo diabetes pregestacional (n = 15): la edad de las pacientes tuvo un rango de 20-42 años, con una media ± desviación estándar (DE) de 32,2 ± 7,13 años. La edad de la gestación tuvo un rango de 23-37 semanas con una media ± DE de 31 ± 3,5 semanas.
2. Grupo diabetes gestacional (n = 11): la edad de las pacientes tuvo un rango de 22-40 años, con una media ± DE de 30,54 ± 6,04 años. La edad de la gestación tuvo un rango de 26-37 semanas con una media ± DE de 32 ± 3,5 semanas.
3. Grupo testigo (n = 20): la edad de las pacientes tuvo un rango de 19-38 años, con una media ± DE de 27,45 ± 5,69 años. La edad de la gestación tuvo un rango de 27-39 semanas con una media ± DE de 33,25 ± 3,11 semanas8.
Al inicio de los registros, se tomó a las pacientes una muestra de sangre venosa para determinar la concentración de glucosa.
A cada paciente se le controló la presión arterial, el pulso, la temperatura y la frecuencia respiratoria con intervalos de 30 min; además, se midió la circunferencia abdominal, la altura uterina y se auscultaron los latidos fetales.
Para los registros de contractilidad uterina y de frecuencia cardíaca fetal (FCF), se utilizó un cardiotocógrafo HP, Modelo 1350, Serie 50 XM; el registro duró 2 h.
Criterios de inclusión
1. Rango de edad de 20 a 42 años.
2. Embarazadas con diagnóstico de diabetes pregestacional y gestacional.
3. Edad de la gestación de 31 a 33 semanas.
4. Que la única enfermedad de la paciente fuera la diabetes.
Criterios de exclusión
1. Hipertensión arterial.
2. Transgresiones o desequilibrio dietético.
3. Toxemia (preeclampsia).
4. Enfermedad vascular hipertensiva crónica.
5. Enfermedad sistémica grave.
6. Nefropatía diabética.
7. Pacientes con el antecedente de tabaquismo o alcoholismo.
Durante los registros, las pacientes permanecieron en decúbito dorsal o lateral y todas asistieron a control prenatal. Uno de los investigadores (médico residente) estuvo pendiente cuando la paciente ingresó en el hospital para el parto.
Para el cálculo estadístico se utilizó la prueba de análisis de varianza de una vía; programa estadístico EpiInfo 6.04 A 1996, OMS.
El estado físico de los recién nacidos se valoró de acuerdo con la prueba de Apgar en los minutos 1 y 5. Se pesó y determinó la talla a los recién nacidos.
Todos los estudios fueron longitudinales.
RESULTADOS
Se analizaron la FCF basal, los ascensos transitorios o aceleraciones, las oscilaciones rítmicas y los dips tipos I y II.
Ascensos transitorios o aceleraciones
El ascenso transitorio se define como un incremento en la FCF basal, con una amplitud de 15 latidos, una duración de por lo menos 15 s y el papel avanzando a una velocidad de 3 cm/min9,10.
Los dips son caídas transitorias de la FCF originadas por una contracción uterina7.
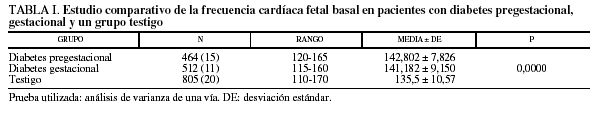
Se efectuó el análisis comparativo de la FCF basal en pacientes con diabetes pregestacional y gestacional y el grupo testigo.
En la diabetes pregestacional, la FCF basal tuvo un rango de 120-165 latidos con una media ± DE de 142,802 ± 7,826 latidos.
En la diabetes gestacional, el rango fue de 115-160 latidos con una media ± DE de 141,182 ± 9,150 latidos.
En el grupo testigo, el rango fue de 110-170 latidos con una media ± DE de 135,5 ± 10,57 latidos.
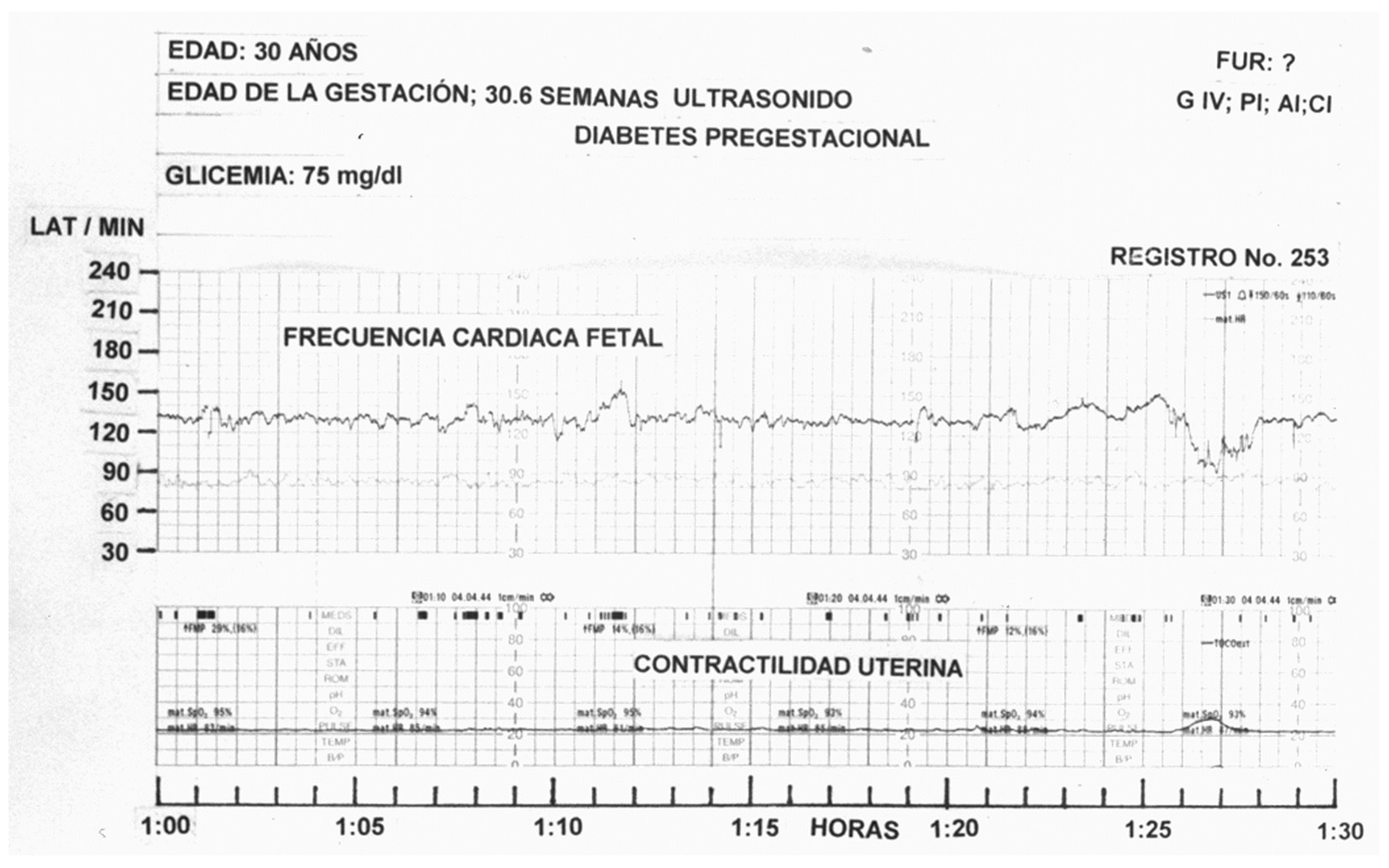
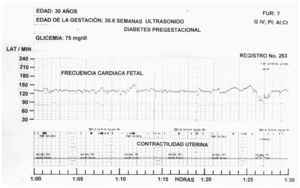
Se calculó la p para determinar si la diferencia entre medias era o no significativa (p = 0,0000); lo fue para los 3 grupos (fig. 1; tabla I).
Fig. 1. En el lado derecho de un patrón reactivo, se observa un dip tipo II de 58 latidos de amplitud.
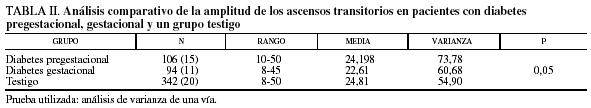
Se determinaron los valores de la amplitud de las aceleraciones en los 3 grupos.
En la diabetes pregestacional, la amplitud de las aceleraciones tuvo un rango de 10-50 latidos con una media de 24,198 latidos.
En la diabetes gestacional, el rango fue de 8-45 latidos con una media de 22,61 latidos.
En el grupo testigo, el rango fue de 8-50 latidos con una media de 24,81 latidos.
Se calculó la p; la diferencia entre medias fue significativa (p = 0,05), de lo que se infiere que estos hechos son reales y no obedecen al azar.
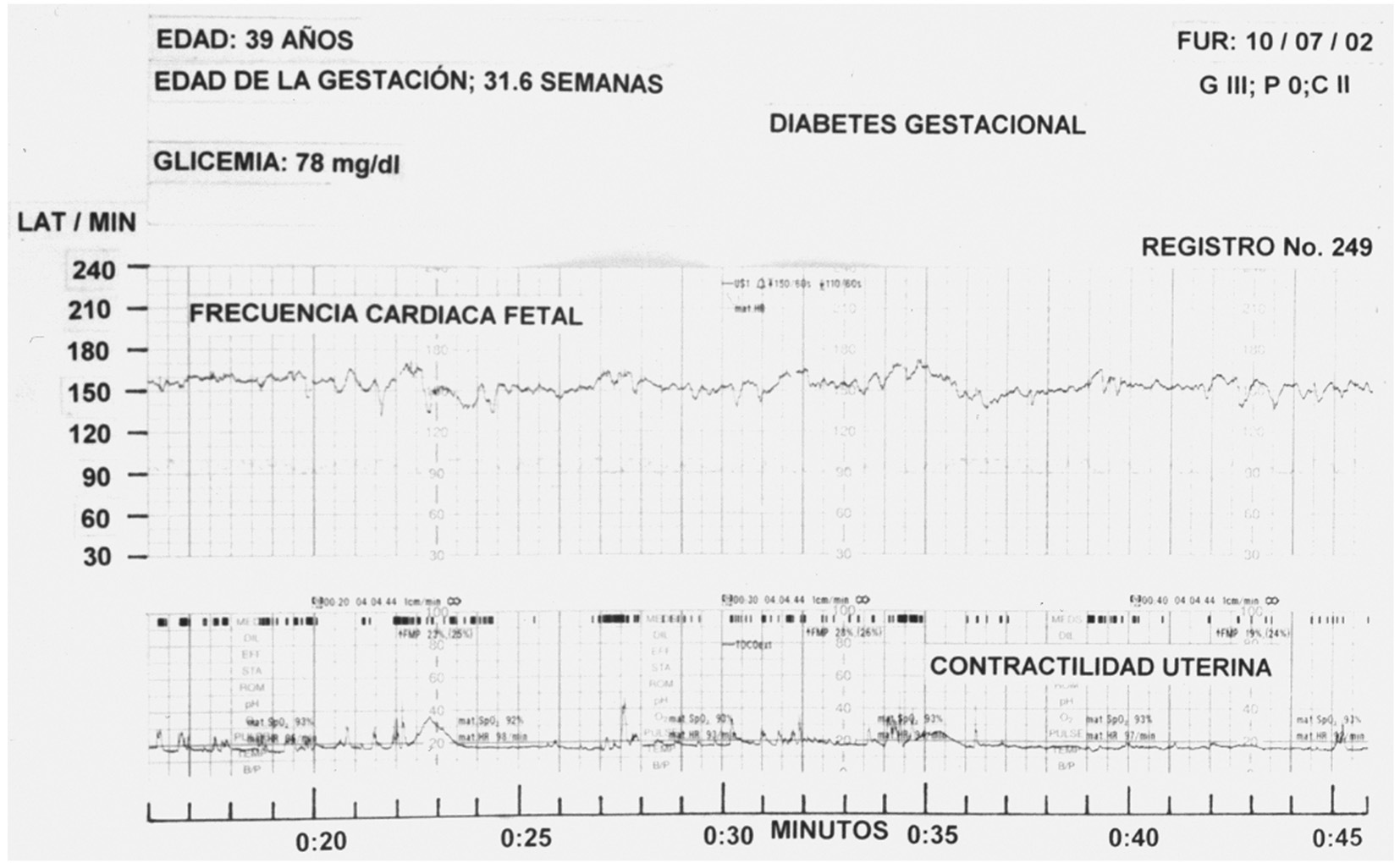
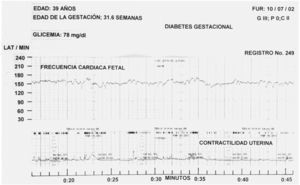
Los 3 valores de la amplitud de las aceleraciones se encuentran en el rango normal (fig. 2; tabla II).
Fig. 2. Las aceleraciones tuvieron un valor promedio de 22,61 latidos, la etiología de este incremento probablemente obedece a hipoxia fetal crónica.
Se calculó la media de la frecuencia de los ascensos transitorios (frecuencia = número de aceleraciones que se presentaron en 2 h), en los grupos de pacientes con diabetes pregestacional (8,286 ± 5,6) y gestacional (8,54 ± 6,35); el cálculo de la p indicó que las diferencias no fueron significativas (p = 0,91).
Glucemia
En el grupo de pacientes con diabetes pregestacional, la glucosa tuvo un rango de 75-220 mg/dl, con una media ± DE de 122,4 ± 44,79 mg/dl.
En el grupo de pacientes con diabetes gestacional, la glucosa tuvo un rango de 74-221 mg/dl, con una media ± DE de 119,9 ± 48,11 mg/dl.
En el grupo testigo, en todas las pacientes, la concentración de glucosa se mantuvo en el rango normal.
En los dos primeros grupos se determinó si la diferencia entre medias era o no significativa: 122,4; 119,9; p = 0,89; la diferencia no fue significativa.
En cuanto a la saturación de oxígeno, los valores se mantuvieron normales.
Recién nacidos
Grupo diabetes pregestacional. De las 15 pacientes que integraron este grupo, 2 no asistieron al hospital para la atención del parto; en 3 el parto fue eutócico, en las 10 restantes se practicó operación cesárea, que estuvo indicada por: primigesta añosa, 1; cesárea iterativa, 1; presentación pélvica, 1; FCF con patrón no reactivo, 1; desproporción cefalopelviana, 2; macrosomía fetal, 1; macrosomía fetal y preeclampsia grave, 1; sufrimiento fetal agudo, 2.
Todos los bebés nacieron vivos, el peso tuvo un rango de 2.420-4.250 g, con una media ± DE de 3.315 ± 582 g. La talla tuvo un rango de 46-55 cm, con una media de ± DE 49,8 ± 2,50 cm.
El vigor de los recién nacidos se valoró de acuerdo con la prueba de Apgar, los 13 recién nacidos fueron vigorosos; en el primer minuto la calificación tuvo un rango de 7-9, en el quinto minuto la calificación fue de 9.
Grupo diabetes gestacional. De las 11 pacientes que constituyeron este grupo, 1 solicitó ser dada de alta y no volvió; en 1 el parto fue eutócico; en 1 hubo distocia de hombros y óbito fetal; a las 8 restantes se les practicó operación cesárea, que se indicó por: cesárea iterativa, 2; cesárea iterativa y sufrimiento fetal agudo, 1; macrosomía fetal, 1; preeclampsia grave, 1; preeclampsia grave y macrosomía fetal, 1; FCF con patrón no reactivo, 1; sufrimiento fetal agudo, 1.
En los recién nacidos, el peso tuvo un rango de 1.700-4.300 g, con una media ± DE de 3.367 ± 818 g. La talla tuvo un rango de 45-54 cm, con una media ± DE de 50,10 ± 2,60 cm.
El vigor de los recién nacidos se valoró con la prueba de Apgar; en el primer minuto, 1 nació deprimido, calificación de 6; los otros 8 fueron vigorosos, la calificación tuvo un rango de 7-8; en el quinto minuto, la calificación tuvo un rango de 8-9.
Grupo testigo. De las 20 pacientes estudiadas, 11 no acudieron al hospital para la atención del parto. En 5 el parto fue eutócico, a las 4 restantes se les practicó operación cesárea, que se indicó por: parto lento o hipodinámico, 1; cesárea iterativa y preeclampsia grave (durante el registro, la evolución del embarazo fue normal), 1; taquicardia fetal persistente, 1; desproporción cefalopelviana, 1.
Todos los bebés nacieron vivos, el peso tuvo un rango de 2.430-3.360 g; con una media ± DE de 2.960 ± 421,05 g. La talla tuvo un rango de 48-52 cm, con una media ± DE de 49,77 ± 1,09 cm.
El vigor de los recién nacidos se valoró con la prueba de Apgar. Los 9 recién nacidos fueron vigorosos: en el primer minuto, la calificación tuvo un rango de 7-9; en el quinto, el rango fue de 8-9.
Para determinar si la diferencia entre medias del peso era o no significativa, se calculó la p. En el primer grupo, la media fue de 3.315 g; en el segundo, de 3.367 g, y en el testigo, de 2.960 g (p = 0,0000); las diferencias fueron significativas, de lo que se infiere que el hecho es real y no obedece al azar.
De acuerdo con la clasificación de la diabetes de la Dra. Priscilla White, en el grupo de diabetes pregestacional se observó que predominó la clase B. En el de diabetes gestacional, la clase A2 (tabla III).
DISCUSIÓN
Hace algunos años se consideraba a la diabetes como una metabolopatía que comienza al nacer y continúa durante un período variable; actualmente, este concepto ha cambiado y se considera que la diabetes es una vasculopatía generalizada.
Con el empleo de la insulina, la tasa de mortalidad maternofetal descendió significativamente y se incrementó la tasa de embarazos.
La diabetes mellitus es una enfermedad evolutiva que se agrava si el control es inadecuado. Sin embargo, no existe una clasificación que englobe todos los estadios de esta enfermedad.
La clasificación que se utiliza con mayor frecuencia es la de la Dra. Priscilla White3 (tabla IV).
La diabetes suele ocasionar óbito fetal, malformaciones y alteraciones en el peso y la talla del producto.
La placenta es el órgano de intercambio maternofetal. La etiología del óbito fetal obedece a una insuficiencia placentaria, en la que predominan alteraciones vasculares; esta afección se asocia con retraso en el crecimiento; antes del óbito se presenta hipoxia fetal crónica2.
La insuficiencia placentaria conlleva sufrimiento fetal crónico y agudo, lo que incrementa el riesgo fetal y neonatal. El pronóstico depende de la evolución de la enfermedad; cuando es malo, se incrementa la mortalidad perinatal.
La valoración de la FCF es fundamental, y ésta es el resultado de la interacción de mecanismos cardioestimuladores y cardioinhibidores. El equilibrio en estos mecanismos determina la FCF normal, el desequilibrio dará como resultado la aceleración o la deceleración de la FCF (dips tipos I y II) y la duración dependerá de la magnitud de las alteraciones.
El mecanismo cardioacelerador se produce por hipoxia ligera, que estimula el simpático y causa depleción de la noradrenalina, lo que origina la taquicardia. El cardioinhibidor se desencadena por hipoxia acentuada, estimula el centro del vago y deprime transitoriamente al miocardio11.
El primer mecanismo explicaría el incremento de la FCF en 8 latidos en las pacientes con diabetes pregestacional y 6 en el grupo con diabetes gestacional.
Este mecanismo probablemente está involucrado en la amplitud de las aceleraciones. El valor normal es de 15 latidos y se incrementó de 9 a 7 latidos en los grupos con diabetes pregestacional y gestacional.
CONCLUSIONES
La FCF basal se incrementó en 8 latidos en el grupo de pacientes con diabetes pregestacional y 6 en el de diabetes gestacional. La amplitud de las aceleraciones aumentó 9 latidos en el primer grupo y 7 en el segundo.
Probablemente el mecanismo cardioacelerador desencadenado por la hipoxia fetal crónica es la causa de estos incrementos.