Los hibernomas son tumores raros compuestos de grasa parda. La mayor base de datos encontrada contiene 170 casos. En humanos surge a partir de vestigios de la grasa parda fetal.
La escisión incompleta puede tener como resultado el continuo crecimiento y recurrencia, incluso en tumores en apariencia benignos.
Este caso fue un hallazgo quirúrgico que se detectó tras realizar la linfadenectomía axilar en un carcinoma de la mama derecha.
Hibernomas are uncommon neoplasms composed of brown adipose tissue. The largest database found contains 170 cases. In humans, this type of tumor arises from the remnants of fetal brown adipose tissue. Incomplete excision may result in continued growth and recurrence, even in tumors appearing to be histologically benign. The interest of the case reported herein lies in detection of the tumor during axillary lymphadenectomy for a right breast carcinoma.
El hibernoma es un raro tumor benigno del tejido adiposo que, si se extirpa en su totalidad, no presenta recurrencias. Representa el 1,6% de los tumores de dicho tejido1.
La etiología del hibernoma es desconocida.
La grasa parda tiene como función la termogénesis. Se encuentra en diversos animales y en el feto humano hasta las 21 semanas en la región interescapular, pared abdominal posterior, grasa suprailíaca y peripancreática y cerca de ganglios. Posteriormente va siendo reemplazada por grasa normal2.
En el adulto la localización más frecuente es en el muslo, pero este tejido se puede hallar en axila, mediastino, periaórtico, perineural, cuello, esófago, tráquea y zona interescapular3.
Tras revisar la bibliografía, la mayor base de datos encontrada es la del AFIP (Armed Forces Institute of Pathology), que cuenta con 170 casos4.
Basándonos en ella, el hibernoma ocurre en adultos jóvenes, de 38 años de media (un 60% en la tercera y cuarta décadas de la vida, y sólo un 5% en menores de 18 años y un 7% en los mayores de 60). No parece tener predilección por ningún sexo. El seguimiento se realizó en el 39% de los casos durante 7,7 años, en los que no se encontraron metástasis, recidivas o muertes por esta patología, dado su carácter benigno.
CASO CLÍNICOMujer de 58 años con antecedentes personales de reflujo gastroesofágico, síndrome depresivo, cefalea, alergia a metales y 3 partos por cesárea.
La paciente acude a la consulta por nódulo en mama derecha de unos 2 cm, motivo por el cual es estudiada en la Unidad de Patología de la Mama. En dicha consulta la paciente también refiere tumoración de unos 5 cm en el pliegue cutáneo subescapular derecho, en asimetría con respecto al pliegue izquierdo, no dolorosa, que a la exploración resulta una tumoración bien definida, móvil y de consistencia grasa, sugestivo de lipoma.
Se realiza el estudio del nódulo mamario, clínicamente sospechoso de neoplasia, mediante mamografía, ecografía y BAG, diagnosticándose un carcinoma ductal infiltrante multicéntrico de mama derecha y axila negativa. Tras discutir el caso en sesión clínica e informar a la paciente se decide mastectomía radical modificada de mama derecha más linfadenectomía axilar del mismo lado (Madden) hasta nivel III.
Tras la disección axilar, se identifica sobre el dorsal ancho una tumoración pardo-verdosa, de unos 6 cm de diámetro, que se diseca y extirpa en su totalidad, y se envía al Servicio de Anatomía Patológica.
Los resultados fueron: carcinoma ductal infiltrante multifocal de mama derecha, grado 3 de Bloom y Richardson, con 7 ganglios positivos de los 14 identificados.
La tumoración del dorsal ancho es informada como hibernoma.
El estadio del carcinoma ductal infiltrante es pT2 pN2a M0, con RE+++, RP+++ y herceptest-.
La paciente recibió tratamiento adyuvante para su neoplasia mamaria con quimioterapia AC × 4 seguido por TAXOL × 4 (esquema de densidad de dosis bisemanal). Continuó 10 días después con hormonoterapia con Arimidex® y fue enviada a radioterapia, donde se le administraron 50 Gy (fracción 5 × 200 cGy) en el lecho, cadenas ganglionares de drenaje y supraclavicular derecha.
Tras 7 meses de seguimiento la paciente no ha presentado recidiva ni del hibernoma ni del cáncer de mama.
DISCUSIÓNLos hibernomas son tumoraciones de los tejidos blandos, clínicamente suelen ser de crecimiento lento, indoloros, bien definidos a la palpación, de consistencia blanda y móvil, con un tamaño medio de entre 5 y 10 cm4, como presentaba la paciente de nuestro caso.
Según las publicaciones consultadas, al menos el 10% de los casos son intramusculares5. El de nuestro caso no lo era, puesto que estaba bien delimitado en la región del pliegue cutáneo subescapular, sobre el dorsal ancho.
Son raros en frecuencia, aunque de fácil diagnóstico para los anatomopatólogos por sus peculiaridades histológicas.
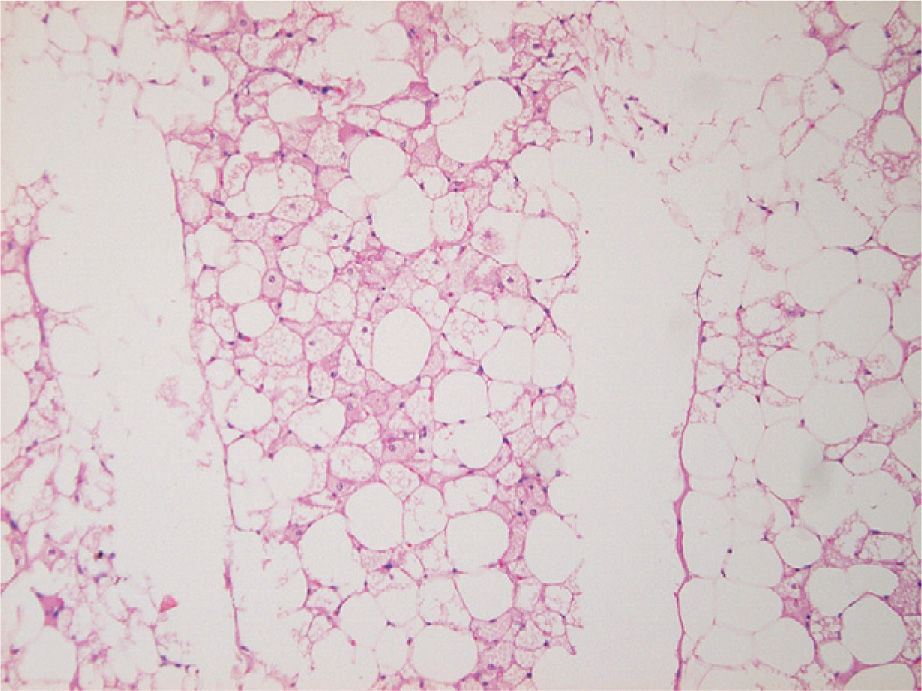
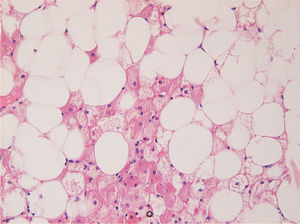
Desde el punto de vista macroscópico, los hibernomas son lobulados, bien delimitados y varían de color entre el amarillo y el marrón debido a la profusa vascularización y abundancia de mitocondrias (fig. 1).
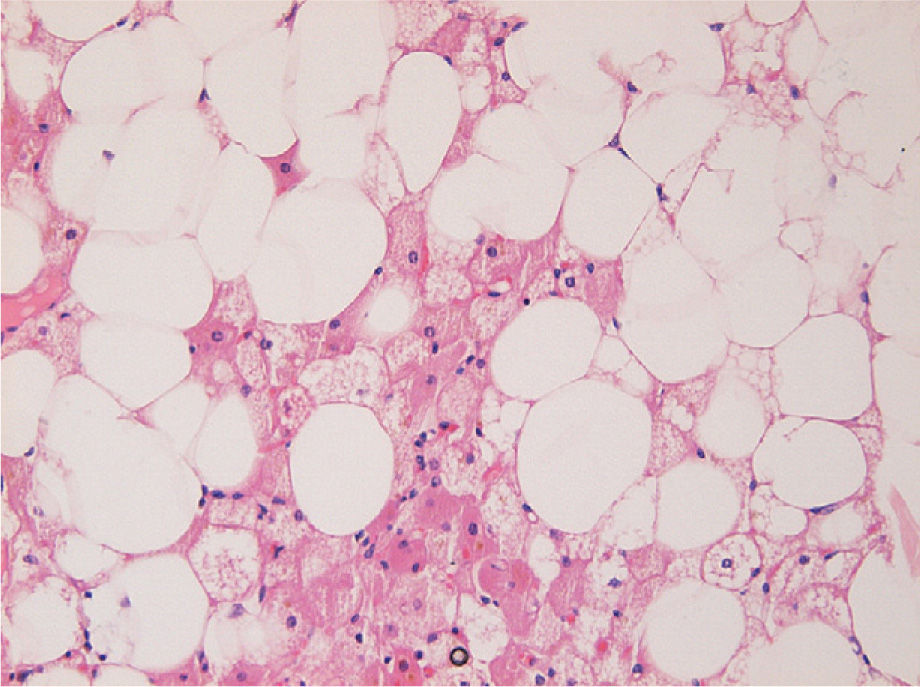
Histológicamente, los hibernomas tienen células de grasa parda poligonales que se asocian a proliferación de pequeños capilares1,2.
Hay 6 tipos distintos1. La gran mayoría pertenece a la variante eosinofílica o granular de células multivacuoladas con abundantes gránulos citoplásmicos y pequeños núcleos centrales. La forma mixta asocia estas células con células pálidas.
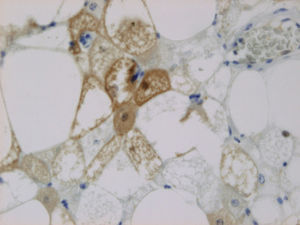
Hay otras variantes, como la llamada «lipoma-like» que presenta entre la grasa blanca ordinaria agrupaciones de grasa parda. También se describe la variante «multivacuolada lipoblástica-like» con células multivacuoladas semejantes a lipoblastos. Otras variantes raras son la mixoide y la de células fusiformes con delgadas bandas de fibras de colágeno (figs. 2 a 4).
Las mitosis y la atipa celular son excepcionales, aunque se pueden hallar células de grasa parda en el liposarcoma mixoide o bien diferenciado. Se ha publicado, en una serie de 52 casos de liposarcomas, un tumor que tenía células eosinofílicas con citoplasma granular similares a las del de hibernoma, pero con un alto índice mitótico, que se clasificó como un subtipo de liposarcoma de células redondas6.
Al microscopio electrónico se observa una relación inversamente proporcional entre el tamaño de la gota lipídica y el número de mitocondrias. Éstas varían entre pleomórficas con densas matrices, o grandes y redondas con cristales lamelares en su interior. También se visualizan vesículas de micropicnocitosis, invaginaciones y densidades periódicas citoplasmáticas y visibles faltas de los sistemas de la membrana basal2.
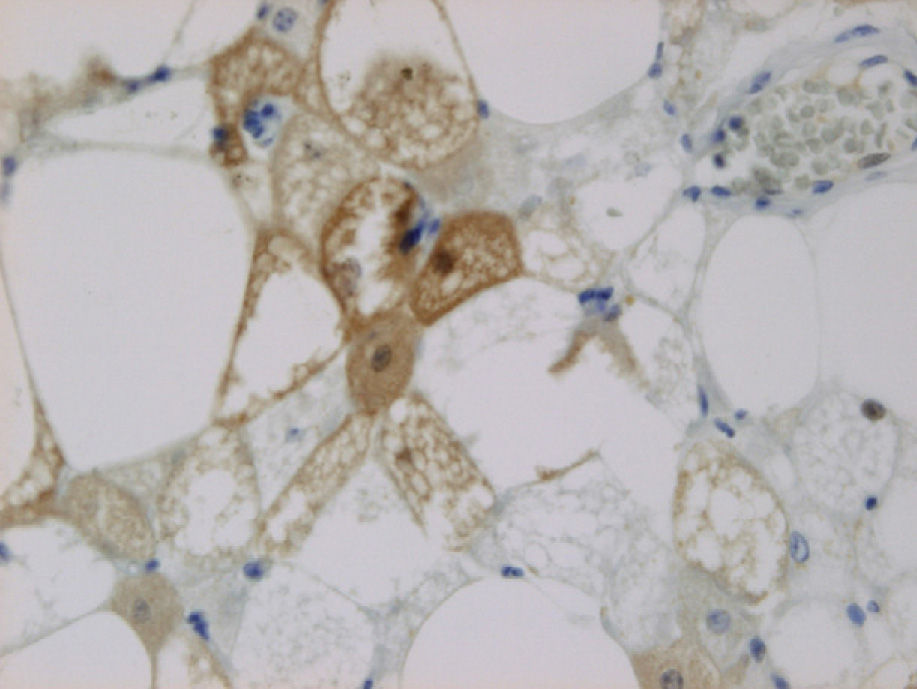
El inmunofenotipo de las células es variable. Suelen ser fuertemente positivas a la proteína S100. Según los distintos subtipos de hibernoma, encontramos que el de células fusiformes es CD34 positivo, mientras otras variantes de hibernoma son negativas4.
En cuanto a la genética, la mayoría de los hibernomas muestran alteraciones cromosómicas más complejas que los lipomas o lipoblastomas. Los cariotipos pueden ser seudodiploides. Hay alteraciones únicas, como 11q13-21, más frecuente7, o 10q228, con reagrupamientos estructurales; aunque en la mayoría de los casos afecta a 3 o más cromosomas.
Con las técnicas de FISH se ha demostrado que los reagrupamientos son más complejos que los hallados por técnicas de banding cromosómico. Se han detectado delecciones en homo y heterocigóticos. Se ha encontrado en 5 tumores la delección típica del síndrome endocrino múltiple tipo I9.
En cuanto a la histogénesis, hay la teoría de que la grasa parda y la amarilla son 2 tipos histológicos distintos; se llegó a esta conclusión al estudiar comparativamente todos los estadios de desarrollo celular del adipocito y las células de grasa parda, encontrándose diferencias ultraestructurales de la membrana plasmática y mitocondrial10.
Se ha descrito cierta función endocrina al encontrar secreción de colesterol y hormonas esteroideas en estudios bioquímicos y por cromatografía de gases, que se ha confirmado por diversas técnicas como RIA (radioinmunoanálisis), análisis inmunocitoquímico y microscopia electrónica11.
Pruebas complementarias: en la placa de rayos x se visualiza como opacidad asintomática. En la tomografía computarizada y la resonancia magnética es similar al lipoma y se realza con contraste12. Debe realizarse diagnóstico diferencial con masas mediastínicas. Radiológicamente no se puede distinguir del liposarcoma13,14.
El diagnóstico diferencial se debe hacer con lipoma y liposarcoma, e histológicamente con los tumores de células granulares15. Hay un caso publicado de sarcoma anaplásico con trazas de grasa parda localizado en la región interescapular incluyendo el trapecio, que recurrió a las 4 semanas, se trató con quimioterapia y radioterapia, y no hubo recurrencia a los 2 años de seguimiento16.
Como tratamiento se recomienda la extirpación, pese a su naturaleza benigna, para evitar así el compromiso de estructuras vecinas.
En el caso que nos ocupa, dado que la exploración de la tumoración subescapular indicaba benignidad y que la paciente se iba a intervenir de su neoplasia mamaria, se decidió su extirpación en el mismo acto quirúrgico.
Como ya se ha comentado antes, para este tipo de tumoración no hay una imagen específica; por lo tanto, ante la sospecha clínica es mejor realizar una biopsia para descartar malignidad, ya que por pruebas de imagen es imposible distinguirlo de lipomas o de tumoraciones malignas como sarcomas.