La malformación de Arnold-Chiari (MAC) se define como el descenso del cerebelo por debajo del nivel del foramen magno. La MAC tipo I se diagnostica frecuentemente en adultos; el parto es un momento problemático para esta enfermedad.
A continuación se presenta el caso de una mujer a la que se le diagnosticó esta malformación durante el curso del embarazo y se le realizó una cesárea bajo anestesia general.
El enfoque debe ser multidisciplinario, las decisiones deben ser personalizadas y no pueden establecerse recomendaciones firmes.
Arnold-Chiari malformation is characterised by prolapse of the cerebellum below the foramen magnum. Type I is frequently diagnosed in adults. Labor poses particular problems in women with this malformation. We present the case of a patient diagnosed during pregnancy, who underwent caesarean delivery under general anesthaesia. A multidisciplinary approach is strongly recommended, decisions must be individualised and firm recommendations cannot be established due to the lack of literature on the topic.
La malformación de Arnold-Chiari (MAC) —descrita en el siglo XIX por Cleland, Chiari y Arnold— se caracteriza por el descenso del cerebelo por debajo del foramen magno. Se clasifica en 4 tipos:
- –
Tipo I: caracterizado por el descenso de las amígdalas cerebelosas. Se diagnostica con mayor frecuencia en adultos.
- –
Tipo II: caracterizado por el descenso del vermis cerebeloso y del tercer ventrículo. La sintomatología se inicia con mayor frecuencia en la infancia.
- –
Tipo III: caracterizado por la dilatación del tercer ventrículo.
- –
Tipo IV: caracterizado por hipoplasia del cerebelo.
Todos estos tipos pueden asociar malformación esquelética, especialmente de las primeras vértebras cervicales, y quistes en el canal espinal1.
La presencia de sintomatología es más frecuente a mayor longitud de la herniación. El síntoma más habitual es la cefalea occipital con nucalgia, que puede ir acompañada de ataxia, nistagmo, dolor y atrofia en las extremidades superiores. Menos frecuentes son síntomas como omalgia, pérdida de sensibilidad térmica en manos, estridor e incluso crisis de gran mal2,3.
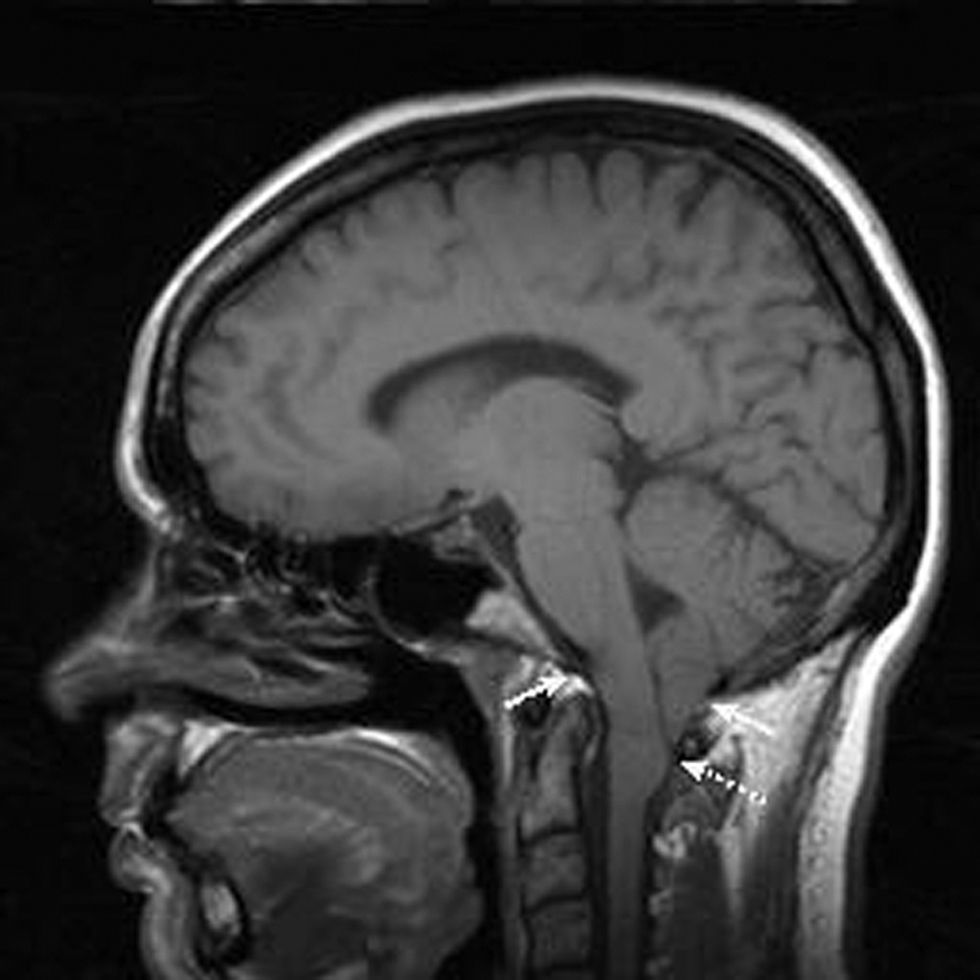
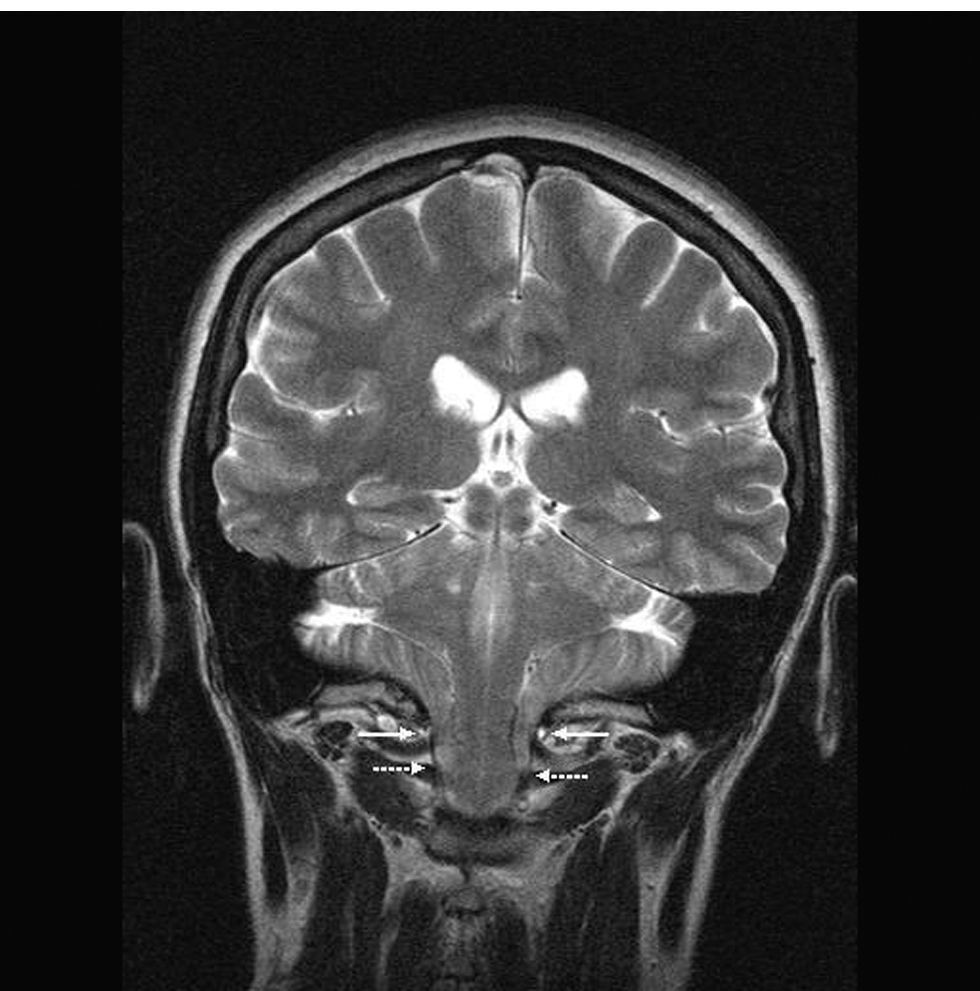
Se produce un trastorno en el flujo del líquido cefalorraquídeo (LCR) que provoca aumento de la presión en la cabeza y disminución en el canal medular. Este gradiente de presión y, por consecuencia, la sintomatología aumentan con maniobras de Valsalva (MV). El parto produce cambios fisiológicos que son un factor de riesgo para la herniación del tronco del encéfalo y la compresión medular. Las contracciones y los pujos aumentan la presión del LCR (figs. 1 y 2).
A continuación se presenta el caso de una mujer de 35 años, primigesta, de talla baja (1,45m), con antecedentes personales de hernia hiatal, litiasis renal y quistectomía en el ovario izquierdo. En el segundo mes de embarazo comenzó con cefalea occipitonucal frecuente que no respondía a los analgésicos habituales. El dolor aumentaba con MV: risa, tos, defecación. En ocasiones, se extendía a ambas extremidades inferiores, que mediante estudio neurofisiológico se demostraron normales. Se llevó a cabo un exámen neurológico y, mediante resonancia resonancia magnética (RM), se demostró una MAC tipo I: descenso de las amígdalas del cerebelo 13 mm por debajo del foramen magno y compresión de la unión bulbomedular. Los ventrículos y el polígono de Willis eran normales. No se encontraron quistes en la médula ni hidrocefalia.
Se continuó el control del embarazo en la consulta de fisiopatología fetal. Las analíticas, la serología y las ecografías realizadas fueron normales. En la consulta con los servicios de Anestesia y Neurocirugía se acordó reparación quirúrgica de la malformación tras embarazo y puerperio.
Se decidió realizar cesárea electiva en la 38a semana de gestación. La anestesia fue general, se realizó intubación con fibroscopio y se evitó la hiperextensión cervical. La intervención se llevó a cabo con normalidad. Nació un varón de 2.900g, con un resultado de 8 a 9 puntos en el test de Apgar.
La analgesia postoperatoria se realizó con paracetamol y metamizol orales; no se presentaron complicaciones. En el puerperio, los síntomas neurológicos no presentaron ninguna exacerbación.
DiscusiónHay escasez de literatura médica sobre las parturientas con MAC. No hay recomendaciones firmes en relación con la vía de parto ni con la técnica anestésica de éste1,2.
Debe realizarse una evaluación neurológica completa, incluida una RM. El objetivo de la anestesia y de los cuidados periparto es evitar el aumento de la presión intracraneal, lo que provocaría un empeoramiento súbito4.
En mujeres sin sintomatología de presión intracraneal aumentada, puede permitirse el parto vaginal sin pujo. En este caso puede plantearse anestesia regional cuidadosa, ya que el bloqueo debe establecerse lentamente para evitar una disminución brusca de la presión arterial. Hay que tener en cuenta que la inyección en bolos puede aumentar la presión intracraneal. Diversos autores avalan la posibilidad de llevar a cabo este procedimiento con resultados satisfactorios. En mujeres con sintomatología o anormalidades neurológicas, como siringomielia, no debe utilizarse anestesia epidural y debe abreviarse el expulsivo. Puede planearse cesárea electiva con anestesia general, como se optó en este caso. La intervención requiere una planificación cuidadosa. La inducción anestésica debe ser rápida y debe evitarse la hiperextensión del cuello, lo que podría comprimir el tronco del encéfalo, traccionar los pares craneales y, como consecuencia de esto, provocar parálisis de cuerdas vocales y estridor5–8.
ConclusiónLa MAC es una enfermedad rara con morbilidad potencial que puede incrementarse en el parto. La toma de decisiones debe ser multidisciplinaria y contar con un especialista en medicina maternofetal, un neurocirujano y un anestesista. Deben individualizarse los riesgos de ambas vías de parto y de las técnicas anestésicas. El estudio cuidadoso de las mujeres permite obtener éxitos tanto por vía vaginal como por cesárea.