La variante mixoide del sarcoma del estroma endometrial es una neoplasia uterina extremadamente rara caracterizada por la presencia de predominante material mixoide y células fusiformes atípicas que muestran características histopatológicas e inmunohistoquímicas de sarcoma del estroma endometrial.
Presentamos 2 casos clinicopatológicos de mujeres de 54 y 76 años de edad, ambas con metrorragia posmenopáusica, útero aumentado de tamaño e imagen de tumoración dependiente de la pared miometrial, sometidas a histerectomía total con doble anexectomía con diagnóstico anatomopatológico de sarcoma del estroma endometrial variante mixoide.
Myxoid endometrial stromal sarcoma is an extremely rare uterine neoplasm characterised by the presence of atypical predominantly myxoid material fusiform cells showing histopathological and immunohistochemical characteristics of endometrial stromal sarcoma.
We present two clinicopathological cases of a 54-year-old woman and 76-year-old woman, both with postmenopausal vaginal bleeding, enlarged uterus and myometrial wall-dependent tumour imaging, undergoing total hysterectomy with double oophorectomy with pathological diagnosis of myxoid endometrial stromal sarcoma.
El sarcoma del estroma endometrial (SEE) es el segundo tumor mesenquimal maligno más frecuente del útero; representa aproximadamente entre el 0,2-1% de todos los tumores malignos del útero y el 6-20% de todos los sarcomas uterinos. Afecta principalmente a mujeres en periodo perimenopáusico, aunque puede surgir en mujeres jóvenes y adolescentes1. Entre los factores de riesgo se encuentran la radioterapia previa, la raza (un poco más frecuente en la raza negra) y posiblemente factores hormonales; este último aspecto aún no está bien establecido2. La localización más frecuente de presentación del SEE es el cuerpo uterino; sin embargo, se han publicado casos de localización primaria extrauterina, como en el ovario, la pelvis, la cavidad abdominal, la vulva y la vagina3. Puede ocurrir en asociación con endometriosis4 y, de manera ocasional, el tumor puede ser polipoide y protruir a través del orificio cervical.
Clínicamente, suele manifestarse con sangrado vaginal anómalo y/o dolor abdominal. Las recurrencias locales y las metástasis pueden ocurrir varios años después del diagnóstico. Se presentan 2 casos de mujeres posmenopáusicas con masa polipoide endometrial y nódulo miometrial con diagnóstico de SEE de bajo grado variante mixoide.
Casos clínicosCaso 1: mujer de 54 años posmenopáusica, que acudió a consulta por metrorragia abundante, con diagnóstico previo de pólipo endometrial. En el estudio ecográfico se observaron varios miomas, el mayor de 50mm localizado en istmo y endometrio dishomogéneo irregular de 52mm, con aumento de la vascularización. Se tomó biopsia endometrial, la que correspondía a una lesión polipoidea necrosada. En la TC abdominopélvica se identificó un gran pólipo endometrial de 34×51×44mm, con pedículo vascular en la pared del istmo y mioma intramural en el istmo de 55mm de diámetro. Se realizaron histerectomía y doble anexectomía para descartar malignidad.
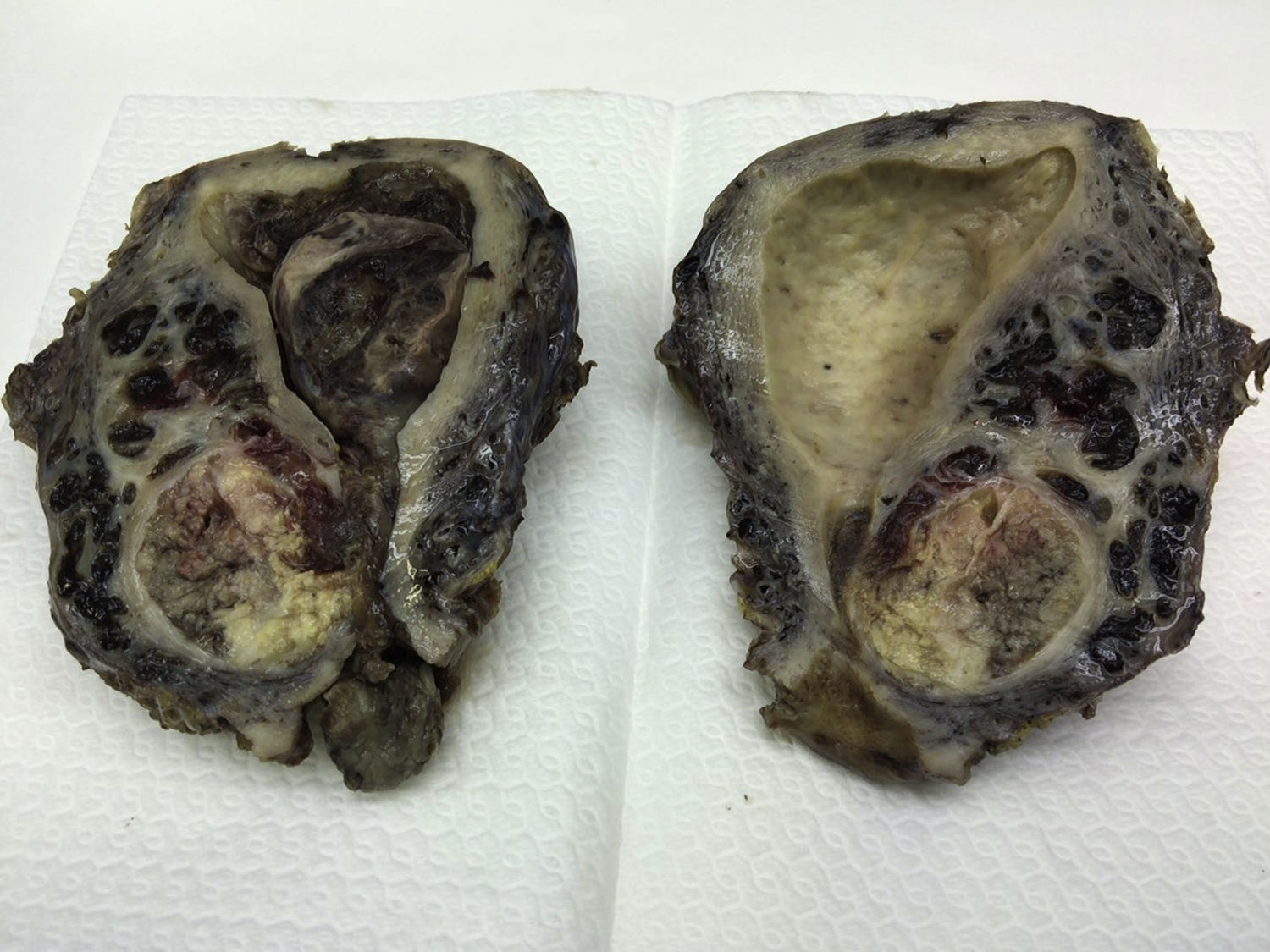
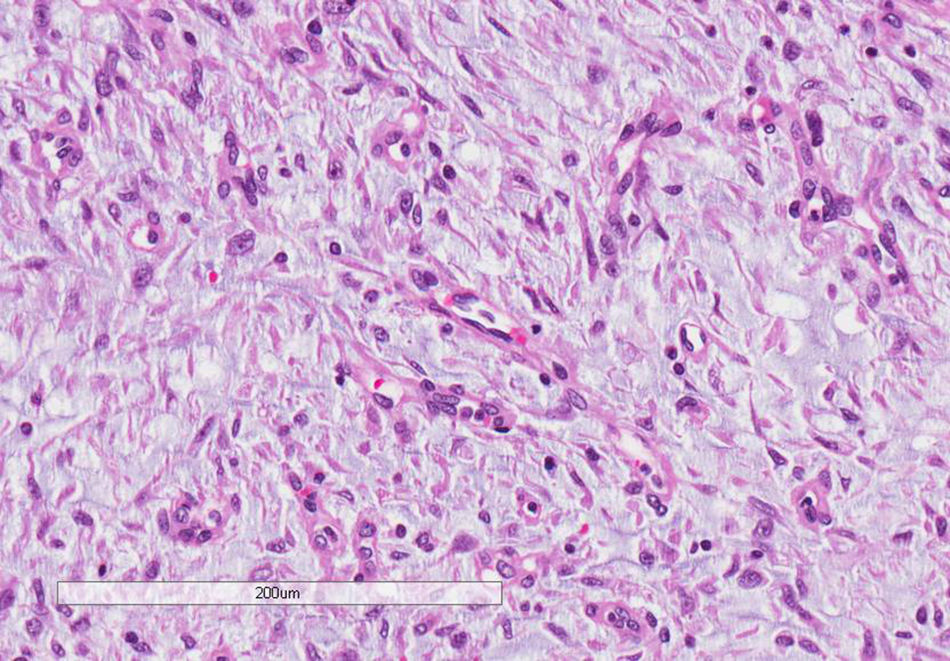
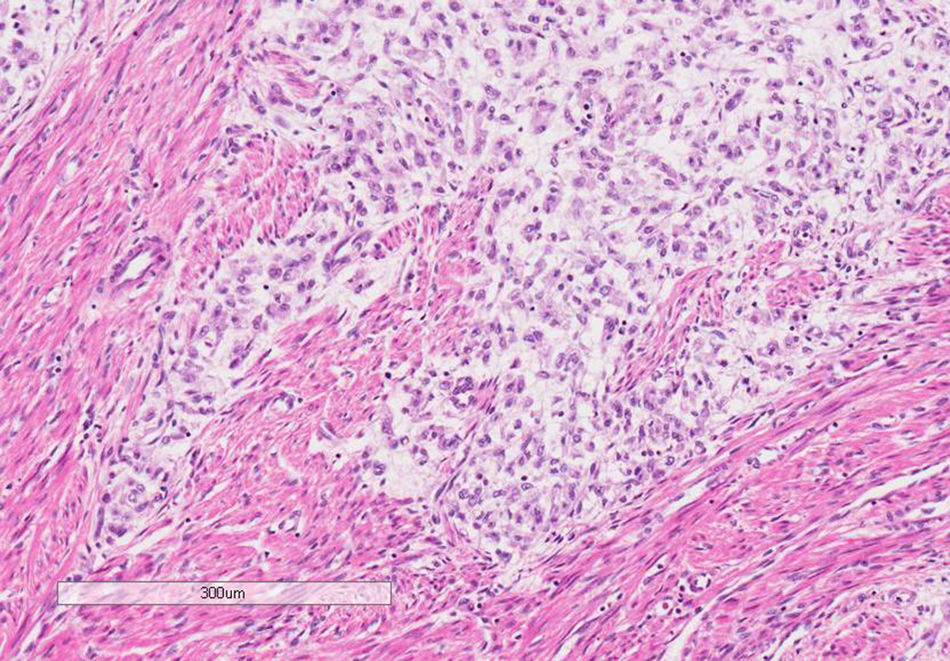
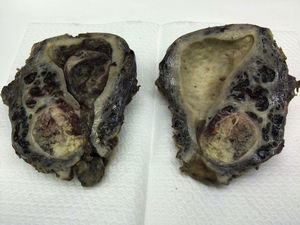
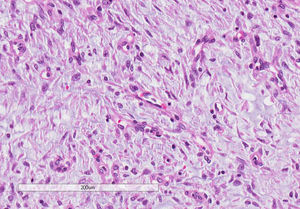
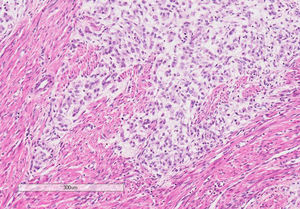
Macroscópicamente, el útero estaba aumentado de tamaño y a través del orificio cervical se observaba la salida de una tumoración polipoide gelatinosa de aspecto necrótico, que ocupaba la totalidad de la cavidad endometrial con inserción en el istmo. En el miometrio, a nivel del istmo, se apreciaba un nódulo amarillento/blanquecino de aspecto necrótico, de 4×3,5cm, que no rebasaba la serosa, así como también la presencia de frecuentes émbolos vasculares (fig. 1). En el estudio histopatológico, tanto la tumoración polipoide como la tumoración miometrial correspondían a una neoplasia mesenquimal con abundante vascularización capilar y de arteriolas pequeñas, con moderada densidad celular constituida por células ovoides, ligeramente fusiformes, con leve atipia nuclear (fig. 2). El índice mitótico fue de 2 mitosis por 10 CGA. Existían extensas áreas de necrosis tumoral, siendo la tumoración polipoide más necrosada que el resto. En el miometrio, la tumoración presentaba un patrón muy infiltrativo digitiforme (fig. 3), con abundantes émbolos vasculares, con presencia de extensas áreas de una matriz mixoide extracelular que representaba aproximadamente el 70% de la neoplasia, que mostraban tinción positiva para hierro coloidal y azul alcián, así como también se identificaron émbolos vasculares en ambos parametrios.
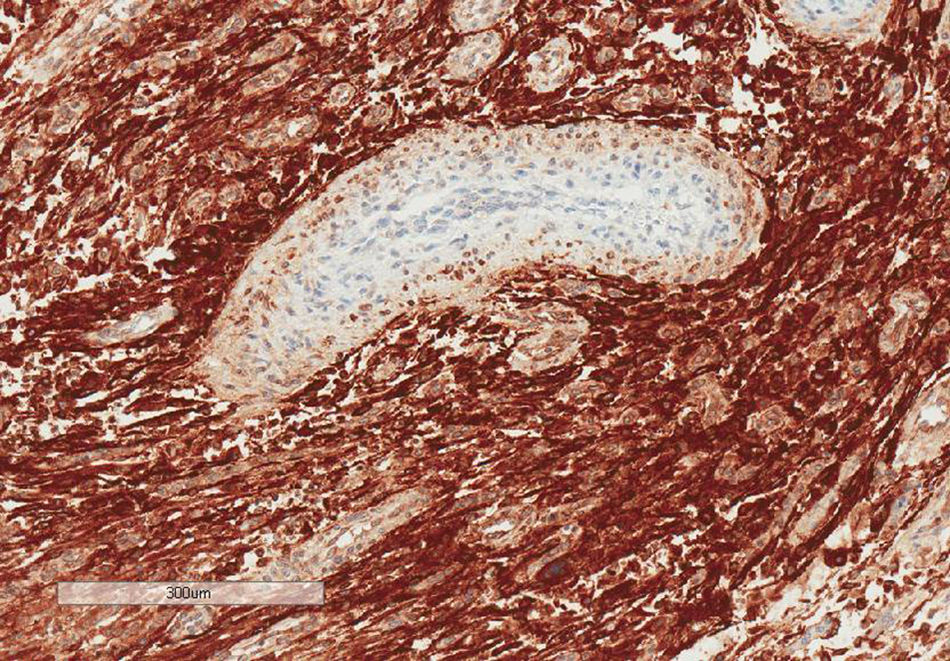
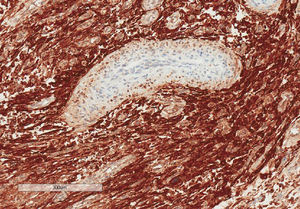
En el estudio inmunohistoquímico las células neoplásicas expresaban positividad intensa con los anticuerpos: CD10 (fig. 4), WT1 y vimentina, positividad débil con ciclina D1. Fueron negativas con CKAE1-AE3, actina 1A4, actina HHF-35, caldesmón, desmina, receptores de estrógenos, receptores de progesterona, C-Kit, P16, CD34, MDM2, ALK y Melan-A. La expresión con p53 fue muy escasa (< 5%). El índice proliferativo con Ki-67 fue entre el 5 y el 10% en las áreas celulares y entre el 1 y el 2% en las áreas mixoides.
Caso 2: mujer de 76 años que acudió por metrorragia. En la ecografía uterina se detectó, endometrio dishomogéneo de 43mm e imágenes que impresionaban de 2 pólipos endometriales de 27×22mm y 26×16mm, respectivamente. Por histeroscopia se informó de pólipo endometrial irregular de 50mm con áreas de aumento de vascularización; se tomó biopsia, la que correspondía a material necrótico-purulento. En la TC abdominopélvica observó una tumoración de 5cm dependiente de la pared uterina, en probable relación con mioma. Se realizó histerectomía y doble anexectomía para estudio anatomopatológico.
Macroscópicamente, el útero estaba aumentado de tamaño y pesaba 485g. La cavidad endometrial estaba ocupada en su totalidad por una tumoración polipoide marronácea pardusca de 11×7,5×7cm, con diversas áreas necrótico-hemorrágicas, que se desprendía con facilidad de la pared endometrial. En el espesor miometrial se observaba un nódulo de 6×5cm de aspecto infiltrativo que no traspasaba la serosa.
Microscópicamente, ambas tumoraciones correspondían a una neoplasia mesenquimal constituida por células ovoides o ligeramente fusiformes con leve atipia nuclear, abundante vascularización capilar y de arteriolas pequeñas en un estroma edematoso-mixoide abundante que correspondía aproximadamente al 80% del tumor, que se tiñó con hierro coloidal y azul alcián. Se cuantificaron 2 mitosis por 10 CGA y pequeñas áreas de necrosis. La tumoración miometrial presentaba un patrón muy infiltrativo en forma de lengüetas, con imágenes de invasión linfática e implante tumoral en uno de los anejos.
En el estudio inmunohistoquímico las células neoplásicas mostraban positividad intensa para estrógenos (100%), positividad débil/focal con CD10, ciclina D1, progesterona (20%), WT1, EMA, inhibina y calretinina. Fueron negativas con CKAE1/AE3, actina 1A4, caldesmón, desmina, C-Kit, CD34, ALK, Melan-A, MDM2, p53, actina HHF-35 y D2-40.
DiscusiónEl SEE pertenece al subconjunto de tumores mesenquimales uterinos denominados tumores del estroma endometrial (TEE), que a su vez se han dividido en la última clasificación de la Organización Mundial de la Salud 20145 en: 1) nódulo del estroma endometrial; 2) SEE de bajo grado; 3) SEE de alto grado, y 4) SEE indiferenciado.
La variante mixoide del SEE es una rara neoplasia mesenquimal que se caracteriza por mostrar un área de matriz mixoide predominante que representa al menos el 70% del tumor6 y por otra área celular con núcleos ovoides o fusiformes que muestran características de células del estroma endometrial en fase proliferativa, que en el caso del SEE de bajo grado muestra leve o moderado pleomorfismo con numerosos vasos arteriolares de paredes finas y como característica distintiva un patrón de crecimiento infiltrante hacia el miometrio, con o sin invasión linfovascular y escasas mitosis. El SEE puede presentarse como una masa intracavitaria o intramural; el SEE intramural a menudo muestra infiltración miometrial nodular o difusa con tapones de tejido tumoral en forma de gusanos en el interior de los vasos del miometrio7, como en los casos presentados.
Hemos tenido la dificultad en determinar las biopsias por legrado como SEE debido a que se trataban de tejido necrosado de difícil valoración. El estudio de la pieza quirúrgica aportó valiosa información, ya que se podía valorar tanto la inserción de la masa polipoide intracavitaria, así como también los bordes infiltrativos de la masa intramural. El examen microscópico, tanto en la masa intracavitaria como la masa intratumoral, se podía observar que las células tumorales se asemejaban a las células del estroma endometrial, con escasa atipia nuclear, un índice mitótico bajo (< 10/10 CGA) y que se disponían alrededor de pequeñas arteriolas en un estroma mixoide abundante.
En el estudio inmunohistoquímico la positividad para CD10 y negatividad para h-caldesmón ayudaron a determinar el tumor como SEE.
Es de interés conocer que, en casos del TEE con una extensa matriz mixoide, pueden ser fácilmente confundibles con un leiomiosarcoma mixoide (LM) o con un tumor mesenquimal uterino benigno con diferenciación mixoide, debido a su escasa frecuencia. Además, inmunohistoquímicamente el LM puede mostrar tinción focal y débil para CD10, positividad para receptores de estrógeno (RE) y progesterona (RP), que no debemos fundir con SEE; en estos casos, es de gran ayuda conocer que el LM muestra un alto índice de MIB-1 en el área mixoide, lo que refleja su comportamiento clínico agresivo8, así como también la positividad para h-caldesmón, la cual es negativa en el SEE.
Es importante tener presente que, a pesar de que el CD10, el RE y el RP son típicamente positivos en los SEE de bajo grado, en los SEE con un componente de alto grado estos marcadores son típicamente negativos, pero difusamente positivos con ciclina D19, y que la sobrexpresión de p53 es un buen marcador pronóstico de SEE típico10. Por lo tanto, se deben considerar los TEE en el diagnóstico diferencial de las neoplasias mixoides o fibrosas uterinas, debido a las diferencias en su evolución clínica, tratamiento y pronóstico.
En los estudios genéticos realizados tanto en el TEE convencional, como el TEE, con diferenciación a músculo liso y en la variante fibrosa o mixoide, la translocación cromosómica más frecuente es la translocación t(7: 17), dando como resultado la fusión de genes JAZF1 y JJAZ1; sin embargo, estos hallazgos hasta el momento no tienen implicaciones pronósticas o terapéuticas conocidas11.
Sobre el comportamiento clínico de la variante mixoide del SEE poco se ha documentado debido su rareza, ya que existen muy pocos casos publicados en la literatura, pero se considera que probablemente no existan diferencias en la frecuencia de recurrencia y el tiempo de supervivencia de las pacientes con SEE de características inusuales o SEE típico de bajo grado10.
El SEE de bajo grado típicamente tiene crecimiento indolente, recurrencia tardía, pero muestra un pronóstico más favorable en comparación con otros sarcomas. Debido al alto riesgo de recurrencia incluso con tumores localizados, muchos expertos abogan por el uso de quimioterapia adyuvante, radioterapia y/o la terapia hormonal para suprimir el crecimiento tumoral2.
Ambos casos presentados fueron diagnosticados como SEE variante mixoide, correspondiendo al primero un estadio iiiB y al segundo un estadio iiiA. Las pacientes han recibido quimioterapia adyuvante con una dosis total de 45Gy y 50,4Gy, respectivamente. En el momento actual, un año después del primer caso y 3 años después del segundo no se ha detectado recurrencia en los controles analíticos, radiológicos y citológicos realizados. Presentamos 2 casos de esta rara patología con el fin de ayudar a esclarecer su comportamiento clínico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.