Causas frecuentes de síndrome doloroso regional complejo (SDRC) son el trauma y la cirugía en extremidades. Algunos casos resultan de muy difícil manejo a pesar de la utilización de altas dosis de analgésicos, antiinflamatorios y terapia física lo cual motiva la búsqueda de terapias intervencionistas que frenen su progresión.
Descripción del caso y resultadosPresentamos el caso de un paciente a quien se le diagnosticó SDRC tipo i con cambios tróficos severos y marcada limitación funcional, que fue manejado con múltiples terapias farmacológicas y bloqueos nerviosos sin mejoría evidente, a quien posteriormente se decidió realizar una prueba con neuroestimulación, la cual fue favorable. Meses después se obtuvo una mejoría sustancial ya que presentó mejoría del dolor «de un 100%»; disminución del edema y retorno progresivo al aspecto normal de la mano, recuperación parcial de la fuerza y disminución de su limitación funcional, explicable por la adición de esta terapia de manera definitiva.
ConclusiónLa neuroestimulación ejerce un impacto notable sobre la evolución del SDRC con cambios tróficos en pacientes con pobre respuesta al manejo farmacológico indicado. El inicio temprano de esta intervención facilita la recuperación funcional y psicológica al paciente que, usualmente, se encuentra en una etapa productiva de su vida.
Limb trauma and surgery are frequent causes of complex regional pain syndrome (CRPS). Some cases are very difficult to manage despite the use of high-dose analgesics, anti-inflammatory agents and physical therapy; hence the need to look for interventional therapies to slow its progression.
Case description and resultsWe present the case of a patient diagnosed with CRPS type I with severe trophic changes and marked functional limitation, managed with multiple pharmacological therapies and nerve blocks without apparent improvement. The patient decided to try neurostimulation with favourable results and substantial improvement months later reported as «100% improvement» of pain; reduced oedema; progressive recovery of the normal appearance of the hand; partial recovery of strength, and improved function attributable to the use of this additional therapy.
ConclusionNeurostimulation has a noticeable impact on the course of the complex regional pain syndrome accompanied by trophic changes in patients with a poor response to there commended pharmacological management. Early initiation of this intervention facilitates functional and psychological recovery of the patients, who are usually in the productive stage of their lives.
El síndrome doloroso regional complejo (SDRC) es una enfermedad crónica progresiva caracterizada por dolor intenso, edema y cambios tróficos en piel que se presenta más frecuentemente luego de trauma o cirugía de uno de los miembros. Se puede clasificar en tipo i (sin evidencia de lesión nerviosa) y tipo ii (con lesión nerviosa demostrada)1 y su incidencia reportada es tan variable como de 5,6 a 26,2 casos por cada 100.000 habitantes2,3. Se da más frecuentemente en mujeres que en hombres con una relación 4:14,5 y existe gran asociación con eventos desencadenantes de tipo traumático, siendo las fracturas óseas las lesiones asociadas más frecuentes6. La fisiopatología del SDRC aún no ha sido completamente entendida. Múltiples mecanismos desempeñan un papel importante en su génesis y mantenimiento7. Diversos tratamientos se han propuesto para el alivio del dolor, la recuperación funcional y la mejoría psicológica; sin embargo, suele ser de difícil manejo y la funcionalidad de la extremidad afectada puede verse comprometida de no ser tratada tempranamente8.
Información del pacienteHombre de 55 años de edad, vendedor ambulante, sin antecedentes médicos de importancia, quien presentó caída accidental desde un metro de altura con traumatismo a nivel de la mano derecha hace 8 años. Posteriormente presentó edema y dolor de la extremidad, fue valorado por ortopedia, quienes realizaron un diagnóstico de «esguince de muñeca» y ordenaron colocación de férula, antiinflamatorios y terapia física, sin mejoría de su cuadro, por el cual volvió a consultar por dolor persistente y edema progresivo que obligó a retirar la inmovilización.
Hallazgos clínicosEl paciente refirió hiperestesia e hiperalgesia persistente a nivel de los dermatomas C5-C8, escala verbal análoga de 5/10, aumento del edema que comprometía mano, antebrazo y brazo y limitación funcional del extremo distal del miembro superior derecho con cambios en la coloración de la piel circundante. Con estos hallazgos se hizo una impresión diagnóstica de SDRC tipo iy se inició tratamiento con amitriptilina 25mg/noche, carbamacepina 800mg/día, acetaminofén 1g cada 6 h y tramadol 4 capsulas/día, sin mejoría importante y con abandono de la consulta de seguimiento.
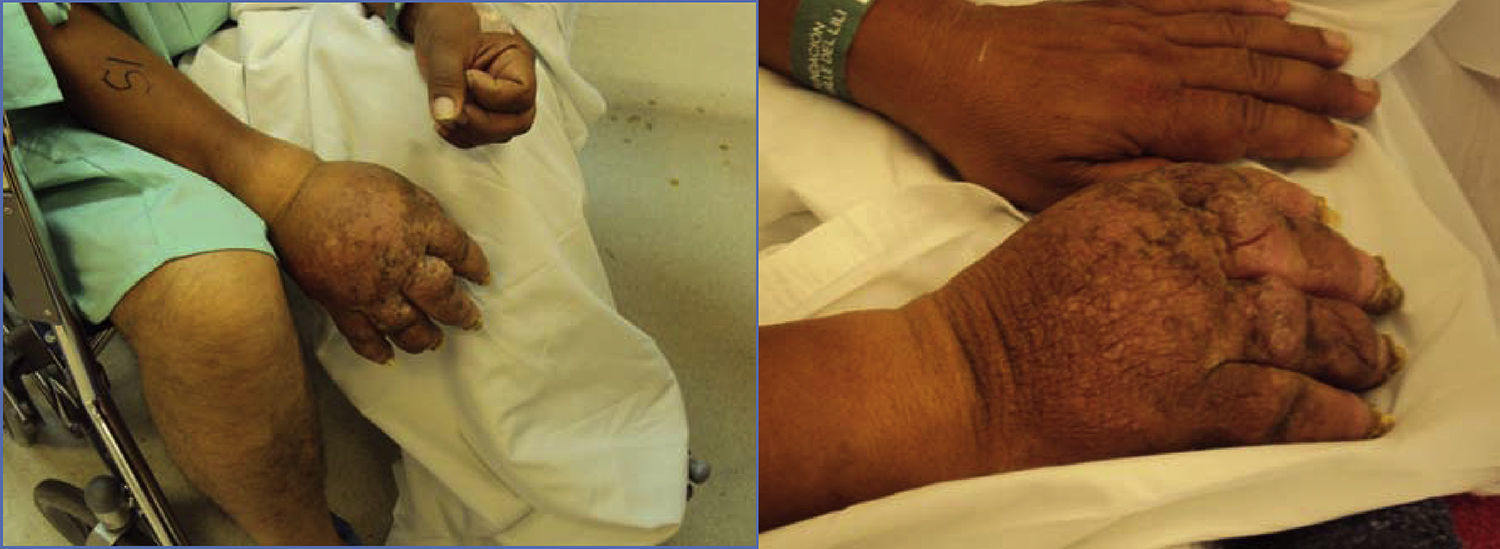
El paciente consultó nuevamente después de 3 años por presentar nuevo traumatismo, que intensificó los síntomas. El paciente presentaba atrofia a nivel ungueal, ausencia de vello (fig. 1), diaforesis en la zona comprometida y marcada alodinia, además de los síntomas previamente descritos.
Intervención terapéuticaSe decidió dar manejo, en esta recaída, con prednisolona por 10 días, hidrocodona 10mg cada 8 h y un bloqueo simpático cervical (BSC). Se le realizaron 2 BSC ipsilaterales y se continuó con la medicación oral, refiriendo mejoría subjetiva del 50%. Sin embargo, meses después de la realización de los procedimientos volvió a consultar por reaparición del síndrome, por lo cual se decidió intentar una prueba con neuroestimulador y continuar manejo solo con hidrocodona, gabapentina y acetaminofén.
Se realizó prueba de neuroestimulador (NE) con mejoría del 100% del dolor y disminución marcada del edema (fig. 2).
Resultados y seguimientoUna vez terminada la prueba, el paciente refirió dolor 10/10 con reaparición de toda la sintomatología descrita anteriormente, por esta razón se ordenó implantación definitiva de NE.
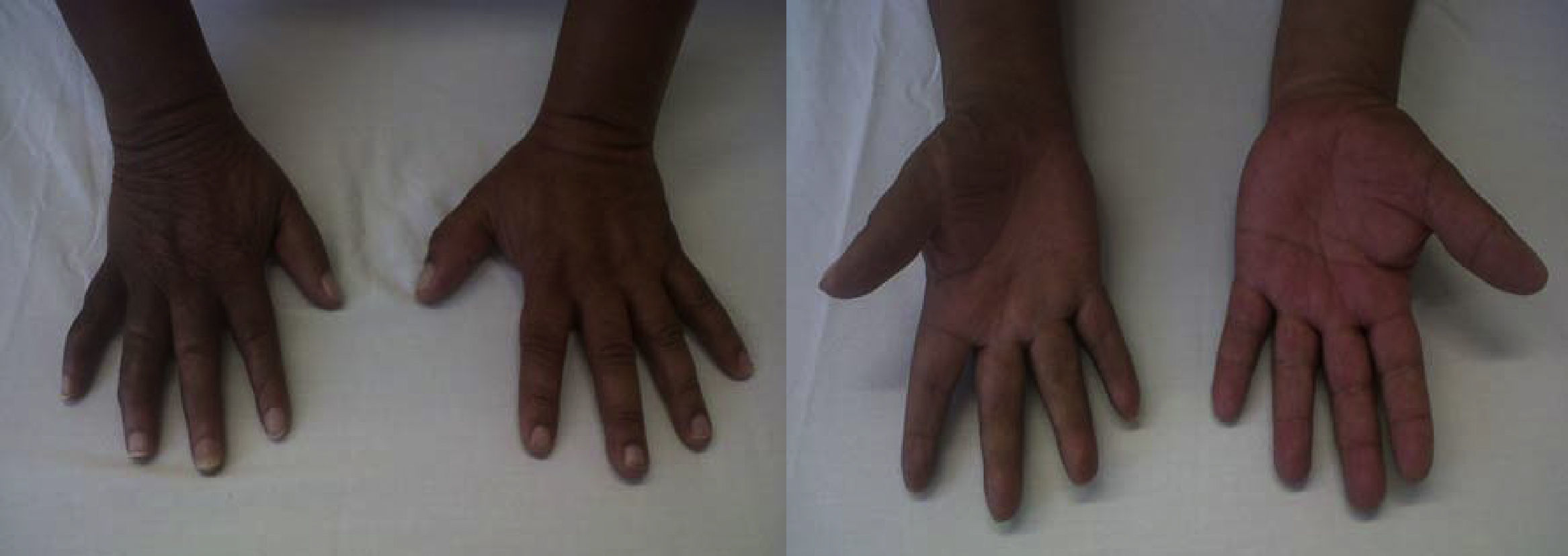
Luego de un mes del implante de NE definitivo, se evidenció mejoría del dolor referida por el paciente como «de un 100%». Se observó una marcada disminución del edema y retorno progresivo al aspecto normal de la mano con disminución de su limitación funcional. Con la intervención de terapia física y luego de un año, el paciente fue retornando progresivamente a su vida laboral y el área afectada adquirió sus características casi normales con una leve limitación residual para la flexión de los dedos (fig. 2).
DiscusiónSe han propuesto diversas teorías sobre los sucesos celulares y bioquímicos que podrían dar origen a un SDRC. Se mencionan mecanismos periféricos que incluyen la hipoxia axonal y de tejidos circundantes secundaria a vasoconstricción relacionada con un desbalance en la síntesis de óxido nítrico e incremento en la producción de endotelina-1, interleucinas proinflamatorias (IL 6)9,10. El diagnóstico del SDRC se basa en los síntomas y signos clínicos al momento de su primera evaluación. La Asociación Internacional para el Estudio del Dolor (IASP)11 ha propuesto desde 1994 unos criterios diagnósticos para guiar al clínico en su identificación y clasificación temprana con una gran sencillez y exactitud en los parámetros a buscar. Más recientemente, Harden12 propuso unos criterios diagnósticos basados específicamente en las características sintomatológicas de este complejo sindromático.
El SDRC comparte similitudes en términos de tratamiento y manejo con el dolor de origen neuropático. Son usualmente utilizados para este fin antidepresivos tricíclicos, inhibidores de la receptación de serotonina, noradrenalina, anticonvulsivantes de primera y segunda generación y, ocasionalmente, relajantes musculares13,14 que fue la primera línea de manejo para nuestro paciente, cuya respuesta clínica fue muy pobre. Los opioides pueden tener un papel limitado en el manejo del dolor refractario característico de esta entidad. El manejo concomitante con esteroides puede ser efectivo, dado su efecto antiinflamatorio, especialmente en las fases tempranas. El paciente inicialmente recibió opioide sin mejoría y uso de esteroides ya de manera tardía lo cual puede ser un punto para la falla terapéutica con medicamentos. Usualmente los tratamientos intervencionistas se indican cuando la terapia convencional falla en el control del dolor (persistencia de dolor > 4/10 en la escala visual análoga) y los síntomas asociados15. Se ha indicado que la inmovilización de la extremidad pudiera tener relación con la aparición del SDRC, como ocurrió en este caso, ya que se incrementa la presión y las quejas tempranas de compresión son factores predictivos de SDRC.
Los primeros trabajos sobre estimulación eléctrica para el manejo de SDRC fueron basados en la teoría de la compuerta del dolor descrita por Melzak y Wall15,16, que proponen que la estimulación eléctrica intermitente de las fibras A-alfa y beta localizadas en las columnas dorsales medulares se traduciría en una rotura del círculo vicioso de retransmisión central de nociceptores periféricos en las fibras C. No existe actualmente una evidencia contundente sobre la utilidad de la NE medular para el manejo del SDRC. Ya que algunos de estos procedimientos de NE son relativamente nuevos, la evidencia disponible sobre su utilización y costo efectividad es aún escasa17. Los síntomas de nuestro paciente corresponden a la presentación clásica de un SDRC tipo i, en donde el manejo con múltiples medicamentos y terapia física no ofrecieron mejoría importante, por lo que se decidió el manejo mediante BSC, con mejoría parcial. La decisión de utilizar un NE en este caso se basó en el éxito transitorio de esta última intervención y su posterior recaída17,18. Existen reportes de caso que pueden sustentar la utilización de este tratamiento intervencionista cuando existe una falla en el tratamiento médico.
Varios bloqueos simpáticos, bloqueos regionales intravenosos y bloqueos epidurales pueden ser dados de manera ambulatoria. Sin embargo, la respuesta a los bloqueos simpáticos varía y parece ser más efectiva que el placebo en duración, pero no en la magnitud del alivio del dolor19. La NE se ha considerado el tratamiento final del SDRC, tanto por estimulación de la médula espinal para el tipo de SDRC I como por estimulación del nervio periférico para el SDRC tipo II20. Forouzanfar investigó los efectos a largo plazo del NE cervical y lumbar en pacientes con SDRC I, encontrando que la intensidad del dolor se redujo a 6 meses, uno y 2 años después de la implantación21. Kemler realizó un estudio a 2 años para evaluar el impacto del NE en SDRC, encontrando una reducción del dolor y una mejora en la calidad de vida22. Se pueden observar otros resultados favorables con la NE en SDRC como ausencia de hiperpatia, normalización de la sostenibilidad de la temperatura, mejoramiento de la funcionalidad cuando se combina con fisioterapia y una notable disminución en el consumo de analgésicos23,24. El paciente presenta mejoría de todos sus síntomas después del procedimiento intervencionista, solo con disminución leve en la movilidad de los dedos en flexión y extensión.
Como conclusión, podríamos indicar que la NE puede ejercer un impacto notable sobre la evolución del SDRC en pacientes en quienes se observa recaída en síntomas a pesar del manejo, incluso mediante estrategias clásicas de tipo intervencionista. La aparición y desarrollo rápido de cambios tróficos asociados podría ser una indicación para la decisión temprana de esta intervención, debido a su repercusión funcional y psicológica sobre estos pacientes que usualmente se encuentran en una etapa productiva de su vida. Gracias al manejo terapéutico, este paciente presentó mejoría de sus síntomas con vuelta a su vida laboral. El paciente continúa en manejo por clínica del dolor y con consentimiento sobre publicación de su caso.
FinanciaciónNinguna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.