El hiperaldosteronismo primario resulta de la secreción excesiva de aldosterona causada por la hiperfunción de la corteza de la glándula suprarrenal, usualmente por un único adenoma. Describimos el caso clínico de un paciente con síndrome de Conn que persiste con cifras de tensión arterial muy elevadas, pese a tratamiento quirúrgico y farmacológico intensivo. Existen diversas características clínicas que sirven como predictores de respuesta a la cirugía y tratamiento médico.
Primary hyperaldosteronism is a result of excessive aldosterone secretion due to overactivity of the adrenal cortex, usually due to a solitary adenoma. A clinical case is presented of a patient with Conn syndrome who had persistent very high blood pressure levels despite surgical and intensive pharmacologic treatment. There are several clinical features that can be used as predictors of the response to the surgical and medical treatment.
El hiperaldosteronismo primario (HP) es una de las causas conocidas de hipertensión arterial (HTA). Se estima que su prevalencia a nivel mundial es de un 26%1. Los signos clínicos más frecuentes son HTA e hipocalemia. La HTA es secundaria a una producción excesiva de aldosterona que se traduce a nivel renal en un aumento de la reabsorción de sodio y agua, aumentando de forma secundaria el volumen intravascular.
Se han descrito diversas causas de HP, siendo las más comunes adenomas productores de aldosterona e hiperaldosteronismo bilateral idiopático2–4. El tratatamiento de elección para el adenoma es la suprarrenalectomía laparoscópica, logrando el control de la tensión arterial posterior a la resección, incluso sin necesidad de tratamiento hipotensor.
Describimos el caso de un paciente con un HP por adenoma suprarrenal con persistencia de HTA a pesar de su resección.
Caso clínicoVarón de 71 años con diagnóstico de HTA esencial conocida desde hacía 30 años en tratamiento con nifedipino. En los últimos 2 meses presentó aumento de las cifras de presión arterial (PA) sin asociarse otra sintomatología clínica, por lo que se asoció al tratamiento habitual enalapril, hidroclorotiazida, carvedilol y doxazocina, sin conseguir control de la misma. Debido a la refractariedad al tratamiento instaurado, fue ingresado para su estudio y control de la PA.
La valoración de la situación mental y funcional fue ausencia de deterioro cognitivo e independencia para las actividades de la vida diaria.
En la exploración física el paciente presentaba buen estado general, afebril, consciente y orientado en tiempo, espacio y persona. Ligera palidez mucocutánea.
PA al ingreso: 205/105mmHg, FC: 70 lmp. Peso 77 kg, talla 176cm. Auscultación cardiopulmonar: sin interés. Abdomen: blando depresible, no doloroso, no megalias, no masas palpables. Ruidos hidroaéreos presentes. Extremidades: pulsos periféricos presentes y simétricos. No edemas.
La analítica en sangre mostraba: hemoglobina 13,8g/dl, hematocrito 39,5%, leucocitos de 6.630 y plaquetas 153.000, glucosa 84mg/dl, urea 47mg/dl, creatinina 1,1mg/dl, ácido úrico 7,2mg/dl, colesterol 174mg/dl, triglicéridos 56mg/dl, albúmina 3,6g/dl, GOT 17 U/l, GPT 22 U/l, GGT 15 U/l, calcio 8,9mg/dl, fósforo 2,9mg/dl, Fe 58 mcg/dl, ferritina 314 ng/ml, Na 144 mEq/l, K 3,1 mEq/l.
Iones en orina: Na<20 mmol/l. La proteinuria fue negativa y el aclaramiento de creatinina de 87,8ml/min.
Las hormonas tiroideas: TSH, T4 libre y T3 libre se encontraban en valores normales y el cortisol en plasma fue de 17,54 mcg/dl (V.R: 4,3-22,4).
En el estudio inmunológico, proteína C reactiva: 0,2mg/dl; factor reumatoide: <20 UI/ml; las inmunoglobulinas IgG e IgM, dentro de valores normales y la IgA fue de 482mg/dl (V.R: 82-453).
Las catecolaminas urinarias (noradrenalina, adrenalina y dopamina) se encontraban dentro de valores normales.
Llama la atención una natriuria menor de 20 mmol/l junto con una cifra de K sérico de 3,1 mEq/l (a pesar de recibir tratamiento con IECA y ARA II) que en conjunto con la hipertensión refractaria mostraban la existencia de un exceso de producción de aldosterona.
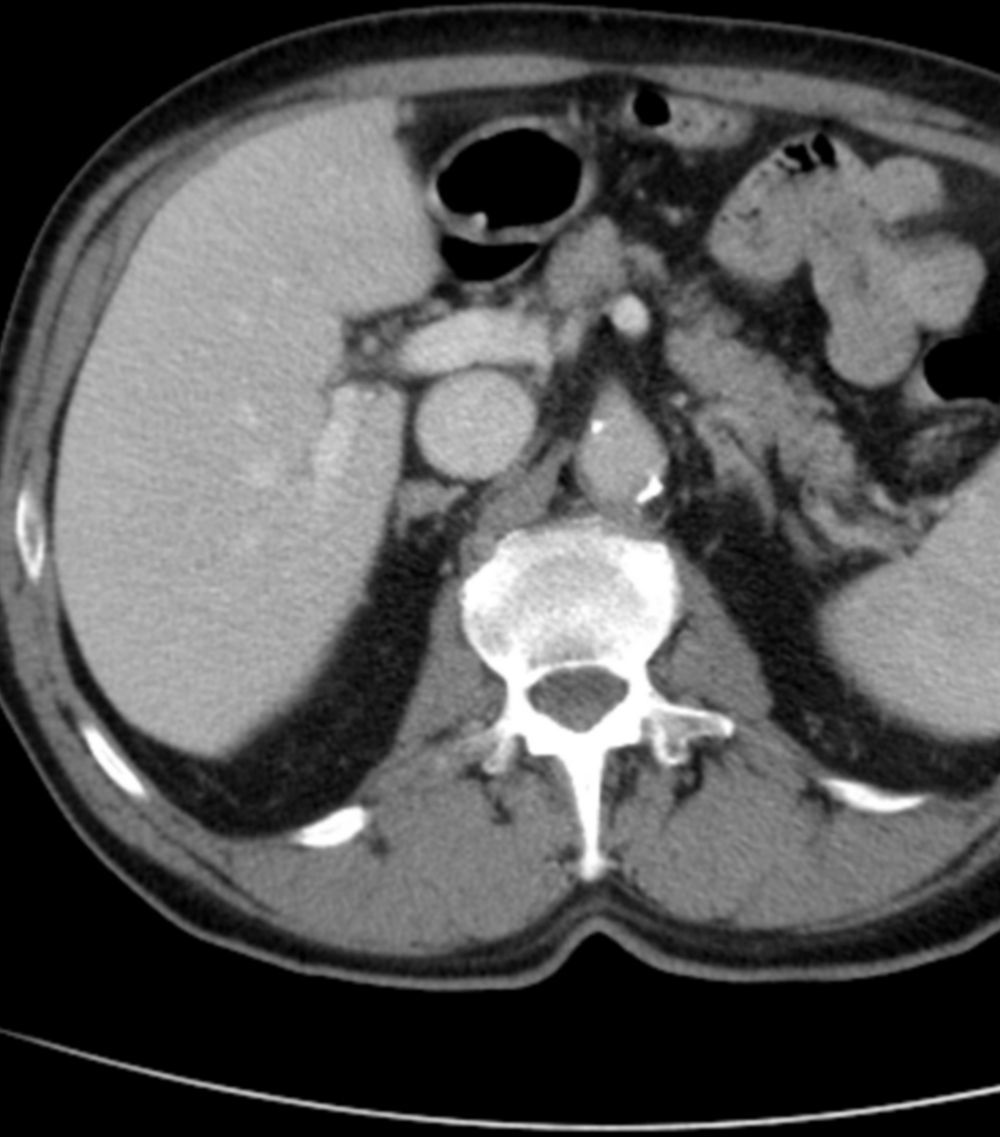
Se solicitó una ecografía doppler de la arteria renal, evidenciándose flujos y calibre de la arteria conservados, con un índice de repleción normal bilateral, por lo que se excluyó la posibilidad de un hiperaldosteronismo secundario. Por este motivo se decidió solicitar una TAC abdominal para descartar la presencia de un adenoma o hiperplasia de las glándulas suprarrenales, causas atribuibles a un HP, identificándose imagen nodular homogénea de 9mm de longitud con características compatibles con adenoma suprarrenal derecho, por lo que llegamos al diagnóstico de un HP por un adenoma suprarrenal (fig. 1).
Al momento del diagnóstico el paciente se encontraba recibiendo tratamiento con 40mg de enalapril, 20mg de lercanidipino, 100mg de losartán, 16mg de doxazosina, 12,5mg de carvedilol y 50mg de espironolactona. A pesar de estar con estos tratamientos, se comprobaron a posteriori unos niveles de aldosterona de 540 pg/ml y de renina menor a 0,20 ng/ml/h, con lo cual analíticamente se apoyaba también el diagnóstico de un HP con una renina suprimida.
Se comentó el caso con Cirugía, realizándose suprarrenalectomía derecha laparoscópica sin incidencias, con estabilidad hemodinámica durante la intervención, salvo una disminución de la PA (100/60mmHg) al final de la misma.
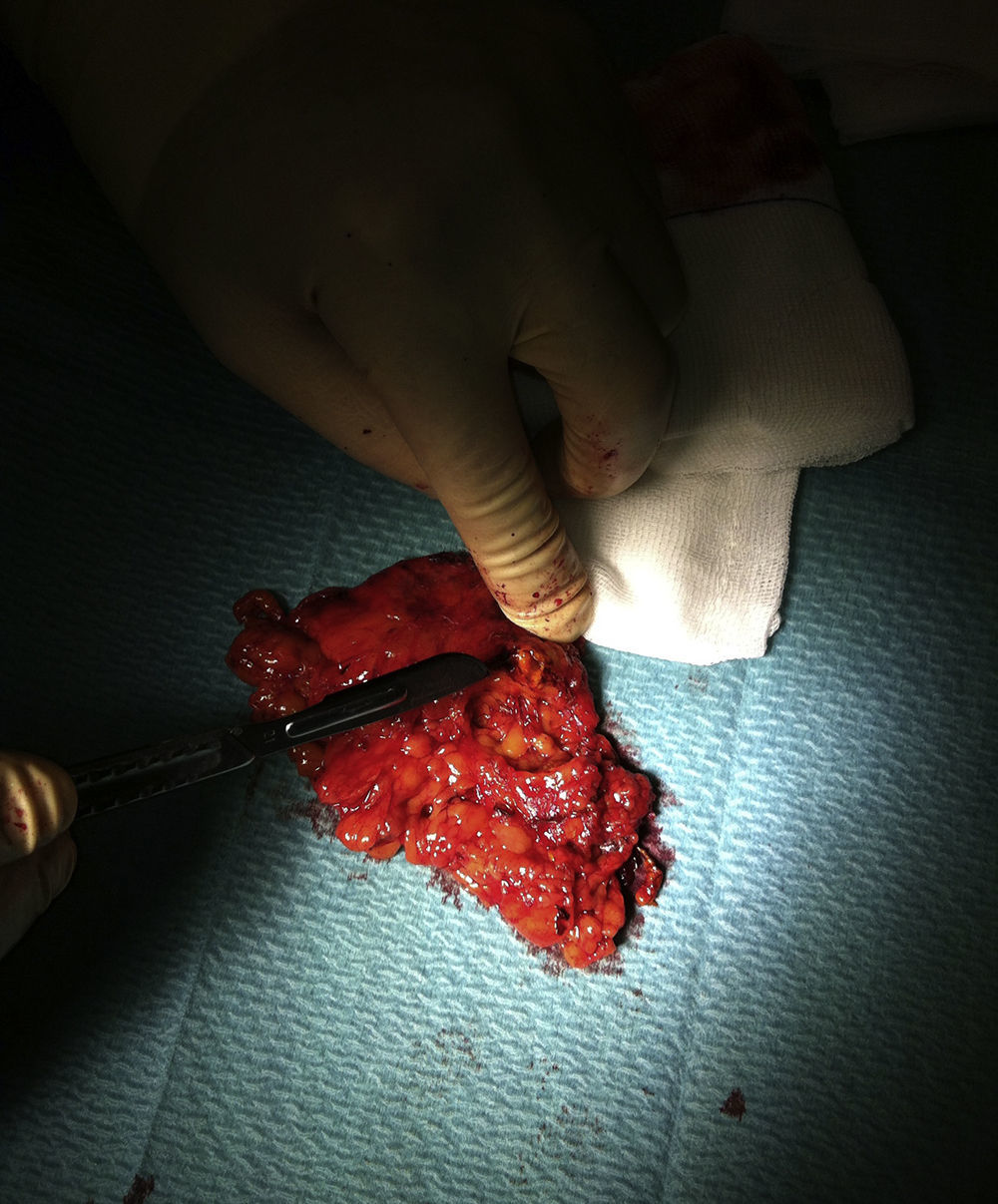
El estudio anatomopatológico posterior mostró hallazgos: adenoma de glándula suprarrenal compuesto por células de aspecto y patrón similar a las de la capa glomerulosa de la corteza suprarrenal (fig. 2).
Tras la intervención, el paciente continuó con HTA con cifras de PA sistólica en torno a 200-180mmHg por lo que fue preciso mantener el tratamiento con espironolactona a dosis de 150mg/día, enalapril 40mg/día, lercanidipino 20mg/día, doxazocina 16mg, losartán 100mg y urapidilo de rescate. Cuyas dosis fueron disminuyendo progresivamente en los siguientes 8 días postintervención.
El control posterior a la intervención de los niveles de renina y aldosterona arrojó resultados de 0,20 ng/ml/h de renina y de 16 pg/ml de aldosterona, consiguiéndose finalmente el control de la tensión arterial. Se decidió el alta hospitalaria con el siguiente tratamiento: espironolactona 100mg/día, enalapril/lecarnidipino 20mg/10mg 2 veces al día y doxazocina 8mg 2 veces al día.
En los últimos días de su hospitalización se constató un discreto deterioro de la función renal, pasando de una creatinina sérica de 1mg/dl a 2mg/dl al alta. En la consulta externa, la función renal continuó con su deterioro progresivo, con un pico de creatinina sérica de 2,5mg/dl coincidiendo con el excesivo control de la PA y empleo de altas dosis de espironolactona, por lo que el paciente reingresó para hidratación con solución salina isotónica y reajuste de medicación hipotensora: se retiró espironolactona y se mantuvo tratamiento con 40mg de enalapril, 20mg de lercanidipino, 5mg de bisoprolol. Con estas medidas se logró un control aceptable de la PA (140-150mmHg) sistólica y mejoría de la función renal: creatinina 1,7mg/dl al alta.
DiscusiónPresentamos el caso de un paciente con HTA de larga data con un control aceptable con su tratamiento de base que, en los 2 últimos meses, presentó un descontrol de la PA que requirió un incremento en el número de hipotensores. Tras sospechar un aumento en la producción de aldosterona basado en HTA severa junto con un Na urinario inferior a 20 mmol/l e hipopotasemia, se comprueba la presencia de un adenoma suprarrenal en la TAC, que fue intervenido por vía laparoscópica, sin lograr el control de la PA tras eliminar la causa y precisando terapia con múltiples fármacos. La forma de presentación ha sido poco frecuente, ya que la prevalencia de HP en pacientes conocidos con HTA esencial suele ser inferior al 1%5.
El caso expuesto se corresponde a un síndrome de Conn, el cual es caracterizado por la presencia de un adenoma unilateral secretor de aldosterona6. El tratamiento de elección es la suprarrenalectomía, con la cual se normalizan los niveles de aldosterona en sangre, se corrige la hipopotasemia y mejora la HTA, incluso hasta llegar a curarla en un 30-60% de los pacientes2,4. Se ha propuesto una escala para ayudar a identificar a los pacientes que se encuentran en riesgo bajo o alto para la resolución completa de la HTA posterior a la adrenalectomía7. Consiste en 4 características clínicas que han sido descritas como los mejores predictores para valorar esta resolución: tratamiento antihipertensivo con 2 o menos fármacos (2 puntos), IMC ≤ 25kg/m2 (1 punto), duración de HTA menor a 6 años (1 punto), sexo femenino (1 punto).
Basándonos en dichos predictores, el paciente, por ser de sexo masculino, tener un IMC 27 kg/m2, duración de HTA ≥ 30 años y estar en tratamiento con más de 2 fármacos, tiene mayor probabilidad de una respuesta pobre ante la resolución quirúrgica. De hecho, en nuestro paciente fue preciso mantener la medicación antihipertensiva para control de la PA a pesar de haber sido intervenido.
Habitualmente el periodo de recuperación de la suprarrenalectomía laparoscópica es de 1,5 a 4 días8. Se espera como respuesta hipercaliemia transitoria e hiponatremia leve con descenso de la PA debido a la supresión del eje renina angiotensina aldosterona. Requiere tratamiento farmacológico con mineralocorticoides y dieta rica en sal9. En este caso, permaneció con HTA refractaria a tratamiento hipotensor, necesitando dosis de espironolactona 150mg día. Si bien este tratamiento mantenido contribuyó posteriormente al deterioro de la función renal (fracaso renal agudo), se comprobó, en un control analítico posterior a la combinación de intervención y tratamiento con espironolactona, una disminución en los niveles de aldosterona a 16 pg/ml, por lo que fue necesario suspender dicha medicación y aportar solución salina isotónica para corregir la insuficiencia renal aguda.
En conclusión, la suprarrenalectomía por adenoma suprarrenal no garantiza el control inmediato de la PA, sobre todo en varones con antecedentes de HTA previa; además la supresión de la aldosterona con la intervención quirúrgica unida a la supresión farmacológica (espironolactona) puede asociarse con el desarrollo posterior de un fracaso renal agudo.