Varón de 42 años, sin antecedentes familiares ni personales de interés que acudió a urgencias por cefalea intensa, náuseas y vómitos; se objetivó tensión arterial de 220/100mmHg e hiperglucemia. La TAC cerebral fue normal. Posteriormente inició dolor en hipocondrio derecho; la ecografía abdominal mostró una masa retroperitoneal derecha, y la TAC toraco-abdominal confirmó una lesión suprarrenal derecha (16×13×15cm) sugestiva de carcinoma suprarrenal, más un conglomerado adenopático mediastínico.
Ingresó en urología y en colaboración con endocrinología se completó el perfil analítico: hemoglobina, PTH, calcitonina, cortisol basal, ACTH, DHEAS y androstendiona normales; transaminasas elevadas, enolasa 226ng/ml (0-16,3), cromogranina A 1.004ng/ml (<450); en orina de 24h se objetivó metanefrinas 4.748,85μg/24h (20-374), normetanefrinas 80.233,96μg/24h (30-778) y ácido vanilmandélico 10,1mg/24h (1-7,3).
La gammagrafía y SPEC-TAC con metayodobencilguanidina (I131-MIBG) mostró aumento de captación en glándula suprarrenal derecha y enfermedad diseminada ganglionar (cérvico-mediastínica e interaorto-cava), hepática y ósea, planteándose diagnóstico diferencial entre metástasis de feocromocitoma y paragangliomas múltiples.
La biopsia de un ganglio linfático interaorto-cava, en la que se observó la presencia de cuerpos de Zellballen con amplios citoplasmas basófilos y granulares y extensa infiltración capsular y vascular, fue informada como metástasis de feocromocitoma1.
Dada la elevación de tanto normetanefrinas como metanefrinas, y la utilidad de la información genética para orientar el manejo y tratamiento dirigido se realizó estudio genético de SDHx1,2, VHL y RET, que fue negativo2–5.
El paciente fue intervenido quirúrgicamente, previo bloqueo alfa-adrenérgico con doxazosina (4mg/24h) 27 días antes, más bloqueo beta-adrenérgico con propranolol (10mg/8h) los últimos 7 días por taquicardia sinusal1,6. Se realizó adrenalectomía y nefrectomía derecha, asociando exéresis de un nódulo hepático para estudio histológico. La cirugía resultó hemorrágica, con tendencia inicial a hipertensión arterial y posterior hipotensión refractaria a relleno vascular. En el postoperatorio inmediato descendieron los valores de metanefrinas (2.472,5μg/24h) y normetanefrinas (23.775,6μg/24h).
La histología de la masa suprarrenal fue compatible con feocromocitoma con infiltración de cápsula suprarrenal, vascular y de tejido adiposo periadrenal, con necrosis y pleomorfismo, con comportamiento agresivo. El nódulo hepático resecado era metastásico de feocromocitoma (este hallazgo que en tejido no cromafín es criterio de malignidad)5. El estudio anatomopatológico suprarrenal y hepático mostró un índice mitótico <1 mitosis/10 CGA, Ki-67 del 3% y tinción inmunohistoquímica de sinaptofisina y cromogranina positiva.
La enfermedad progresó, por lo que 4 meses después se practicó cirugía citorreductora de metástasis con resección de masa mediastínica (19cm) y nódulo en lóbulo superior del pulmón izquierdo (1,5cm). Posteriormente, una TAC toraco-abdominal constató evolución de la enfermedad. Destacaba conglomerado adenopático supraclavicular izquierdo, adenopatías mediastínicas paraaórticas izquierdas, nódulos pulmonares, metástasis hepáticas, voluminosa masa interaortocava y nódulo heterogéneo (3cm) en lecho quirúrgico de adrenalectomía.
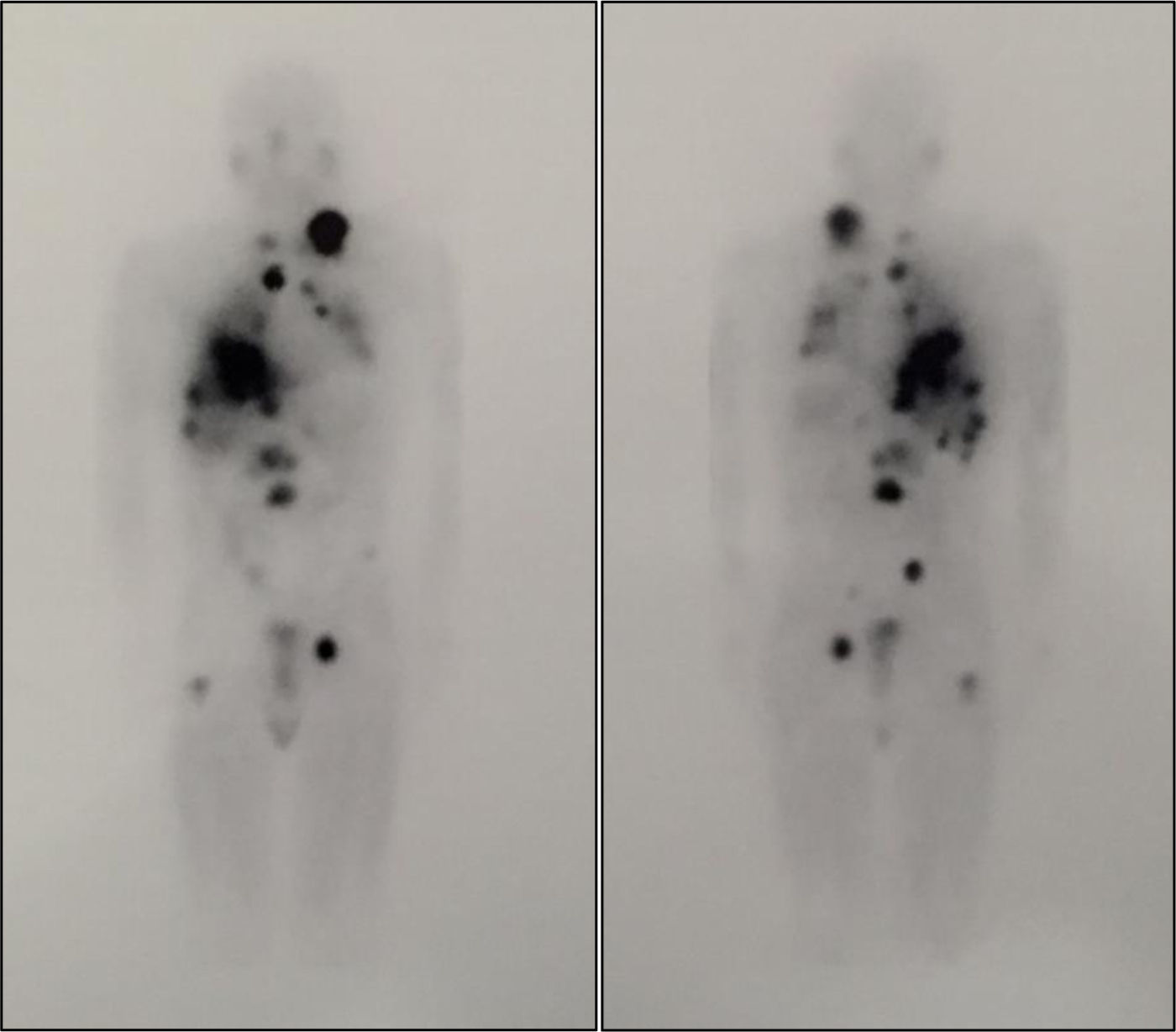
Se administraron 2 dosis fraccionadas de 100mCi de I131-MIBG7, con un intervalo de 2 meses, con buena tolerancia. En el rastreo corporal total (RCT) tras la primera se detectó progresión de enfermedad, con lesiones de alta afinidad por el radiotrazador (fig. 1). Por el contrario, tras la segunda disminuyó la captación en algunas lesiones, con ligera reducción del tamaño, especialmente las pulmonares, sin nuevas adenopatías ni metástasis a distancia. Los valores de metanefrinas y normetanefrinas se redujeron notablemente 3 meses después de la segunda dosis (metanefrinas: 677,29μg/24h, normetanefrinas: 11.215,51μg/24h), sin cambios en el tamaño de las lesiones en la TAC.
Rastreo corporal total posterapia con 100mCi de I131-MIBG. En la imagen se observa progresión de la enfermedad con lesiones de alta afinidad por el radiotrazador que se corresponden con un conglomerado adenopático latero-cervical izquierdo, adenopatías mediastínicas, metástasis pulmonares, hepáticas y óseas (L2 y tercio proximal de fémur derecho).
Seis meses después, ante la persistencia de enfermedad se inició tratamiento con quimioterapia sistémica (ciclofosfamida-vincristina-dacarbacina)7, que fue retirada por toxicidad (emesis, insuficiencia renal y pancitopenia). Finalmente se pautó sunitinib (inhibidor de tirosina kinasa), 50mg/día, suspendido por empeoramiento clínico a los 4 días 7. El paciente falleció tras una crisis catecolaminérgica en el contexto de feocromocitoma maligno esporádico en estadio iv, con una supervivencia global de 17 meses.
Hasta el 30% de los feocromocitomas y paragangliomas provienen de mutaciones en la línea germinal2,5; los restantes son esporádicos y el 30% de ellos proceden de mutaciones somáticas4,8. La prevalencia de malignidad entre los feocromocitomas es del 10-15%1,5.
Conocer el gen mutado y el tipo de mutación (germinal o somática) es importante para el diagnóstico genético de familiares, para determinar la técnica de imagen más adecuada para el seguimiento5 y plantear dianas terapéuticas dirigidas a la vía molecular alterada4.
Las mutaciones se clasifican en 2 grupos en función del perfil transcripcional. El primero, relacionado con respuesta hipóxica, engloba al complejo SDH y al VHL. El segundo, relacionado con activación de la cascada de quinasas y traslocación proteica, incluye a los genes NF1 y RET. El patrón de secreción catecolamínica orienta el estudio genético; el predominio de dopamina o normetanefrina sugiere mutaciones en SDHx o VHL, el de metanefrina señala al RET. En el caso descrito se analizaron ambos grupos de genes por elevación catecolamínica mixta. La tinción inmunohistoquímica para SDHB tras la cirugía es aconsejable para guiar el estudio genético, ya que los resultados negativos sugieren mutaciones en los genes SDHx (SDHC, SDHA, SDHAF2) o grandes deleciones en estos mismos genes5,9,10, aunque no dispusimos de esta técnica en nuestro centro.
La primera opción terapéutica es la cirugía citorreductora tras tratamiento preparatorio con bloqueo alfa y beta-adrenérgico. Posteriormente, en pacientes con captación de I123-MIBG debe indicarse la terapia adyuvante con I131-MIBG. En ausencia de respuesta o progresión tras radiofármacos se recomienda quimioterapia con ciclofosfamida, vincristina y dacarbacina5.
Las terapias moleculares en desarrollo combinan temozolamida-talidomida, sunitinib o análogos de somatostatina. Otras opciones en estudio, destinadas a la mutación SDHB, la más agresiva y frecuente en feocromocitoma maligno (metástasis en el 40%)1,2,5, son 2-oxoglutarato y ascorbato4,8,9. No obstante, la tasa de supervivencia estimada a 5 años del feocromocitoma maligno es inferior al 50%6,7.