Los trastornos durante el sueño engloban un conjunto de procesos diversos, de los que el más prevalente es el síndrome de apnea-hipopnea del sueño (SAHS).
La prevalencia del SAHS ha aumentado en todo el mundo, y tiene importante repercusión sociosanitaria por riesgo cardiometabólico aumentado atribuido a la obesidad y al síndrome metabólico asociado.
Material y métodoEstudio epidemiológico transversal en 1.110 trabajadores de empresas del sector servicios de la Administración Pública del área mediterránea española (Islas Baleares y Comunidad Valenciana), realizado entre enero a diciembre de 2015. Se calcula el riesgo cardiovascular con los índices de Castelli, Kannel y TG/HDL y la prevalencia de obesidad mediante el índice de masa corporal, perímetro de cintura, índice cintura-altura y grasa visceral. Se valora el riesgo de SAHS mediante el cuestionario Stop-Bang.
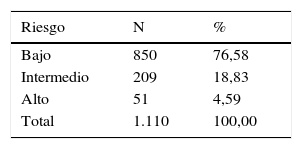
ResultadosEl 77% de los pacientes tienen un riesgo bajo de SAHS frente al 23% con riesgo intermedio-alto. Todos los parámetros de obesidad muestran asociación estadísticamente significativa (p valor < 0,001), con riesgo intermedio/alto de SAHS. Hay mayor prevalencia de obesidad cuanto peor es la calidad del sueño. Se observa relación estadísticamente significativa entre el riesgo de SAHS y el cardiovascular con los índices aterogénicos estudiados.
ConclusionesUn 23% de los trabajadores presentaban riesgo intermedio/alto de SAHS. Los resultados de este estudio apoyan la relación del SAHS con el incremento del RCV y con los parámetros de obesidad.
Estudios posteriores prospectivos en diversos sectores productivos pueden resultar de utilidad para confirmar los resultados obtenidos en este trabajo.
Sleep disorders include a number of different processes, of which the most prevalent is the sleep apnea-hypopnea syndrome (SAHS).
Prevalence of SAHS has increased worldwide, and has a significant social and health impact because of the increased cardiometabolic risk attributed to obesity and the associated metabolic syndrome.
Material and methodsA cross-sectional epidemiological study of 1110 workers from public service companies in the Spanish Mediterranean area (Balearic Islands and Valencian Community) was conducted between January and December 2015. Cardiovascular risk was calculated using the Castelli, Kannel and TG/HDL indices, and prevalence of obesity using body mass index, waist circumference, waist-height ratio, and visceral fat. SAHS risk was assessed using the Stop-Bang questionnaire.
ResultsRisk of SAHS was low in 77% of patients and intermediate-high in 23% of patients. All obesity parameters showed a statistically significant association (p value <.001) with intermediate/high risk of SAHS. Obesity prevalence is higher the worse the quality of sleep. There was a statistically significant relationship between risk of SAHS and cardiovascular risk with the atherogenic indexes found.
ConclusionsTwenty-three percent of workers had intermediate/high SAHS risk. The results of this study support the relationship of SAHS with an increased CVR and with obesity parameters.
Further prospective studies in different productive sectors may be useful to confirm the results of this research.
Los trastornos respiratorios durante el sueño engloban un conjunto de procesos, de los que el más prevalente es el síndrome de apnea-hipopnea del sueño (SAHS), con episodios recurrentes de limitación al paso del aire, consecuencia de una alteración anatómico-funcional de la vía aérea superior que conduce a su colapso, provocando descensos de la saturación de oxihemoglobina y microdespertares y ocasionando un sueño no reparador, somnolencia diurna excesiva, junto con trastornos neuropsiquiátricos, respiratorios y cardíacos1.
Su prevalencia es muy elevada, en España se encuentra entre el 3-6%2. Las estimaciones actuales oscilan en función de la edad y del sexo: 10% de casos moderados a graves en los hombres de 30-49 años de edad; 17% en los hombres de 50-70 años de edad; 3% para las mujeres de 30-49 años de edad y del 9% en edades superiores. Estas tasas se han incrementado sobre el 14-55%, dependiendo del subgrupo en las últimas dos décadas3.
Estudios realizados en diferentes sectores de edad muestran que en España existen entre 1.500.000 y 2.500.000 pacientes con SAHS, más un número desconocido de pacientes asintomáticos con factores de riesgo y un índice de apnea-hipopnea patológico. De ellos, solo se están tratando un 25%, aunque supera las cifras de años previos que oscilaban entre el 4-6%4.
El incremento en prevalencia del SAHS en todo el mundo conlleva una gran repercusión sociosanitaria por aumentar el riesgo cardiometabólico atribuido en parte a la obesidad y al síndrome metabólico en el paciente afectado5.
Existen diversos cuestionarios para valorar el SAHS. Entre ellos, el cuestionario Stop-Bang es considerado el más eficaz con una sensibilidad del 93-100% y con una especificidad del 43%6. La detección precoz del SAHS, su control y tratamiento adquieren especial trascendencia por la reducción de patologías secundarias y el ahorro en el consumo de recursos de salud desde la fase silente o preclínica de la enfermedad. No diagnosticar ni tratar a los pacientes con SAHS supone un consumo de recursos 2-3 veces mayor que el de la población general, y los costes por el cuidado de la salud aumentan entre un 50 y un 100% en los pacientes con SAHS7,8.
Entre las causas que condicionan el trastorno del sueño destaca la obesidad y, entre sus complicaciones, las aterogénicas. Las manifestaciones clínicas de la arteriosclerosis no aparecen generalmente hasta avanzada la edad adulta, pero el proceso aterogénico se inicia antes y las alteraciones de las lipoproteínas son un factor determinante del riesgo relacionado con la arteriosclerosis y sus complicaciones, por lo que interesa su detección precoz en base a los índices aterogénicos para poder establecer de manera más ajustada el riesgo individual.
En el mundo del trabajo, la ECV causa el 43,5% de los accidentes laborales mortales. En 2015 se produjeron 629 accidentes mortales en el trabajo, el 43,5% ocurrieron como consecuencia de un infarto o un ictus9.
Son objetivos de este trabajo valorar el riesgo cardiovascular mediante los índices aterogénicos de Castelli, Kannel y TG/HDL. Se clasifica la obesidad según el índice de masa corporal (IMC) y se estima la prevalencia de obesidad en función del perímetro de cintura (PC), índice cintura/altura (ICA) y grasa visceral (GV) y su relación con el riesgo de SAHS valorado mediante el cuestionario Stop-Bang.
Material y métodoEstudio epidemiológico transversal en trabajadores de empresas del sector servicios de la Administración Pública del área mediterránea española (Islas Baleares y Comunidad Valenciana), desde enero a diciembre de 2015, durante la vigilancia periódica de la salud, con participación voluntaria, consentimiento informado y con información previa a los Comités de seguridad y salud de las empresas, según marca la normativa preventiva en España10. Sobre un total de población global de 4.325 trabajadores en las empresas participantes, 1.110 (el 25,6%) formaron parte del estudio.
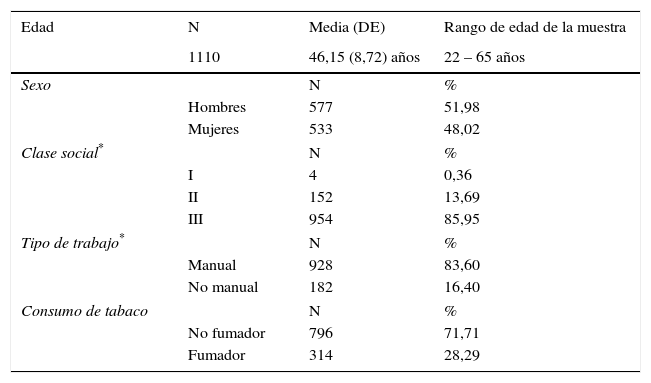
Las características sociodemográficas de la muestra poblacional se presentan en la tabla 1.
Características sociodemográficas de la población de estudio
Para el cálculo de riesgo cardiovascular se han utilizado los índices aterogénicos que incluyen distintas relaciones entre las fracciones de colesterol y triglicéridos, por la probada relación entre riesgo cardiovascular e índices alterados: Castelli (CT/HDL), que considera riesgo bajo < 5% en hombres y < 4,5% en mujeres, riesgo moderado 5 - 9% en hombres y 4,5 - 7% en mujeres, y riesgo alto > 9% en hombres y > 7% en mujeres; el índice de Kannel (LDL/HDL), que considera riesgo bajo < 3% y riesgo alto ≥ 3%; y el índice TG/HDL, que considera riesgo elevado a partir del 3%.
Para la clasificación y valoración de la obesidad se han utilizado IMC estratificado en cuatro categorías11: bajo peso IMC < 18,5kg/m2; normopeso IMC 18,5 – 24,9kg/m2; sobrepeso IMC 25 – 29,9kg/m2; y obesidad IMC ≥ 30kg/m2.
El PC se ha categorizado de la siguiente manera12: para hombres normal <95cm, riesgo elevado 95-102cm y riesgo muy elevado >102cm. Para mujeres normal <82cm, riesgo elevado 82-88cm y riesgo muy elevado >88cm.
El ICA se ha categorizado de la siguiente manera13: ICA de riesgo ≥ 0,5 y sin riesgo< 0,5.
La GV fue medida mediante analizador de composición corporal Tanita AB- 140 Viscan que considera cifras normales <12%.
Para la valoración de riesgo de SAHS se ha utilizado el cuestionario Stop-Bang validado (anexo 1).
Se realiza estudio estadístico mediante análisis descriptivo, con frecuencias absolutas y porcentajes para las variables categóricas; y la media y la desviación estándar para las variables continuas. En el análisis bivariante se utiliza la prueba de X2 o el test exacto de Fisher para la comparación de proporciones. El nivel de significación utilizado es de 0,05. El análisis se realiza con el programa estadístico R (versión 3.3.2).
ResultadosEl descriptivo de la muestra se corresponde con 1.110 trabajadores, de 46 años de edad media, reparto por sexos de 577 hombres y 533 mujeres, con desempeño mayoritario de trabajos manuales –blue collar– (83,60%) y pertenecientes a la clase social III (85,95%), siendo el porcentaje mayoritario de no fumadores (71,71%).
Los resultados del Stop-Bang muestran que el 77% de los trabajadores tienen un riesgo bajo de SAHS frente al 23% que tienen un riesgo intermedio-alto (tabla 2). Del total de trabajadores participantes, solo un 1,62% está en tratamiento con CEPAP.
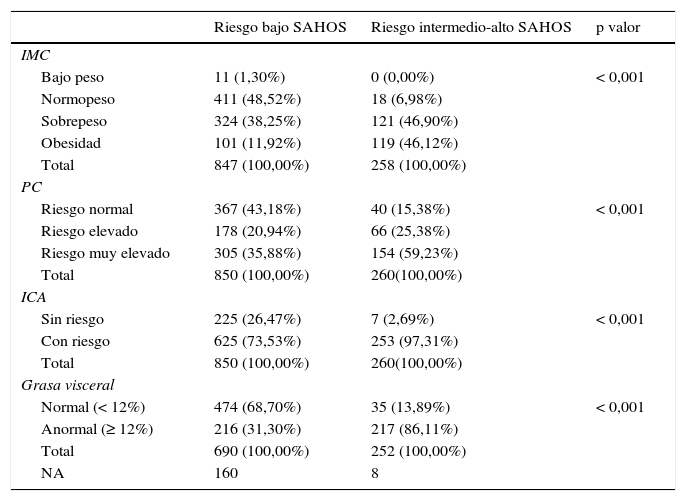
La relación entre los parámetros de obesidad (IMC, PC, ICA y GV) y el riesgo de SAHS según el Stop-Bang, muestra que todos los parámetros tienen una asociación estadísticamente significativa (p valor<0,001), con proporciones más elevadas de sujetos con riesgos altos de obesidad en todos sus parámetros y relacionados con un riesgo intermedio-alto del SAHS, lo que indica que existe una relación significativa entre la prevalencia de obesidad y el riesgo detectado de SAHOS (tabla 3).
Estadísticos descriptivos de prevalencia de obesidad (IMC, PC, ICA) según el riesgo de SAHOS detectado con Stop-Bang
| Riesgo bajo SAHOS | Riesgo intermedio-alto SAHOS | p valor | |
|---|---|---|---|
| IMC | |||
| Bajo peso | 11 (1,30%) | 0 (0,00%) | < 0,001 |
| Normopeso | 411 (48,52%) | 18 (6,98%) | |
| Sobrepeso | 324 (38,25%) | 121 (46,90%) | |
| Obesidad | 101 (11,92%) | 119 (46,12%) | |
| Total | 847 (100,00%) | 258 (100,00%) | |
| PC | |||
| Riesgo normal | 367 (43,18%) | 40 (15,38%) | < 0,001 |
| Riesgo elevado | 178 (20,94%) | 66 (25,38%) | |
| Riesgo muy elevado | 305 (35,88%) | 154 (59,23%) | |
| Total | 850 (100,00%) | 260(100,00%) | |
| ICA | |||
| Sin riesgo | 225 (26,47%) | 7 (2,69%) | < 0,001 |
| Con riesgo | 625 (73,53%) | 253 (97,31%) | |
| Total | 850 (100,00%) | 260(100,00%) | |
| Grasa visceral | |||
| Normal (< 12%) | 474 (68,70%) | 35 (13,89%) | < 0,001 |
| Anormal (≥ 12%) | 216 (31,30%) | 217 (86,11%) | |
| Total | 690 (100,00%) | 252 (100,00%) | |
| NA | 160 | 8 | |
ICA: índice cintura/altura; NA: no disponible (not available); PC: perímetro de cintura.
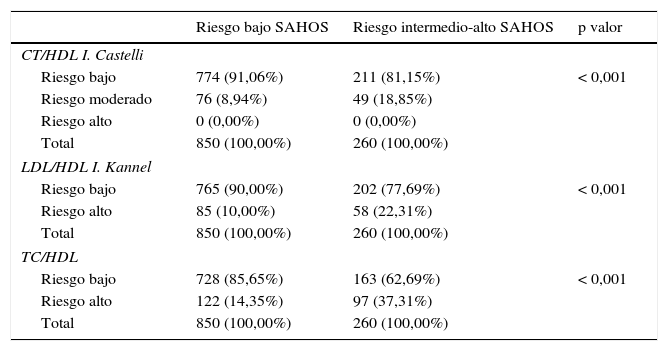
Se observa una relación estadísticamente significativa entre el riesgo de SAHS y el RCV según todos los índices aterogénicos estudiados: CT/HDL, LDL/HDL y TC/HDL de forma que, a niveles de riesgo de SAHS intermedio-alto le corresponden niveles de RCV alto. Así mismo la proporción de trabajadores con riesgo bajo según el test Stop-Bang es mayor en trabajadores con índices de RCV bajo. Los valores medios de presión arterial, tanto mínimos como los máximos, son más elevados en los pacientes con un riesgo intermedio-alto y, en ambos con diferencias estadísticamente significativas. La presencia de SM y su relación con el riesgo de SAHOS detectado mediante el cuestionario Stop-Bang muestra que ambas variables están relacionadas con significación estadística, tanto con los criterios IDF, como con los de ATP III (tabla 4).
Estadísticos descriptivos del riesgo cardiovascular y el riesgo de SAHOS según el Stop-Bang
| Riesgo bajo SAHOS | Riesgo intermedio-alto SAHOS | p valor | |
|---|---|---|---|
| CT/HDL I. Castelli | |||
| Riesgo bajo | 774 (91,06%) | 211 (81,15%) | < 0,001 |
| Riesgo moderado | 76 (8,94%) | 49 (18,85%) | |
| Riesgo alto | 0 (0,00%) | 0 (0,00%) | |
| Total | 850 (100,00%) | 260 (100,00%) | |
| LDL/HDL I. Kannel | |||
| Riesgo bajo | 765 (90,00%) | 202 (77,69%) | < 0,001 |
| Riesgo alto | 85 (10,00%) | 58 (22,31%) | |
| Total | 850 (100,00%) | 260 (100,00%) | |
| TC/HDL | |||
| Riesgo bajo | 728 (85,65%) | 163 (62,69%) | < 0,001 |
| Riesgo alto | 122 (14,35%) | 97 (37,31%) | |
| Total | 850 (100,00%) | 260 (100,00%) | |
| Riesgo SAHS-cuestionario Stop-Bang y síndrome metabólico (criterios IDF y ATP III) | ||||
|---|---|---|---|---|
| Síndrome metabólico | Riesgo bajo | Riesgo intermedio-alto | p valor | |
| Criterios IDF | Sí | 726 (85,41%) | 128 (49,23%) | < 0,001 |
| No | 124 (14,59%) | 132 (50,77%) | ||
| Criterios ATP III | Sí | 751 (88,35%) | 145 (55,77%) | < 0,001 |
| No | 99 (11,65%) | 115 (44,23%) | ||
| Valores medios de la tensión arterial en relación con el riesgo de SAHOS-test STOP-BANG | ||||||||
|---|---|---|---|---|---|---|---|---|
| Resultados del test SAHOS | N | Cifras de tensión arterial máxima | p valor | |||||
| Min. | P25 | Mediana | Media | P75 | Máx. | |||
| Riesgo bajo | 850 | 88 | 112 | 124 | 125 | 136 | 187 | < 0,001 |
| Riesgo intermedio-alto | 260 | 90 | 131,8 | 146 | 145,7 | 158 | 211 | |
| Resultados del test SAHOS | N | Cifras de tensión arterial mínima | p valor | |||||
|---|---|---|---|---|---|---|---|---|
| Riesgo bajo | 850 | 52 | 68 | 75 | 75,61 | 83 | 117 | < 0,001 |
| Riesgo intermedio-alto | 260 | 57 | 79,75 | 87 | 86,95 | 94 | 129 | |
El porcentaje se obtiene respecto del total en cada uno de los grupos de riesgo.
I. Castelli: índice de Castelli.
La aterosclerosis es la principal causa de morbimortalidad cardiovascular (CV) en el mundo occidental. La detección y tratamiento de factores de riesgo como la obesidad, dislipidemia y diabetes mellitus reducen los eventos CV y las intervenciones preventivas en los lugares de trabajo pueden mejorar el perfil de los factores de riesgo debiendo aplicarse lo más ampliamente posible14.
En la mayor parte de los países, la morbimortalidad asociada con ECV ha crecido exponencialmente en los últimos años. Se estima que alrededor del 80% de las muertes por ECV ocurren en las personas más expuestas a los factores de riesgo, tanto más si no tienen acceso a servicios de salud eficaces y equitativos (incluidos los servicios de detección temprana entre los que se encuentra la que afecta al ámbito laboral).
Las limitaciones de los estudios publicados sobre intervenciones preventivas impiden la obtención de resultados concluyentes, aunque existe evidencia de la eficacia de las realizadas sobre los niveles de presión arterial, el índice de masa corporal y el perímetro de cintura en poblaciones con alto riesgo, pero se requieren estudios más amplios con periodos de seguimiento más largos para confirmar si las intervenciones multifactoriales conducen a una reducción de eventos CV y a menor mortalidad, aspecto este que guardaría relación con factores socioeconómicos de la población15.
En lo que sí existe concordancia es en la trascendencia sanitaria y el coste de los eventos resultantes de la arterioesclerosis y del peso de los factores de RCV en su aparición y existe una fuerte evidencia de que la prevención del accidente cerebrovascular es factible en la práctica y en la necesidad de ampliar las acciones de prevención primaria con urgencia16.
El estudio sobre la carga global, regional y nacional de las ECV realizado entre 1990 y 2015 evidencia que sigue siendo una de las principales causas de pérdida de salud en todas las regiones del mundo y en su relación directa con las condiciones sociodemográficas y económicas de los últimos años.
Especial atención es la dedicada a la relación entre las alteraciones del sueño, de forma especial el SAHS y el RCV. La apnea obstructiva del sueño se asocia independientemente con un incremento de mortalidad por ECV, especialmente infarto de miocardio y accidente cerebrovascular, ambos complicaciones de la aterosclerosis, pudiendo acelerar su evolución por incrementar los factores de riesgo aterogénicos y tener efectos preaterogénicos directos: inflamación sistémica, estrés oxidativo, activación de células lisas vasculares, aumento de la expresión de moléculas de adhesión, activación de monocitos / linfocitos, aumento de la carga lipídica en macrófagos, y la disfunción endotelial17. En ámbito laboral, los trabajadores con SAHS muestran un aumento de la dislipidemia18 coincidiendo con los resultados obtenidos en nuestro trabajo, lo que puede contribuir a un mayor riesgo de eventos cardiovasculares detectado en trabajadores con este trastorno del sueño19.
Algunos autores especifican de forma concreta que los pacientes con SAHS tienen un mayor porcentaje de dislipidemia, aunque solo el C-LDL se ha asociado independientemente con SAHS20, por lo que sugieren adoptar nuevas estrategias interpretativas y predictivas para evaluar la progresión del riesgo sobre el curso clínico de la SAHS21.
Algunos estudios epidemiológicos estiman que la obesidad aumenta el riesgo de ECV y de los trastornos metabólicos, destacando la resistencia a la insulina, todos ellos vinculados con la presencia de SAHS y con la morbilidad vascular. Sin embargo, se requieren mayor número de estudios clínicos y ensayos controlados para determinar hasta qué punto SAHS es un factor de riesgo para la aparición de diabetes y su efecto sobre el metabolismo de la glucosa22.
Los resultados de nuestro trabajo apoyan esta relación entre obesidad y SAHS, tomando en consideración tanto IMC, PC, ICA y la grasa visceral, aspectos a su vez relacionados con el síndrome metabólico.
La aparición combinada de obesidad, hipertensión arterial, resistencia a la insulina y dislipidemia, se asocia con un marcado aumento del RCV. La prevalencia del síndrome metabólico en pacientes con apnea obstructiva del sueño es muy alta, siendo la obesidad el principal factor de riesgo. El SAHS, a su vez, es considerado la causa más frecuente de hipertensión arterial secundaria. En nuestro estudio se observa una relación significativa entre riesgo moderado-alto de SAHOS y la presencia de SM y de cifras medias elevadas de presión arterial. Algunos estudios muestran la existencia de un vínculo independiente entre la SAHS y la resistencia a la insulina23.
Los resultados de este trabajo muestran que un 15-20% de la población presentaría riesgo moderado-severo de SAHOS y no está diagnosticado ni tratado, coincidiendo con las aportadas en otros estudios previamente mencionados, como el de Peppard et al. y con los de otros studios que afirman que, la apnea obstructiva del sueño está presente en hasta un 25% de individuos sanos y se asocia con hipoxia intermitente, estrés oxidativo, activación simpática y respuesta inflamatoria, por ello se considera que es un factor de riesgo independiente y modificable para la ECV, pudiendo inducir o acelerar la progresión del proceso24. Queda por determinar el efecto que tiene sobre la ECV del tratamiento del SAHS con CPAP. Los resultados obtenidos parecen mostrar una atenuación del riesgo y ejercer efectos cardioprotectores25 con una reducción de las tasas de infarto de miocardio y accidente cerebrovascular26. Respecto a este aspecto, los resultados de nuestro estudio muestran que no todos los trabajadores diagnosticados de SAHS están en tratamiento con CEPAP y, de entre ellos, no todos llevan un control y seguimiento posterior.
El cuestionario Stop-Bang ha sido validado para la detección de riesgo de SAHS y ha demostrado que una excelente sensibilidad en el screening de pacientes con riesgo, pudiendo predecir la gravedad del mismo27. La sencillez de su utilización lo hace especialmente recomendable en el mundo del trabajo y dentro de los protocolos de vigilancia específica de la salud o en campañas de promoción de la salud.
Quizás uno de los aspectos más discutidos es el concerniente a la efectividad de otras medidas de cribado preventivo, mediante parámetros rutinarios del hemograma. Entre ellos, solo la amplitud de distribución eritrocitaria puede demostrar las consecuencias inversas de las comorbilidades asociadas a SAHS28. Algunos autores sugieren que la distribución plaquetaria podría ser también un marcador de la gravedad de la SAHS29. Ambos parámetros no han sido considerados en este trabajo, si bien pueden ser objeto de análisis en posteriores estudios.
Son fortalezas del trabajo que aquí se presenta su tamaño muestral, su encuadre en el mundo del trabajo, y la constatación del RCV utilizando diversos índices de riesgo y distintos parámetros de obesidad como el ICA y el PC y, alguno como la grasa visceral poco utilizado y con diferente percepción de su especificidad.
Consideramos como limitación no poder extrapolar los resultados a población general ni al conjunto de la población laboral, dado que se ha realizado en un colectivo concreto, el sector público de la administración, y en un área geográfica limitada como es la mediterránea.
La importancia de este tema ha hecho que colectivos de especialistas afirmen que deben familiarizarse con los síntomas y signos del SAHS y la fisiopatología de la asociación entre la patología del sueño no tratada y la ECV debiendo descartarse la presencia de trastornos del sueño en pacientes con ECV y ser considerada esta patología del sueño como un importante factor de riesgo modificable. El conocimiento de esta asociación es de primordial importancia para la salud pública y en prevención primaria y secundaria de eventos cardiovasculares ayudando también a proporcionar educación sanitaria y tratamiento al paciente30.
Aunque hay evidencias de una relación causal entre SAHS y trastornos cardiovasculares, son necesarios más datos de intervención controlada para confirmar dicha relación. Muchos factores de riesgo de SAHS (edad, sexo masculino y obesidad) son también factores de riesgo de ECV. En el mundo del trabajo destacan las consecuencias neurocognitivas del SAHS: somnolencia diurna, pérdida del estado de alerta, déficit de memoria, reducción de la vigilancia, deterioro de la función ejecutiva, mayor riesgo de accidentes de tráfico y laborales, así como disminución de la calidad de vida31. A esto se une el riesgo de eventos cardiovasculares, considerados actualmente como una de las principales causas de accidentes en el trabajo.
Los resultados de este estudio apoyan la relación de los trastornos del sueño, en concreto el SAHS y el incremento del RCV estimado con los índices de Castelli, Kannel y TG/HDL, y con la obesidad con los parámetros de IMC, perímetro de cintura, índice cintura-altura y grasa visceral. Estudios posteriores prospectivos y realizados en diversos sectores productivos pueden resultar de utilidad para confirmar los resultados obtenidos en este trabajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
| ¿Ronca tan alto que podría escucharse desde la otra habitación? | Sí | No |
| ¿Con frecuencia se encuentra fatigado o somnoliento durante el día? | Sí | No |
| ¿Ha observado alguien que haga pausas al respirar mientras duerme? | Sí | No |
| ¿Ha sido o es tratado de hipertensión arterial? | Sí | No |
| ¿Su IMC es mayor de 35 kg/m2 | Sí | No |
| ¿Su edad es mayor de 50 años? | Sí | No |
| ¿Su circunferencia cervical es mayor de 40 cm? | Sí | No |
| ¿Es paciente del género masculino? | Sí | No |
Tres o más respuestas afirmativas indican un riesgo de casi el 50% de padecer SAOS mientras que si las respuestas son 2 o menos el riesgo es casi nulo.
•Bajo riesgo: cuando responde Sí a 0-2 preguntas.
•Riesgo intermedio: cuando responde Sí a 3-4 preguntas.
•Alto riesgo: cuando responde Sí a 5-8 preguntas, o si respondió «sí» a 2 o más de las primeras 4 preguntas y es del sexo masculino; o si respondió «sí» a 2 o más de las primeras 4 preguntas y su IMC es más de 35kg/m2; o si respondió «sí» a 2 o más de las primeras 4 preguntas y la circunferencia de su cuello es: (17“/43cm en hombres, 16”/41cm en mujeres).
Fuente: Nagappa M, Liao P, Wong J, Auckley D, Ramachandran SK, Memtsoudis S, et al. Validation of the STOP-Bang questionnaire as a screening tool for obstructive sleep apnea among different populations: A systematic review and meta-analysis. PLoS One. 2015; 14;10(12):e0143697. eCollection 2015.