El penfigoide ampolloso (PA) es una enfermedad autoinmune, adquirida, ampollosa y subepidérmica, con respuesta humoral y celular contra los hemidesmosomas1. Existen casos de PA asociados a fármacos; recientemente los inhibidores de la dipeptidil peptidasa-4(iDPP4), se informaron como causantes de PA2. A continuación presentamos un caso de PA asociado a vildagliptina.
Varón de 91 años, sin alergias medicamentosas conocidas. Antecedentes personales de demencia tipo Alzheimer y diabetes mellitus tipo 2 (DM 2) de más de 20 años de evolución, sin complicaciones macro- ni microangiopáticas asociadas. En tratamiento con metformina 850mg/12 h. Desde junio de 2018 se asoció al tratamiento antidiabético, vildagliptina 50mg/12 h. No recibía otro tipo de tratamiento farmacológico.
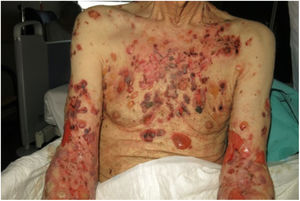
Ingresa en Dermatología en agosto de 2018, por lesiones ampollosas tensas, pruriginosas, sobre base eritematosa en tronco y extremidades (fig. 1), con afectación notable en pliegues, sin afectación de mucosas ni compromiso sistémico. Presenta anticuerpos anti unión dermoepidérmica y desmogleína negativos e inmunofluorescencia directa IgG, C3 y fibrinógeno en membrana basal.
Se realiza interconsulta a Endocrinología para ajuste terapéutico. Ante la sospecha de penfigoide ampolloso secundario a vildagliptina, se suspende dicho fármaco. Durante la hospitalización presenta HbA1c de 7,3%. Las lesiones cutáneas van involucionando tras seis días con urbasón 60mg/día vía oral y las glucemias se controlan con insulina NPH (10 unidades en la comida). Al alta, tratamiento con metformina 850mg cada 12 h, insulina NPH (10 unidades en la comida), prednisona 50mg e imurel 50mg cada 24 h. Posteriormente se realiza una pauta descendente de corticoides durante 5 semanas y suspensión de imurel, sin presentar recidiva de las lesiones cutáneas.
iDPP4 es un grupo farmacológico comercializado y autorizado para el tratamiento de la DM 2, en monoterapia o en combinación (habitualmente con metformina). Aumentan la secreción endógena de GLP1 y de GIP posprandial, debido a la inhibición de DPP-4, reduciendo la secreción de glucagón e incrementando la de insulina; disminuyendo la glucemia posprandial2. DPP-4 es una glicoproteína expresada en las superficies celulares de todo el organismo y su inhibición altera las propiedades antigénicas de la membrana basal epidérmica3.
La primera gliptina comercializada fue la sitagliptina en 2006. En ese momento se desconocía la asociación entre iDPP4 y PA, aunque estudios preclínicos de vildagliptina demostraron la aparición de lesiones necróticas en monos4.
Durante los años sucesivos a la comercialización de dichos fármacos, informes de casos y análisis de farmacovigilancia, perciben asociación entre el uso de iDPP4 y riesgo de PA.
Pasmatzi et al. describieron en 2011, 2 casos de PA en pacientes diabéticos tratados durante 2 meses con vildagliptina y metformina5.
Skandalis et al. publicaron en 2012, 5 casos de PA, tras 2-13 meses de tratamiento con vildagliptina (4 casos) y sitagliptina (un caso) en combinación con metformina6.
Béné et al. reportaron 3 casos de PA, en pacientes que utilizaban vildagliptina en diferentes combinaciones farmacológicas (2 con metformina y otro con sulfonilurea). Los tres casos presentaron una regresión del PA con la retirada de iDPP4, a pesar de continuar con metformina. Por este motivo y por la comercialización desde hace más de 20 años de la metformina sin casos asociados a PA, parece poco probable la relación causal entre penfigoide y metformina7.
En respuesta a estas publicaciones en cuanto a la seguridad de iDPP4, la Agencia Europea del Medicamento, introdujo la alerta de PA en las fichas técnicas de dichos fármacos8.
Douros et al. en una cohorte de 168.774 pacientes, observan que el uso de iDPP4 (sobre todo linagliptina y vildagliptina) se asocia con al menos una duplicación del riesgo de PA, en comparación con el uso de otros medicamentos de segunda o tercera línea9.
Kridin et al. determinan una mayor asociación de PA, en pacientes varones y con edades inferiores a 70 años. Y no observan incremento del riesgo con la administración de metformina10.
En la base de datos EudraVigilance, a fecha de 6 de julio de 2019 se reportan 641 casos sospechosos de PA asociados con vildagliptina. Doscientos setenta y siete casos están en periodo de resolución y 138 se resolvieron sin secuelas.
Los resultados de la revisión de la literatura demuestran que el PA es un efecto adverso probablemente compartido por todo tipo de iDPP4. El diagnóstico del PA es clínico e histopatológico. En estos pacientes, un diagnóstico precoz y el cese del tratamiento proporcionarían un mejor pronóstico y menor mortalidad9.
Finalmente podemos concluir que el envejecimiento de la población y el uso de fármacos combinados incluyen el uso cada vez más frecuente de iDPP4. Estos fármacos modifican la respuesta antigénica de la membrana basal epidérmica, favoreciendo la aparición de PA.
Se debe recalcar la importancia del diagnóstico precoz y rápida retirada del agente, ya que mejora el pronóstico.
El PA es un tipo de reacción adversa con una frecuencia no conocida según fichas técnicas, por ello en caso de sospecha, sería conveniente su notificación al sistema de farmacovigilancia.