Describir la evolución del control metabólico y evaluar los factores clínicos y metabólicos asociados con la presencia en la actualidad de complicaciones microvasculares en pacientes con diabetes tipo 1 (DM1).
Material y métodosEstudio observacional retrospectivo en el que se analizan los datos clínicos, analíticos y terapéuticos de un registro de pacientes con DM1 creado en 2010.
ResultadosSe han evaluado los registros de 586 pacientes (hombres: 50,2%; edad media: 36,1±13,5 años; evolución DM1: 18,0±12,1 años), seguidos un promedio de 6,0±3,1 años y se han analizado 8.133 cifras de HbA1c (13,2±7,6 mediciones por paciente) con una HbA1c evolutiva promedio de 7,9±1,2%. Se observó una mejoría progresiva del nivel promedio anual de HbA1c desde 8,6±1,6% en 2010 hasta 7,5±1,4% en 2019; en la actualidad el 34,3% y el 69,0% de los pacientes presentan cifras de HbA1c ≤7% y ≤8%, respectivamente. Los pacientes con<10 y ≥20 años de evolución, los no fumadores, usuarios de ISCI y los que utilizan la ratio insulina/hidratos presentan mejores niveles de HbA1c actuales y evolutivos. La presencia de complicaciones microvasculares en la actualidad se asoció de forma independiente con una evolución de DM1 ≥ 20 años, presencia de hipertensión arterial y HbA1c evolutiva ≥ 7,0%.
ConclusiónDurante 10 años observamos una mejoría progresiva, pero aún insuficiente, en el control metabólico de pacientes con DM1. El mal control metabólico (HbA1c promedio durante 10 años ≥ 7%) se asoció de forma independiente con la presencia en la actualidad de complicaciones microvasculares.
To report the evolution of metabolic control and to assess the clinical and metabolic factors associated with the presence of microvascular complications in patients with type 1 diabetes mellitus (T1DM).
Material and methodsThis was a retrospective, observational study analysing clinical, laboratory, and therapeutic data from a registry of patients with T1DM created in 2010.
ResultsData recorded from 586 patients (males: 50.2%; mean age: 36.1±13.5 years; T1DM duration: 18.0±12.1 years) followed for a mean of 6.0±3.1 years were assessed, and 8,133 HbA1c levels (13.2±7.6 measurements/patient) were analysed, with a mean evolutionary HbA1c of 7.9%±1.2%. The mean annual HbA1c level gradually improved from 8.6%±1.6% in 2010 to 7.5%±1.4% in 2019, with 34.3% and 69.0% of patients having HbA1c levels ≤7% and ≤8% respectively. Patients with T1DM duration of<10 years and ≥20 years, non-smokers, CSII users, and those using the insulin/carbohydrate ratio had better current and evolutionary HbA1c levels. The presence of microvascular complications was independently associated with T1DM lasting ≥ 20 years, the presence of HBP, and evolutionary HbA1c ≥ 7.0%.
ConclusionA progressive but still inadequate improvement in metabolic control over 10 years was seen in patients with T1DM. Poor metabolic control (mean HbA1c over 10 years ≥7%) was independently associated with the presence of microvascular complications.
La diabetes tipo 1 (DM1) es una enfermedad crónica con una importante repercusión personal, socioeconómica y sanitaria. El mal control metabólico crónico en pacientes con DM1 induce a largo plazo el desarrollo y la progresión de complicaciones crónicas, tanto micro- como macroangiopáticas, principales causas de la morbilidad, la mortalidad y la disminución de la calidad de vida de estos pacientes1.
Los resultados de los estudios Diabetes Control and Complications Trial (DCCT) y Epidemiology of Diabetes Interventions and Complications (EDIC) demostraron que el tratamiento intensivo, con el objetivo de mantener niveles de HbA1c lo más cercanos posible a la normalidad, se asoció a los 30 años de iniciada la intervención con una menor incidencia de retinopatía que requiere laserterapia (5 vs. 45%), enfermedad renal crónica terminal (0 vs. 5%), neuropatía clínica (15 vs. 50%), infarto de miocardio (3 vs. 5%), accidente cerebrovascular (0.4 vs. 2%) y muerte por todas las causas (6 vs. 20%). Además, resultó en una ganancia de aproximadamente 1,62 años de vida ajustados por calidad y un ahorro de costes por complicaciones de unos 90.900 dólares por paciente2. De esta forma, la Asociación Americana de Diabetes establece para adultos no gestantes un objetivo de hemoglobina glicosilada (HbA1c) inferior al 7%, más estricto (inferior a 6,5%) en individuos sin riesgos de hipoglucemia o enfermedad cardiovascular y menos estricto (inferior a 8%) en pacientes con hipoglucemias graves, esperanza de vida reducida, alteraciones microvasculares o macrovasculares avanzadas, comorbilidad y en aquellos en los que es difícil alcanzar un objetivo más estricto a pesar de la educación sanitaria, monitorización glucémica adecuada o múltiples dosis de insulina3.
Desde la publicación del DCCT se han producido numerosos avances en el tratamiento de la diabetes, como el desarrollo de nuevos análogos de insulina basal y prandial, la puesta en práctica de programas avanzados de educación terapéutica y el incremento en el uso tanto de los sistemas de infusión subcutánea continua de insulina (ISCI) como de las monitorizaciones continua y el flash de glucosa, entre otros4. A pesar de estos avances, diversos estudios internacionales5-12 y nacionales13-19 indican que en la práctica clínica estamos muy lejos de alcanzar objetivos adecuados de HbA1c en pacientes con DM1 y, lo que es peor, en algunos ámbitos el control metabólico parece haber empeorado en los últimos años9,10. El objetivo de nuestro trabajo ha sido describir la evolución del control metabólico durante 10 años en pacientes con DM1 y evaluar la posible asociación entre el mal control metabólico y el desarrollo de complicaciones microvasculares.
Pacientes y métodosSe realiza un estudio observacional retrospectivo en una cohorte de 586 pacientes con DM1 mayores de 14 años atendidos en 2019 en la consulta monográfica de DM1 de la Unidad de Gestión Clínica de Endocrinología y Nutrición del Hospital Universitario Puerto Real (Cádiz) con los objetivos de describir la evolución del control metabólico y evaluar los factores clínicos y metabólicos asociados con la presencia en la actualidad de complicaciones microvasculares.
Desde enero de 2010, todos los pacientes con DM1 mayores de 14 años del hospital o que son derivados desde atención primaria u otras especialidades de nuestra área sanitaria (350.000 habitantes) son citados en una consulta monográfica atendida por 3 especialistas en endocrinología y nutrición y 2enfermeras educadoras. En todos los pacientes se pauta tratamiento intensivo con múltiples dosis de insulina (MDI) o con ISCI y de forma complementaria son incorporados a un programa individualizado de educación terapéutica en diabetes, para instruirlos en el manejo de una dieta por raciones y en la realización de actividad física. Se establecen unos objetivos genéricos de control glucémico preprandial (80-130mg/dl), posprandial (<180mg/dl) y de HbA1c (≤ 7%). En general, cuando aparece la diabetes, los pacientes son citados cada 4 semanas durante los primeros meses y, después, cada 3-4 meses hasta el primer año de seguimiento. A partir de entonces, los pacientes con «aceptable» control metabólico (HbA1c<8%) acuden a 2 consultas médicas al año, mientras que aquellos con peor control metabólico (HbA1c>8%) son atendidos con más frecuencia, según las necesidades asistenciales en cada caso.
Variables analizadasTodos los pacientes atendidos en la consulta son registrados con el diagnóstico «diabetes tipo 1» en una base de datos en formato access localizada en la intranet del hospital, con los objetivos de disponer de un registro actualizado de los pacientes atendidos en nuestra unidad y de permitir una evaluación anual de indicadores de resultados.
En los registros de los pacientes con DM1 se incluyen las siguientes variables: a) variables clínicas: año de nacimiento, género (hombre/mujer), año de inicio de DM1, tabaquismo (sí/no), hipertensión arterial (HTA) (sí/no), enfermedad macrovascular (cardiopatía isquémica, accidente cerebrovascular, enfermedad vascular periférica, amputación), retinopatía diabética (presencia y tipo de retinopatía diabética y tratamiento recibido); presencia y grado de nefropatía diabética, presencia de complicación microvascular (definida como albuminuria positiva, tratamiento con IECA/ARA II por antecedente previo de albuminuria, nefropatía establecida o cualquier grado de retinopatía diabética), utilización de la ratio insulina/hidratos (sí/no), usuarios de Freestyle libre (sí/no y fecha), peso (kg), talla (cm) e índice de masa corporal (IMC) (kg/m2); b) variables analíticas (años 2010-2019): HbA1c cuatrimestrales (%) (1.°, 2.°, 3.°); HbA1c promedio anual (%); HbA1c acumulada promedio (%), LDLc cuatrimestrales (mg/dl) (1.°, 2.° y 3.°); cociente albúmina/creatinina (mg/g); c) variables de estudios de imagen: resultados de las retinografías realizadas e interpretadas en nuestra unidad y de los diagnósticos de Oftalmología; d) variables terapéuticas: tratamiento con estatinas (sí/no), tratamiento antihipertensivo (sí/no y tipo), tratamiento antiagregante (sí/no), tratamiento con otros antidiabéticos (sí/no y tipo), tratamiento con tiroxina (sí/no) y tratamiento insulínico (MDI/ISCI). La base de datos de pacientes con DM1 es sometida a evaluaciones periódicas con el objetivo de analizar evolutivamente distintos indicadores de resultados intermedios. En el presente estudio se han evaluado solo los datos de los 586 pacientes (79,5%) con DM1 que acudieron a la consulta en el año 2019, y se excluyó del análisis a los restantes 151 pacientes (20,5%) del registro.
Protección de datos personales y consideraciones éticasPara el análisis de la información la base de datos ha sido anonimizada, eliminando las variables de identificación personal e identificando cada registro con un código anónimo. Se han cumplido los requerimientos éticos de la declaración de Helsinki de 1964, revisada en 2013, de la Asociación Médica Mundial. El estudio fue aprobado por el Comité de Ética de la Investigación de Cádiz en febrero de 2020 y no se ha requerido el consentimiento informado para acceder a los datos de la investigación.
Análisis estadísticoLa base de datos evaluada fue exportada al sistema Statistical Package for Social Science (SPSS) versión 12.0 (Chicago, IL, EE.UU.) para su análisis estadístico. El análisis descriptivo de las variables cualitativas se ha realizado mediante el cálculo de las frecuencias y de los porcentajes, y para las variables cuantitativas se han determinado la media, la desviación típica y el rango. Se comprobó la normalidad de las variables continuas mediante el test de Kolmogorov-Smirnov. La comparación de las variables cuantitativas con distribución normal o no normal se hizo con el test de la t de Student o el test U de Mann-Whitney, respectivamente, y se usaron el test de χ? o el test exacto de Fisher para comparar variables cualitativas o categóricas. El análisis univariante sirvió para evaluar la asociación entre la presencia actual de complicaciones microvasculares y las variables edad, sexo, evolución de diabetes, tabaquismo, HbA1c actual y evolutiva, IMC, presencia de HTA y de complicaciones macrovasculares. En el análisis multivariante (regresión logística) por pasos, la variable dependiente fue la presencia actual de complicaciones microvasculares y las covariables introducidas fueron las asociadas estadísticamente con la presencia de complicaciones en el análisis univariante. Mediante el análisis de curva ROC se evaluó el rendimiento de la cifra de HbA1c evolutiva promedio para la detección de complicaciones microvasculares y se calculó la sensibilidad y especificidad del punto de corte HbA1c ≥ 7,0%. Una p<0,05 se consideró estadísticamente significativa.
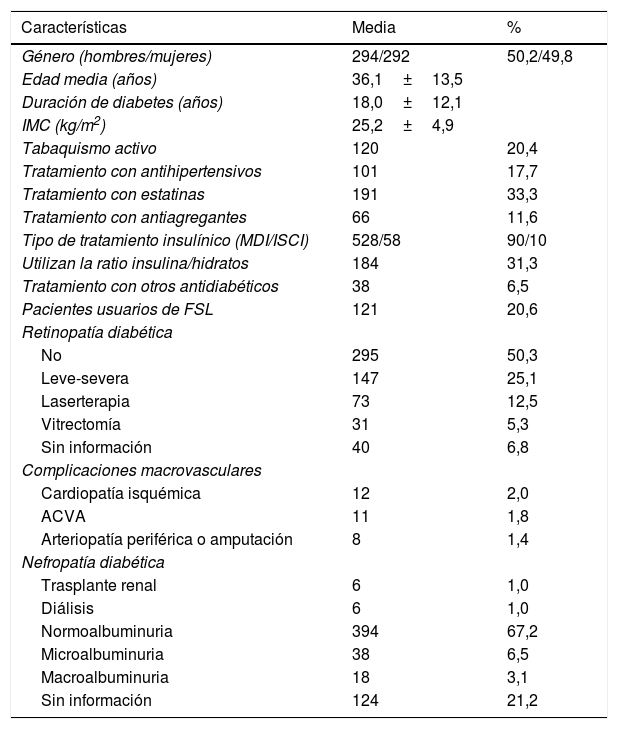
ResultadosEn 2019 fueron atendidos 586 pacientes con DM1, los cuales tenían un promedio de seguimiento medio en consultas de 6,0±3,1 años (0-10 años), mientras que 151 pacientes (20,5%) no acudieron a revisión a pesar de estar citados y de facilitarles la posibilidad de pedir cita por teléfono en caso de no poder acudir a la revisión programada. Durante los 10 años de consulta han debutado con DM1 en nuestra área (277.000 habitantes mayores de 14 años) un promedio de 19 pacientes mayores de 14 años al año (rango de 10 a 28 pacientes/año). En la tabla 1 se exponen las principales características clínicas de los pacientes con DM1 evaluados. Con respecto a las comorbilidades asociadas y los tratamientos aplicados, destacan el porcentaje de tabaquismo (20%), la prevalencia de obesidad (IMC ≥ 30 kg/m2) (10%) y el escaso número de pacientes con ISCI (58 pacientes; 10%). Con respecto a las complicaciones, el 5,3% de los pacientes registrados estaban diagnosticados de enfermedad macrovascular, el 17,8% de retinopatía diabética severa tratada con laserterapia o cirugía y el 2% de nefropatía diabética en hemodiálisis o con trasplante renal; si bien en el 21,2% (124 pacientes) no disponemos de la albuminuria, casi todos los casos corresponden a pacientes con menos de 5 años de evolución. Tres pacientes han muerto durante el seguimiento por diversas causas.
Características clínicas de los pacientes con DM1 atendidos en 2019 (n=586)
| Características | Media | % |
|---|---|---|
| Género (hombres/mujeres) | 294/292 | 50,2/49,8 |
| Edad media (años) | 36,1±13,5 | |
| Duración de diabetes (años) | 18,0±12,1 | |
| IMC (kg/m2) | 25,2±4,9 | |
| Tabaquismo activo | 120 | 20,4 |
| Tratamiento con antihipertensivos | 101 | 17,7 |
| Tratamiento con estatinas | 191 | 33,3 |
| Tratamiento con antiagregantes | 66 | 11,6 |
| Tipo de tratamiento insulínico (MDI/ISCI) | 528/58 | 90/10 |
| Utilizan la ratio insulina/hidratos | 184 | 31,3 |
| Tratamiento con otros antidiabéticos | 38 | 6,5 |
| Pacientes usuarios de FSL | 121 | 20,6 |
| Retinopatía diabética | ||
| No | 295 | 50,3 |
| Leve-severa | 147 | 25,1 |
| Laserterapia | 73 | 12,5 |
| Vitrectomía | 31 | 5,3 |
| Sin información | 40 | 6,8 |
| Complicaciones macrovasculares | ||
| Cardiopatía isquémica | 12 | 2,0 |
| ACVA | 11 | 1,8 |
| Arteriopatía periférica o amputación | 8 | 1,4 |
| Nefropatía diabética | ||
| Trasplante renal | 6 | 1,0 |
| Diálisis | 6 | 1,0 |
| Normoalbuminuria | 394 | 67,2 |
| Microalbuminuria | 38 | 6,5 |
| Macroalbuminuria | 18 | 3,1 |
| Sin información | 124 | 21,2 |
ACVA: accidente cerebrovascular; FSL: Freestyle libre; IMC: índice de masa corporal; ISCI: infusión subcutánea continua de insulina; kg: kilogramos; m: metros; MDI: múltiples dosis de insulina.
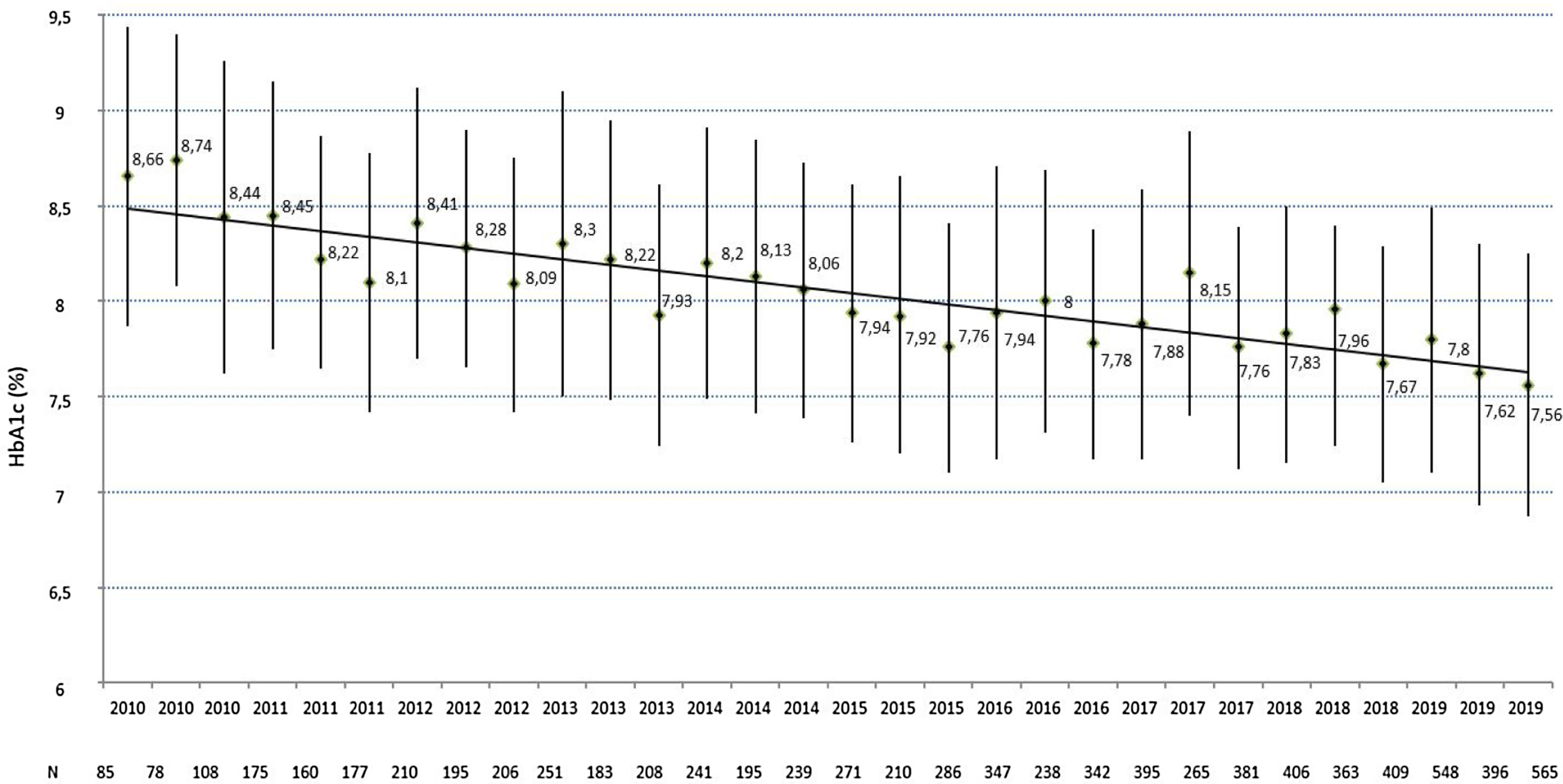
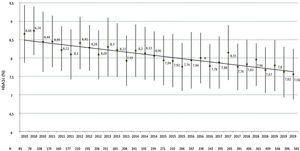
Respecto al control metabólico, se han analizado un total de 8.133 cifras de HbA1c (promedio de 13,2±7,6 mediciones por paciente) con una HbA1c promedio evolutiva de 7,9±1,2%. Como puede observarse en la figura 1, se observa una mejoría progresiva de las mediciones cuatrimestrales de HbA1c desde 8,7±1,6% en la primera evaluación de 2010 (n=85) hasta 7,5±1,4% en la última evaluación de 2019 (n=565), en la cual el 34,3% y el 69,0% de los pacientes presentaban una HbA1c ≤7% o ≤8%, respectivamente. No se han observado diferencias ni en la última medición de HbA1c ni en la HbA1c promedio evolutiva entre sexos, grupos de edad o usuarios del sistema FSL, mientras que presentan mejores niveles de ambos parámetros los pacientes con menos de 10 años de evolución (HbA1c 2019: 7,6±1,5 vs. 7,9±1,6; p=0,025 y HbA1c promedio evolutiva: 7,7±1,3 vs. 8,2±1,3; p=0,001) o más de 20 años de evolución (HbA1c 2019: 7,6±1,2 vs. 7,9±1,6; p=0,008 y HbA1c promedio evolutiva: 7,9±0,9 vs. 8,2±1,3; p=0,016) respecto de aquellos con evolución entre 10 y 19 años, los no fumadores (HbA1c 2019: 7,6±1,4 vs. 8,1±1,4; p=0,086 y HbA1c promedio evolutiva: 7,9±1,2 vs. 8,2±1,0; p=0,009), los usuarios de ISCI (HbA1c 2019: 7,0±1,0 vs. 7,7±1,4; p<0,001 y HbA1c promedio evolutiva: 7,6±0,8 vs. 8,0±1,2; p<0,001), aquellos que utilizan la ratio insulina/hidratos (HbA1c 2019: 7,2±1,0 vs. 7,9±1,5; p<0,001 y HbA1c promedio evolutiva: 7,6±0,8 vs. 8,2±1,3; p<0,001) y los pacientes con normoalbuminuria (HbA1c 2019: 7,6±1,2 vs. 8,3±1,6; p<0,001 y HbA1c promedio evolutiva: 7,8±1,0 vs. 8,6±1,3; p<0,001) y sin retinopatía diabética (HbA1c 2019: 7,5±1,5 vs. 7,7±1,2; p=0,084 y HbA1c promedio evolutiva: 7,8±1,2 vs. 8,1±1,0; p=0,003).
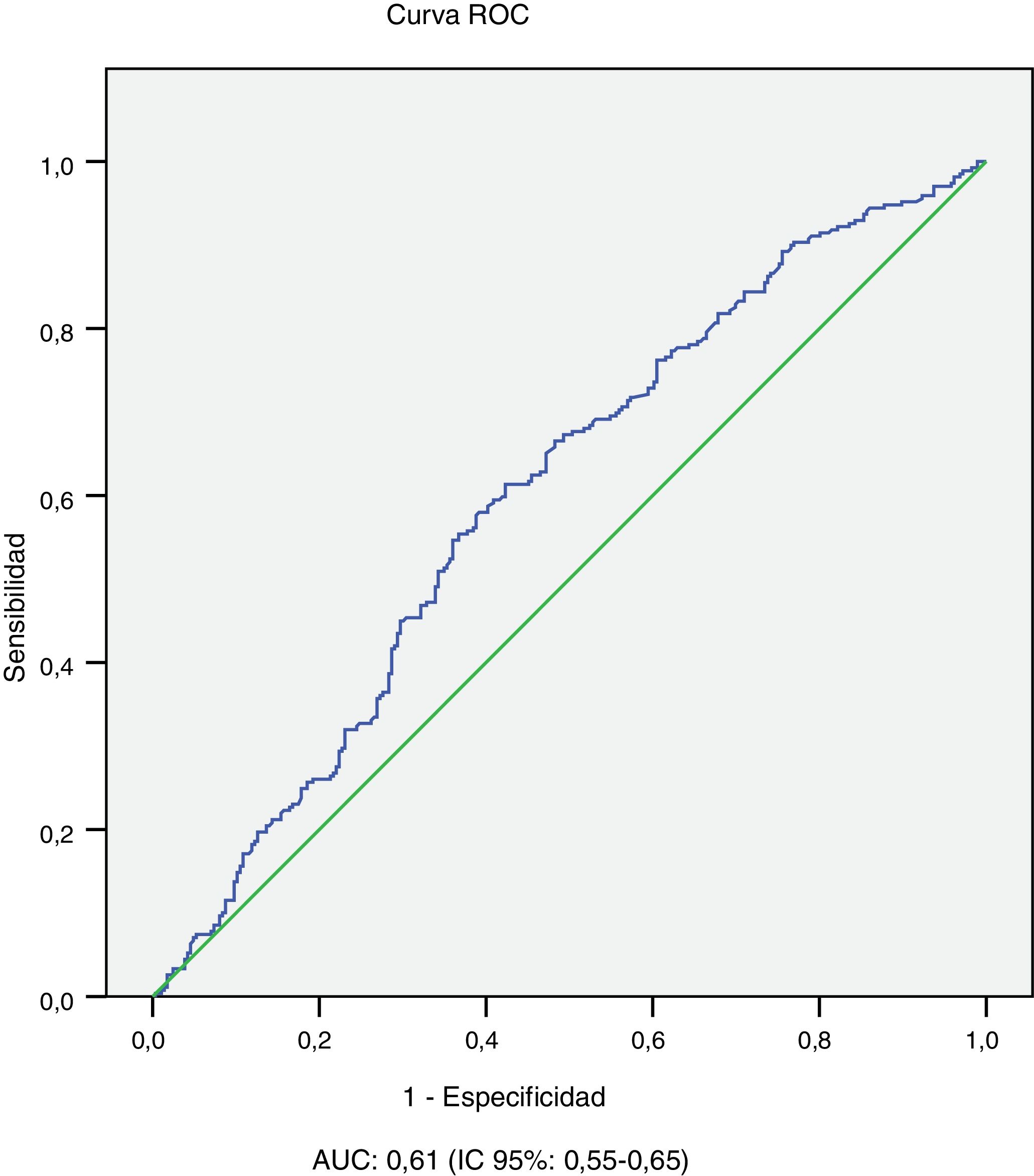
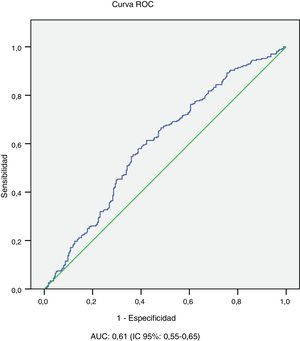
En el análisis univariante se observa que los pacientes con complicaciones microvasculares (albuminuria o retinopatía) son de mayor edad (43,4±11,7 vs. 29,4±11,6 años; p<0,001), tienen mayor tiempo de evolución de la diabetes (26,6±10,3 vs. 10,1±7,6 años; p<0,001), peor nivel de HbA1c evolutiva promedio (8,1±1,1 vs. 7,8±1,2; p<0,001) y mayor IMC (25,9±4,7 vs. 24,7±4,8; p=0,01) y son más frecuentemente fumadores (25,6 vs. 17,4%; p=0,018) e hipertensos (32,3 vs. 2,4%; p<0,001). En relación con la edad y el tiempo de evolución de la diabetes, se observa un peor control metabólico promedio durante 10 años en los pacientes con complicaciones microvasculares en los subgrupos de evolución 10-19 años y ≥ 20 años y en los subgrupos de edad 14-25 años y 26-44 años (tabla 2). En el análisis multivariante las variables independientemente asociadas con la presencia de complicaciones microvasculares (albuminuria o retinopatía) fueron: evolución de DM1 ≥ 20 años (OR: 10,2; IC 95%: 6,87-15,15; p<0,001) presencia de HTA (OR: 4,81; IC 95%:1,91-12,14; p<0,001) y HbA1c evolutiva promedio ≥ 7,0% (OR: 2,29; IC 95%:1,42-4,58; p=0,019). Por último, el área bajo la curva ROC de la HbA1c evolutiva promedio para la detección de complicaciones microvasculares en la actualidad fue 0,61 (IC 95%: 0,55-0,65), con una sensibilidad de 90,3% y una especificidad de 77,1% para un valor de HbA1c ≥ 7,0% (tabla 3 y fig. 2).
Control metabólico en 2019 y promedio de 10 años en pacientes con y sin complicaciones microvasculares en subgrupos de edad y evolución de la diabetes
| Evolución 0-9 años | Evolución 10-19 años | Evolución ≥ 20 años | |||||||
|---|---|---|---|---|---|---|---|---|---|
| Compl. micro (n=9) | Sin compl. (n=152) | p | Compl. micro(n=59) | Sin compl. (n=109) | p | Compl. micro (n=201) | Sin compl. (n=27) | p | |
| HbA1c 2019 | 8,3±1,9 | 7,5±1,5 | 0,312 | 8,2±1,4 | 7,8±1,5 | 0,027 | 7,6±1,3 | 7,3±0,9 | 0,336 |
| HbA1c 10 años | 7,7±1,3 | 7,7±1,2 | 0,933 | 8,6±1,3 | 7,9±1,2 | <0,001 | 8,1±1,0 | 7,4±0,7 | 0,009 |
| Edad 14-25 años | Edad 26-44 años | Edad ≥ 45 años | |||||||
|---|---|---|---|---|---|---|---|---|---|
| Compl. micro (n=13) | Sin compl. (n=136) | p | Compl. micro (n=145) | Sin compl.(n=113) | p | Compl. micro (n=111) | Sin compl. (n=37) | p | |
| HbA1c 2019 | 8,2±1,7 | 7,7±1,6 | 0,308 | 7,8±1,5 | 7,3±1,3 | 0,008 | 7,7±1,0 | 8,1±1,2 | 0,070 |
| HbA1c 10 años | 9,1±1,3 | 7,9±1,3 | 0,002 | 8,2±1,2 | 7,6±1,0 | 0,001 | 8,1±0,8 | 7,9±1,0 | 0,646 |
compl.: complicación; micro: microvascular; prom.: promedio.
Control metabólico en pacientes con diabetes tipo 1 en registros nacionales e internacionales
| Autor, añoreferencia | Población evaluada | Pacientes (número) | Edad (años) | Evolución (años) | Promedio HbA1c (%) | HbA1c<7 (%) |
|---|---|---|---|---|---|---|
| Estudios internacionales | ||||||
| McKnight, 20155 | 19 países | 324.501 | - | - | 7,4-9,4 | 15,5-46,4a |
| NHS, 20196 | Inglaterra | 245.565 | - | - | 8,3 | 19,8 |
| Van Mark, 20197 | Alemania | 56.250 | 36,8 | 12,4 | 7,8±1,4 | 41,7a |
| Rawshani, 20198 | Swedish National Diabetes Registry | 32.611 | 33,3±13,0 | 17,9±13,2 | 8,2±1,4 | 34,3a* |
| Mair, 20199 | Escocia | 30.717 | - | 19,0 | 8,4±4,1 | 24,5a |
| Foster, 201910 | T1D Exchange Registry (EEUU) | 22.697 | 26,4 | 10,0 | 8,4±1,6 | 21,0 |
| Shah, 202011 | Finlandia | 8.727 | 33,0 | 16,0 | 7,6 | 27,0 |
| Balk, 201512 | EURODIAB Study | 1.659 | 33,0±10,5 | 14,9±9,6 | 8,2±1,4 | - |
| Estudios nacionales | ||||||
| Martínez, 201913 | Sevilla | 1.657 | 42,1±15,4 | 21,9±13,0 | 7,8±1,5 | 26,1 |
| Sastre, 201214 | Castilla-La Mancha | 1.465 | 39,4±13,5 | 19,4±10,6 | 7,8±1,2 | 26,0 |
| Bellido, 201915 | 11 Hospitales | 1.252 | 40,5±13,0 | 20,0±13,0 | 7,9±2,5 | |
| Gómez Peralta, 201916 | 78 Hospitales | 647 | 36,5±14,4 | 17,9±12,0 | 7,6±1,2 | 30,6 |
| Carral, 2020 | Puerto Real | 586 | 36,1±13,5 | 18,0±12,1 | 7,5±1,4 | 34,3 |
| Baena, 200817 | Cádiz | 489 | 33,6 | 16,6 | 7,6 | 27,1 |
| Amor, 201618 | Barcelona | 279 | 46,6±8,6 | 23,3±2,6 | 7,7±1,1 | 20,0 |
| Cabrer, 201919 | Inca | 269 | 44,5±15,4 | 19,4±12,8 | 7,8±1,4 | - |
Si bien no se trata de un estudio diseñado para obtener la prevalencia poblacional de diabetes, nuestros datos muestran en nuestra área una prevalencia de DM1 en mayores de 14 años de 2,7 casos por cada 1.000 habitantes, en consonancia con la prevalencia estimada en el mundo, que oscila entre 0,8 y 4,6/1.000 habitantes20. En 10 años se han registrado 190 nuevos casos de DM1 en mayores de 14 años, lo que supone una incidencia de 6,8/100.000 habitantes al año, muy similar a la descrita en un reciente estudio epidemiológico realizado en Navarra21.
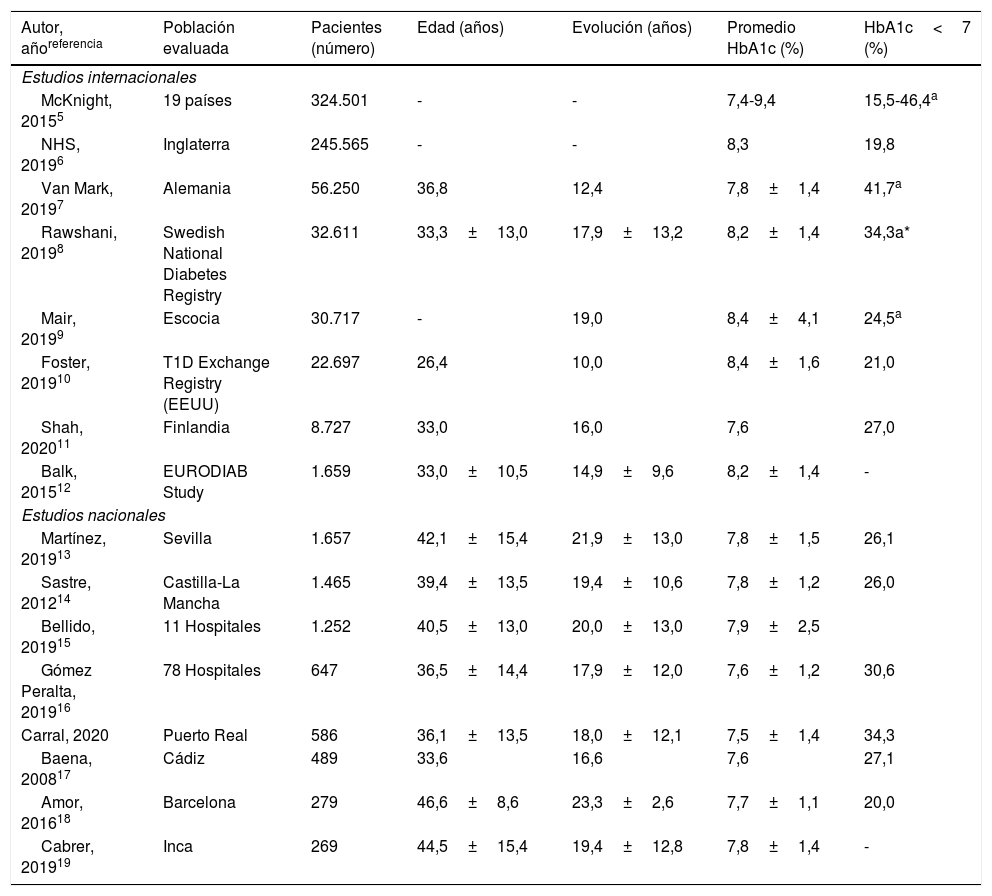
En la última evaluación de 2019, un tercio de los pacientes presentaban un control glucémico «óptimo» (HbA1c ≤ 7%), otro tercio un control «adecuado» (HbA1c: 7,1-8%) y el restante tercio un mal control glucémico (HbA1c ≥ 8%), si bien tan solo el 14,5% presentaban una HbA1c ≥ 9%, cifras muy similares a las comunicadas en un estudio multicéntrico de Castilla-La Mancha14. Esta diferencia entre los objetivos óptimos de control glucémico y los resultados obtenidos en la práctica real se repite de forma consistente en los grandes registros internacionales5-12 publicados en población con DM1. En este sentido, un estudio internacional desarrollado en 19 países con datos de 324.501 personas con DM1 muestra que, en el mejor de los registros (alemanes ≥ 25 años), menos de la mitad de los pacientes alcanzaban cifras de HbA1c ≤ 7,5%5. De forma similar a la del Exchange Clinic Registry estadounidense10, en el estudio de 19 países, el peor control metabólico se observó en el subgrupo de 15 a 24 años5, aspecto no objetivado en nuestra población. En España, la ausencia de un registro nacional de pacientes con DM1 impide establecer comparaciones con otros países, si bien diversos estudios transversales comunican que los objetivos de HbA1c ≤ 7,0% se alcanzan tan solo entre el 26 y el 33% de los pacientes con DM113-19,22.
En contraste con el empeoramiento en el tiempo del control glucémico documentado en diversos registros estadounidenses10 y europeos6,9 de población con DM1, en nuestra cohorte observamos una mejoría lenta pero progresiva en los niveles de HbA1c (por ejemplo, −0,11% en 2018 y −0,12% en 2019), que en una década sobrepasa un punto porcentual de HbA1c. En este sentido, es posible que la relativamente baja prevalencia de complicaciones microvasculares en nuestra población20 sea debida, en parte, al aceptable control glucémico evolutivo en los últimos años. Así, en el análisis multivariante se objetiva que la HbA1c evolutiva promedio ≥7,0% se asociaba de forma independiente (OR: 2,29; IC 95%: 1,43-4,58) con la presencia de albuminuria o retinopatía, de forma similar a los resultados de Colom et al.22, que comunicaban un mejor control glucémico en pacientes con DM1 sin complicaciones microangiopáticas en los primeros 5 y 20 años de seguimiento especializado.
Los pacientes con DM1 presentan un marcado incremento en el riesgo de muerte y de desarrollo de enfermedad cardiovascular23. Los mayores predictores son la edad, HbA1c, duración de la diabetes, función renal, colesterol LDL y presión arterial sistólica8,11. En este sentido, se ha comunicado que por cada incremento porcentual de HbA1c se aumenta el riesgo relativo de mortalidad un 23% en pacientes con DM18 y que la terapia insulínica intensiva es capaz de reducir el riesgo de complicaciones macrovasculares en esta población1,2,24. Además del control glucémico, es prioritario alcanzar objetivos en el resto de los distintos factores de riesgo, en especial, tabaquismo, tensión y lípidos. El 20% de nuestros pacientes son fumadores activos, en consonancia con diversos estudios nacionales que comunican que entre el 16 y el 35% de los pacientes con DM1 de nuestro país fuman14-19. Así, se ha informado que el consumo de tabaco se asocia de forma independiente a mayor resistencia insulínica25 y peor control metabólico en DM114,25, dato este último observado en nuestro estudio. Por este motivo, la prevención del tabaquismo activo y el desarrollo de programas educacionales dirigidos al abandono de este hábito deberían formar parte de los protocolos de tratamiento y, posiblemente, redundaría en una mejoría del control glucémico. Por otro lado, tanto en nuestro estudio como en diversos registros nacionales14,26 se constata que numerosos pacientes con DM1 mantienen niveles elevados de LDLc, de forma que se ha comunicado que menos de la mitad de las pacientes con DM1 que cumplen criterios para ser tratados con estatinas en un hospital terciario reciben este tratamiento27. Además, si bien conocemos que la HTA incrementa de forma significativa el riesgo de complicaciones crónicas de la DM18,11, desconocemos la prevalencia real en esta población28. Sin embargo, estudios de monitorización ambulatoria de presión arterial en nuestro medio indican que en pacientes con DM1 teóricamente normotensos y normoalbuminúricos la prevalencia de alteraciones tensionales alcanza casi el 20%, y que se incrementa al 42% la cifra de pacientes que presentan patrón no dipper28, alteración que se asocia con el desarrollo de otras alteraciones microvasculares y de progresión hacia HTA29. Por esta razón, sería recomendable generalizar el empleo de la monitorización ambulatoria de presión arterial en estos pacientes, ya que esta técnica permite detectar alteraciones tensionales subclínicas, tiene mejor reproducibilidad, reduce la «HTA de bata blanca» y sus resultados se correlacionan mejor con el daño en órganos diana y la morbimortalidad cardiovascular30. Por último, en nuestro país el 10-28% de los pacientes con DM1 presentan obesidad14,16,22,26 y hasta el 40% sobrepeso16, por lo que es necesario promover en estos pacientes la pérdida de peso, ya que la obesidad en esta población contribuye a incrementar el riesgo de mortalidad y de enfermedad cardiovascular31.
El actual estudio presenta algunas limitaciones que debemos considerar. En primer lugar, debido a que la información se obtuvo de una base de datos cumplimentada por el personal de nuestra unidad, es posible que falte información en algunos registros o que existan errores en algunos datos. Sin embargo, el registro se encuentra activo desde hace 10 años y es sometido a evaluaciones periódicas en las cuales se incorporan nuevos datos y se corrigen los errores detectados, lo que minimiza notablemente este sesgo. Una segunda limitación se deriva de la selección de pacientes, al incluir en el análisis solo a los que acudieron a consultas en 2019 (79,5% de los registrados), los cuales muestran mejor HbA1c acumulada durante el seguimiento que los pacientes que no acudieron en 2019 (7,9±1,2% vs. 8,6±1,5%; p<0,001). A nuestro favor destaca que la pérdida de seguimiento es notablemente más baja que la documentada en otros estudios nacionales similares, en los cuales las pérdidas de seguimiento oscilan entre el 37 y el 45%18,19. Por último, al tratarse de un estudio observacional retrospectivo, no podemos establecer relaciones causales entre la ausencia de complicaciones microvasculares y la mejoría del control glucémico observado. Sin embargo, en este aspecto consideramos que existe suficiente plausibilidad biológica a favor de la causalidad entre el mejor control metabólico y la menor presencia de complicaciones microvasculares1,32,33.
Los resultados de nuestro estudio enfatizan la necesidad de disponer, en el ámbito de la práctica clínica, de registros clínicos activos para pacientes con DM1, idealmente englobados en un único registro nacional similar al disponible en otros países europeos6,7,9,11, con los objetivos de identificar áreas deficientes y desarrollar planes de mejora orientados a evitar o retrasar el desarrollo de las complicaciones de la enfermedad. La notable mejora evolutiva en el control glucémico de los pacientes con DM1 en seguimiento activo observada en nuestro trabajo, superior a la de los pacientes que pierden seguimiento, nos obliga a establecer medidas proactivas orientadas a «rescatar» a estos pacientes, en general peor controlados19, en un intento de mejorar el control de la enfermedad y facilitar la incorporación de pacientes a los importantes avances en la terapia disponibles en la actualidad4 o que lo estarán en un futuro próximo34,35. Además, y con el objetivo de reducir complicaciones crónicas, es necesario evitar una visión «exclusivamente glucocéntrica» en el tratamiento de la DM1, optimizando el control de factores de riesgo vascular, en especial el control del LDLc y la presión arterial, promoviendo el abandono del tabaquismo y la pérdida de peso, cuando haya sobrepeso u obesidad.
En conclusión, en nuestro medio observamos en los últimos 10 años una mejoría progresiva, pero aún insuficiente, del control metabólico en pacientes con DM1, asociándose la presencia de complicaciones microvasculares con un peor control metabólico evolutivo durante el seguimiento.
FinanciaciónEste trabajo no dispone de financiación pública ni privada.
Autoría/colaboracionesEl Dr. Carral y las enfermeras Piñero y Expósito han sido las responsables de la recogida de datos en la base de datos «Diabetes tipo 1».
El Dr. Carral es el responsable del diseño del estudio, análisis e interpretación de los datos y escritura original del artículo.
El Dr. Fernández ha participado en la corrección del estudio estadístico.
Las Dras. Ayala, Tomé, Jiménez y García han participado en la atención clínica a los pacientes del estudio, recogida de datos, lectura crítica, corrección del artículo y visto bueno de la versión final para su publicación.
Conflicto de interesesLos autores del presente artículo garantizan que se trata de un artículo original no publicado ni en estudio para publicación en otra revista. Los autores no presentan conflictos de intereses en relación con el objetivo ni los resultados del presente artículo.