Evaluar la frecuencia y el grado de control de las alteraciones de la glucemia en la población extremeña con riesgo cardiovascular. Se han estudiado, además, las diferencias entre la población con estos trastornos y los pacientes normoglucémicos dentro del estudio de control de los factores de riesgo cardiovascular en Extremadura (COFRE).
Diseño y métodosSe ha recogido la presencia y control de factores de riesgo cardiovascular en una muestra de 1.022 pacientes con al menos un factor de riesgo cardiovascular, vistos consecutivamente en consulta. Novecientos cincuenta y un pacientes fueron aceptados para el análisis. En todos los casos se registró la glucemia basal, y en los sujetos diabéticos, la hemoglobina glucosilada (HbA1c).
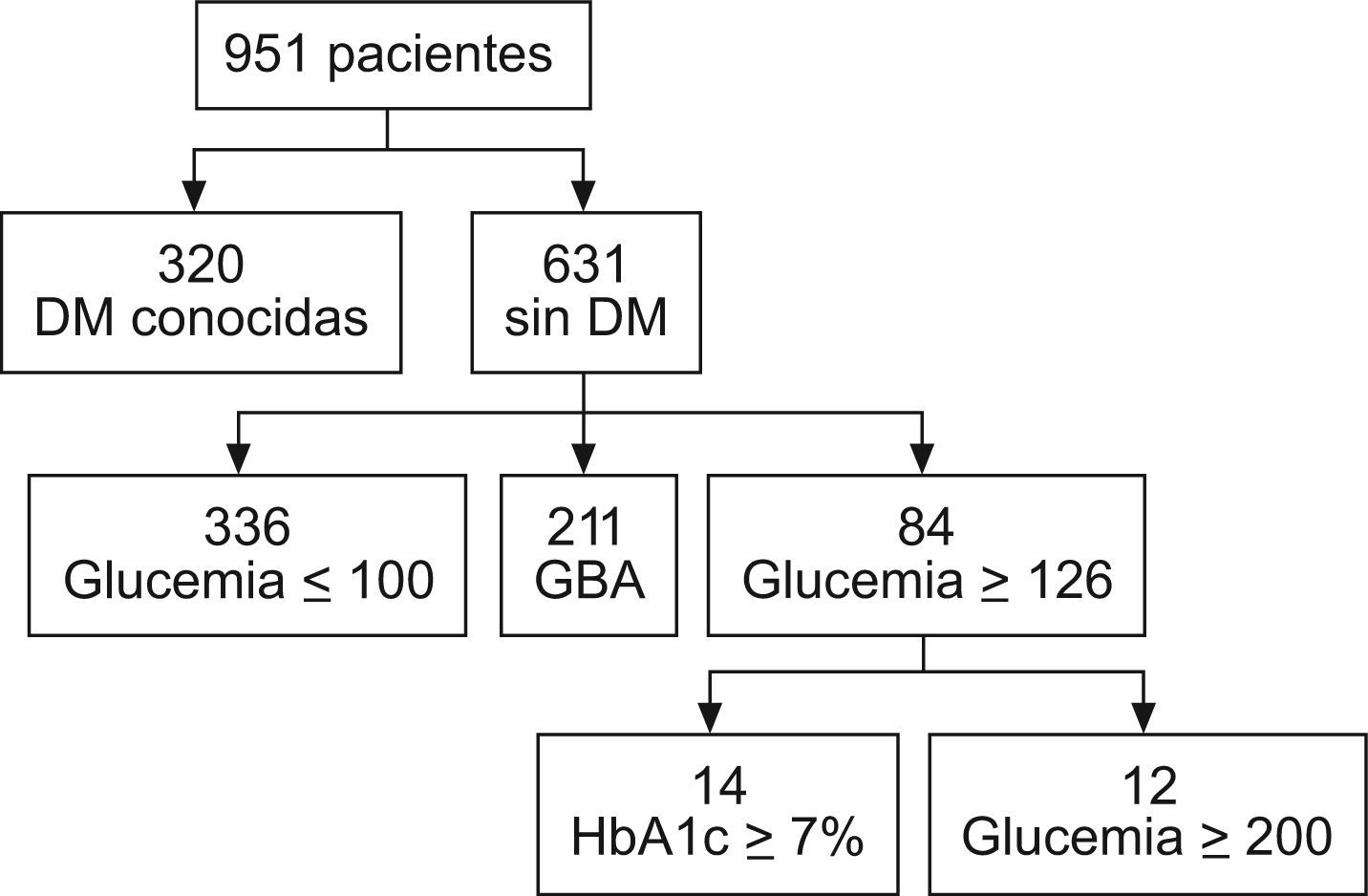
ResultadosTrescientos veinte pacientes (33,6%) tenían diabetes mellitus (DM) conocida, y 84 más (8,8%) tenían una glucemia superior o igual a 126mg/dl (12 con glucemia superior o igual a 200mg/dl) sin diagnóstico previo de diabetes. Doscientos once pacientes (22,2%) presentaban glucemia basal alterada (GBA) y 336 (35,3%) presentaban glucemia normal (NG). Del grupo DM, solamente el 31,4% presentaba glucemia inferior a 126mg/dl; sin embargo, un 46,8% mostraba una HbA1c inferior al 7%. Los pacientes con GBA tenían concentraciones de triglicéridos más elevadas que el grupo NG (137±65mg/dl frente a 124±65mg/dl; p=0,041). También mostraban mayor presión de pulso, sin diferencias en la presión arterial diastólica ni en la frecuencia cardíaca. La presión arterial sistólica quedaba al borde de la significación (DM 139,5±17 frente a NG 136,5±16,3mmHg; p=0,056). No había diferencias entre los pacientes con DM y aquellos con GBA.
ConclusionesLa presencia de pacientes con alteraciones del metabolismo hidrocarbonado fue muy elevada en la muestra analizada. Los pacientes con GBA presentaron mayor presión de pulso y mayores concentraciones de triglicéridos que aquellos con glucemia normal, pero no mostraron diferencias comparados con los enfermos diabéticos. El grado de control de la diabetes evaluado por la glucemia basal es bajo; sin embargo, la proporción de HbA1c muestra mayor número de pacientes controlados.
To assess the prevalence and control of glucose metabolism disorders in a population of Extremadura (Spain) with at least one cardiovascular risk factor and to compare the characteristics of these patients with those who were normoglycemic in the risk factor control in Extremadura (COFRE study).
Patients and methodsThe prevalence and control of cardiovascular risk factors were recorded in a sample of 1,022 patients with at least one cardiovascular risk factor consecutively visiting a primary care office. Of these, 951 patients were included in the analysis. In all patients, fasting glycemia was recorded. Glycated hemoglobin was recorded in diabetic patients.
ResultsA total of 320 patients (33.6%) were previously known to be diabetic (DM) and 84 (8.8%) had glycemia ≥126mg/dl without a previous diagnosis of diabetes (12 with glycemia above 200mg/dl). Impaired fasting glycemia (IFG) was found in 211 (22.2%) and normoglycemia (NG) in 336 (35.3%). Within the DM group, glycemia <126mg/dl was found in only 31.4% but glycated hemoglobin lower than 7% was found in 46.8%. Triglyceride concentrations were higher in the IFG group than in the NG group (137±65mg/dL vs 124±65mg/dL, p=0,041). Pulse pressure was also higher, but no differences were found in diastolic blood pressure (DBP) or heart rate. Differences in systolic blood pressure (SBP) were at the limit of significance (DM 139.5±17 vs NG 136.5±16mmHg; p=0.056). No significant differences were found in any of these parameters between the DM and IFG groups.
ConclusionsThe prevalence of glucose metabolism disorders was very high in the recruited sample. Patients with IFG showed higher pulse pressure and triglyceride concentrations than those with NG but there were no differences in comparison with DM patients. Diabetic control was poor when assessed by fasting glycemia but glycated hemoglobin showed better control.
Los datos epidemiológicos muestran importantes diferencias geográficas en la mortalidad cardiovascular en España, presentándose las tasas más elevadas en las regiones peninsulares del sur y levante, así como en Canarias. Asumiendo que una parte importante de éstas se deben a factores ambientales, estas diferencias geográficas sugieren un importante potencial de prevención de las enfermedades cardiovasculares en España, que incluso puede alcanzar el 50%. Dentro del conjunto nacional, la región extremeña se encuentra entre las regiones con mayores tasas de morbilidad y mortalidad de origen cardiovascular1, presentando también una elevada incidencia de nefropatía diabética2,3 y de microalbuminuria4, enfermedades todas ellas ligadas al grado de control de los factores de riesgo cardiovascular y, particularmente, a la presión arterial elevada. Pese a ello, los datos publicados sobre el grado de control de estos factores de riesgo en Extremadura son muy escasos5,6.
Se ha comprobado que tanto la diabetes mellitus (DM) como la intolerancia a la glucosa (ITG) suponen un aumento de riesgo para la aparición de enfermedad cardiovascular7. Sin embargo, el diagnóstico de ITG precisa realizar en dos ocasiones (para evitar falsos positivos) una sobrecarga oral de glucosa, por lo que es una entidad poco diagnosticada8. La American Diabetes Association (ADA) propuso, por ello, en 19979 una nueva categoría denominada glucemia basal alterada (GBA). La GBA se define mediante glucemia en ayunas y es, por tanto, más fácil de detectar y diagnosticar. Aunque la prevalencia de la GBA y la ITG son similares, son categorías distintas desde el punto de vista clínico y epidemiológico10. De hecho, la Organización Mundial de la Salud aceptó los nuevos criterios diagnósticos propuestos por la ADA, pero siguió manteniendo la intolerancia a glúcidos como categoría diagnóstica11.
El estudio COFRE ha investigado el grado de control de los diversos factores clásicos de riesgo cardiovascular en Extremadura, tal como lo indica el desarrollo de su sigla. En este artículo se intenta valorar la frecuencia de los trastornos del metabolismo hidrocarbonado y las características propias de los pacientes pertenecientes a cada uno de estos grupos.
Diseño y métodosEl estudio incluyó pacientes mayores de 18 años y de ambos sexos que presentaran al menos un factor de riesgo cardiovascular previamente conocido, pertenecientes a los cupos de los médicos participantes en el estudio, los cuales pertenecían a las áreas de salud de Badajoz, Mérida, Don Benito-Villanueva de la Serena y Llerena-Zafra (todas las áreas de salud en la provincia de Badajoz), Cáceres y Plasencia (en la provincia de Cáceres); esto corresponde a algo más del 80% de la población de la región. En total participaron 50 médicos que aceptaron voluntariamente tomar parte en el estudio, pertenecientes a 21 centros de salud. Para el diagnóstico de hipertensión se utilizaron los criterios de la Sociedad Española de Hipertensión de 200512, para la DM se utilizaron los criterios de la ADA de 200013 y para la dislipemia se utilizaron las indicaciones del NCEP-ATP III14. Los pacientes podían estar recibiendo cualquier clase de tratamiento hipotensor, antidiabético, hipolipemiante o de cualquier otro tipo.
Se ha recogido la presencia y control de los factores de riesgo cardiovascular en una muestra de 1.022 pacientes visitados consecutivamente en consulta, que presentaban al menos uno de los factores de riesgo cardiovascular definidos por la Guía de Manejo de la Hipertensión de la Sociedad Europea de Hipertensión y la Sociedad Europea de Cardiología de 200715. Se realizó estudio bioquímico en todos los pacientes (glucemia, hemoglobina glucosilada [HbA1c], creatinina, colesterol y fracciones, triglicéridos y ácido úrico, entre otros parámetros) en sus respectivos laboratorios de referencia en cada área de salud. También se registraron edad, sexo, peso, talla, perímetro de cintura, índice de masa corporal y el tratamiento que estaban realizando. La presión arterial se midió dos veces en consulta a primera hora de la mañana y se hizo la media de las dos mediciones con el aparato de medición de que disponía el médico participante. La presión de pulso (PP) se calculó como la diferencia entre la presión arterial sistólica (PAS) y la presión arterial diastólica (PAD). La muestra final incluyó 951 pacientes una vez realizada la depuración de los datos obtenidos excluyendo, entre otras cosas, casos en los que faltaban datos, concentraciones fuera de rango posible y violaciones de los criterios de inclusión. Para la comparación, los pacientes se dividieron en tres grupos según fueran diabéticos (solamente se incluyeron aquellos con diagnóstico previo de DM), fueran normoglucémicos (NG) o pertenecieran a la categoría de GBA. Se solicitó consentimiento informado en todos los pacientes y los datos se manejaron siguiendo las normas establecidas por la Ley de Protección de Datos.
Las variables continuas se expresaron como media (desviación estándar). Las variables de frecuencia fueron comparadas mediante la prueba exacta de Fisher y la prueba de Chi cuadrado. Las variables continuas se compararon mediante la prueba de la t de Student para muestras independientes después de comprobar la normalidad de la distribución usando la prueba de Kolmogorov-Lilliefors. El estudio estadístico de los datos se realizó utilizando el programa informático SPSS 13.0.
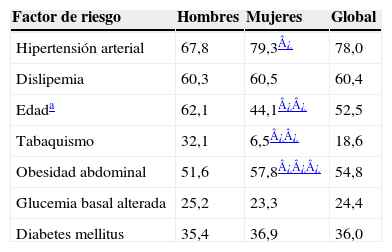
ResultadosLa frecuencia de cada uno de los factores de riesgo cardiovascular ha sido recogida en la tabla 1. La obesidad abdominal y la hipertensión arterial eran más frecuentes en mujeres, mientras que el tabaquismo lo era en varones.
Frecuencia de factores de riesgo cardiovascular en función del sexo
| Factor de riesgo | Hombres | Mujeres | Global |
| Hipertensión arterial | 67,8 | 79,3¿ | 78,0 |
| Dislipemia | 60,3 | 60,5 | 60,4 |
| Edada | 62,1 | 44,1¿¿ | 52,5 |
| Tabaquismo | 32,1 | 6,5¿¿ | 18,6 |
| Obesidad abdominal | 51,6 | 57,8¿¿¿ | 54,8 |
| Glucemia basal alterada | 25,2 | 23,3 | 24,4 |
| Diabetes mellitus | 35,4 | 36,9 | 36,0 |
Valores en %.
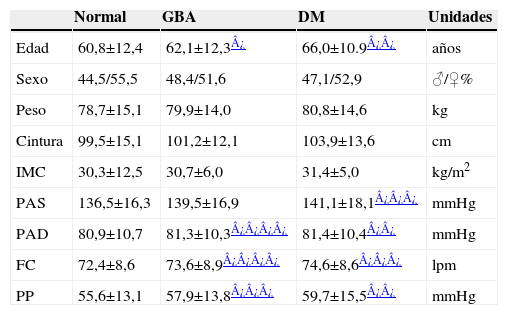
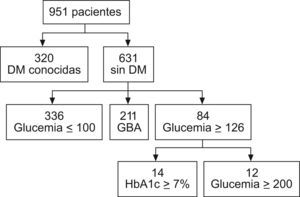
De la muestra total, 320 pacientes (33,6%) habían sido diagnosticados previamente de DM. Doce más presentaban glucemia basal superior a 200mg/dl y, por tanto, podían ser considerados como diabéticos; esto representaría un porcentaje total del 34,9%. Aun había 72 sujetos más que presentaban una glucemia superior o igual a 126mg/dl sin haber sido diagnosticados previamente de diabetes; de ellos, en 53 pacientes se había medido HbA1c y el 19,9% presentaba un porcentaje superior al 7%. Aquellos que no tenían HbA1c elevada o carecían de esta determinación no han sido incluidos en ninguno de los grupos. En total podríamos considerar que el porcentaje de diabéticos de la muestra (sumando diabéticos conocidos, pacientes con glucemia superior a 200mg/dl y/o con HbA1c superior al 7%) era al menos de un 36,0%. Doscientos once pacientes (22,2%) presentaban GBA. El resto eran pacientes NG (35,2%). La distribución de la muestra por categorías se muestra en la figura 1. La edad, sexo, características antropométricas y resultados de la exploración de cada grupo se hallan reflejados en la tabla 2. Los resultados de las pruebas bioquímicas se muestran en la tabla 3.
Características antropométricas
| Normal | GBA | DM | Unidades | |
| Edad | 60,8±12,4 | 62,1±12,3¿ | 66,0±10.9¿¿ | años |
| Sexo | 44,5/55,5 | 48,4/51,6 | 47,1/52,9 | ♂/♀% |
| Peso | 78,7±15,1 | 79,9±14,0 | 80,8±14,6 | kg |
| Cintura | 99,5±15,1 | 101,2±12,1 | 103,9±13,6 | cm |
| IMC | 30,3±12,5 | 30,7±6,0 | 31,4±5,0 | kg/m2 |
| PAS | 136,5±16,3 | 139,5±16,9 | 141,1±18,1¿¿¿ | mmHg |
| PAD | 80,9±10,7 | 81,3±10,3¿¿¿¿ | 81,4±10,4¿¿ | mmHg |
| FC | 72,4±8,6 | 73,6±8,9¿¿¿¿ | 74,6±8,6¿¿¿ | lpm |
| PP | 55,6±13,1 | 57,9±13,8¿¿¿ | 59,7±15,5¿¿ | mmHg |
DM: diabetes mellitus; FC: frecuencia cardíaca; GBA: glucemia basal alterada; IMC: índice de masa corporal; PAD: presión arterial diastólica; PAS: presión arterial sistólica; PP: presión de pulso.
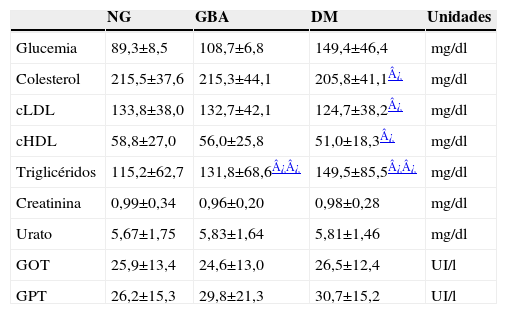
Resultados bioquímicos
| NG | GBA | DM | Unidades | |
| Glucemia | 89,3±8,5 | 108,7±6,8 | 149,4±46,4 | mg/dl |
| Colesterol | 215,5±37,6 | 215,3±44,1 | 205,8±41,1¿ | mg/dl |
| cLDL | 133,8±38,0 | 132,7±42,1 | 124,7±38,2¿ | mg/dl |
| cHDL | 58,8±27,0 | 56,0±25,8 | 51,0±18,3¿ | mg/dl |
| Triglicéridos | 115,2±62,7 | 131,8±68,6¿¿ | 149,5±85,5¿¿ | mg/dl |
| Creatinina | 0,99±0,34 | 0,96±0,20 | 0,98±0,28 | mg/dl |
| Urato | 5,67±1,75 | 5,83±1,64 | 5,81±1,46 | mg/dl |
| GOT | 25,9±13,4 | 24,6±13,0 | 26,5±12,4 | UI/l |
| GPT | 26,2±15,3 | 29,8±21,3 | 30,7±15,2 | UI/l |
cHDL: colesterol unido a lipoproteínas de alta densidad; cLDL: colesterol unido a lipoproteínas de baja densidad; DM: diabetes mellitus; GBA: glucemia basal alterada; GOT: transaminasa glutamicooxalacética; GPT: transaminasa glutamicopirúvica; NG: normoglucemia.
En cuanto al grado de control de los pacientes diabéticos conocidos, solamente el 31,4% presentaba glucemia en ayunas inferior a 126mg/dl; el 36,3% presentaba entre 126–160mg/dl; el 20,1% presentaba entre 126–199mg/dl y un 12,2% presentaba más de 200mg/dl. La HbA1c, como referencia de la adecuada respuesta al tratamiento, mostraba un mejor grado de control de los enfermos diabéticos (el 59,6% tenía una HbA1c inferior al 7%) y un 12,8% mostraba una HbA1c inferior al 5,5%. En el grupo de enfermos mal controlados, el 18,4% tenía un porcentaje de HbA1c superior al 8%.
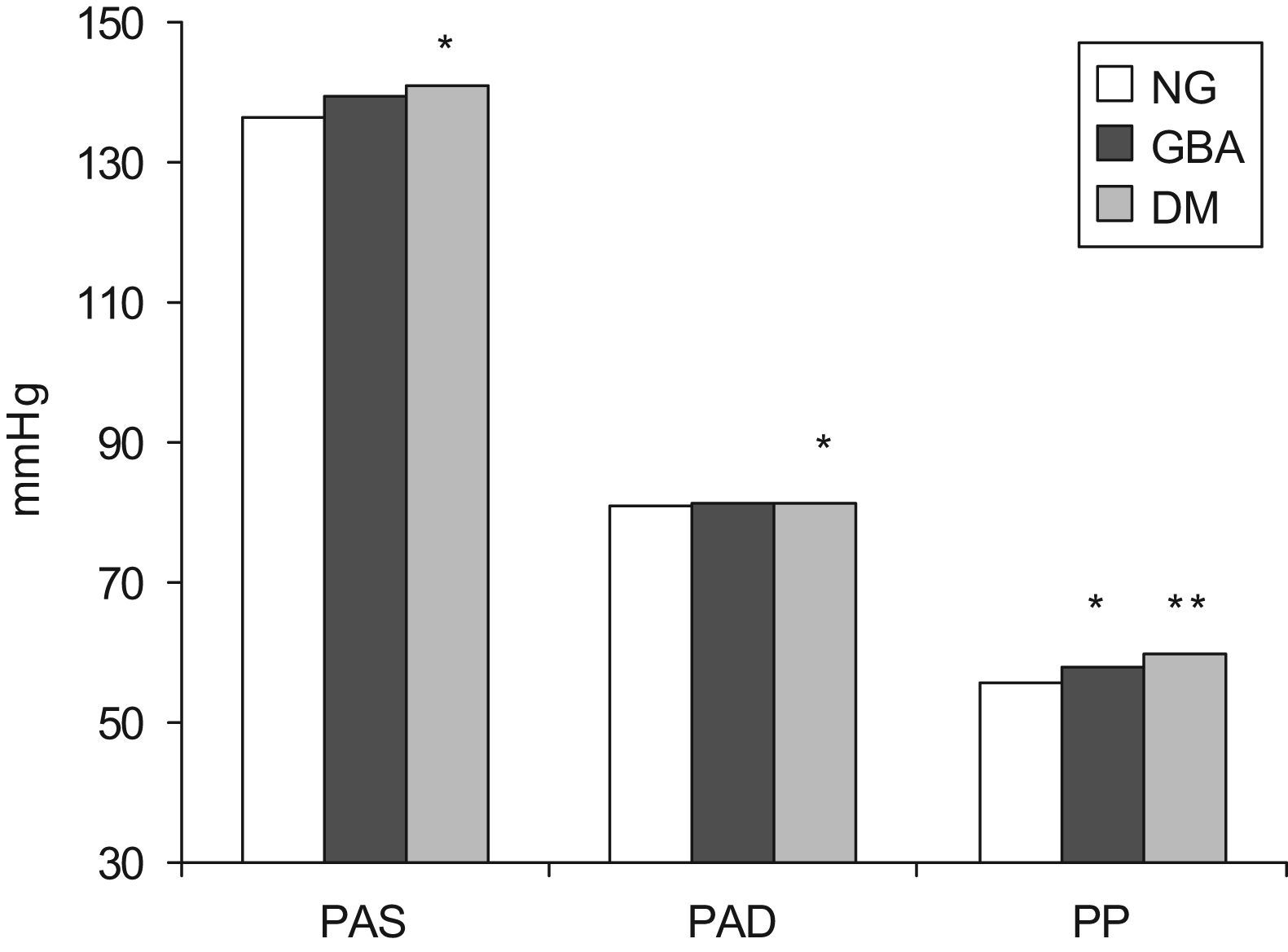
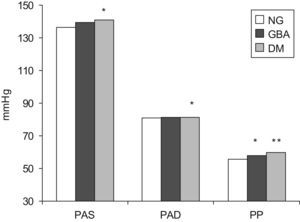
Los pacientes con GBA presentaban concentraciones similares de colesterol y sus fracciones, al ser comparados con aquéllos con NG, pero las concentraciones plasmáticas de triglicéridos eran mayores (137±65mg/dl frente a 124±65mg/dl; p=0,041). También mostraban mayores niveles de PP, pero no había diferencias en la PAD ni en la frecuencia cardíaca (fig. 2). Las diferencias en la PAS quedaban al borde de la significación estadística (GBA: 139,9±17mmHg frente a NG: 136,6±14,1mmHg; p=0,056). No se detectaron diferencias en el peso, el perímetro de la cintura o la edad; tampoco se encontraron diferencias por sexo entre los pacientes NG y aquellos que presentaban GBA (tabla 2).
Diferencias en las cifras de presión arterial por grupos diagnósticos.DM: diabetes mellitus; GBA: glucemia basal alterada; NG: normoglucémicos; PAD: presión arterial diastólica; PAS: presión arterial sistólica; PP: presión de pulso.*p<0,05 frente a normoglucémicos.**p<0,01 frente a normoglucémicos.
En cuanto a los pacientes diabéticos, no mostraban mayor peso o índice de masa corporal que los pacientes con GBA pero sí mayor perímetro de cintura (p=0,039); la media de edad era mayor (DM: 66,0±10,9 años frente a GBA: 62,1±12,3 años; p=0,004). Tampoco había diferencias en los valores de PAS, PAD, frecuencia cardíaca o PP, que no eran superiores en los pacientes DM frente a los pacientes con GBA, pero sí frente a los pacientes NG (salvo la PAD). Las concentraciones de colesterol total y de las fracciones unidas a lipoproteínas de alta densidad (HDL) y a lipoproteínas de baja densidad eran significativamente más bajas en los enfermos diabéticos —incluyendo los tratados y los no tratados con estatinas— comparados con los otros dos grupos, mientras que las concentraciones séricas de triglicéridos estaban más elevadas. No hubo diferencias en las otras variables bioquímicas estudiadas.
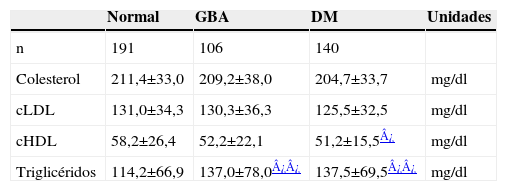
Sin embargo, cuando se comparaban los pacientes que no estuvieran recibiendo estatinas, no se detectaban diferencias entre pacientes con DM y pacientes con GBA, pero sí entre los enfermos de DM (que mostraban concentraciones de cHDL más bajos y trigliceridemias más elevadas) que los NG. Los pacientes con GBA tenían también trigliceridemias significativamente elevadas respecto al grupo NG, pero la concentración de cHDL volvía a quedar al límite de la significación estadística (p=0,052) (tabla 4).
Comparación entre pacientes sin tratamiento hipolipemiante
| Normal | GBA | DM | Unidades | |
| n | 191 | 106 | 140 | |
| Colesterol | 211,4±33,0 | 209,2±38,0 | 204,7±33,7 | mg/dl |
| cLDL | 131,0±34,3 | 130,3±36,3 | 125,5±32,5 | mg/dl |
| cHDL | 58,2±26,4 | 52,2±22,1 | 51,2±15,5¿ | mg/dl |
| Triglicéridos | 114,2±66,9 | 137,0±78,0¿¿ | 137,5±69,5¿¿ | mg/dl |
Las diferencias no son significativas entre GBA y DM.
cHDL: colesterol unido a lipoproteínas de alta densidad; cLDL: colesterol unido a lipoproteínas de baja densidad; DM: diabetes mellitus; GBA: glucemia basal alterada.
Los datos obtenidos en el estudio COFRE muestran una elevadísima frecuencia de DM en pacientes seleccionados por la presencia de un factor de riesgo cardiovascular. La frecuencia de la categoría llamada GBA es también muy elevada. Estos enfermos, además, muestran alteraciones de la presión arterial y de los triglicéridos plasmáticos más cercanos a los enfermos diabéticos que a los NG. Es importante destacar la elevación de la PAS en el grupo con GBA a pesar de que su edad era similar a la de los NG, puesto que la diferencia de edad podría explicar la diferencia en el caso de los diabéticos y no el trastorno del metabolismo glucídico16.
La elevada frecuencia de trastornos del metabolismo hidrocarbonado en los pacientes hipertensos ha sido ya comprobada en otros estudios realizados dentro de España. El estudio AVANT, realizado en unidades de hipertensión hospitalarias, encontró un 68,5% de pacientes con alteraciones del metabolismo hidrocarbonado; de estos pacientes, casi el 33% presentaba GBA17. En el estudio PREVENCAT, realizado en consultas de Atención Primaria, el porcentaje de pacientes hipertensos (sin DM) con glucemia en ayunas superior a 110mg/dl era superior al 28%, un porcentaje también muy cercano al hallado en este estudio18. Por tanto, podemos considerar que el resultado, a pesar de la elevada frecuencia que señala, se ajusta a los resultados previamente publicados en nuestro país.
Una fuente de error posible en nuestros datos es el hecho de que no se realizara la prueba de sobrecarga oral de glucosa para confirmar la categoría de cada paciente. Puesto que se trataba de un estudio poblacional muy amplio, no ha sido posible realizar esta prueba en todos los pacientes susceptibles de ello, a pesar de la recomendación al respecto de las guías europeas sobre manejo de la hipertensión arterial19. A este respecto vale la pena señalar que el estudio AVANT, en el que sí se realizó la prueba de sobrecarga oral de glucosa, halló intolerancia hidrocarbonada en aproximadamente dos tercios de los pacientes con GBA y fue normal completamente en otro tercio; los pacientes con curva diagnóstica de DM fueron escasos15. Por otra parte, el estudio Danish Inter99, que incluyó a 6.265 individuos de entre 30–60 años sin diagnóstico previo de diabetes (descartado por una prueba de sobrecarga oral a la glucosa), mostró que el 60% de los pacientes con ITG presentaban valores de glucemia en ayunas alterada, según los nuevos criterios. Sin embargo, solo el 18% de los pacientes con GBA tiene en la sobrecarga oral de glucosa una ITG20.
La detección de GBA conlleva dos riesgos asociados. Uno de ellos es la progresión a DM, que podría afectar a un 5% de los pacientes cada año21. El otro es el posible mayor riesgo cardiovascular asociado a la alteración de la glucemia. Se ha comprobado que la GBA se asocia a la presencia de disfunción endotelial, una de las alteraciones primarias del proceso arteriosclerótico22. Sin embargo, desde el punto de vista clínico, la correlación entre GBA y un posible aumento del riesgo cardiovascular es controvertida. No se logró demostrar esto en el estudio DECODE ni en el estudio ARIC23,24. Sin embargo, en el estudio DECODE esta asociación aparecía cuando se seleccionaba a los pacientes con glucemia basal superior a 110mg/dl25. Es más, análisis realizados en pacientes con enfermedad coronaria han demostrado que la categoría de GBA se asocia con un aumento del riesgo de morbilidad de origen cardiovascular26,27. Nuestros resultados apoyan la idea de que la GBA se asocia a alteraciones de otros factores de riesgo cardiovascular y puede asociarse a una mayor morbilidad de este origen. Ésta sería tanto más probable cuanto más intenso fuera el trastorno, así como cuando existieran otros factores de riesgo asociados en el mismo paciente.
La elevada frecuencia de DM en la muestra, muy superior a la descrita en la población general en Extremadura28, es atribuible al criterio de diagnóstico sobre la base de que existiera al menos un factor de riesgo cardiovascular en cada sujeto reclutado. Más interesante es la proporción de enfermos diabéticos que no habían sido previamente diagnosticados. Sin embargo, este dato es similar al ofrecido por el estudio AVANT, en el que se detectó un 11,6% de casos de DM que no eran conocidos anteriormente. La relación entre el tratamiento antihipertensivo y la aparición de DM «de novo» es un tema de actualidad. El conocimiento de que varios fármacos antihipertensivos pueden tener efectos metabólicos indeseables ha estimulado la investigación sobre la incidencia de diabetes de nueva aparición en los ensayos del tratamiento antihipertensivo29. Casi todos los ensayos del tratamiento antihipertensivo en los que se ha utilizado la diabetes de nueva aparición como variable de valoración han mostrado una incidencia significativamente superior en los pacientes tratados con diuréticos y/o bloqueadores β en comparación con los inhibidores de la enzima convertidora de la angiotensina, los antagonistas de los receptores de la angiotensina o los antagonistas del calcio30–32. Recientemente, se ha demostrado que los antagonistas de los receptores de la angiotensina33 y los inhibidores de la enzima convertidora de la angiotensina34 se asocian a la diabetes de nueva aparición significativamente menos que los antagonistas del calcio. Resulta difícil establecer si los fármacos bloqueantes del eje renina-angiotensina son antidiabetógenos o simplemente carecen de una acción diabetógena que poseerían en mayor o menor grado otras clases de fármacos. Así, en algunos ensayos clínicos frente a placebo también se ha detectado un aumento de incidencia de DM «de novo» en el grupo de intervención terapéutica35,36.
Se ha sugerido que la diabetes de nueva aparición relacionada con el tratamiento puede no tener el mismo efecto pronóstico adverso que tiene la diabetes aparecida «espontáneamente». Esta afirmación se basa en la observación de que, en los ensayos controlados, los pacientes que han presentado diabetes no han tenido más morbilidad que los pacientes sin diabetes de nueva aparición24. Sin embargo, se sabe que las complicaciones cardiovasculares aparecen tras el inicio de la diabetes después de transcurrido largo tiempo (más de 10 años), mayor que el utilizable en los ensayos controlados y aleatorizados. En estudios observacionales a más largo plazo (16–30 años) se ha observado una incidencia de complicaciones cardiovasculares significativamente mayor en los pacientes que han presentado diabetes durante el tratamiento antihipertensivo predominantemente con diuréticos y/o bloqueadores β37 con la notable excepción del seguimiento de 14 años del ensayo SHEP38. En este sentido, las similitudes entre pacientes con GBA y diabéticos en cuanto a incremento de la PP, conocido predictor de riesgo cardiovascular39, apoyan una interpretación poco benigna de los trastornos del metabolismo hidrocarbonado, estén inducidos o no por el tratamiento hipotensor.
En un principio puede llamar la atención la menor elevación del colesterol y sus fracciones en los pacientes con DM. Sin embargo, los datos referidos al control de la dislipemia en pacientes diabéticos en el estudio COFRE han sido ya publicados40. Aunque muestran menores concentraciones de colesterol que otros grupos, persisten en Extremadura un bajo grado de control de los niveles de colesterol total y la fracción de lipoproteínas de baja densidad en los pacientes diabéticos. Los bajos niveles de colesterol HDL y la mayor frecuencia de hipertrigliceridemia son problemas específicos de los pacientes diabéticos detectados también en el estudio. A pesar de todo, el uso observado de estatinas es elevado, puesto que las estaba tomando casi la mitad de la muestra, pero los resultados de su uso no parecen corresponder a los objetivos deseados. En este sentido hay que señalar que las dosis de estatinas utilizadas eran bajas, aunque el uso de estos fármacos fuera más frecuente que en la población de bajo riesgo6. La comparación de los resultados de los enfermos que no recibían tratamiento con estatinas confirma la influencia de éstas en los resultados observados en la muestra global.
Como conclusiones debemos señalar una elevada frecuencia de trastornos del metabolismo hidrocarbonado en la población estudiada (pacientes con al menos un factor de riesgo cardiovascular conocido) destacando la elevada presencia de DM. Los pacientes con GBA mostraban una elevación de la PP similar a los pacientes con DM ya establecida, así como similares trastornos lipídicos. Este grupo de pacientes merece, por tanto, un especial cuidado desde el punto de vista de la prevención del daño orgánico de origen arteriosclerótico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Javier Alonso
Enrique Angulo
Antonio Artero
Álvaro Blanco
Macarena Candela
Manuel Carpi
José Luis Cidra
Manuel Espigares
José Espinosa
Enrique Fernández Cañada
Manuel Fernández Chavero
José María Fernández Toro
Antonio Floriano
Francisca Galindo
Rafael García Pérez
Montserrat Gil Pérez
Agapito Gómez Villa
Ángel Miguel González Vicente
Manuel Granado
Dimas Igual
José Luis Jiménez Pérez
Francisco Javier Laso
Bartolomé Leal
Tirso Leal Carbajo
Francisco Lillo
Antonio López Castro
Leoncio Lorenzo
Cándido Martín Gil
Tristán Martín
Luisa Martín de Prado
Carmen Matilla
Cándido Mena
María Jesús Muñoz
José Nieto
Luisa Ortiz Macías
Juan Enrique Peña
Francisco Pérez Gallego
Antonio Jesús Pimienta
Alonso del Pino
José Polo
Luis Prieto
Francisca Quirós
Evelio Robles
Fernando Rufo
Luis Manuel Salazar
Emilio Salguero
Miguel Ángel Sánchez Gutiérrez
Luis Tobajas
Carmen Vela
José María Villanueva Rebollo
Francisco Javier Zaballos