Determinar la prevalencia de consumo de psicofármacos en una población de obesos.
Material y métodosRecogimos datos procedentes de las historias clínicas de pacientes diagnosticados de obesidad y visitados por el Servicio de Endocrinología y Nutrición y por el Servicio de Psiquiatría del Hospital del Mar en el periodo comprendido entre junio del 2005 y mayo del 2006.
Las variables recopiladas fueron datos antropométricos, epidemiológicos y toxicológicos. También investigamos la frecuencia de patología concomitante.
ResultadosEl consumo de fármacos psicoactivos en los pacientes con obesidad fue del 37%, siendo los más utilizados los antidepresivos (27%), los ansiolíticos, los sedantes y los hipnóticos y los antiepilépticos. Además, el 15% de los pacientes estaba recibiendo tratamiento con 2 o más psicofármacos, siendo la combinación más frecuente la asociación de antidepresivos con antiepilépticos.
ConclusionesLa prevalencia de consumo de fármacos psicoactivos en nuestra muestra fue superior a los datos de prevalencia observados en la población general. En el caso de los antidepresivos, el consumo fue 3 veces superior respecto a la población general.
To establish the prevalence of psychoactive drug consumption in an obese population.
Material and methodsWe collected data from the clinical records of obese patients attending the Endocrinology and Nutrition Department and Psychiatry Department of Hospital del Mar between June 2005 and May 2006 (n=259). We recorded anthropometric, epidemiological and toxicological data. We also investigated the prevalence of concomitant diseases in this population.
ResultsPsychoactive drugs were consumed by 37% of obese patients, mainly antidepressants (27%), anxiolytics, sedatives and hypnotics, and anticonvulsants. Moreover, 15% of all patients received combination treatment with two or more psychoactive drugs, mostly the association of an antidepressant and an antiepileptic drug.
ConclusionThe prevalence of psychoactive drug consumption in our sample was higher than prevalence data observed in the general population, with antidepressant consumption being three-fold higher.
La prevalencia de obesidad en la población adulta española es aproximadamente del 13%, según los estudios desarrollados por el Departamento de Endocrinología del Hospital de Navarra (España)1. Los análisis de tendencia sugieren que esta frecuencia sigue aumentando en los países industrializados, llegando a suponer un verdadero problema de salud que alcanza las dimensiones de una epidemia2.
La obesidad se asocia al desarrollo de patologías concomitantes, tales como diabetes mellitus tipo 2 (DM-2), hipertensión arterial (HTA), dislipemia (DLP), síndrome de apnea obstructiva del sueño (SAOS), artrosis, coronariopatía, etc., predisponiendo a los pacientes obesos al desarrollo del síndrome metabólico, a una mayor morbilidad y mortalidad de tipo cardiovascular y a un aumento de la incidencia de diversos tipos de cáncer3–6. Por todo ello, la obesidad representa un problema grave de salud pública y parece que la mejor forma de tratarla es mediante estrategias de prevención7.
A través de nuestro estudio pretendimos seguir caracterizando a la población de obesos y, en concreto, nos hemos centrado en datos de consumo de psicofármacos. El objetivo de este estudio fue calcular la prevalencia de consumo de los diferentes fármacos psicoactivos en una muestra de pacientes de Barcelona diagnosticados de obesidad.
Como objetivo secundario, calculamos la frecuencia de patologías concomitantes: DM-2, HTA, DLP, SAOS, artrosis y síndrome metabólico.
Material y métodosSe han recogido datos de las historias clínicas de pacientes diagnosticados de sobrepeso u obesidad y que han recibido atención especializada en el Servicio de Endocrinología y Nutrición y el Servicio de Psiquiatría del Hospital del Mar, Barcelona durante el periodo de 1 año (desde junio del 2005 hasta mayo del 2006). Un total de 259 pacientes de más de 18 años de edad, hombres y mujeres, han sido seleccionados. Los datos evaluados han sido parámetros antropométricos, datos epidemiológicos y consumo de distintos tipos de psicofármacos. También se han recogido datos acerca de la presencia de enfermedades asociadas, tales como DM-2, HTA, DLP, SAOS, artrosis y síndrome metabólico. Estas patologías han sido analizadas y estratificadas de acuerdo con la clasificación de obesidad de la World Health Organization (WHO)8 después de calcular el índice de masa corporal (IMC) de los pacientes examinados (excluyendo los pacientes diagnosticados de sobrepeso).
Los datos antropométricos recogidos han sido peso, altura, IMC, grado de obesidad, perímetro abdominal y perímetro de la cadera. El peso se ha expresado en kilogramos (kg) y la altura en metros (m). El IMC ha sido calculado como el peso dividido por el cuadrado de la altura (kg/m2). El grado de obesidad se ha establecido sobre la base de la siguiente clasificación: sobrepeso, si el IMC estaba entre 25–29,9kg/m2; obesidad grado 1, si 30≥IMC≤34,9kg/m2; obesidad grado 2, si 35≥IMC≤40kg/m2, y obesidad mórbida, si IMC>40kg/m2. El perímetro abdominal y de la cadera se expresó en metros (m).
Como parámetros epidemiológicos se han recogido 2 datos: edad (años) y sexo (hombre o mujer).
Por último, se han clasificado los diferentes tipos de fármacos psicoactivos en función de la clasificación Anatomical Therapeutic and Chemical Classifying System (ATC): N05A1 o psicolépticos (antipsicóticos), N05B o ansiolíticos, sedantes e hipnóticos, N06A o psicoanalépticos (antidepresivos), etc.
Se han expresado las variables cualitativas como una proporción y las cuantitativas usando la media y la desviación estándar. También se han utilizado tablas cruzadas (crosstabs) para la comparación de las variables cualitativas. El análisis estadístico se ha realizado con el programa SPSS 12.0.
ResultadosEl 70% de los pacientes han sido mujeres y la media de edad±desviación estándar de 48±13 años. El peso medio ha sido de 108±22kg y la altura media de 1,61±0,14m. El IMC medio ha sido de 43±8kg/m2. El perímetro pélvico medio ha sido de 1,37±0,15m (rango: 1,11–1,88), solo disponible en 59 pacientes. El perímetro abdominal ha sido de 1,27±0,12m (rango: 1,05–1,60), solo disponible en 80 pacientes. En términos de grado de obesidad, el 66% de los pacientes ha presentado obesidad mórbida, el 15% obesidad grado 2, el 14% obesidad grado 1 y el 4% sobrepeso.
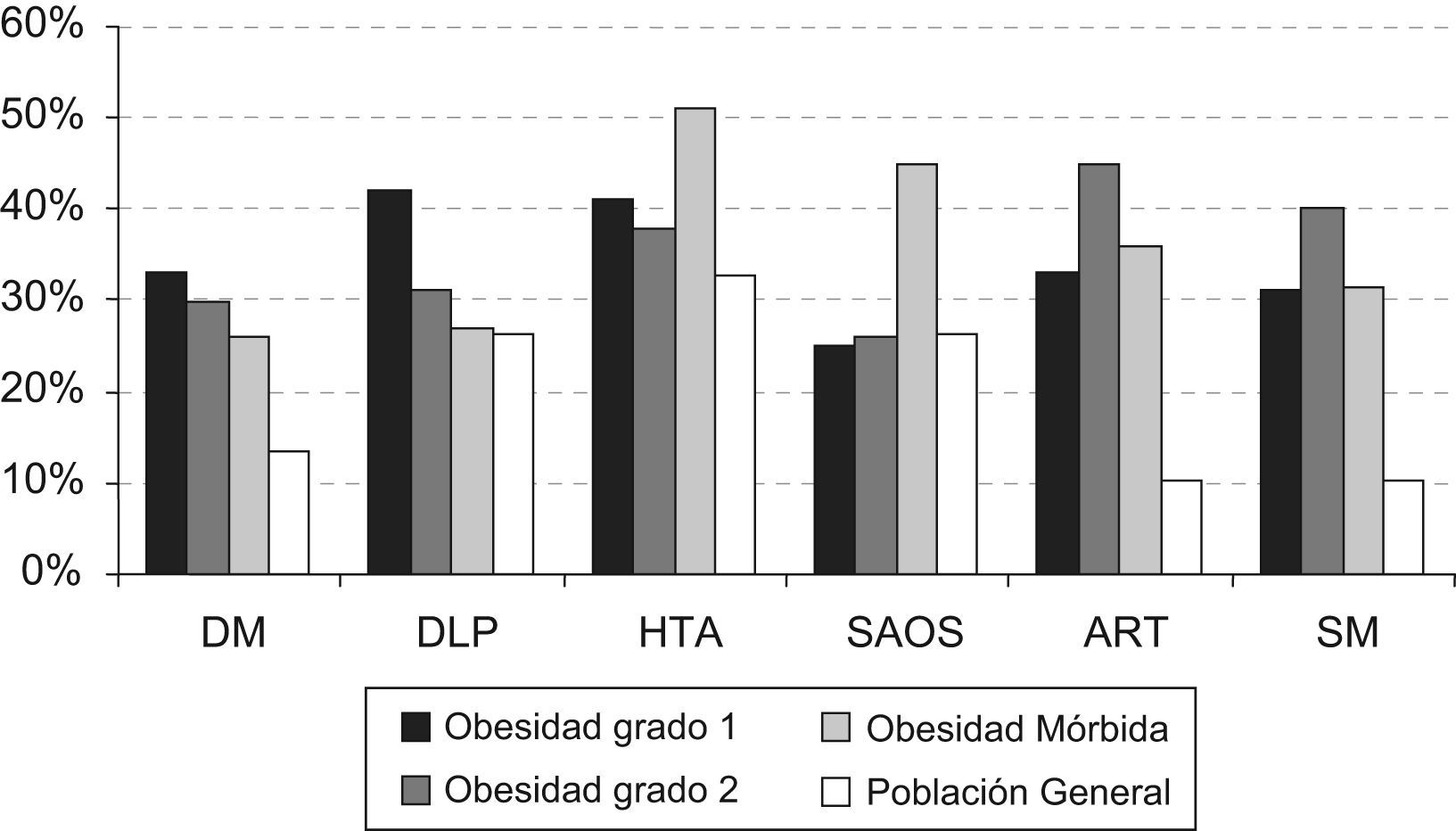
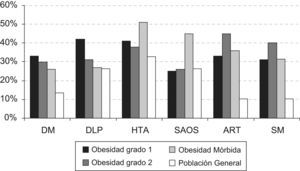
Con respecto a la comorbilidad, la HTA ha sido la patología más frecuente. La figura 1 muestra los datos correspondientes a la prevalencia de las diferentes enfermedades concomitantes (DM-2, HTA, DLP, SAOS, artropatía) así como la frecuencia del síndrome metabólico en la población obesa comparada con datos disponibles de la población general española9–14.
La prevalencia de consumo de fármacos psicoactivos en la población obesa ha sido del 37%, siendo el grupo N06A (antidepresivos) el principal grupo de fármacos utilizado (27%), la mayoría de los fármacos de este grupo han sido inhibidores selectivos de la recaptación de la serotonina, seguido por los fármacos del grupo N05B o ansiolíticos, sedantes e hipnóticos y por los fármacos del grupo N03 o antiepilépticos.
Agrupando los resultados por sexo, el 24,3% de los hombres con obesidad tomaba psicofármacos, siendo la asociación de un fármaco antidepresivo y un antiepiléptico la más frecuente (el 10% de los hombres), seguido por el tratamiento con ansiolíticos (el 4,3% de los hombres); el 41,3% de las mujeres tomaba psicofármacos, siendo la monoterapia con antidepresivos la más frecuente (el 14,8% de las mujeres), seguido por el tratamiento con ansiolíticos (el 4,8% de las mujeres). Por último, el 15% de los pacientes obesos, hombres y mujeres, estaba tomando 2 o más psicofármacos, la combinación más frecuente ha sido la asociación de antidepresivos con antiepilépticos.
DiscusiónEl interés de este estudio es caracterizar algunos aspectos sobre el patrón de consumo de psicofármacos en la población de obesos. La población a estudio ha sido predominantemente adultos de mediana edad y mayoritariamente mujeres. La prevalencia de consumo de psicofármacos en nuestra población ha sido del 37%, frecuencia superior a la descrita en otras poblaciones, como los de atención primaria publicada en los estudios de Villena et al (2004), Fluviá et al (1994) y Mateo et al, que oscilan entre el 20 y el 26%15–17. La mayor parte de los pacientes ha recibido tratamiento en monoterapia, aunque hasta un 15% del total (hombres y mujeres) ha consumido al menos 2 psicofármacos a la vez, siendo más frecuente la asociación entre antidepresivos y antiepilépticos.
A diferencia de otras poblaciones en las que predomina el consumo de ansiolíticos e hipnosedantes15,18, los fármacos más utilizados por los pacientes con obesidad de este estudio han sido los antidepresivos. En un trabajo previo han observado que uno de cada 4 pacientes obesos consume antidepresivos, mientras que solo un 8,4% de la población general los utiliza19. La mayor parte de los antidepresivos utilizados pertenecen al grupo de los denominados inhibidores selectivos de la recaptación de la serotonina, probablemente debido a su buen perfil de seguridad sin que esto suponga grandes cambios a nivel de la eficacia20; además, algunos de ellos están indicados en el tratamiento de algunos trastornos alimentarios (fluoxetina para el tratamiento de los trastornos por atracones, bulimia nerviosa, etc.).
El uso de combinaciones de 2 o más psicofármacos ha sido inferior al de otras poblaciones, como las de atención primaria descritas por Urgell et al18; además, sorprende que la combinación más frecuente ha sido la constituida por 1 antidepresivo y 1 antiepiléptico en lugar de la asociación de antidepresivo más ansiolítico o hipnosedante.
Es importante enfatizar el papel de los antiepilépticos en los pacientes con obesidad, entre ellos cabe mencionar el topiramato, que es 1 antiepiléptico con propiedades anticraving, es decir, que reduce el deseo de consumo de comida en algunos obesos. En España este principio activo está solo indicado para el tratamiento de la epilepsia y la migraña; sin embargo, numerosos estudios sugieren que podría jugar un importante papel en el tratamiento del trastorno alimentario compulsivo21–24. Otros antiepilépticos se utilizan en asociación con antidepresivos como potenciadores del ánimo, por ejemplo, el ácido valproico, la lamotrigina, etc.
Por último, los antipsicóticos han sido los psicofármacos menos consumidos en nuestra población. Estos fármacos están indicados para el tratamiento de la esquizofrenia y los trastornos psicóticos, y algunos de ellos se emplean en el tratamiento de la fase maníaca del trastorno bipolar (olanzapina, quetiapina, etc.). Es interesante destacar que algunos de los fármacos de este grupo, principalmente la olanzapina, pero también la risperidona y la quetiapina, presentan como efecto secundario la alteración del metabolismo de los hidratos de carbono, que puede ocasionar DM-2, DLP y cuadros de obesidad25. Los antipsicóticos de segunda generación o antipsicóticos atípicos han contribuido a mejorar el perfil de seguridad de los psicolépticos, ya que presentan un menor número de efectos secundarios de tipo extrapiramidal: rigidez, ataxia de la marcha, temblor, discinesias, etc., lo que ha supuesto un aumento de su utilización; sin embargo, su uso se asocia a un aumento de problemas de tipo metabólico25,26 que no deben ser obviados.
Por tanto, existe un gran uso de psicofármacos en pacientes obesos, siendo los motivos de su utilización diferentes: presencia de síntomas depresivos, ansiedad o descontrol de impulsos, trastornos por atracón, etc.; en otras ocasiones se usan los psicofármacos para el tratamiento de la obesidad (por ejemplo, fluoxetina). Por último, existe un grupo de pacientes previamente con peso normal y que desarrollan cuadros de obesidad en el contexto del consumo de psicofármacos (olanzapina, quetiapina, risperidona). Estos motivos apuntan hacia un patrón de consumo diferente al de la población general.
Como objetivo secundario, calculamos la frecuencia de las patologías concomitantes, DM-2, HTA, DLP, SAOS, artrosis y síndrome metabólico, siendo su frecuencia en la población de obesos superior respecto a los datos de la población general9–14. Nuestros datos indican que la frecuencia de estas patologías en la población obesa puede duplicar los datos prevalentes en la población general, y en el caso de la artropatía y el síndrome metabólico esta frecuencia puede triplicarse13,14. Los mecanismos por los cuales la obesidad se asocia a estas patologías están descritos y simplemente queremos destacar que se observa una elevada prevalencia de estas enfermedades, especialmente en pacientes con obesidad mórbida, pero que deben ser investigadas también en pacientes con grados más leves de obesidad. La frecuencia del SAOS en los grupos de obesidad 1 y 2 ha sido comparable con la de la población general12, estos hallazgos probablemente correspondan a un infradiagnóstico de esta patología en los grados de obesidad 1 y 2, ya que en estos pacientes no se solicitan de modo rutinario pruebas diagnósticas de SAOS. Es importante destacar que la mayor parte de la muestra de estudio ha correspondido a pacientes con obesidad mórbida (66%); en estos pacientes se realiza la polisomnografía como una prueba diagnóstica sistemática como paso previo a la cirugía bariátrica. Este infradiagnóstico de SAOS ha sido descrito en otros estudios previos27.
En conclusión, hemos observado un gran uso de psicofármacos en pacientes obesos, siendo los motivos de su utilización diferentes a los de la población general. La prevalencia de consumo de psicofármacos en la población obesa ha sido superior al consumo de la población general. En el caso de los antidepresivos la prevalencia ha sido hasta 3 veces superior.
La frecuencia de enfermedades asociadas a la obesidad, incluido el síndrome metabólico, ha sido superior a los datos obtenidos en la población general. Es por ello que es importante investigar la presencia de estas enfermedades en los pacientes con obesidad y destacar la importancia de las campañas de prevención.
Es importante realizar en la población obesa una detección de patologías ya desde los estadios iniciales de la enfermedad dada la elevada prevalencia de enfermedades asociadas a la obesidad, incluida la necesidad de consumo de psicofármacos, ya que agravan el pronóstico del paciente obeso y son responsables de un gran número de muertes28.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Estamos en deuda con Jimena Fiz, Sergio Abanades, Ricardo Pardo y Nuria Cruz por su contribución en nuestro estudio.