La diabetes tipo 2 y el trastorno depresivo son 2 enfermedades crónicas con una alta prevalencia en los países desarrollados, y con un impacto negativo sobre la calidad y la esperanza de vida. En los últimos años se ha demostrado que ambas entidades se hallan fuertemente asociadas, existiendo un mayor riesgo de desarrollar un trastorno depresivo entre la población diabética, así como de presentar alteraciones en la homeostasis de la glucosa si existe un síndrome depresivo. La coexistencia de una depresión en los pacientes diabéticos condiciona una mayor dificultad en el manejo de la enfermedad y en el control metabólico, un riesgo incrementado de desarrollar complicaciones crónicas, una disminución de la calidad de vida y un aumento del gasto sanitario. Ello ha suscitado el interés de las sociedades científicas, que ya aconsejan evaluar periódicamente el estado de ánimo. Sin embargo, la escasa experiencia a nivel clínico y los resultados contradictorios a nivel científico hacen que la elaboración de conclusiones resulte prematura.
Type 2 diabetes and depressive disorder are 2 chronic diseases highly prevalent in developed countries and with a negative impact on quality of life and life expectancy. In recent years, both conditions have been shown to be strongly associated. Thus, diabetics have an increased risk of suffering depressive disorder, as well as impaired glucose homeostasis, if they experience depression. In diabetic patients, concurrent depression is associated to greater difficulties in disease management and metabolic control, increased risk of developing chronic complications, decreased quality of life, and higher healthcare expenses. As a result, the interest of diabetic scientific societies in this association has increased, and they recommend regular mood assessment in diabetic patients. However, the limited clinical experience available and the conflicting results reported to date make it difficult to draw conclusions.
La diabetes mellitus tipo 2 (DM2) y el trastorno depresivo (TD) son 2 enfermedades crónicas que tienen un impacto negativo sobre la calidad y la esperanza de vida1.
Datos de la Federación Internacional de Diabetes indican que en la actualidad existen unos 366 millones de individuos en edad adulta con DM2; es decir, aproximadamente un 8,3% de la población mundial2. Asimismo, se estima que, debido a sus complicaciones, se pierden 23 millones de años de vida ajustados por calidad3.
Por otro lado, alrededor de 340 millones de personas en todo el mundo padecen un TD. Concretamente, en Europa, su prevalencia se estima en un 7% de la población4. Este hecho resulta muy relevante sabiendo que el TD es responsable de la mayor proporción de consecuencias adversas no mortales relacionadas con la salud y supone alrededor de un 12% de años totales vividos con discapacidad. Además, se asocia a absentismo laboral y disminución de la productividad, así como también a un importante incremento del consumo de los recursos sanitarios5. De hecho, el TD es, en mujeres, la segunda causa de años de vida perdidos ajustados por discapacidad, y la décima en varones6.
Relación entre diabetes y trastorno depresivoYa hace más de 300 años, el médico británico Thomas Willis sugirió una probable relación entre la DM2 y el TD, al afirmar que la DM era consecuencia de un «período de tristeza»7.
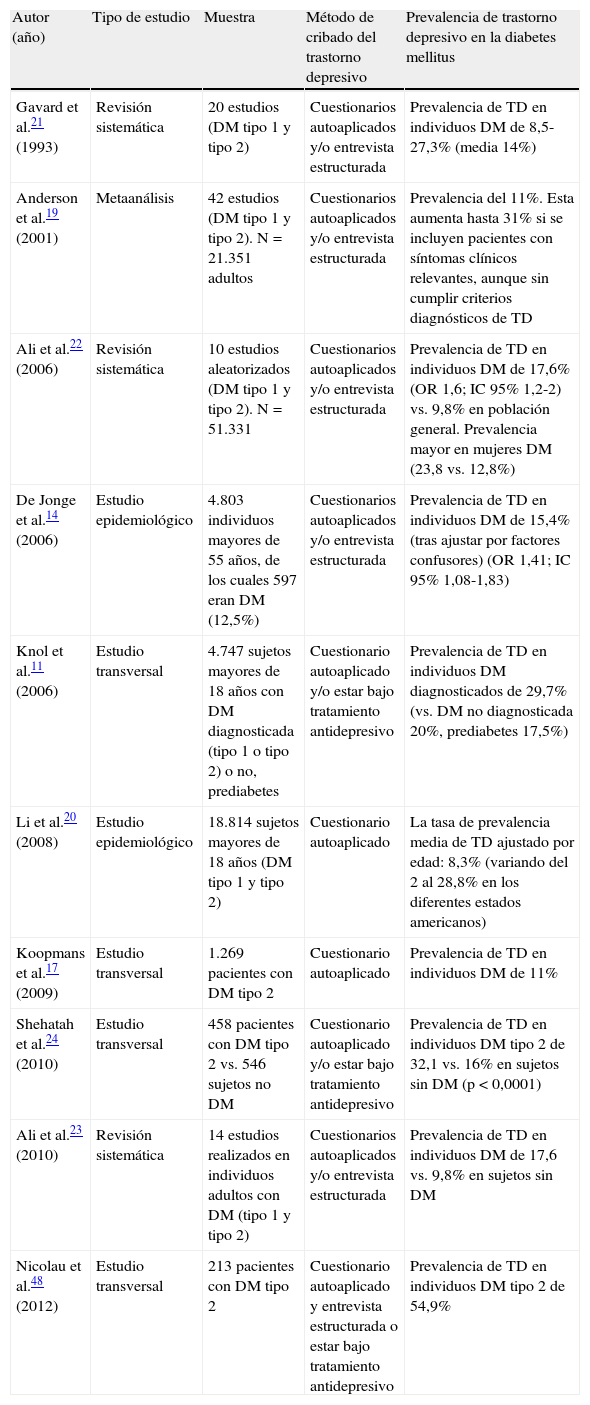
Desde entonces, numerosos estudios coinciden en que existe una asociación entre la DM2 y el TD8–24. En esta línea, un metaanálisis de Anderson et al. estima que la prevalencia de TD, diagnosticado mediante entrevista estructurada, en pacientes con DM2 es del 11%. Esta aumenta hasta el 31% si se incluye a individuos con síntomas depresivos clínicamente relevantes, aunque no cumplan criterios diagnósticos de TD19. Lógicamente, la prevalencia de TD puede variar en función del nivel de desarrollo socioeconómico del país, del subgrupo étnico, de los criterios diagnósticos y de las características clínicas de la población diabética9,14,17,19–24. Por otro lado, la mayoría de estos trabajos tienen un diseño transversal que impide establecer una relación temporal o causal. Sin embargo, diversos estudios prospectivos indican que existe un aumento del riesgo de padecer un TD entre los individuos con DM2, así como de desarrollar una DM2 en pacientes deprimidos10,13,16,17. Igualmente, algunos metaanálisis detectan una relación bidireccional entre ambas entidades9,11,12. Recientemente, Renn et al.10, en una revisión sistemática, han observado que el riesgo relativo (RR) de DM2 en individuos con un TD es de 1,60 (intervalo de confianza [IC] 95% 1,37-1,88). De la misma manera, aunque de menor magnitud, detectan un aumento del RR de TD en pacientes diabéticos (1,15 [IC 95% 1,02-1,30]). Los diferentes estudios de prevalencia de TD en la diabetes se hallan resumidos en la tabla 1.
Prevalencia de trastorno depresivo en la población diabética en diferentes estudios realizados
| Autor (año) | Tipo de estudio | Muestra | Método de cribado del trastorno depresivo | Prevalencia de trastorno depresivo en la diabetes mellitus |
| Gavard et al.21 (1993) | Revisión sistemática | 20 estudios (DM tipo 1 y tipo 2) | Cuestionarios autoaplicados y/o entrevista estructurada | Prevalencia de TD en individuos DM de 8,5-27,3% (media 14%) |
| Anderson et al.19 (2001) | Metaanálisis | 42 estudios (DM tipo 1 y tipo 2). N=21.351 adultos | Cuestionarios autoaplicados y/o entrevista estructurada | Prevalencia del 11%. Esta aumenta hasta 31% si se incluyen pacientes con síntomas clínicos relevantes, aunque sin cumplir criterios diagnósticos de TD |
| Ali et al.22 (2006) | Revisión sistemática | 10 estudios aleatorizados (DM tipo 1 y tipo 2). N=51.331 | Cuestionarios autoaplicados y/o entrevista estructurada | Prevalencia de TD en individuos DM de 17,6% (OR 1,6; IC 95% 1,2-2) vs. 9,8% en población general. Prevalencia mayor en mujeres DM (23,8 vs. 12,8%) |
| De Jonge et al.14 (2006) | Estudio epidemiológico | 4.803 individuos mayores de 55 años, de los cuales 597 eran DM (12,5%) | Cuestionarios autoaplicados y/o entrevista estructurada | Prevalencia de TD en individuos DM de 15,4% (tras ajustar por factores confusores) (OR 1,41; IC 95% 1,08-1,83) |
| Knol et al.11 (2006) | Estudio transversal | 4.747 sujetos mayores de 18 años con DM diagnosticada (tipo 1 o tipo 2) o no, prediabetes | Cuestionario autoaplicado y/o estar bajo tratamiento antidepresivo | Prevalencia de TD en individuos DM diagnosticados de 29,7% (vs. DM no diagnosticada 20%, prediabetes 17,5%) |
| Li et al.20 (2008) | Estudio epidemiológico | 18.814 sujetos mayores de 18 años (DM tipo 1 y tipo 2) | Cuestionario autoaplicado | La tasa de prevalencia media de TD ajustado por edad: 8,3% (variando del 2 al 28,8% en los diferentes estados americanos) |
| Koopmans et al.17 (2009) | Estudio transversal | 1.269 pacientes con DM tipo 2 | Cuestionario autoaplicado | Prevalencia de TD en individuos DM de 11% |
| Shehatah et al.24 (2010) | Estudio transversal | 458 pacientes con DM tipo 2 vs. 546 sujetos no DM | Cuestionario autoaplicado y/o estar bajo tratamiento antidepresivo | Prevalencia de TD en individuos DM tipo 2 de 32,1 vs. 16% en sujetos sin DM (p<0,0001) |
| Ali et al.23 (2010) | Revisión sistemática | 14 estudios realizados en individuos adultos con DM (tipo 1 y tipo 2) | Cuestionarios autoaplicados y/o entrevista estructurada | Prevalencia de TD en individuos DM de 17,6 vs. 9,8% en sujetos sin DM |
| Nicolau et al.48 (2012) | Estudio transversal | 213 pacientes con DM tipo 2 | Cuestionario autoaplicado y entrevista estructurada o estar bajo tratamiento antidepresivo | Prevalencia de TD en individuos DM tipo 2 de 54,9% |
DM: diabetes mellitus; IC: intervalo de confianza; OR: odds ratio; TD: trastorno depresivo.
Una de las causas que podrían explicar el riesgo incrementado de TD entre los pacientes diabéticos sería el impacto psicosocial que conlleva el ser diagnosticado de una enfermedad crónica11. La demanda de autocuidado para mantener un buen control metabólico, el temor a presentar complicaciones crónicas a medio-largo plazo, etc., pueden desembocar en un estado ansioso-depresivo, especialmente en aquellos sujetos con escaso apoyo social y con un nivel cultural bajo12. Sin embargo, la observación de una mayor prevalencia de síntomas depresivos respecto a la población general, incluso en pacientes diabéticos no diagnosticados, hace que la teoría psicosocial no sea suficiente para explicar per se el aumento del riesgo de TD en la DM218. Por otro lado, diversos cambios bioquímicos secundarios a la DM2 serían la base de una hipótesis biológica que permitiría explicar el mayor riesgo de TD entre la población diabética8,11. El incremento de moléculas proinflamatorias circulantes, la hiperglucemia y, probablemente, el hiperinsulinismo contribuirían a un estado de inflamación crónica de bajo grado. El paso de estas citocinas proinflamatorias al sistema nervioso central a través de la barrera hematoencefálica facilitaría el desarrollo de un TD mediante la activación de diferentes vías, como la síntesis de citocinas por parte de las células de la microglía, la activación de células similares a macrófagos en las áreas periventriculares, alteraciones en la concentración de neurotransmisores, disminución de la neuroplasticidad y la hiperactivación del eje adrenal8. De hecho, en los pacientes con DM2 se ha demostrado una disminución del volumen en áreas del cerebro implicadas en la etiopatogenia del TD, como el hipocampo y la amígdala25. Por último, a día de hoy se desconoce si la relación entre DM2 y TD podría explicarse a través de un mecanismo genético. Se sabe que el TD tiene una herencia poligénica con una heredabilidad, basada en estudios en gemelos, de hasta el 40-50%. Se han sugerido múltiples anomalías genéticas, como polimorfismos en la región promotora del transportador de serotonina, genes relacionados con los procesos neurotróficos, polimorfismos en el gen que codifica el factor neurotrófico cerebral, etc., ninguna de ellas confirmada ni relacionada con los defectos genéticos de la DM226.
Trastorno depresivo como factor predisponente de diabetes mellitus tipo 2Se ha sugerido que el mayor riesgo de desarrollar una DM2 entre los sujetos con un TD puede atribuirse al estilo de vida adoptado por la mayoría de ellos. El TD se asocia de forma significativa a un mayor índice de masa corporal, peores hábitos dietéticos, y a un mayor sedentarismo10. Golden et al. estudiaron la posible asociación entre el TD y la mayor incidencia de DM2, así como la influencia que ejercía el estilo de vida. Las tasas de DM2 de novo fueron significativamente superiores en el grupo con un TD. Sin embargo, estas diferencias desaparecían tras ajustar por hábitos de vida (tabaquismo, ingesta enólica, consumo medio diario de kilocalorías y actividad física)27. Por otro lado, se sabe que el propio tratamiento farmacológico del TD puede tener efectos nocivos sobre el control glucémico, si bien por sí solo no explica totalmente el riesgo aumentado de DM2, ya que este también está incrementado en individuos con un TD no diagnosticado o sin tratamiento farmacológico8,28. En otra línea, la hipótesis biológica también intenta explicar la mayor incidencia de DM2 en los sujetos con un TD. La síntesis incrementada de citocinas proinflamatorias (interleucina-1β, factor de necrosis tumoral-α, interleucina-6) en el sistema nervioso central comportaría una inflamación a nivel sistémico por el paso de estas a través de la barrera hematoencefálica. Ello conduciría a una situación de insulinorresistencia y de disfunción celular β y, finalmente a una DM28. Además, en el TD existe una hiperactivación del eje corticotropo que conlleva, por un lado, un estado proinflamatorio al deprimir el sistema inmune, y por otro, induce una situación de insulinorresistencia por el efecto contrarregulador del cortisol29. Con todo ello, sería tentador sugerir que los pacientes diabéticos con un TD concomitante tienen unos niveles superiores de citocinas proinflamatorias que aquellos sin un TD asociado y, por ende, presentan un riesgo incrementado de desarrollar complicaciones crónicas, si bien esta hipótesis aún no se ha podido demostrar27.
Impacto del trastorno depresivo en el grado de control metabólicoEn un estudio prospectivo a 4 años, Richardson et al. observaron que los niveles de hemoglobina glucosilada (HbA1c) eran persistentemente superiores en el grupo de DM2 con un TD asociado en comparación con aquellos individuos sin TD30. Actualmente, existe evidencia suficiente para afirmar que el TD dificulta los cuidados necesarios para mantener un adecuado control y la adherencia al tratamiento farmacológico, y se asocia a hábitos de vida menos saludables (sedentarismo y dietas con un alto contenido calórico)31–33. Ello se atribuye, en parte, a que una actitud positiva del individuo con DM2 es crucial para el manejo de la enfermedad, y el TD se asocia a una percepción negativa de la capacidad de automanejo34.
Efecto del trastorno depresivo sobre las complicaciones crónicas de la diabetesSi se ha demostrado que el TD dificulta el control metabólico, es lógico pensar que los pacientes diabéticos con un TD concomitante presentarán más complicaciones crónicas. De Groot et al. publicaron un metaanálisis en el que se incluyeron 27 estudios realizados en DM1 y DM2. Existían más complicaciones crónicas entre los pacientes diabéticos diagnosticados de un TD, incluyendo retinopatía diabética, nefropatía diabética, polineuropatía diabética y disfunción eréctil35. En relación con las complicaciones macrovasculares, se ha observado un incremento de la prevalencia de enfermedad cardiovascular entre aquellas mujeres diabéticas posmenopáusicas con un TD concomitante36.
En cuanto a si la mortalidad es superior en individuos con DM2 y TD, los estudios epidemiológicos publicados hasta el momento coinciden en que el riesgo de muerte por cualquier causa es superior en estos sujetos en los que coexisten las 2 enfermedades crónicas, en comparación con aquellos individuos sanos y también con aquellos que presentan solo una de las 2 enfermedades, incrementándose dicho riesgo en más del 50%37. Egede et al., en una cohorte de 10.025 sujetos del National Health and Nutrition Examination Survey I, que fueron seguidos durante 8 años, evidenciaron que el RR de muerte por cualquier causa en este colectivo era de 2,50 (IC 95% 2,04-3,08)38. Igualmente, el riesgo de muerte por cualquier causa y de muerte de origen cardiovascular aumentó de forma significativa en 78.282 mujeres pertenecientes a la cohorte del Nurses Health Study (2,07 [IC 1,79-2,40] y 2,72 [IC 2,09-3,54], respectivamente)39.
Efecto del trastorno depresivo en la calidad de vida y el entorno laboralLa DM2 y el TD son 2 enfermedades crónicas que ya, por separado, se asocian a una pérdida de capacidad funcional. De hecho, la razón de riesgos (odds ratio) de discapacidad funcional es hasta 7 veces superior entre los sujetos con DM2 y deprimidos en comparación con aquellos sin ninguna de estas 2 entidades, así como, aunque sin ser significativo, cuando solo presentan una de las 2 enfermedades40. Ello repercute en el ámbito laboral, llegándose a perder, por término medio, más de 7 días de trabajo anuales41. Asimismo, esta pérdida de funcionalidad también influye negativamente en la calidad de vida42. Todo ello evidencia que la coexistencia de DM2 y TD en un mismo individuo tiene un efecto sinérgico negativo en la capacidad funcional y la calidad de vida.
Consumo de recursos sanitariosEstá demostrado que en los sujetos en los que coexiste la DM2 con un TD se observa una mayor frecuencia de visitas ambulatorias, tanto en atención primaria como en especializada43. Por otro lado, si la coexistencia de un TD en los pacientes diabéticos condiciona un incremento de las complicaciones crónicas, se podría suponer que en estos sujetos el gasto sanitario también se verá afectado a causa de su diagnóstico y tratamiento. Sin embargo, a día de hoy, aún no existen estudios de costes que confirmen dicha suposición.
Influencia del tratamientoNo existe duda alguna de que el TD tiene efectos deletéreos en los pacientes con DM2, tanto a nivel metabólico como psicológico, y su tratamiento va dirigido a mejorar ambos aspectos. Las intervenciones para mejorar los síntomas depresivos se pueden clasificar en 3 tipos: psicosociales, farmacológicas y mixtas44.
El régimen psicosocial más utilizado entre los sujetos con DM2 es la terapia cognitivo-conductual (TCC). Los estudios publicados hasta el momento muestran que la TCC resulta efectiva para tratar los síntomas depresivos en los sujetos diabéticos. Sin embargo, los resultados son controvertidos en cuanto a si este tipo de intervención contribuye a mejorar el autocuidado y el control glucémico44,45. Asimismo, la heterogeneidad de las muestras, las diferentes definiciones de TD, la ausencia de estratificación de los individuos en función del grado de control metabólico, etc., hacen que la elaboración de conclusiones resulte difícil. En este sentido, el único estudio aleatorizado hasta ahora publicado es de Lustman et al., quienes observaron que a los 6 meses de tratamiento, y pese a no haber hallado diferencias inmediatamente después de la intervención, los pacientes con una DM2 aleatorizados a TCC tenían concentraciones de HbA1c inferiores a las de aquellos que solo habían recibido educación diabetológica (9,5 vs. 10,9%; p=0,03). Curiosamente, en los pacientes con DM2 bajo TCC existía una menor frecuencia de autoanálisis46.
En cuanto al tratamiento farmacológico, los inhibidores selectivos de la recaptación de serotonina son el grupo de antidepresivos más frecuentemente prescritos por su eficacia y perfil de seguridad. Además, dado que se ha demostrado que pueden reducir los niveles de glucosa y favorecer la pérdida ponderal, son los fármacos de elección para el tratamiento del TD entre la población con DM2. Por el contrario, el uso de antidepresivos tricíclicos e inhibidores de la monoaminooxidasa en los sujetos diabéticos es menos popular. Este hecho se debe a que su uso se ha asociado a hiperglucemia y a aumento de peso, respectivamente45. Otros antidepresivos, como el bupropión, han demostrado reducciones significativas tanto de los síntomas depresivos como del índice de masa corporal y de la HbA1c. Sin embargo, la mejoría en las concentraciones de HbA1c solo se mantenía si persistía un adecuado control de la depresión47. En la mayoría de los estudios hasta el momento publicados, la mejoría y/o remisión del TD en los pacientes con DM2 bajo tratamiento farmacológico resulta evidente, pero parece que dichos fármacos son poco eficaces a la hora de optimizar el control metabólico. En esta línea, nuestro grupo ha observado que el tratamiento con citalopram (un inhibidor selectivo de la recaptación de serotonina) durante 6 meses en una muestra de individuos con una DM2 con criterios de TD mejora la calidad de vida y la sintomatología depresiva, pero no el grado de control metabólico48.
Se obtienen resultados similares al combinar la TCC y la terapia farmacológica para el tratamiento del TD, es decir, se consigue un control de la sintomatología depresiva, aunque sin evidenciarse resultados positivos a nivel glucémico44,45.
Cabe destacar que los estudios publicados hasta ahora tienen importantes limitaciones, como es un tamaño muestral pequeño y una corta duración (que podría dificultar la evidencia de mejoría a nivel metabólico), así como la heterogeneidad de las muestras interestudios e intraestudios en cuanto al tipo de diabetes y al tratamiento antidepresivo evaluado. Por otra parte, en general, los cambios en la sintomatología depresiva se han evaluado en base a la significación estadística y no a la repercusión clínica real. En otras palabras, al evidenciarse mejorías en la puntuación de los tests de depresión se desconoce el grado de impacto en el marco personal y si ello repercute positivamente en los hábitos de vida, el manejo de la DM2 o incluso en un cambio en la gravedad clínica del TD.
En referencia a la otra cara de la moneda, es decir, si la mejora del control metabólico reduce la sintomatología depresiva, podemos afirmar que, hoy por hoy, la respuesta a esta cuestión se desconoce. Tampoco se sabe si es posible obtener efectos diferentes sobre la sintomatología depresiva en función del fármaco hipoglucemiante utilizado para mejorar el control. En este sentido, cabe recordar que, a diferencia de otros hipoglucemiantes, se sabe que algunos de los nuevos agonistas del receptor del péptido análogo a glucagón tipo 1 atraviesan la barrera hematoencefálica y tienen actividad sobre la fisiología cerebral49.
Líneas de futuroDesde el punto de vista de la clínica, las diferentes sociedades de expertos en diabetes están tomando conciencia del binomio DM2-TD. De hecho, en sus recomendaciones sobre el manejo de la diabetes aconsejan una evaluación inicial del estado de ánimo, determinar el grado de estrés condicionado por la diabetes, conocer el entorno social del individuo, y descartar la aparición de un TD en caso de un empeoramiento del control glucémico difícilmente explicable por otros motivos50. A pesar de ello, el nivel de conocimientos acerca del diagnóstico y tratamiento del TD en la diabetes por parte de los profesionales es aún subóptimo. Ello hace que en la mayoría de las ocasiones el tratamiento sea incorrecto o, en el peor de los casos, inexistente. En este sentido, nosotros hemos podido comprobar cómo en una serie de pacientes con DM2, un porcentaje importante de ellos está sin diagnosticar y, lo que es más importante, una proporción elevada de pacientes, incluso diagnosticados, no recibía tratamiento adecuado51. En esta línea, cabría reforzar esta área de conocimiento en los programas de formación sobre diabetes y fomentar el manejo adecuado de los pacientes. No debemos olvidar que, aunque no se haya podido demostrar que el tratamiento de la depresión mejora el control metabólico, sí consigue mejoras significativas en el estado de ánimo y en las escalas de calidad de vida.
En referencia a la investigación, hacen falta más estudios que identifiquen los mediadores del TD en la diabetes y viceversa, especialmente aquellos mediadores modificables o tratables. Para ello, es necesario fomentar la realización de estudios longitudinales, generalizables y con criterios diagnósticos homogéneos. Así, existen pocos datos sobre la fiabilidad y validez de las diferentes herramientas diagnósticas de depresión en la DM2. También, es escasa la información sobre la aplicabilidad de estos instrumentos frente a diferentes situaciones socioculturales52. Por otro lado, es muy importante identificar, definir y homogeneizar el diagnóstico de las comorbilidades y factores sociodemográficos asociados que puedan influir en los resultados53. Ambos aspectos permitirán identificar mejor a los diferentes grupos de riesgo y contribuirán al diseño de mejores estrategias terapéuticas. En cuanto a estas últimas, hay que recordar que existen lagunas derivadas del uso de diferentes antidepresivos que impiden comparar resultados. Hacen falta estudios de mayor tamaño y a más largo plazo que cuantifiquen no solo el impacto que tienen los diferentes tratamientos antidepresivos en las escalas de depresión, sino también en el marco personal, en la calidad de vida y en el manejo de la diabetes. En este sentido, son escasos los datos sobre farmacoeconomía. Por último, queremos resaltar que el impacto de la mejoría del control metabólico y de los diferentes hipoglucemiantes sobre el TD se desconoce.
En conclusión, podemos afirmar que la DM2 y el TD son 2 entidades íntimamente relacionadas. Ambas coinciden con mucha frecuencia y no es raro que, en los pacientes diabéticos, el TD esté infradiagnosticado e infratratado. Por otro lado, la coexistencia de ambas enfermedades se asocia a un peor grado de control metabólico y a una mayor dificultad de manejo. De la misma manera, supone un mayor riesgo de complicaciones crónicas y un aumento considerable de la morbimortalidad. Por ello, podríamos afirmar que estamos frente a un mal binomio al que vale la pena dedicar esfuerzos, tanto en el ámbito de la investigación como de la práctica clínica. En la investigación, destacaríamos la necesidad de realizar estudios prospectivos con criterios homogéneos que permitan avanzar en diferentes estrategias terapéuticas. En la práctica clínica, parece básico profundizar en la formación y la concienciación de los diferentes profesionales implicados.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.