Las alteraciones psiquiátricas presentes tanto en pacientes con insuficiencia suprarrenal crónica no tratada como las derivadas de la administración de glucocorticoides a dosis altas y las presentadas en pacientes con síndrome de Cushing, son frecuentes y bien conocidas. Sin embargo, la presentación de alteraciones psiquiátricas al iniciar tratamiento sustitutivo glucocorticoideo tras el diagnóstico de insuficiencia suprarrenal son menos conocidas.
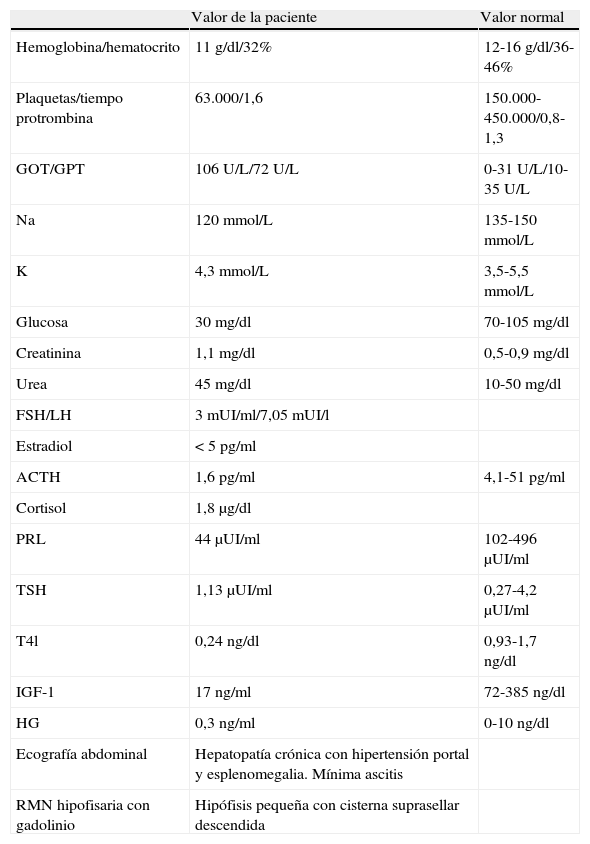
Presentamos el caso de una paciente de 53 años, con antecedentes personales de un parto complicado en el año 1981 (28 años antes) en el que precisó varias trasfusiones de concentrados de hematíes por hemorragia grave e hipotensión. Tras el parto la paciente presentó ausencia de lactancia, menopausia precoz (amenorrea desde el parto) e infección por virus de la hepatitis C (VHC). Seguía revisión en consulta de digestivo, pero desde hacía 8 años no acudía a consulta, y estaba diagnosticada de hepatopatía por VHC con cirrosis estadio C de Child. La paciente ingresó en diciembre de 2009 por: cuadro de obnubilación, bradipsiquia, alteración del lenguaje y desorientación temporoespacial secundarios a hiponatremia e hipoglucemia. Además de dicha clínica, refería un cuadro de astenia importante, ánimo depresivo y pérdida de peso de varios años de evolución. A la exploración destacaba alopecia de cejas, ausencia de vello púbico y axilar, palidez y delgadez. Véanse los datos de laboratorio y de imagen en la tabla 1.
Datos de laboratorio e imagen
| Valor de la paciente | Valor normal | |
| Hemoglobina/hematocrito | 11 g/dl/32% | 12-16 g/dl/36-46% |
| Plaquetas/tiempo protrombina | 63.000/1,6 | 150.000-450.000/0,8-1,3 |
| GOT/GPT | 106 U/L/72 U/L | 0-31 U/L/10-35 U/L |
| Na | 120 mmol/L | 135-150 mmol/L |
| K | 4,3 mmol/L | 3,5-5,5 mmol/L |
| Glucosa | 30 mg/dl | 70-105 mg/dl |
| Creatinina | 1,1 mg/dl | 0,5-0,9 mg/dl |
| Urea | 45 mg/dl | 10-50 mg/dl |
| FSH/LH | 3 mUI/ml/7,05 mUI/l | |
| Estradiol | < 5 pg/ml | |
| ACTH | 1,6 pg/ml | 4,1-51 pg/ml |
| Cortisol | 1,8μg/dl | |
| PRL | 44μUI/ml | 102-496μUI/ml |
| TSH | 1,13μUI/ml | 0,27-4,2μUI/ml |
| T4l | 0,24 ng/dl | 0,93-1,7 ng/dl |
| IGF-1 | 17 ng/ml | 72-385 ng/dl |
| HG | 0,3 ng/ml | 0-10 ng/dl |
| Ecografía abdominal | Hepatopatía crónica con hipertensión portal y esplenomegalia. Mínima ascitis | |
| RMN hipofisaria con gadolinio | Hipófisis pequeña con cisterna suprasellar descendida |
Con dichos resultados clínicos y analíticos la paciente fue diagnosticada de hipopituitarismo por síndrome de Sheehan. Se inició tratamiento sustitutivo con levotiroxina (25μg/día) e hidrocortisona (60mg/día repartidos en tres dosis). Tras iniciar el tratamiento mejoró el cuadro clínico, se normalizaron las glucemias y se corrigió la hiponatremia, pero a los tres días presentó un cuadro de ansiedad, euforia y desinhibición, progresando en dos días a psicosis alucinatoria con alucinaciones visuales sin interpretación delirante y con recuerdo parcial posterior. Al no existir antecedentes personales ni familiares de patología psiquiátrica ni consumo de tóxicos, y tras descartar etiología infecciosa que justificaran dicho cuadro, se diagnosticó «crisis psicótica esteroidea» y se inició tratamiento con tiaprida y haloperidol, disminuyéndose las dosis de glucocorticoides a 10mg/día.
La paciente presentó una mejoría progresiva, cinco días después del inicio del tratamiento, desapareció el cuadro psicótico y a las dos semanas le fue suspendido el tratamiento con psicofármacos hasta la actualidad. Tras 6 días de tratamiento con 10mg/día de hidrocortisona se aumentaron las dosis a 30mg/día. La paciente sufrió entonces una leve reagudización del cuadro psicótico lo que obligó a disminuir de nuevo dichas dosis a 10mg/día, aumentándolas de forma muy lenta y progresiva.
Actualmente la paciente está en tratamiento con 20mg/día de hidrocortisona y 75μg/día de levotiroxina.
El síndrome de Sheehan actualmente poco frecuente gracias a la mejoría de las técnicas obstétricas, se produce por infarto hipofisario tras una severa hemorragia post o intraparto. La clínica es variable según la gravedad de la lesión y va desde cuadros agudos graves de panhipopituitarismo a formas menos graves que se manifiestan con ausencia de lactancia, falta de reinstauración del ciclo menstrual postparto y un cuadro clínico de hipopituitarismo de instauración larvada1. En tales casos el déficit de prolactina, gonadotrofinas y hormona de crecimiento se presenta en el 90-100% de las pacientes, mientras que el de ACTH y TSH es algo menos frecuente (60-75% de los casos). La diabetes insípida se presenta en raras ocasiones. La alteración hidroelectrolítica más frecuente en el síndrome de Sheehan es la hiponatremia (presente en el 35-65% de las pacientes), derivada del déficit de cortisol, del hipotiroidismo y de una posible alteración de secreción de vasopresina2. En estas pacientes son frecuentes las alteraciones psiquiátricas, como depresión, alteraciones de la memoria, dificultad para concentrarse, producidas por el hipotiroidismo y la insuficiencia adrenal crónica de larga evolución no tratadas, y se resuelven al instaurar tratamiento sustitutivo.
En relación con la patología psiquiátrica y glucocorticoides, son frecuentes las alteraciones psiquiátricas en pacientes con hipocortisolismo de larga evolución no tratado, como se ha comentado previamente, del mismo modo que son frecuentes y conocidas las alteraciones psiquiátricas derivadas de la administración de dosis altas de glucocorticoides, las cuales se suelen presentar a poco de iniciar el tratamiento3, y las presentes en pacientes con síndrome de Cushing4. El caso de nuestra paciente es menos frecuente y conocido, ya que la patología psiquiátrica se presenta al iniciar tratamiento sustitutivo glucocorticoideo tras el diagnóstico de insuficiencia suprarrenal secundaria5. La patogenia de dicha complicación no está clara. Una teoría que lo explica es que el estado de hipocortisolismo crónico genera un mecanismo de adaptación por el cual a nivel central se produce una sobreexpresión e hipersensibilización de los receptores glucocorticoideos cerebrales6 que compensa la situación de déficit de cortisol. Dicha «up-regulation» hace que al iniciar tratamiento sustitutivo con dosis fisiológicas de glucocorticoides tras el diagnóstico de insuficiencia suprarrenal, se produzca una respuesta suprafisiológica. Si el inicio del tratamiento en tales casos se realiza con dosis altas, con frecuencia innecesarias, como es el caso de nuestra paciente (60mg/día de hidrocortisona), el riesgo de que se presente dicha complicación será mayor. El mantenimiento del tratamiento con dosis bajas de glucocorticoides provocara una de la actividad y número de receptores, lo cual explicaría que la respuesta suprafisiológica sea autolimitada y la clínica psiquiátrica revierta7.
Por tanto, en las pacientes diagnosticadas de síndrome de Sheehan con un cuadro de hipopituitarismo de larga evolución, y en general pacientes con insuficiencia suprarrenal crónica, que al iniciar tratamiento con glucocorticoides presentan alteraciones psiquiátricas, se aconseja reducir o suspender el tratamiento, reiniciarlo con dosis muy bajas y aumentarlo lentamente.