La notificación de un caso de hepatitis A en un manipulador de alimentos de una pastelería y de 5 casos en trabajadores de una empresa tras consumir productos de la misma dio lugar a una investigación de brote.
MétodosSe definieron como casos las personas con infección por el virus de la hepatitis A (VHA) confirmada por el laboratorio, con comienzo de síntomas en junio y que, durante el periodo de incubación, trabajaron con el manipulador y/o tuvieron contacto estrecho con él y/o consumieron productos de la pastelería. Se realizó una encuesta epidemiológica y se tomaron muestras de sangre para analizar la presencia de anticuerpos anti-hepatitis A. Se realizó la caracterización molecular por PCR, secuenciación de la región VP1/2A y análisis filogenético con el método de máxima verosimilitud, bootstrap 1000 (software MEGA 7.0).
ResultadosSe identificaron 14 casos primarios: 11 relacionados con el consumo de productos de la pastelería, 2 compañeros de trabajo del manipulador y un contacto familiar. Los 12 virus secuenciados eran genotipo IA, coincidiendo con una de las cepas (RIVM-HAV16-090) responsable de los brotes producidos en ese momento en Europa y que afectaban fundamentalmente a hombres que tienen sexo con hombres.
ConclusionesSe debería reforzar la vacunación frente al VHA de grupos de riesgo para prevenir brotes futuros. La implementación del uso del tipado molecular en casos de hepatitis A podría mejorar la investigación de brotes, que se puede esperar que aumenten en el futuro debido al descenso de inmunidad en la población.
The reporting of one case of hepatitis A in a food handler at a bakery and five cases in employees of a company after consuming products from the same bakery prompted an outbreak investigation.
MethodsOutbreak cases were defined as individuals with laboratory-confirmed hepatitis A (HAV) infection, with symptoms which started in June and who, during the incubation period, worked with the food handler and/or had close contact with him and/or consumed products from the bakery. Epidemiologic questionnaires were performed and blood samples were obtained to be tested for the presence of anti-hepatitis A antibodies. Molecular characterisation was carried out by PCR, sequencing of the VP1/2A region and phylogenetic analysis with the maximum likelihood estimation method, bootstrap 1000 (MEGA 7.0 software).
ResultsA total of 14 primary hepatitis A cases were identified: eleven cases related to the consumption of products from the bakery, two cases among co-workers of the food handler, and one case was a household contact. All 12 sequenced viruses were genotype IA, matching one of the strains (RIVM-HAV16-090) responsible for the outbreaks occurring at that time in Europe, mostly affecting men who have sex with men.
ConclusionsHAV vaccination of at-risk groups should be reinforced in order to prevent future outbreaks. Increasing the use of molecular typing in hepatitis A cases could improve the investigation of outbreaks, which can be expected to increase in the future because of decreasing immunity in the population.
La hepatitis A es una enfermedad hepática causada por el Hepatovirus A (virus de la hepatitis A [VHA]), un virus ARN perteneciente a la familia Picornaviridae del que se han descrito un solo serotipo y 6 genotipos (genotipos I a VI)1,2. Los genotipos I, II y III se dividen en los subtipos A y B e infectan a los humanos1. El genotipo I es el más prevalente en el mundo y el subgenotipo IA es más común que el IB1,3.
El VHA se transmite por vía fecal-oral por medio de alimentos o agua contaminada o por contacto directo con una persona infectada. Casi todos los pacientes se recuperan completamente y adquieren inmunidad de por vida4. El periodo de incubación medio es de 28 días (rango 15-50 días). Los niños son frecuentemente asintomáticos y la gravedad de la enfermedad generalmente aumenta con la edad. Los síntomas pueden incluir fiebre, náuseas, coluria e ictericia. El periodo máximo de infectividad corresponde a la segunda mitad del periodo de incubación y disminuye rápidamente tras la aparición de los síntomas5.
En los países desarrollados con buenas condiciones sanitarias las tasas de infección son bajas, y la mayoría de los casos se producen en grupos de riesgo, como los usuarios de drogas inyectables y los hombres que tienen sexo con hombres (HSH), y en personas que viajan a áreas de alta endemicidad. Las formas más eficaces de combatir la enfermedad son la seguridad alimentaria, el lavado de manos y la vacunación frente a la hepatitis A4,5. En España la vacuna se recomienda para prevenir la infección en los contactos de casos y para los grupos de riesgo, incluyendo las personas infectadas con el virus de la inmunodeficiencia humana (VIH) y los HSH.
El VHA es estable en el ambiente, especialmente cuando se asocia a materia orgánica, y es resistente al pH bajo y al calor. Estas características facilitan la transmisión por comida contaminada3. La fuente de la mayoría de los brotes de hepatitis A de transmisión alimentaria documentados ha sido manipuladores de alimentos infectados. La contaminación de la comida se puede producir en cualquier punto durante el cultivo, recogida, procesamiento, distribución o preparación6.
Reconocer la transmisión alimentaria puede ser difícil porque los pacientes pueden tener dificultad para recordar los alimentos consumidos durante las 2-6 semanas anteriores a la enfermedad, algunas personas expuestas pueden tener una infección subclínica, y otras pueden tener inmunidad previa6.
La encuesta de seroprevalencia realizada en el País Vasco en 20097 encontró una prevalencia de anticuerpos anti-VHA inferior al 10% hasta los 24 años de edad, del 23% en el grupo de 25-29 años, del 38% en el de 30-39 y del 76% en el de 40-59 años. Según la OMS, el nivel de endemicidad en nuestra población se clasifica como muy bajo (<50% de población inmune a los 30 años), lo que puede posibilitar que se produzcan brotes alimentarios8.
Varios brotes de hepatitis A se han asociado con pastelerías. En los EE.UU., brotes producidos en 1968, 1976 y 1994 se asociaron con trabajadores de pastelerías que aplicaban un glaseado de azúcar a los pasteles9,10. En Alemania 2 brotes que tuvieron lugar en 2004 y 2012 se asociaron igualmente con empleados de pastelería que contaminaron los productos causantes del brote10,11.
En Bizkaia, con una población de casi 1.140.000 habitantes en 2016, se registraron entre 10 y 32 casos de hepatitis A al año en el periodo 2010-2016 (tasa de incidencia: 0,88-2,96 por 100.000 habitantes). Sin embargo, entre enero y mayo de 2017, ya se habían notificado 32 casos, un aumento asociado a un gran brote europeo con varios países afectados que comenzó en junio de 2016, y que afectaba especialmente a HSH12,13.
El 1 de junio de 2017 el Servicio de Medicina Preventiva de un hospital de Bizkaia notificó a la Unidad de Epidemiología de Bizkaia un caso de hepatitis A en una persona que trabajaba como manipulador de alimentos en la pastelería «A». El paciente comenzó los síntomas (fiebre, pérdida de apetito, náuseas, coluria, vómitos, dolor abdominal) el 20 de mayo, desarrolló ictericia el 27 de mayo y fue hospitalizado entre el 30 de mayo y el 2 de junio. Los análisis de sangre revelaron la presencia de anticuerpos IgM e IgG anti-VHA y niveles elevados de transaminasas. El paciente, que había estado trabajando en la pastelería hasta el 28 de mayo, era un HSH, VIH positivo, que no había sido vacunado frente a la hepatitis A.
Posteriormente, el 21 de junio de 2017, la empresa de mecanizado «B», situada en otro municipio de Bizkaia, notificó que 5 de sus empleados estaban hospitalizados con hepatitis A tras consumir, el 15 de mayo, buñuelos rellenos de crema elaborados en la pastelería «A». Esto dio lugar a una investigación para determinar la fuente del brote, su extensión, y prevenir más casos.
MétodosSe definieron como casos primarios del brote las personas con infección por hepatitis A confirmada por laboratorio (detección de anticuerpos IgM específicos en suero), con comienzo de síntomas en junio y que, durante el periodo de incubación: a) trabajaron con el manipulador en la pastelería «A» y/o, b) tuvieron contacto estrecho con el manipulador y/o, c) consumieron productos de la pastelería «A».
Los casos secundarios se definieron como las personas con infección por hepatitis A confirmada por el laboratorio, que no habían tenido contacto con el manipulador, no habían consumido productos de la pastelería pero habían tenido contacto con un caso primario durante el periodo de incubación. A todos los casos se les realizó una encuesta con un cuestionario estándar para la hepatitis A y se les preguntó acerca del consumo de pasteles.
Se tomaron muestras de sangre a los empleados de la pastelería y de la empresa de mecanizado para analizar la presencia de anticuerpos anti-hepatitis A. Las muestras de suero de los pacientes positivos se enviaron a la Unidad de Hepatitis, Centro Nacional de Microbiología, Instituto de Salud Carlos III, Majadahonda (Madrid), para su caracterización molecular por PCR, secuenciación de la región VP1/2A y análisis filogenético con el método de máxima verosimilitud, bootstrap 1000 (software MEGA 7.0). El 21 y el 23 de junio los técnicos de Salud Pública realizaron inspecciones en la pastelería «A».
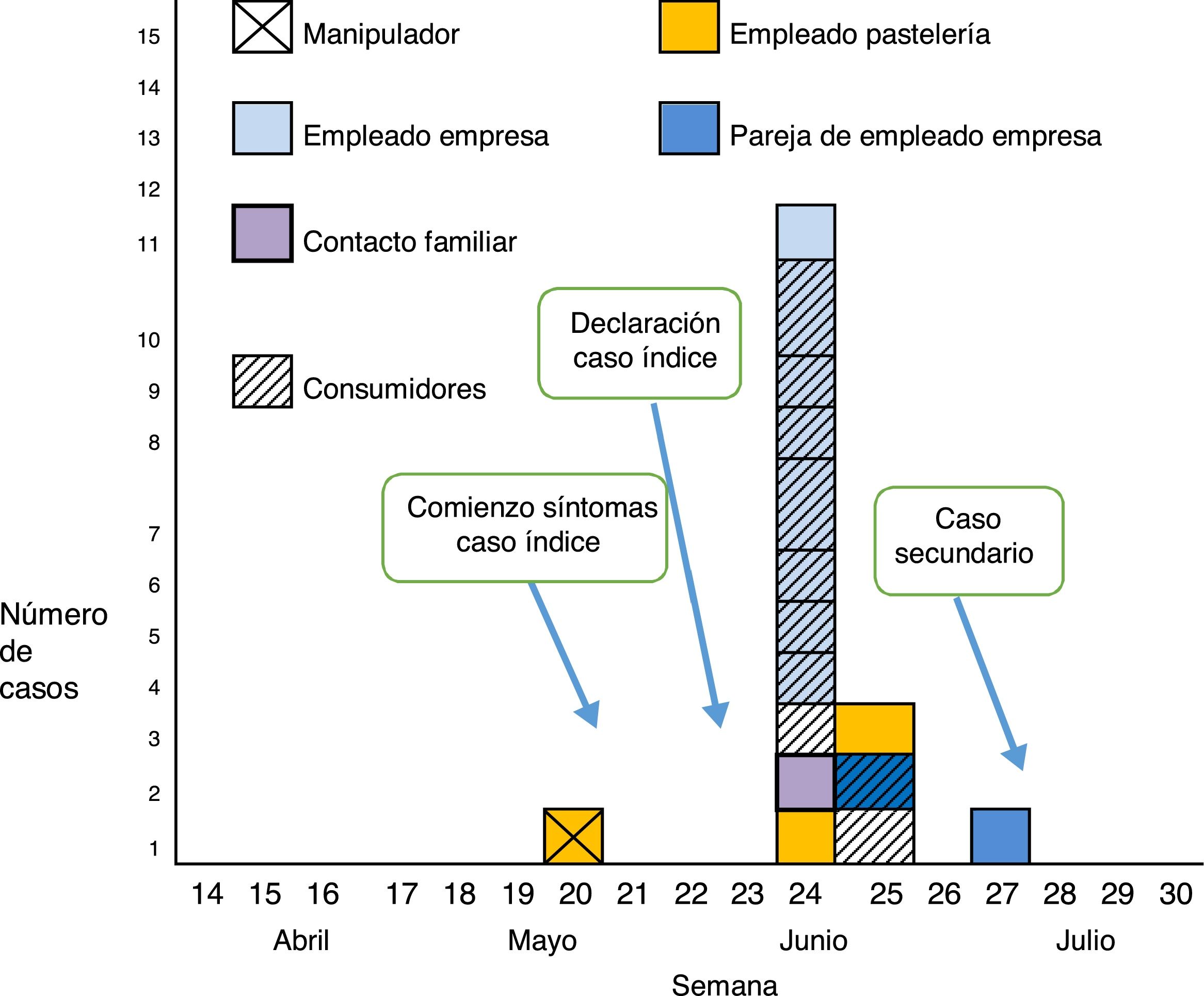
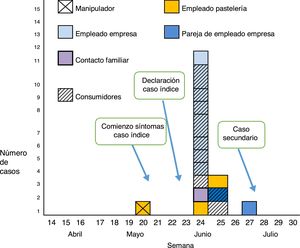
ResultadosDescripción del broteSe identificaron 16 casos de hepatitis A en este brote: el caso índice, 14 casos primarios y un caso secundario. El caso índice comenzó con síntomas el 20 de mayo y trabajó en la pastelería hasta el 28 de mayo. Entre los casos primarios, 10 habían consumido productos de la pastelería (8 relacionados con la empresa de mecanizado y 2 más), 3 tuvieron contacto directo con el caso índice (2 en el trabajo, uno era un contacto familiar), y un caso trabajaba en la empresa de mecanizado y afirmó no haber consumido estos pasteles. El comienzo de síntomas osciló entre el 12 y el 23 de junio para los casos primarios. El caso secundario, que era la pareja de uno de los empleados afectados de la empresa «B», comenzó con síntomas el 6 de julio, 24 días tras el comienzo de síntomas del caso primario.
La edad de los casos oscilaba entre 15 y 50 años (media: 34; mediana: 36). Diez casos eran hombres (64%) y 6 mujeres.
La figura 1 muestra la evolución de los casos en el tiempo. El comienzo de los síntomas fue en la semana epidemiológica 20 para el caso índice, en las semanas 24-25 para los casos primarios y en la semana 27 para el caso secundario.
En la pastelería en la que trabajaba el manipulador había 4 empleados más, 2 enfermaron con hepatitis A y 2 eran inmunes (IgM-negativo e IgG-positivo).
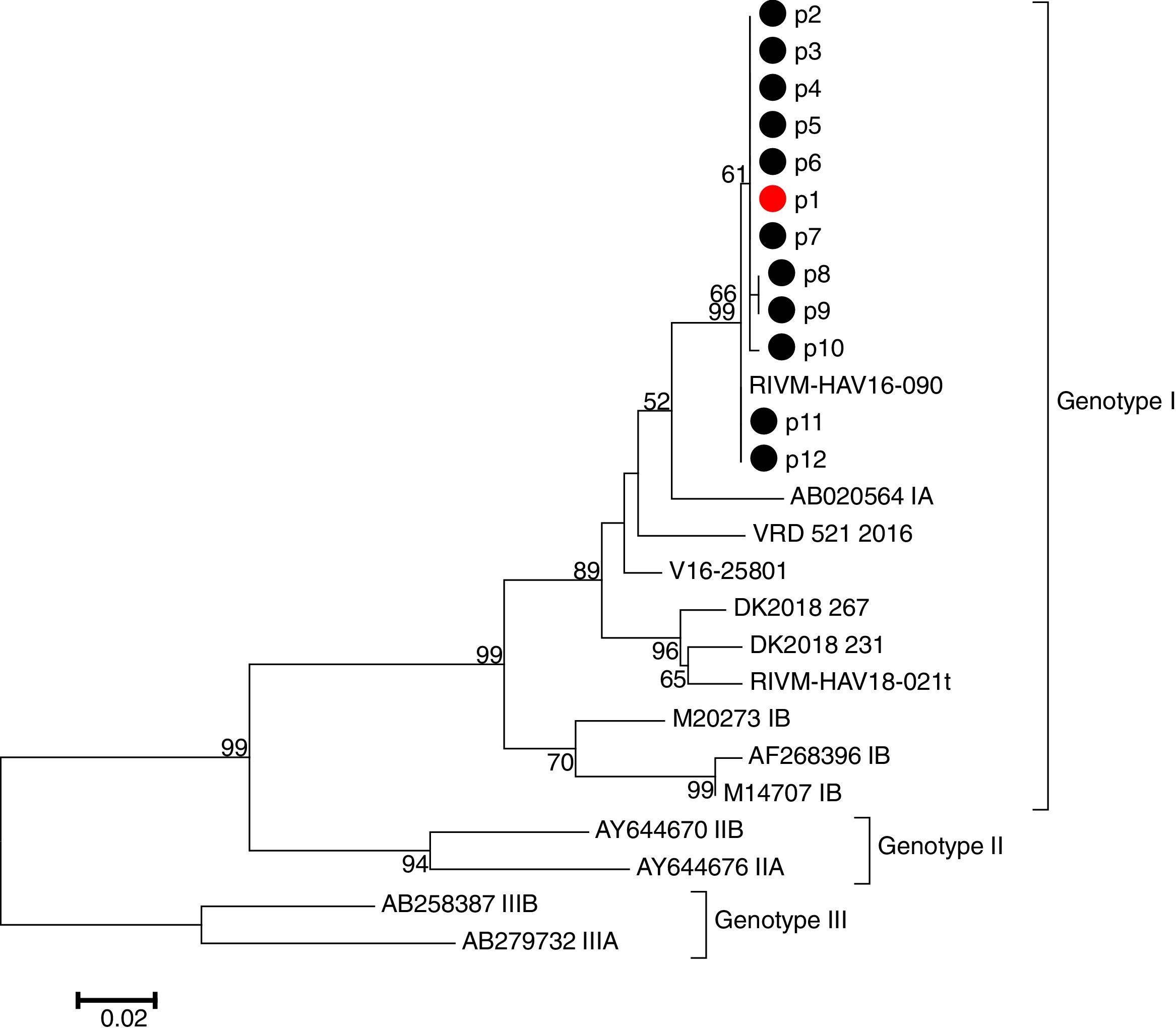
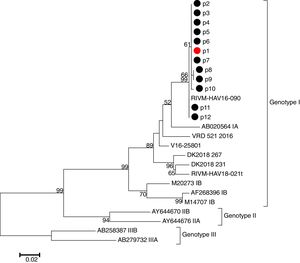
En la empresa de mecanizado, 19 personas afirmaron haber consumido buñuelos de la pastelería «A»; de ellos, 7 enfermaron con hepatitis A, y de los otros 12, 5 eran inmunes (IgM-negativo e IgG-positivo). Es decir, de 14 personas susceptibles que consumieron los pasteles, 7 enfermaron de hepatitis A. De 10 empleados que afirmaron no haber consumido los pasteles, uno enfermó con hepatitis A. La pareja de uno de los casos, que había comido de los mismos pasteles en casa, enfermó también con hepatitis A. Todas las personas que resultaron ser inmunes en las serologías realizadas tenían más de 50 años de edad. Se tomaron muestras para realizar secuenciación y análisis filogenético en 12 casos. Todos eran genotipo IA, con alta homología con la secuencia RIVM-HAV16-090 (fig. 2).
Medidas de control del broteEl 21 de junio se realizó una primera inspección en la pastelería, en la que se recomendó reforzar la higiene, incluyendo el lavado de manos, uso de guantes y pinzas y limpieza de superficies. El 23 de junio, al declararse más casos, se suspendió la manipulación de alimentos como medida de precaución, se realizó una limpieza y desinfección profunda y se destruyeron todos los productos que podían estar infectados. Dos empleados de la pastelería (los susceptibles) fueron vacunados frente a la hepatitis A. Un nuevo empleado, que comenzó a trabajar en la pastelería más tarde, también fue vacunado.
Dos técnicos de la Unidad de Epidemiología visitaron la empresa de mecanizado «B» el 26 de junio para informar a los trabajadores de la situación, realizar encuestas y extracciones de sangre y proporcionar la vacunación de hepatitis A.
A todos los afectados se les proporcionó información para prevenir casos secundarios. En cuanto a los contactos familiares de los casos, a los menores de 50 años de edad se les recomendó la vacunación y a los de 50-70 años se les recomendó serología y vacunación en caso de resultado negativo; respecto a los mayores de 70 años, se consideró que tenían inmunidad natural.
DiscusiónEste informe describe un brote de hepatitis A asociado a un manipulador de alimentos en una pastelería en Bizkaia, con 16 casos que desarrollaron síntomas entre el 20 de mayo y el 6 de julio de 2017. Debido al largo periodo de incubación de la hepatitis A, es posible que se hayan perdido casos pertenecientes al brote por falta de recuerdo del consumo de alimentos. El manipulador de alimentos comenzó con síntomas el 20 de mayo y con ictericia el 27 de mayo; sin embargo, continuó trabajando hasta el 28 de mayo. Es decir, estuvo trabajando durante el periodo de mayor infectividad.
Este brote se produjo en el contexto de un aumento en los casos de hepatitis A en Europa que comenzó en junio de 2016, con 3 cepas cocirculantes del genotipo IA (RIVM-HAV16-090, VRD 521 y V16-25801) principalmente afectando a HSH. En ese momento, la transmisión de la hepatitis A no estaba limitada a los HSH, sino que se había extendido a toda la población.
Los virus responsables de este brote eran del genotipo IA, con la secuencia RIVM-HAV16-090, coincidiendo con una de las cepas responsables de los brotes europeos. Esta cepa, asociada al evento EuroPride que tuvo lugar en Ámsterdam en 2016, ha causado brotes en varios países europeos14-17 y es idéntica a la cepa que causó un gran brote entre HSH en Taiwán desde junio de 201518,19.
De 113 casos registrados en Bizkaia en 2017, se realizó análisis molecular en 67 casos; todos eran genotipo IA, 47 (70%) tenían la secuencia RIVM-HAV16-090 y 20 (30%) la secuencia VRD 521 (UK). Ambas secuencias pertenecen a los casos detectados en los brotes europeos.
En países de baja endemicidad se han registrado brotes de infección por VHA entre HSH desde principios de la década de 198020-22. En varios países de Europa se produjeron brotes de hepatitis A entre HSH en 2008 y 200923-26. En relación con estos brotes se notificaron 82 casos de hepatitis A en Bizkaia en 2009, casi el 90% de ellos en varones con edades entre 20 y 50 años.
El manipulador de alimentos responsable de este brote no estaba vacunado frente a la hepatitis A, a pesar de pertenecer a un grupo en el que se recomienda la vacunación12,22. Se debería reforzar la vacunación frente al VHA en grupos de riesgo para prevenir brotes futuros. Sin embargo, hay que tener en cuenta también la disponibilidad de vacunas, que puede condicionar la capacidad de vacunar a un gran número de individuos en un corto periodo de tiempo14.
La implementación del uso del tipado molecular en casos de hepatitis A y la comparación de secuencias con aquellas a nivel regional, nacional o supranacional podrían ayudar a mejorar la investigación de brotes, que se puede esperar que aumenten en el futuro debido al descenso de inmunidad en la población.
Conflicto de interesesNinguno.