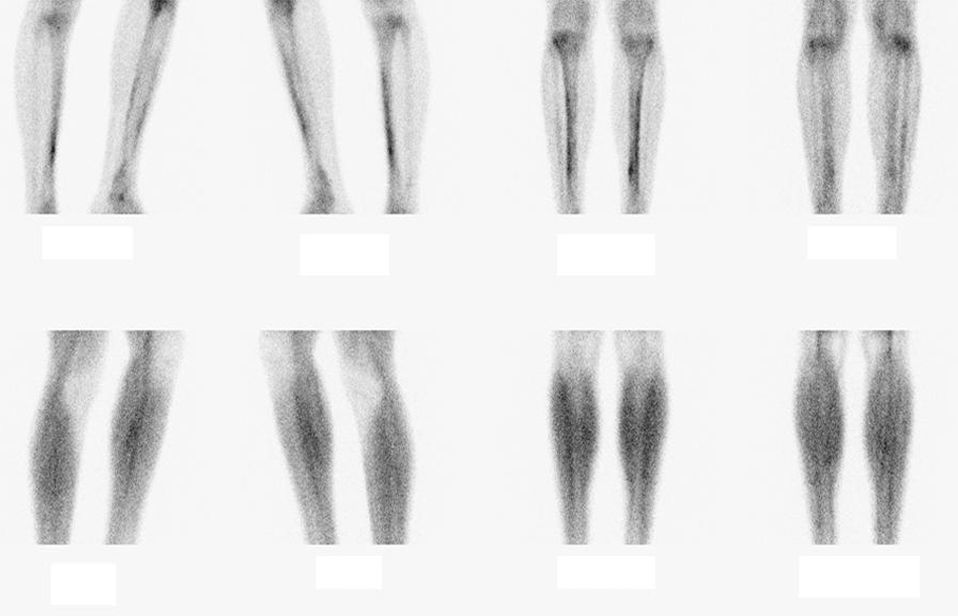
La sífilis es una enfermedad infecciosa crónica conocida por sus múltiples formas de expresión clínica. Durante la fase secundaria, junto con las típicas manifestaciones generales y mucocutáneas, se ha descrito la afectación de casi cualquier órgano o sistema, incluido el musculoesquelético, habitualmente en forma de sinovitis, osteítis o periostitis. A continuación presentamos el caso de un paciente con afectación ósea secundaria a la infección por Treponema pallidum.
Varón de 30 años, de profesión camarero, heterosexual, sin antecedentes familiares ni personales de interés, a excepción de fumar 1 paquete diario. Negaba consumo de drogas o práctica de relaciones sexuales de riesgo. El paciente fue remitido a la consulta de medicina interna desde atención primaria por un dolor de 2 meses de evolución (progresivo, urente, continuo, de intensidad moderada-alta, localizado en la región anterior de ambas tibias, sin traumatismo o factor desencadenante aparente, resistente al tratamiento analgésico convencional) acompañado de un estudio analítico básico y radiográfico dentro de la normalidad. Negaba fiebre, síntomas constitucionales o afectación articular. En la anamnesis dirigida tan solo destacaba, aproximadamente 1 mes después del inicio del dolor, la aparición de un rash maculopapuloso troncular con afectación palmoplantar, que se había autolimitado y que inicialmente fue atribuido a reacción de hipersensibilidad frente a alguno de los fármacos analgésicos. En ningún momento había presentado lesiones en la zona genital o anal. En el examen físico no se palparon adenopatías en ninguna localización, pero destacaba la presencia de tenues lesiones maculares descamativas de 0,5–1cm de diámetro, no dolorosas ni pruriginosas, en fase de resolución, situadas en ambas plantas y en la palma de la mano derecha. En cuanto a los miembros inferiores, existía dolor a la palpación de la región anterior de ambas tibias, pero no se evidenciaban lesiones cutáneas, tumoraciones subcutáneas ni signos inflamatorios. La sensibilidad, la fuerza y los pulsos eran normales. La analítica general fue normal, destacando la ausencia de reactantes de fase aguda. Ante la sospecha de lúes secundaria con posible afectación ósea, se solicitaron serologías para sífilis (VDRL+1/128, TPHA +) y VIH (ELISA y Western Blot +). El paciente presentaba en ese momento unas subpoblaciones linfocitarias de 832 CD4 y una carga viral de 10.847copias/ml (4,04log). Una gammagrafía ósea puso de manifiesto la presencia de periostitis a nivel de la tibia y el peroné de ambos miembros inferiores (fig. 1). La serología para VHB y VHC fue negativa y se descartó la presencia de neurosífilis mediante punción lumbar. El paciente terminó admitiendo prácticas homosexuales de riesgo en los 6 meses previos, procediéndose a tratamiento de sífilis secundaria con penicilina G benzatina 2,4 millones de unidades por vía intramuscular en dosis única. Al cabo de una semana, el dolor comenzó a remitir y el paciente quedó, transcurridas dos semanas, completamente asintomático. Se llevó a cabo la búsqueda y el estudio de los contactos, que fueron un total de tres, uno de los cuales resultó estar infectado por el VIH y encontrarse en fase de latencia luética. En los meses posteriores, el paciente no presentó nueva sintomatología y en el control serológico semestral para lúes se confirmó la curación (VDRL -, TPHA +).
Diagnóstico final: periostitis tibial y peronea bilateral como debut de sífilis secundaria asociada a infección por VIH.
La sífilis es una enfermedad infecciosa de transmisión sexual y vertical producida por T. pallidum, en la que se suelen alternar cortos períodos sintomáticos con prolongados intervalos sin sintomatología aparente. Dada la gran variedad de formas clínicas con que puede aparecer, se la conoce también como «la gran simuladora». Además, su asociación frecuente a la infección por VIH la ha convertido en la actualidad en una enfermedad emergente y de presentación más atípica y larvada1. La afectación ósea en forma de periostitis es una forma de debut infrecuente, englobada dentro de las múltiples manifestaciones posibles de la sífilis secundaria (el 1–4% según las series)2–4 y terciaria5. En las últimas décadas han sido publicados varios casos en la literatura médica en los que el dolor óseo (fundamentalmente de los huesos largos de los miembros inferiores, pero también de los huesos de los antebrazos o incluso de los huesos del cráneo) fue el síntoma guía que condujo al diagnóstico de sífilis5–9. En todos ellos, la gammagrafía ósea resultó la prueba de mayor rentabilidad diagnóstica10. En nuestro paciente, el dolor óseo no solo condujo al diagnóstico de lúes, sino también al de infección por VIH. Por ello, pensamos que es importante considerar el despistaje de la infección luética en el diagnóstico diferencial de todos aquellos pacientes jóvenes que presenten dolor óseo en las extremidades sin factor desencadenante evidente, aun cuando nieguen conductas sexuales de riesgo, como ocurrió en nuestro caso. Dada la reemergencia de la sífilis en nuestros días asociada a infección por VIH, dicho despistaje debería ser obligado en aquellos individuos que, aun teniendo serología para lúes negativa al diagnóstico de infección por VIH, presenten un cuadro clínico compatible con periostitis no explicable por otras noxas.