La incidencia de la infección por Clostridium difficile (ICD) parece estar aumentando en España. Revisamos esta información para conocer qué supone la carga de esta enfermedad.
MaterialEstudio analítico retrospectivo descriptivo del conjunto mínimo básico de datos entre los pacientes dados de alta en Medicina Interna (MI) entre 2005 y 2010. Se comparan variables demográficas y clínicas entre pacientes con ICD y sin ICD.
ResultadosDe 3.353.857 altas se identifican 7.247 casos de ICD (0,2%) con una edad mediana ± DE de 75,5 ± 15,4 años), 54,9% mujeres y estancia mediana de 22,2 ± 24,8. El coste (5.001 ± 4.985 € vs. 3.934 ± 2.738 €) y la complejidad diagnóstica (2,04 ± 2,62 vs. 1,67 ± 1,47) también varían. La mortalidad por todas las causas fue del 12,5% frente al 9,8%. El riesgo de muerte se incrementa un 30% (odds ratio 1,30; intervalo de confianza del 95%, 1,21-1,39) y la tasa de reingresos en los sujetos con ICD es del 30,4% vs. 13,5%. La distribución de los casos muestra estacionalidad (mayor en invierno) y la incidencia anual crece durante el período de estudio. Se asocian a un mayor riesgo de contraer una ICD: edad avanzada, ser mujer, ingreso prolongado y las comorbilidades: anemia, virus de la inmunodeficiencia humana, demencia, desnutrición, insuficiencia renal crónica o ingresar desde residencia.
ConclusiónNuestros resultados demuestran claro impacto negativo de la ICD sobre el ingreso hospitalario e incremento el tiempo, algo compartido con Europa y el resto de Occidente, sin que mejoren los datos de morbimortalidad o reingresos.
Clostridium Difficile infection (CDI) is increasing in Spain. A review is presented of this infection in order to evaluate the burden of the disease in this country.
MaterialAn analytical retrospective and descriptive study was conducted by analyzing the Minimum Basic Data Set of patients admitted to Internal Medicine Departments and with and without CDI between the years 2005-2010. Clinical and demographical variables were compared.
ResultsMean age was 75.5 years (SD 15.4), 54.9% were women and mean stay was 22.2 days (SD 24.8). The Cost [(€ 5,001 (SD 4,985) vs [€ 3,934 (SD 2,738)] and diagnostic complexity [2.04 (SD 2.62) vs [1.67 (SD 1.47)] were also different. Mortality for all causes was 12.5% vs 9.8%. Death risk showed a 30% increase (odds ratio 1.30, 95% confidence interval;1.21-1.39) and readmission rate was 30.4% vs 13.5%. Distribution of cases showed season variations (more cases in winter), and annual incidence increased during the study period. Comorbidities associated to increased risk of acquiring CDI were: anemia, human immunodeficiency virus, dementia, malnutrition, chronic renal failure, and living in a nursing home.
ConclusionThe results showed a clear negative impact of CDI on hospital admissions. A trend towards progression in its incidence without changes in mortality or readmission rates was observed, in common with the rest of Europe and the Western World.
Clostridium difficile (CD) es un bacilo enteropatógeno anaerobio formador de esporas, responsable de casi todos los casos de colitis seudomembranosa y del 15 al 25% de las diarreas asociadas a antibióticos. Las infecciones asociadas a CD (ICD) inducen, mediante la producción de toxinas (A y B), un amplio abanico de entidades clínicas que van desde una diarrea leve no complicada hasta un cuadro grave debilitante, megacolon tóxico, íleo paralítico o incluso perforación y muerte. Los factores de riesgo más importante para ICD incluyen edad superior a 65 años, ingreso hospitalario cercano o uso reciente de antibióticos. La incidencia de ICD se ha incrementado desde hace casi 2 décadas en pacientes hospitalizados, también ha aumentado en la comunidad y nuevos genotipos siguen apareciendo, tanto en humanos como en animales.
Desde 2002, muchos países también han comunicado brotes epidémicos con un perfil de gravedad de la enfermedad y mortalidad superiores a lo habitual. Esta circunstancia parece ser debida en parte a la aparición y rápida propagación de una cepa hipervirulenta conocida como 027/BI/NAP1, que se ha hecho endémica en muchas partes de Norteamérica y Europa. Los métodos más efectivos de prevención de la ICD son la reducción del uso de antibióticos en la población en riesgo, el diagnóstico precoz y precauciones de contacto para evitar la transmisión. Estas medidas se han demostrado eficaces en el control de epidemias, si bien los medios para reducir la endemicidad están todavía por aclarar1,2.
Aunque el incremento constante de los casos de ICD podría asociarse a un mayor consumo de antibióticos, hay nuevos datos sobre la etiología y los factores de riesgo potenciales para la misma, algunos controvertidos, como: antimicrobianos específicos, supresores de la acidez gástrica, fuentes potenciales de CD en alimentos animales y humanos y el efecto del empleo de agentes con base alcohólica utilizados en la higiene3. La infección se adquiere a través de una fuente endógena o de esporas presentes en el exterior, frecuentemente durante un ingreso hospitalario o en una institución. La lentitud con que se recupera la flora intestinal habitual está asociada a un alto índice de recurrencias tras el tratamiento (25-50%)4.
La incidencia de la ICD está aumentando en España; así lo demuestran varios estudios, como el EPINE entre los años 1999 y 2007, en el que la tasa de prevalencia pasa de 3,9 a 12,2/10.000 ingresados (tasa de prevalencia por cada incremento anual 1,09; IC del 95%, 1,05-1,14)5,6. Al mismo tiempo, el porcentaje de pacientes que recibían antibióticos se incrementó de forma lineal desde un 36% en 1999 a un 40,7% en 2007, y se correlacionó fuertemente con la prevalencia1,7.
En la actualidad, se ha producido un incremento de 10 veces en la incidencia en los países occidentales y tanto las epidemias como los fracasos terapéuticos del metronidazol parecen contribuir a la morbimortalidad. La actual epidemia de casos de ICD ocasionada por cepas pertenecientes al ribotipo 027, que apareció inicialmente en Canadá y EE. UU. en 2002, se ha extendido a la mayoría de Europa y factores como una elevada producción de toxinas y la esporulación suponen un reto. Se cree que el uso excesivo de las fluoroquinolonas modernas desempeña un importante papel en la epidemia, ya que el ribotipo 027ha mostrado resistencia adquirida al moxifloxacino en comparación con cepas históricas del mismo genotipo4.
La frecuencia de ICD en España no está suficientemente caracterizada, aunque los datos de un estudio reciente parecen indicar que la incidencia está en el rango de los países circundantes pero aumentando7. Tras lo anteriormente expuesto, pensamos que la ICD es un problema de relevancia suficiente como para evaluar y actualizar algunos de sus aspectos en los pacientes ingresados en Medicina Interna (MI). En el Grupo de Gestión Clínica de la Sociedad Española de Medicina Interna), hemos utilizado con anterioridad el conjunto mínimo básico de datos (CMBD) para analizar un gran volumen de pacientes ingresados en nuestros servicios. En esta ocasión, nos proponemos conocer la incidencia y el perfil de los pacientes con ICD y en qué se diferencian del resto de nuestros ingresos. También cuál ha sido la evolución de este problema durante los años del período de estudio. Todo ello para arrojar más luz sobre un cuadro cuya incidencia va en aumento y no tiene visos de decrecer.
Material y métodosAnalizamos los datos del CMBD de los pacientes dados de alta por todos los servicios de MI de los hospitales de Sistema Nacional de Salud (SNS) del país entre los años 2005-2010, facilitados por el Ministerio de Sanidad Servicios Sociales e Igualdad. Todos los pacientes incluidos en el estudio son adultos mayores de 18 años de edad. El CMBD es una base de datos de obligado cumplimiento que las direcciones de todos los centros hospitalarios deben enviar a la Consejería de Sanidad de su comunidad autónoma, que a su vez lo remite al Ministerio con cierta periodicidad. El fin es obtener la norma estatal, un grupo de indicadores que definen el funcionamiento del conjunto de hospitales del SNS en relación con los episodios de hospitalización, una vez clasificados por los grupos relacionados por el diagnóstico (GRD) en la versión en vigor para el año de análisis. Para la codificación de los diagnósticos y los procedimientos, se usa la Clasificación Internacional de Enfermedades, 9.a Revisión Modificación Clínica-5.a ed. (CIE-9-MC). Para la agrupación de las altas por procesos, se ha utilizado el sistema de clasificación de pacientes de los grupos diagnósticos relacionados (AP-GDR) en su versión 25.a8. El código diagnóstico utilizado para identificar la infección por Clostridium fue el CIE-9-MC 008.45.
Los datos recogidos en el CMBD se extraen del informe de alta generado por el médico responsable de cada paciente e incluyen: circunstancias del ingreso: 1: urgente, 2: programado; circunstancias del alta: 1: domicilio, 2: traslado a hospital; 3: alta voluntaria, 4: defunción; tipo de ingreso: urgente o programado; diagnóstico principal, codificado mediante la CIE-9-MC y considerado como aquel que, tras el estudio del paciente, se establece que fue causa del ingreso en el hospital de acuerdo con el criterio del servicio clínico o del facultativo que atendió al enfermo. Todo ello aunque durante su estancia apareciesen complicaciones importantes e incluso otras afecciones independientes, que serán consignadas como diagnósticos secundarios. Estos son aquellos diagnósticos (hasta 12) que, no siendo el principal, coexistan con él en el momento del ingreso o se desarrollen a lo largo de la estancia hospitalaria e influyan en la duración de la misma o en el tratamiento administrado. Deben excluirse los diagnósticos relacionados con un episodio anterior que no afecten al actual ingreso. De los procedimientos diagnósticos y terapéuticos, se incluyen hasta 20 por episodio de ingreso y se estructuran mediante la clasificación de procedimientos de la CIE-9-MC, que consta de 16 capítulos. Los 15 primeros por lugar anatómico. El capítulo 16 incluye los procedimientos terapéuticos, diagnósticos y profilácticos no quirúrgicos. La clasificación del hospital por tamaño va asociada al CMBD y distingue: grupo 1: menos de 200 camas, grupo 2: 200-500 camas, grupo 3: 501-1000 camas, y grupo 4: más de 1.000 camas. Para determinar el coste por proceso, nos remitimos al Ministerio de Sanidad, Servicios Sociales e Igualdad, que asocia un precio a cada GRD. Se trata de un precio estandarizado que atribuye un coste fijo para cada GRD.
Para determinar la comorbilidad de los pacientes, se utilizó el índice de Charlson9, un índice desarrollado en 1987 y que ha demostrado la relación entre la comorbilidad y la mortalidad al año en diferentes cohortes de pacientes. El índice, que ha sido adaptado para su uso con bases de datos administrativas10, valora la presencia de 19 condiciones médicas, con un peso de 1-6 y una puntuación total que oscila de 0-37. Una puntuación superior a 2 se relaciona con una mortalidad al año superior al 50%.
Se realizó un análisis descriptivo de los datos y se compararon las variables demográficas entre los pacientes con ICD y los que no la tenían. Se utilizaron el test de la chi al cuadrado para las variables categóricas, con corrección de Yates, el test exacto de Fisher para las variables dicotómicas cuando el valor esperado de una celda era menor de 5 y la t de Student para las variables cuantitativas. Los análisis univariados se ajustaron por edad. Las OR y los IC del 95% se estimaron a partir de los coeficientes de regresión. Con el fin de determinar si la presencia de infección por Clostridium se asociaba de forma independiente al riesgo de fallecer, se realizó un análisis de regresión logística en el que los procedimientos se controlaron con posibles confusores, como son la edad, el sexo, la presencia de neoplasia o la comorbilidad, medida con el índice de Charlson. El análisis se utilizó el programa específico SPSS en su versión 19.0.
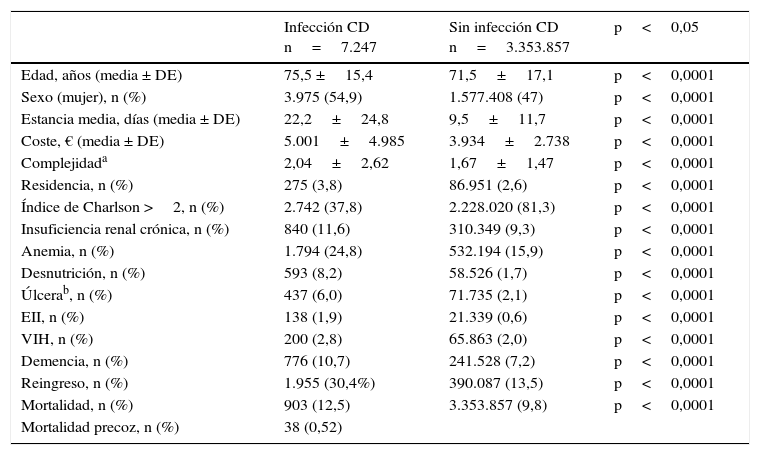
ResultadosSe incluyen un total de 3.353.857 altas en el período de estudio (enero del 2005 a diciembre del 2010), identificando 7.247 casos de ICD (0,2%), lo que equivale a una tasa de infección de 21,6/10.000 altas. En un 39,2% de los pacientes, la infección era el diagnóstico principal y en el resto aparece como diagnóstico secundario. Las características de la serie de casos de ICD frente a los pacientes no infectados ingresados en MI quedan reflejadas en la tabla 1.
Características demográficas de los pacientes con infección por Clostridium difficile frente a la población general ingresada en Medicina Interna
| Infección CD n=7.247 | Sin infección CD n=3.353.857 | p<0,05 | |
|---|---|---|---|
| Edad, años (media ± DE) | 75,5 ±15,4 | 71,5±17,1 | p<0,0001 |
| Sexo (mujer), n (%) | 3.975 (54,9) | 1.577.408 (47) | p<0,0001 |
| Estancia media, días (media ± DE) | 22,2±24,8 | 9,5±11,7 | p<0,0001 |
| Coste, € (media ± DE) | 5.001±4.985 | 3.934±2.738 | p<0,0001 |
| Complejidada | 2,04±2,62 | 1,67±1,47 | p<0,0001 |
| Residencia, n (%) | 275 (3,8) | 86.951 (2,6) | p<0,0001 |
| Índice de Charlson >2, n (%) | 2.742 (37,8) | 2.228.020 (81,3) | p<0,0001 |
| Insuficiencia renal crónica, n (%) | 840 (11,6) | 310.349 (9,3) | p<0,0001 |
| Anemia, n (%) | 1.794 (24,8) | 532.194 (15,9) | p<0,0001 |
| Desnutrición, n (%) | 593 (8,2) | 58.526 (1,7) | p<0,0001 |
| Úlcerab, n (%) | 437 (6,0) | 71.735 (2,1) | p<0,0001 |
| EII, n (%) | 138 (1,9) | 21.339 (0,6) | p<0,0001 |
| VIH, n (%) | 200 (2,8) | 65.863 (2,0) | p<0,0001 |
| Demencia, n (%) | 776 (10,7) | 241.528 (7,2) | p<0,0001 |
| Reingreso, n (%) | 1.955 (30,4%) | 390.087 (13,5) | p<0,0001 |
| Mortalidad, n (%) | 903 (12,5) | 3.353.857 (9,8) | p<0,0001 |
| Mortalidad precoz, n (%) | 38 (0,52) |
EII: enfermedad inflamatoria intestinal; VIH: virus de la inmunodeficiencia humana.
La incidencia de las comorbilidades más frecuentes en los pacientes con ICD queda reflejada en la tabla 1. El 24,9% (1.794) de la serie tiene un índice de Charlson de 0, en el 27,7% (1.996) es de 1 y en el 37,8% (2.742) es ≥ 2. El 87% de nuestra serie tiene un Charlson ajustado a la edad mayor de 2. Tal y como se muestra en la tabla 1, todas las comorbilidades estudiadas son significativamente más frecuentes entre los pacientes con ICD. Estos sujetos tienen una mediana de edad superior y estancias hospitalarias más prolongadas y con mayor coste económico que la población sin un diagnóstico codificado de ICD. El porcentaje de pacientes procedentes de residencias y otros centros con ICD es más del doble que el de no infectados.
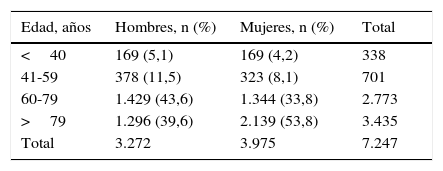
Respecto a la incidencia por grupos de edad, queda reflejada en la tabla 2. Puede observarse cómo casi el 84% (6.208) de nuestros pacientes superan los 60 años y el 29% (2.139) ha cumplido 80 o más años.
Porcentaje y número de casos de infección por Clostridium difficile por grupos de edad y sexo en los servicios de Medicina Interna de los hospitales españoles (período 2005-2010)
| Edad, años | Hombres, n (%) | Mujeres, n (%) | Total |
|---|---|---|---|
| <40 | 169 (5,1) | 169 (4,2) | 338 |
| 41-59 | 378 (11,5) | 323 (8,1) | 701 |
| 60-79 | 1.429 (43,6) | 1.344 (33,8) | 2.773 |
| >79 | 1.296 (39,6) | 2.139 (53,8) | 3.435 |
| Total | 3.272 | 3.975 | 7.247 |
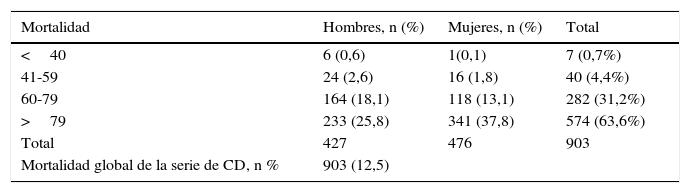
La mortalidad por todas las causas de la serie se sitúa en el 12,5% (903 pacientes) frente a un 9,8% de la población global ingresada en MI. La mortalidad precoz a las 48 h afecta a 38 pacientes (0,52%), mientras que a las 72h ocurrió en 60 (0,83%). La tasa de mortalidad aumenta con la edad (tabla 3). Observamos menor mortalidad entre las mujeres menores de 40 años y un incremento a partir de los 80 años.
Mortalidad en los servicios de Medicina Interna de los hospitales españoles (período 2005-2010) de los pacientes dados de alta con un diagnóstico codificado de infección por Clostridium difficile por grupos de edad y sexo
| Mortalidad | Hombres, n (%) | Mujeres, n (%) | Total |
|---|---|---|---|
| <40 | 6 (0,6) | 1(0,1) | 7 (0,7%) |
| 41-59 | 24 (2,6) | 16 (1,8) | 40 (4,4%) |
| 60-79 | 164 (18,1) | 118 (13,1) | 282 (31,2%) |
| >79 | 233 (25,8) | 341 (37,8) | 574 (63,6%) |
| Total | 427 | 476 | 903 |
| Mortalidad global de la serie de CD, n % | 903 (12,5) |
Los pacientes que tienen codificada en el alta una ICD tienen un 30% más de riesgo de fallecer (OR 1,30, IC del 95%, 1,21-1,39) y el riesgo ajustado por posibles confusores como edad, sexo, índice de Charlson y otras comorbilidades, como demencia, desnutrición, la presencia de una neoplasia o venir de residencia, es un 14% superior (OR 1,14, IC del 95%, 1,06-1,23). Por otro lado, la tasa de reingresos en los sujetos con ICD es del 30,4% (1.955 casos), muy superior a la de los pacientes no infectados ingresados en MI (13,5%). Las diferencias de porcentaje entre ambos grupos son estadísticamente significativas (p<0,0001).
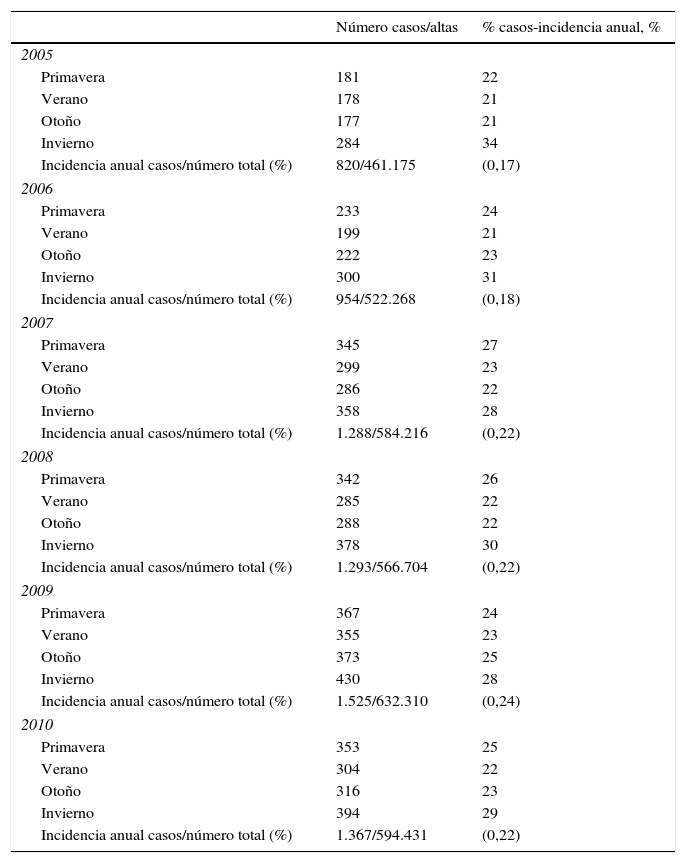
Respecto a la distribución de los casos dentro de un año natural, la ICD muestra un comportamiento estacional (tabla 4), con un incremento máximo invernal de incidencia (34%) y un nadir en verano (21%), p<0,001. El número de casos aumenta cada año, salvo en el último (tabla 4).
Incidencia anual y número de casos por estacionalidad de la infección por Clostridium difficile en los servicios de Medicina Interna de los hospitales españoles. Período global de estudio (2005-2010)
| Número casos/altas | % casos-incidencia anual, % | |
|---|---|---|
| 2005 | ||
| Primavera | 181 | 22 |
| Verano | 178 | 21 |
| Otoño | 177 | 21 |
| Invierno | 284 | 34 |
| Incidencia anual casos/número total (%) | 820/461.175 | (0,17) |
| 2006 | ||
| Primavera | 233 | 24 |
| Verano | 199 | 21 |
| Otoño | 222 | 23 |
| Invierno | 300 | 31 |
| Incidencia anual casos/número total (%) | 954/522.268 | (0,18) |
| 2007 | ||
| Primavera | 345 | 27 |
| Verano | 299 | 23 |
| Otoño | 286 | 22 |
| Invierno | 358 | 28 |
| Incidencia anual casos/número total (%) | 1.288/584.216 | (0,22) |
| 2008 | ||
| Primavera | 342 | 26 |
| Verano | 285 | 22 |
| Otoño | 288 | 22 |
| Invierno | 378 | 30 |
| Incidencia anual casos/número total (%) | 1.293/566.704 | (0,22) |
| 2009 | ||
| Primavera | 367 | 24 |
| Verano | 355 | 23 |
| Otoño | 373 | 25 |
| Invierno | 430 | 28 |
| Incidencia anual casos/número total (%) | 1.525/632.310 | (0,24) |
| 2010 | ||
| Primavera | 353 | 25 |
| Verano | 304 | 22 |
| Otoño | 316 | 23 |
| Invierno | 394 | 29 |
| Incidencia anual casos/número total (%) | 1.367/594.431 | (0,22) |
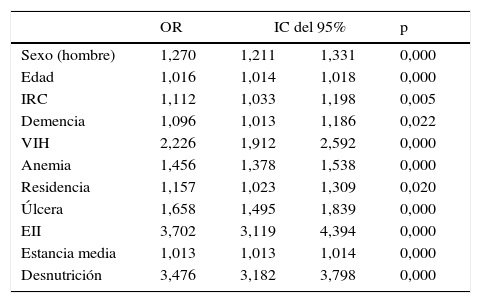
Al realizar una regresión logística, la insuficiencia renal crónica (OR 1,28, IC del 95%, 1,19-1,38), la demencia (OR 1,096, IC del 95%, 1,211-1,331), la anemia (OR 1,456, IC del 95%, 1,378-1,538), la desnutrición (OR 3,476, IC del 95%, 3,182-3,798), la presencia de úlceras (OR 1,658, IC del 95%, 1,495-1,839), la infección por VIH (OR 2,226, IC del 95%, 1,912-2,592) y la enfermedad inflamatoria (OR 3,702, IC del 95%, 3,119-4,394), así como proceder de una residencia de ancianos (OR 1,157, IC del 95%, 1,023-1,309), son factores asociados a la adquisición de una infección por CD (tablas 1 y 5).
Análisis de regresión logística con los factores asociados a mortalidad intrahospitalaria en sujetos con infección por Clostridium difficile
| OR | IC del 95% | p | ||
|---|---|---|---|---|
| Sexo (hombre) | 1,270 | 1,211 | 1,331 | 0,000 |
| Edad | 1,016 | 1,014 | 1,018 | 0,000 |
| IRC | 1,112 | 1,033 | 1,198 | 0,005 |
| Demencia | 1,096 | 1,013 | 1,186 | 0,022 |
| VIH | 2,226 | 1,912 | 2,592 | 0,000 |
| Anemia | 1,456 | 1,378 | 1,538 | 0,000 |
| Residencia | 1,157 | 1,023 | 1,309 | 0,020 |
| Úlcera | 1,658 | 1,495 | 1,839 | 0,000 |
| EII | 3,702 | 3,119 | 4,394 | 0,000 |
| Estancia media | 1,013 | 1,013 | 1,014 | 0,000 |
| Desnutrición | 3,476 | 3,182 | 3,798 | 0,000 |
EII: enfermedad inflamatoria intestinal; IRC: insuficiencia renal crónica; úlcera: presencia de úlceras por presión; VIH: virus de la inmunodeficiencia humana.
Nuestro estudio, que analiza las altas de todos los servicios de MI de los hospitales españoles entre 2005 y 2010 (3.353.915 episodios), identifica 7.247 casos de ICD (0,2%), lo que equivale a una tasa de infección de 2,2/1.000 altas considerando solo la actividad de estos servicios. Esta cifra es inferior a la canadiense para el período 1998-2006 (5,8/1.000 altas)11, si bien la metodología de este trabajo es diferente. Otros estudios proporcionan la tasa de infección por 100.000 habitantes, lo que hace difícil la comparación, aunque muestran una clara progresión en el período 1996-2004 en Europa (Finlandia)12.
Respecto a la incidencia anual (tabla 4) en nuestra serie, observamos una tendencia lineal a la progresión temporal (p<0,001). Apreciamos también estacionalidad en la incidencia de la ICD, con una preponderancia de la infección en los meses de frío y un menor impacto en verano, algo que hemos atribuido a un mayor uso de antibióticos en los meses invernales coincidiendo con las epidemias de gripe13, si bien algún estudio reciente no coincide con esta teoría14.
En nuestra observación predominan las mujeres y la edad mediana es superior a la de la población general ingresada en MI15. El grueso de la infección por CD de nuestra serie se da en pacientes en edad geriátrica, con un 84% (6.208), que superan los 60 años y casi un 30% (2.139) que han cumplido los 80, algo que sin duda viene influido por la ya de por sí elevada edad media de los sujetos ingresados en los servicios de MI de nuestro país. También es esta población la que más antibióticos recibe durante el ingreso hospitalario, sobre todo en los ingresos prolongados16,17.
El porcentaje de sujetos procedentes de una residencia en nuestra observación es superior al de la población general ingresada en MI (3,8% vs. 1,5%), algo concordante con la elevada incidencia de la ICD en la población institucionalizada18,19. Entre las posibles causas de un mayor riesgo de contagio por CD en pacientes institucionalizados están las características clínicas de esa población (mayor edad y comorbilidades) y la convivencia en espacios cerrados donde se comparten instalaciones, material común y cuidadores, en los que es fácil que, a veces, se produzcan incluso brotes epidémicos.
Respecto a la mortalidad por todas las causas, nuestra serie está por encima de la de la población general (12,5% vs. 9,9%) y por encima de la de otras observaciones20,21, si bien en un estudio europeo epidemiológico amplio en el que participaron 34 países, el seguimiento de los 445 pacientes de los que se consiguió esa información final mostró una mortalidad del 22%, que relacionaba al CD de forma directa con el 40% de esas muertes4. Los datos de mortalidad desglosada por grupos de edad y sexo pueden verse en la tabla 3. Observamos cómo la mortalidad se incrementa con la edad. Entre sexos, apreciamos una clara menor mortalidad entre las mujeres menores de 40 años y un incremento de la misma entre las que han cumplido los 80 años respecto a los hombres, sin que podamos encontrar explicación a estas diferencias ni hallazgos similares en otras series.
Tras corregir por edad y sexo, y algunas comorbilidades, el riesgo de morir durante el ingreso asociado al diagnóstico de ICD codificado en el alta es un 30% superior al resto de la población ingresada y el exceso de riesgo ajustado es del 14%. En un modelo de regresión, las comorbilidades más fuertemente asociadas a la posibilidad de tener codificado un ICD en el informe de alta son: desnutrición, anemia, infección por VIH, enfermedad inflamatoria intestinal y demencia22. Respecto a la mortalidad precoz (48h y 72h), observamos que son cifras realmente bajas, congruentes con el curso clínico de la enfermedad, que excepcionalmente es explosivo y raramente aparece en los primeros días de ingreso (entre los casos hospitalarios el 25% se inicia en el 8.° día y el 50% en el 17.° día)23. Estas muertes precoces directamente debidas a ICD seguramente están relacionadas con infecciones adquiridas en la comunidad.
La estancia media de nuestros pacientes es claramente superior a la de la población general ingresada en MI, siendo difícil discernir por el diseño del estudio si la estancia se alarga por la propia ICD o si la ICD aparece en pacientes con estancias especialmente largas (no conocemos el momento de aparición de la infección). La estancia prolongada es un factor de riesgo para la adquisición de una ICD. A más días en el hospital, mayor probabilidad de infección nosocomial y, por tanto, de recibir antibióticos e infectarse por CD o adquirirlo del propio hospital. Lo que sí observamos es que la mortalidad es mayor en los pacientes con estancias más prolongadas.
Respecto al coste de los pacientes en cuyas altas está codificada la ICD, es claramente superior al de un ingreso medio de la población general en un servicio de MI y lo mismo ocurre con la complejidad diagnóstica, medida en términos de peso medio del GRD.
La tasa de reingreso es casi el doble de la de la población general ingresada en MI (30,4% vs. 17%). Aunque el diseño del estudio no permite saberlo, es muy posible que un número considerable de estos reingresos sean por recaídas de la enfermedad, algo que habría que tener en cuenta a la hora de calcular la carga que la ICD supone tanto para los pacientes como para el sistema sanitario24,25.
La comorbilidad de los pacientes con ICD es muy elevada, como lo demuestra el hecho de que casi el 50% de la serie tenga un índice de Charlson ≥ 2 y el 87% un índice ajustado a la edad >2.
Nuestro estudio está limitado por el hecho de estar sustentado en una base de datos clínico-administrativa. El CMBD es de cumplimentación obligatoria, lo que asegura la inclusión de la totalidad de los pacientes ingresados en el período de estudio; sin embargo, solo los pacientes cuya ICD ha sido codificada en el informe de alta, serán incluidos. Hay que decir que la ICD es un diagnóstico que no suele pasar inadvertido al médico responsable cuando elabora el informe de alta y que pensamos que el porcentaje de casos perdidos ha debido ser exiguo. En el lado negativo, entre la información no contamos con datos que habrían sido de interés, como el momento de adquisición de la infección durante la hospitalización, el momento del fallecimiento si se produce, datos sobre el tratamiento u otros detalles individuales o temporales. Tampoco hemos podido discernir cuáles son los casos adquiridos en la comunidad y los intrahospitalarios ni identificamos los episodios de recurrencia, datos todos ellos que indudablemente habrían enriquecido el estudio. Como contrapartida, obtenemos la gran potencia estadística que ofrecen casi 3 millones y medio de episodios durante 6 años.
Nuestros resultados indican un impacto negativo de la ICD sobre el ingreso hospitalario, una clara estacionalidad en la infección y una tendencia a su progresión temporal, algo que también está ocurriendo en Europa y en el resto de los países avanzados, sin que mejoren los datos de morbimortalidad o reingresos. De ahí la importancia de mejorar en su prevención, el control de las epidemias y la endemicidad del germen. El seguimiento de las guías de expertos26, que trazan las líneas de actuación en el control epidemiológico, el diagnóstico y el tratamiento de la infección, es básico si queremos poner freno a un problema que continúa creciendo a pesar de los avances médico-sanitarios de los últimos 30 años. Solo una aplicación rigurosa de las guías, así como las medidas de prevención, nos ayudarán en el control de esta enfermedad.
ConclusionesLa ICD es una entidad cuya incidencia continúa creciendo entre los pacientes hospitalizados en los servicios de MI españoles, sin reducción en la morbimortalidad. La estancia media, la complejidad, el coste y la mortalidad están incrementados respecto al resto de la población ingresada. Existe una serie de comorbilidades y situaciones asociadas a un mayor riesgo de adquirir esta infección durante el ingreso hospitalario y las posibilidades de reingreso aumentan en los pacientes infectados por este germen. A la vista de nuestros resultados y del claro impacto negativo que las ICD suponen para el ingreso hospitalario, es fundamental incidir en las labores de prevención y control de la infección.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos al Ministerio de Sanidad, Servicios Sociales e Igualdad la colaboración que nos viene prestando todos estos años al proporcionarnos los datos necesarios para realizar este y otros estudios de investigación.