Introducción
Tras la introducción del tratamiento antirretroviral de gran actividad (TARGA) y la profilaxis primaria de las infecciones oportunistas más comunes, ha disminuido de manera significativa la morbimortalidad de los pacientes infectados por el virus de la inmunodeficiencia humana (VIH)1-3. El papel de la hepatopatía crónica, en particular la infección por el virus de la hepatitis C (VHC), en los ingresos y mortalidad de los pacientes infectados por el VIH, se ha analizado en diversos estudios descriptivos4-11. Durante los años previos a la generalización del TARGA, la principal causa de mortalidad en sujetos infectados por el VIH eran las enfermedades definitorias de sida5,6; por otro lado, la descompensación de hepatopatía crónica suponía el 8,6% de los ingresos y el 4,5-4,8% de las causas de muerte4-6. En estudios llevados a cabo después de la introducción del TARGA se ha observado que la descompensación de una hepatopatía terminal es la causa de hasta el 50% de las muertes acaecidas en pacientes infectados por el VIH y que la seropositividad para el VHC se relaciona con mayor riesgo de sida y de mortalidad8-11.
En nuestro medio, una comarca rural del sur de Extremadura de baja prevalencia de la infección por el VIH, la mayor parte de los pacientes adquirieron el VIH a través de hábitos relacionados con el uso de drogas por vía parenteral; la prevalencia de anticuerpos frente al VHC en dicha población asciende al 86%12,13. En el 84% de los pacientes con anticuerpos frente al VHC se detecta ARN del VHC en plasma y en más del 10% existen datos clinicoecográficos de hipertensión portal.
El objetivo del presente estudio es conocer si ha existido un cambio en las principales causas de ingreso, en pacientes infectados por el VIH de nuestro medio, a raíz de la introducción del TARGA, así como valorar la influencia de la infección por el VHC en la morbimortalidad de estos pacientes.
Métodos
Criterios de inclusión
Se llevó a cabo un estudio retrospectivo, mediante revisión manual de las historias clínicas, de los 82 ingresos de pacientes infectados por el VIH, ocurridos en el Servicio de Medicina Interna del Complejo Hospitalario Llerena-Zafra, entre enero de 1994 y junio de 2001. Se garantizó la inclusión de todos los pacientes posibles mediante búsqueda en la base de datos de Informes de alta del Servicio de Medicina Interna y en el registro hospitalario del Conjunto Mínimo Básico de Datos.
Variables analizadas
Las variables analizadas en cada ingreso fueron: edad y sexo del paciente, días de estancia hospitalaria, motivo del ingreso (enfermedad definitoria de sida, descompensación de hepatopatía, otros), duración conocida de la infección por el VIH, recuento de linfocitos CD+ (número de células x 106/l), carga viral del VIH en plasma (número de copias x 103/l, Amplicor Roche Diagnostics), presencia de anticuerpos frente al VHC (enzimoinmunoanálisis [EIA] de tercera generación e immunoblot), datos de infección activa por el VHC, TARGA y muerte durante el ingreso. La carga viral del VIH comenzó a determinarse en 1997 y se realizó en 3 de los 28 pacientes que ingresaron entre 1994 y 1997, y en 47 de los 54 ingresados entre 1998 y 2001. Se consideró que existía una infección activa por el VHC cuando el ARN del VHC en plasma era positivo (RT-PCR Amplicor HCV test, Roche Diagnostics) y, en pacientes a los que no llegó a realizarse dicho análisis, cuando había una elevación persistente de transaminasas séricas no atribuible a otra causa. Los ingresos se clasificaron en dos grupos, según la fecha. En el grupo 1 se incluyeron los ingresos llevados a cabo desde el 1 de enero de 1994 hasta el 31 de diciembre de 1997, y en el grupo 2 los realizados entre el 1 de enero de 1998 y el 31 de diciembre de 2001.
Análisis estadístico
Para comparar variables cuantitativas se utilizaron la prueba de la t de Student y la prueba de Mann-Whitney, según siguieran una distribución normal o no, respectivamente. Para las variables categóricas se empleó la prueba de la chi cuadrado con la corrección de Yates y la prueba exacta de Fisher cuando fue preciso. Para detectar factores que influyeran en la mortalidad se llevó a cabo un análisis de regresión logística, univariante y multivariante, que incluyó las siguientes variables: linfocitos CD4 inferiores a 200/μl, TARGA, infección VHC activa, motivo de ingreso, edad, carga viral y duración de la infección por el VIH. Se consideró diferencia estadísticamente significativa cuando un valor de p < 0,05. Todos los análisis estadísticos se llevaron a cabo con la versión 5.0 de StatView for Windows (SAS Institute, Cary, North Carolina, USA 1998).
Resultados
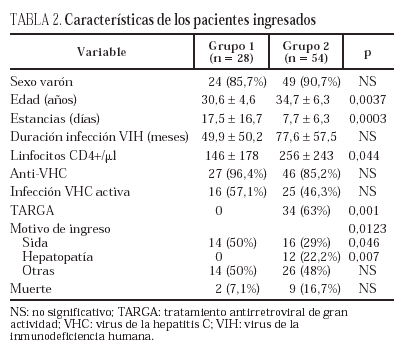
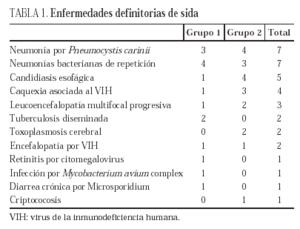
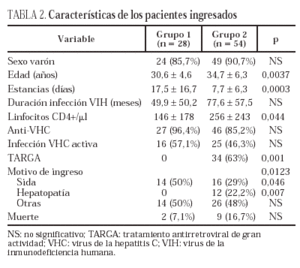
Se recogieron 28 ingresos en el primer período de tiempo (1-1-1994 a 31-12-1997) y 54 en el segundo (1-1-1998 a 31-12-2001). Ninguno de los pacientes del primer grupo recibía TARGA, mientras que en el segundo grupo se aplicaba este tratamiento a 34 pacientes (63%). Los ingresos del grupo 2 correspondían a sujetos de mayor edad media (34,7 ± 6,3 frente a 30,6 ± 4,6 años; p = 0,0037) y mayor recuento de linfocitos CD4+ (256 ± 243 frente a 146 ± 178; p = 0,044). No hubo diferencias significativas entre ambos grupos en cuanto a sexo (85,7 y 90,7% varones), duración de la infección por el VIH (49,9 y 77,6 meses) y carga viral (medias, 211.671 y 236.602 copias/ml). La estancia media fue inferior en el grupo 2 (7,7 ± 6,3 días frente a 17,5 ± 16,7 días; p = 0,0003). La mayoría de los pacientes de ambos grupos presentaban anticuerpos frente al VHC (96,4 y 85,2%, sin diferencia significativa) y en aproximadamente la mitad existían datos de infección activa por el VHC (57,1% en el primer grupo y 46,3% en el segundo grupo; p = NS). Con respecto al motivo de ingreso, 14 pacientes del primer grupo (50%) fueron hospitalizados por una enfermedad definitoria de sida, ninguno por hepatopatía y catorce (50%) por otras indicaciones. En el segundo grupo hubo 16 ingresos (29%) por enfermedad definitoria de sida, 12 (22,2%) por hepatopatía (descompensación hidrópica, sangrado por varices esofágicas, hepatitis aguda) y 26 (48%) por otras indicaciones. Las diferencias en la proporción de ingresos por sida (50% frente a 29%) y por hepatopatía (0% frente a 22,2%) fueron significativas (p = 0,046 y p = 0,007, respectivamente). Las enfermedades definitorias de sida más frecuentes fueron la neumonía por Pneumocystis carinii, las neumonías bacterianas de repetición, la candidiasis esofágica y la caquexia asociada al VIH (tabla 1). Las otras indicaciones de ingreso correspondieron a bronquitis aguda o reagudización de enfermedad pulmonar obstructiva crónica, neumonía de la comunidad, síndrome febril autolimitado, impétigo, hemorragia digestiva por úlcera péptica, pancreatitis aguda, anemia, gastroenteritis aguda, artritis séptica, púrpura trombocitopénica autoinmune y neuropatía periférica. No se encontraron diferencias significativas en cuanto a mortalidad (7,1 y 16,7%) entre los dos grupos (tabla 2).
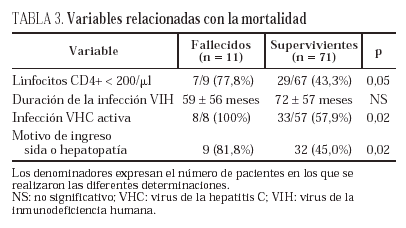
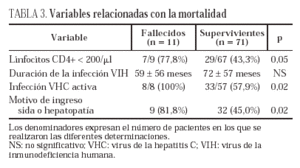
Los 11 pacientes que fallecieron durante el ingreso tenían en mayor proporción un recuento bajo de linfocitos CD4 (77,8% frente a 43,3%; p = 0,05), datos de infección activa por el VHC (100% frente a 57,9%; p = 0,02) y enfermedad definitoria de sida o hepatopatía como motivo de ingreso (81,8% frente a 45%, p = 0,02) (tabla 3). En el análisis multivariante, únicamente el recuento de linfocitos CD4 inferior a 200/ml se asoció a mortalidad durante el ingreso (odds ratio [OR] 1.063,1; intervalo de confianza del 95% [IC 95%], 1,3-838.855,5; p = 0,04).
Discusión
Los datos obtenidos revelan que a partir de 1998 ha existido un cambio en el motivo de ingreso de pacientes infectados por el VIH en nuestro hospital: ha aumentado de manera significativa la proporción de ingresos debidos a hepatopatía y ha descendido la proporción de enfermedades definitorias de sida.
La edad media de los pacientes que ingresaron aumentó con el paso de los años, circunstancia que se explica por la tendencia de la infección por el VIH a convertirse en una enfermedad crónica una vez que ha disminuido la mortalidad. La situación inmunológica mejoró en el segundo período de tiempo (traducida por un mayor recuento de linfocitos CD4+) dato que es congruente con el descenso observado en la morbilidad ocasionada por el VIH1,12,14,15. La reducción observada en la estancia media puede ser consecuencia tanto de la mejoría de la situación inmunológica como de la tendencia a una mayor mortalidad observada en los ingresos del grupo 2 (16,7% frente a 7,1%, diferencias no significativas). El paradójico mayor número de ingresos observado a partir de 1998 se explica por el hecho de que en 1994 una parte importante de las personas infectadas por el VIH de nuestra área sanitaria era seguida en otro centro y a raíz de 1997 recibió seguimiento en nuestro hospital. La elevada prevalencia de anticuerpos frente al VHC (superior al 85%) está relacionada con el predominio de la vía de transmisión parenteral del VIH en Extremadura13.
Durante el primer período de tiempo, en el que ninguno de los pacientes recibía TARGA, la mitad de los ingresos se debieron a una enfermedad oportunista definitoria de sida y no hubo ingresos ocasionados por hepatopatía. En un estudio retrospectivo recogido en pacientes con infección por el VIH en Madrid, entre 1991 y 1994, el 8,6% de los ingresos se debían a descompensación de hepatopatía4. Durante el período previo a la introducción del TARGA, la principal causa de muerte en la población infectada por el VIH era el sida y la descompensación de hepatopatía crónica constituía una causa mucho menos frecuente (4,5-6,5%)5,6,16.
La reducción en la proporción de ingresos debidos a enfermedad oportunista (desde el 50% hasta el 29%) y el incremento de ingresos por hepatitis aguda o descompensación de hepatopatía crónica (desde 0 hasta 22%), observada a raíz de la introducción del TARGA, concuerda con los datos que aportan Paul et al15, que encuentran una disminución en las infecciones oportunistas, y con el estudio de Bica et al10, que observa un aumento significativo en la mortalidad atribuida a la hepatopatía por el VHC en infectados por el VIH, durante los años 1998-1999 respecto a 1996 (50% frente a 13,9%), a pesar de que más de la mitad de los fallecidos tenían niveles indetectables de ARN del VIH en plasma. Asimismo, Monga et al11 encuentran en sujetos seropositivos para el VIH coinfectados por el VHC mayor mortalidad (11% frente a 7%) y mayor morbilidad, especialmente en relación con descompensación de la hepatopatía, que ocurría en el 10% de los coinfectados. Del mismo modo, la coinfección por el VIH se asocia con una mayor mortalidad en individuos infectados por el VHC17.
La principal limitación de nuestro estudio es el reducido número de casos, que conlleva una reducción en el poder para detectar diferencias: las diferencias en la mortalidad de los dos grupos (7,1% frente a 16,7%) podrían ser significativas si aumentase el tamaño muestral. Consecuentemente, resulta difícil extraer conclusiones en relación con la mortalidad durante el ingreso, con excepción de su asociación con recuentos bajos de linfocitos CD4. No obstante, la mayor frecuencia de infección activa por el VHC observada entre los sujetos fallecidos concuerda con lo descrito en la literatura: asociación de la mortalidad con la infección por el VHC y mayor mortalidad en pacientes infectados por el VIH que estuvieran coinfectados por el VHC8,9,11.
Como conclusión, cabe reseñar la importancia creciente que tiene la hepatopatía crónica, especialmente en relación con el VHC, como causa de ingreso en los pacientes infectados por el VIH, a raíz de la introducción del TARGA. Esta circunstancia invita a dedicar todos los esfuerzos posibles al tratamiento de la infección por el VHC con el objetivo de evitar el desarrollo de hepatopatía terminal.