Introducción
Los factores que mejor predicen la progresión de la infección por el virus de la inmunodeficiencia humana (VIH) son el recuento de linfocitos CD4+ y la carga viral plasmática (CVP) de VIH (CVP-VIH)1,2. Los pacientes con infección por el VIH avanzada tienen un riesgo alto de desarrollar infecciones oportunistas y su supervivencia era de 12-18 meses antes de que se introdujeran los inhibidores de la proteasa (IP)3-5. Sin embargo, estos pacientes con inmunodepresión grave han sido menos estudiados que otros con la inmunidad mejor conservada, y en ellos el valor pronóstico de la CVP-VIH ha sido cuestionado y podría ser menos importante que otras variables como el recuento de linfocitos CD4+, el tipo de enfermedad definitoria de sida o la utilización de profilaxis frente a Pneumocystis carinii6. De entre todas las infecciones oportunistas, la enfermedad por citomegalovirus (CMV) es una de las que aparecen en pacientes con mayor inmunodepresión, generalmente con menos de 50 x 106/l linfocitos CD4+ y es un factor de mal pronóstico independiente de éstos7-9. Además, varios trabajos indican que la viremia por CMV predice el desarrollo de enfermedad por CMV y se asocia a aumento de la mortalidad10-12.
Por otro lado, los tratamientos antirretrovirales de gran actividad (TARGA) han aumentado la supervivencia de los pacientes con infección por el VIH, sobre todo de aquellos con inmunodepresión grave13,14. Sin embargo, la mayoría de los estudios sobre factores pronósticos en pacientes con infección por el VIH avanzada están realizados antes de la aparición de los IP. Dado que el TARGA ha modificado la historia natural de la infección por el VIH, el objetivo de nuestro estudio es determinar si las variables pronósticas referidas antes de la aparición de los IP (incluida la viremia por CMV) siguen siendo válidas actualmente, y además hemos analizado el valor pronóstico de algunas variables relacionadas con el TARGA.
Métodos
Entre diciembre de 1997 (tras la introducción de los IP en nuestro medio) y octubre de 1998 se incluyeron en el estudio 146 pacientes adultos con infección por el VIH, menos de 100 x 106/l linfocitos CD4+ en dos determinaciones en los últimos 6 meses y serología de CMV positiva (IgG). No se trata de enfermos consecutivos y tampoco fueron elegidos al azar. Fueron excluidos los pacientes con enfermedad citomegálica previa o actual, aquellos que habían recibido tratamiento potencialmente eficaz frente a CMV en los 2 meses previos y pacientes con una esperanza de vida inferior a 2 meses. No se calculó previamente el tamaño muestral porque en el momento de diseñar el estudio aún no había datos sobre la influencia del TARGA en la evolución de la infección por el VIH. Los centros participantes eran ocho hospitales del Sistema Nacional de Salud de las Comunidades Valenciana y Murciana y, de ellos, seis eran hospitales generales.
En el momento de la inclusión en el estudio se determinaba en cada paciente la CVP-VIH y las poblaciones linfocitarias (CD4+ y CD8+), y se recogían de la historia clínica las siguientes variables: edad, sexo, factor de riesgo para la adquisición del VIH, estadio clínico (según la clasificación de los Centers for Disease Control [CDC] de 1993), año del diagnóstico de la infección por el VIH y del diagnóstico de sida, año de inicio del TARGA, administración previa de tratamientos con inhibidores de la transcriptasa inversa análogos de los nucleósidos (ITIAN) en mono o biterapia y administración de TARGA (en el momento de la inclusión en el estudio y previamente, e IP usado en primer lugar). Definimos TARGA como la administración de triple terapia con dos ITIAN y un IP o un inhibidor de la transcriptasa inversa no análogo de los nucleósidos (ITINN). A todos los pacientes se les recomendó profilaxis frente a P. carinii.
Los pacientes eran controlados cada 2-3 meses mediante la determinación de CVP-VIH, linfocitos CD4+ y viremia por CMV, y se les realizaba un examen clínico para detectar la aparición de enfermedades indicativas de progresión. Se definió eficacia del TARGA como la consecución de CVP-VIH inferior a 400 copias ARN/ml en algún momento durante el seguimiento.
La progresión de la infección por el VIH se definió como la aparición de cualquiera de los tres episodios siguientes durante el período de seguimiento: a) desarrollo de una enfermedad definitoria de sida (categoría C de clasificación de los CDC de 1993); b) aparición de un episodio de leishmaniasis visceral o neumonía bacteriana en un paciente que ya se encontraba en la categoría C, y c) muerte del paciente. El período de seguimiento finalizó en junio de 1999.
La CVP-VIH se determinó mediante el Amplicor Monitor Test (Roche Molecular Systems, EE.UU.) que tiene un límite inferior de cuantificación de 400 copias ARN/ml, y las poblaciones linfocitarias mediante citometría de flujo (citómetro Facsan, Becton Dickinson). La viremia por CMV se determinó con el Amplicor Qualitative PCR Test (Roche Diagnostics Systems, EE.UU.) siguiendo las instrucciones del fabricante15.
Análisis estadístico
En el estudio descriptivo, las variables cuantitativas se expresan como media y desviación estándar (DE) o mediana y percentiles P25 y P75 dependiendo de si siguen una distribución paramétrica o no. Las variables cualitativas se expresan como frecuencia absoluta y porcentaje.
Para estudiar la función de tiempo libre de progresión y la función de supervivencia se ha utilizado el método de Kaplan-Meier. La comparación de las curvas de tiempo libre de progresión y de supervivencia de los distintos grupos se ha analizado mediante la prueba del logaritmo del rango (log rank).
El análisis multivariante se realizó utilizando las variables que resultaron significativas en el análisis previo (p < 0,05) y aquellas variables que se consideraron clínicamente relevantes; para ello se realizó el modelo de riesgo proporcionales de Cox. Previamente se verificó la no existencia de variables dependientes del tiempo. El software utilizado fue el SPSS PC vs 10.0.
Resultados
Características basales de los pacientes
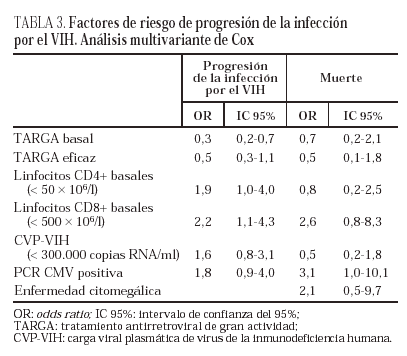
Las características clínicas, inmunológicas y virológicas de los 146 pacientes en el momento de la inclusión en el estudio se describen en la tabla 1. Se trata de una población compuesta mayoritariamente por varones adultos jóvenes con antecedentes de consumo de drogas por vía parenteral (62,3%), en estadio C (65,7%), con una mediana de 51 x 106/l linfocitos CD4+ y CVP-VIH muy elevada (5,3 log). Destaca que el número de pacientes que había adquirido la infección por vía heterosexual era superior al grupo homosexual, y un porcentaje apreciable de los pacientes (14%) no había presentado síntomas relacionados con la infección por el VIH (grupo A) a pesar del recuento bajo de linfocitos CD4+. Respecto al tratamiento, cerca de la mitad de los pacientes estaba recibiendo TARGA en el momento de la inclusión en el estudio, el 77% la habían tomado en algún momento, y el 59,3% había sido tratado con ITIAN en mono o biterapia.
Durante el seguimiento, 26 pacientes (17,8%) presentaron viremia por CMV en al menos una ocasión, y el TARGA fue eficaz en algún momento en 58 pacientes (39,7%).
Progresión de la infección por el VIH
El seguimiento medio de la cohorte fue de 12,1 meses (límites, 1-19 meses). El 87% de los pacientes tuvo un seguimiento de al menos 6 meses. Presentaron progresión de la infección por el VIH 58 pacientes (39,7%), en 55 casos debido al desarrollo de al menos una nueva enfermedad definitoria de sida. La mediana de tiempo hasta la progresión fue de 5 meses. Fallecieron 25 pacientes (17,1%).
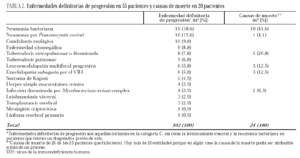
La tabla 2 muestra los 102 procesos definitorios de progresión. Las enfermedades más frecuentes fueron, por orden de frecuencia, la neumonía bacteriana, la neumonía por P. carinii, la tuberculosis, la esofagitis candidiásica y la enfermedad citomegálica, de forma que entre las cinco suponen el 69% de los episodios definitorios de progresión. Los 9 casos de enfermedad por CMV focal consistieron en cuatro retinitis, dos hepatitis, dos neumonitis y una esofagitis.
De los 25 pacientes que fallecieron, en cuatro no se pudo determinar la causa y otro falleció debido a una hemorragia digestiva por varices esofágicas en el contexto de hepatopatía crónica. Los otros 20 pacientes fallecieron por enfermedades directamente relacionadas con el sida, tal como se muestra en la tabla 2. Se puede observar que la principal causa de muerte fue la neumonía bacteriana, seguida de la tuberculosis, que en todos los casos menos en uno fue diseminada. En la tabla 2 hay más de 20 entidades, ya que en algún paciente la muerte podía ser atribuible a dos o más causas.
Factores asociados a la progresión de la infección por el VIH
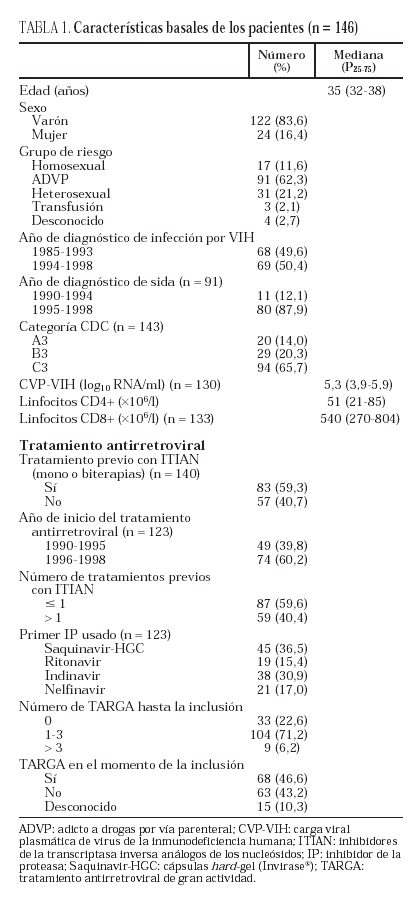
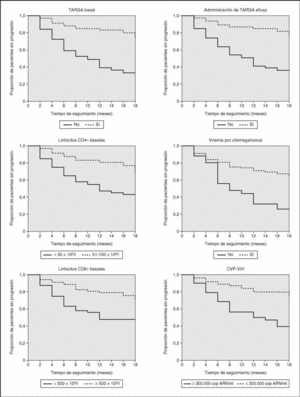
Los factores de riesgo de progresión de la infección por el VIH son el recuento bajo de linfocitos CD4+ y CD8+, la viremia por CMV y la CVP del VIH elevada (p < 0,001 para las cuatro variables). La figura 1 muestra las curvas de tiempo libre de progresión para estos factores. Sólo el 45,9% de los pacientes con menos de 50 x 106/l linfocitos CD4+ estaban libres de progresión a los 12 meses, frente al 81,2% de aquellos con cifras superiores de linfocitos CD4+. Los porcentajes de pacientes que no han progresado al año para los grupos con linfocitos CD8+ por debajo y por encima de 500 x 106/l son del 47,8 y 79,1%, respectivamente. Para pacientes con y sin reacción en cadena de la polimerasa de CMV (PCR-CMV) positiva este porcentaje es del 32,1 y 69,8%, respectivamente, y para pacientes con CVP del VIH superior e inferior a 300.000 copias de ARN/ml es de 46,8 y 79,6%, respectivamente.
Se observó una tendencia hacia mayor riesgo de progresión en pacientes en estadio C frente a aquellos en estadio A o B, pero no fue significativa (p = 0,10).
El TARGA disminuyó el riesgo de progresión. De los pacientes que tomaban TARGA en el momento de la inclusión en el estudio, el 83,4% no habían progresado a los 12 meses, mientras que este porcentaje fue del 36,6% para pacientes que no tomaban TARGA (p < 0,001). Además la proporción de pacientes sin progresión entre aquellos que recibieron TARGA eficaz fue muy superior a los que no recibieron tratamiento eficaz (84,8 frente al 38,7%, respectivamente; p < 0,001) (fig. 1). El resto de variables estudiadas no influyeron en la progresión.
Figura 1. Curvas de Kaplan-Meier que muestran el tiempo libre de progresión para distintos grupos de pacientes. TARGA: tratamiento antirretroviral de gran actividad; CVP-VIH: carga viral plasmática de virus de la inmunodeficiencia humana.
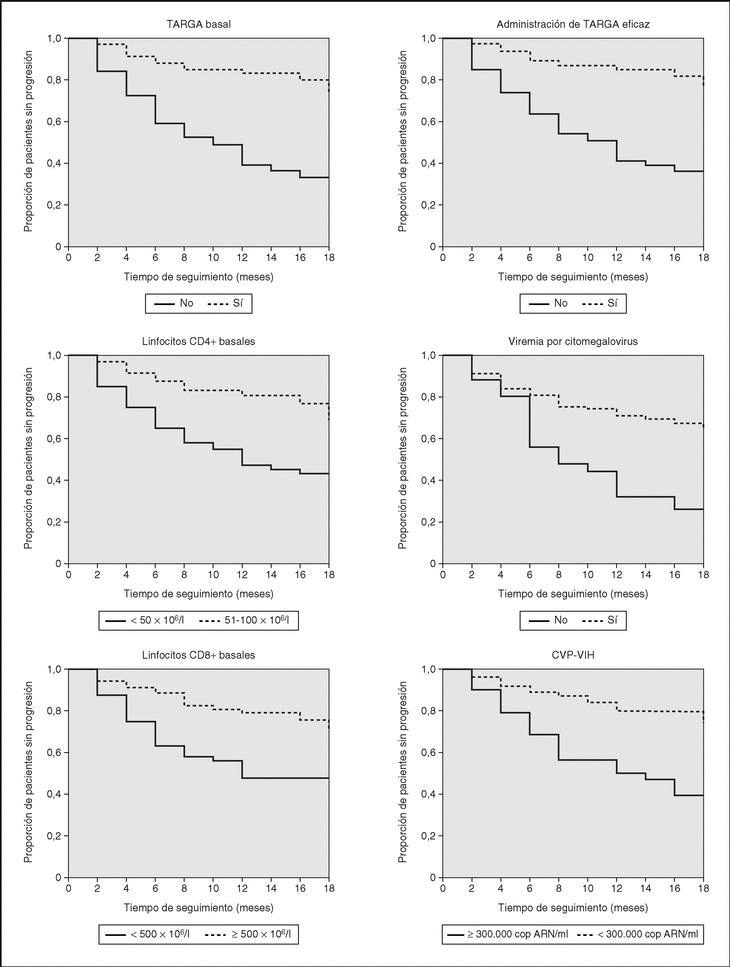
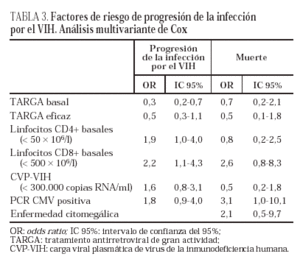
En el análisis multivariante conservaron la significación estadística los linfocitos CD4+, CD8+ y la administración de TARGA. La linfopenia CD4+ y CD8+ por debajo de 50 y 500 x 106/l, respectivamente, duplicó el riesgo de progresión, en tanto que la administración de TARGA redujo este riesgo un 70% (tabla 3).
Factores asociados a muerte
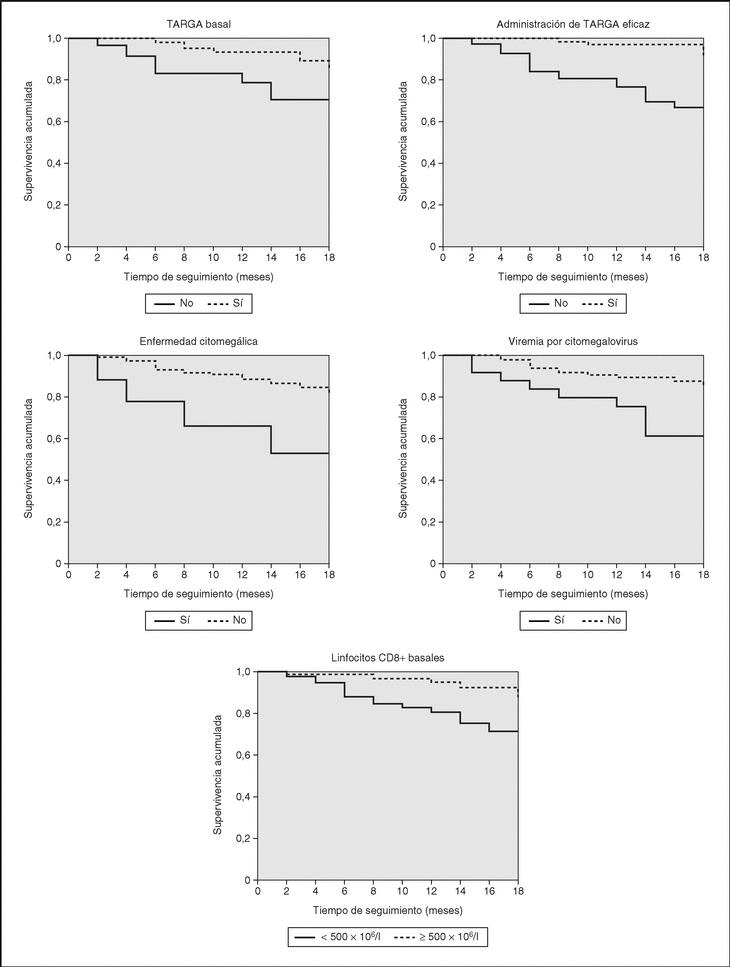
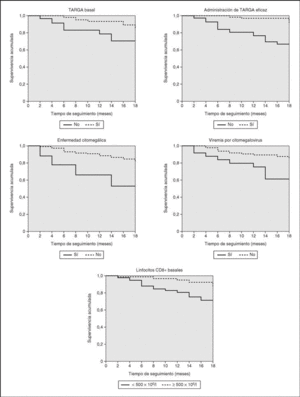
El análisis de supervivencia muestra que los factores de riesgo de muerte en los pacientes con infección avanzada por el VIH son el recuento bajo de linfocitos CD8+, la viremia por CMV y la enfermedad citomegálica (p < 0,01 para las tres variables). La supervivencia a los 12 meses de pacientes con menos de 500 x 106/l linfocitos CD8+ fue del 75,6% frente al 93% de los pacientes con más de 500. La supervivencia de pacientes con y sin viremia por CMV fue de 61,4 y 90,1%, y la de pacientes con y sin enfermedad citomegálica del 52,7 y 86,4%, respectivamente (fig. 2).
Figura 2. Curvas de Kaplan-Meier de supervivencia para distintos grupos de pacientes. TARGA: tratamiento antirretroviral de gran actividad; VIH: virus de la inmunodeficiencia humana.
Se observó una tendencia hacia el descenso de supervivencia en los pacientes con linfocitos CD4+ inferiores a 50 x 106/l respecto a aquellos con 50-100 (78,4 frente a 90,1% a los 12 meses), y también en pacientes con CVP del VIH superior a 300.000 copias ARN/ml respecto a aquellos con menos de 300.000 (81,6 frente a 89,1%), pero en ambos casos no fue significativo (p = 0,06).
Por otro lado, el TARGA disminuyó la mortalidad. La supervivencia a los 12 meses de los pacientes con y sin TARGA en el momento de la inclusión en el estudio fue de 93,8 y 71,3%, respectivamente, y la supervivencia de pacientes que recibieron TARGA eficaz fue del 97,1 % frente al 70,1% de los que nunca la recibieron (fig. 2). El resto de variables estudiadas no se relacionaron con la mortalidad.
En el análisis multivariante el riesgo de fallecer estuvo ligado únicamente a la presencia de viremia por CMV (tabla 3). El riesgo de muerte en los pacientes con PCR-CMV positiva en algún momento de la evolución fue tres veces superior a los pacientes sin viremia.
Discusión
Nuestro estudio muestra que a pesar de la existencia de TARGA potentes, un porcentaje importante de pacientes con infección avanzada por el VIH progresan y fallecen a medio plazo. Las enfermedades causantes de muerte en nuestros pacientes fueron principalmente la neumonía bacteriana y la tuberculosis. Al igual que en otras series recientes16, hemos observado un cambio respecto a trabajos anteriores17-19 en los que la neumonía por P. carinii era la primera causa de muerte. La profilaxis disminuyó drásticamente la mortalidad por esta causa hasta un 3,8%16, cifra que se mantiene (4,1% en nuestra serie).
Actualmente los episodios definitorios de progresión son básicamente los mismos que antes de la generalización de la TARGA, probablemente porque ésta disminuye la incidencia de todas las infecciones oportunistas20. Nuestro estudio muestra que los factores asociados con progresión de la infección avanzada por el VIH son los valores bajos de linfocitos CD4+ y CD8+, la CVP-VIH elevada y la viremia por CMV. Por el contrario, tuvieron un efecto protector la administración de TARGA y su eficacia. El análisis de los factores asociados a muerte vuelve a señalar exactamente las mismas variables, aunque los linfocitos CD4+ y la CVP-VIH no alcanzaron la significación estadística (p = 0,06).
La presencia de un diagnóstico previo de sida (estadio C) es un factor señalado en otros estudios2,3,21,22 como indicador de mal pronóstico de la infección por el VIH.
El recuento de linfocitos CD4+ continúa siendo un marcador de progresión importante en la inmunodeficiencia avanzada, tal como demuestra nuestro estudio y otros4. Además, trabajos realizados en pacientes con menos de 50 linfocitos CD4+ x 106/l demuestran que el recuento de linfocitos CD4+ sigue siendo un factor pronóstico importante3,6. En nuestro trabajo, el número de linfocitos CD4+, CD8+ y la administración de TARGA fueron los marcadores que tras el análisis multivariante conservaron su capacidad predictiva de progresión de forma independiente. Estos datos sugieren que la determinación de las poblaciones linfocitarias sigue siendo muy importante, aunque el paciente presente una inmunodeficiencia grave. De hecho, un porcentaje apreciable de los pacientes que mueren de sida tienen valores de linfocitos CD4+ cercanos a cero6.
Los linfocitos CD8+ han sido menos estudiados como factor pronóstico, pero puesto que tienen un efecto inhibidor de la replicación del VIH y del CMV, se les ha atribuido un efecto protector sobre la progresión de la infección por el VIH. Aunque algún estudio no ha conseguido demostrar su valor pronóstico21, nuestro estudio y otros sí lo han hecho23,24.
La enfermedad citomegálica es un factor de mal pronóstico referido hace tiempo en diversos estudios7-9. Nuestro trabajo no sólo demuestra la relación entre enfermedad por CMV y muerte sino que muestra, además, que la presencia de viremia por CMV mediante PCR triplica el riesgo de muerte. Cerca de la mitad de nuestros pacientes con viremia por CMV fallecieron. Estos resultados concuerdan con los de otros autores10-12. Spector et al25 realizaron un estudio con 619 pacientes con una media de 21 linfocitos CD4+ x 106/l y observaron que los pacientes con viremia por CMV determinada por PCR tenían un riesgo de muerte de 2,5 en el análisis multivariante, y además por cada logaritmo que se incrementaba la carga viral de CMV se incrementaba 2,2 veces la mortalidad.
El valor pronóstico de la CVP-VIH en el paciente con menos de 100 linfocitos CD4+ x 106/l ha sido motivo de controversia. Mellors et al1,26, en dos estudios prospectivos con seguimiento de 10 años, establecieron que la CVP del VIH era el mejor predictor de progresión de la infección por el VIH y de muerte, y esto era así para pacientes con distintos valores de CD4+. Sin embargo, otros autores no han podido demostrar el valor pronóstico de la CVP-VIH en los pacientes con cifras muy bajas de linfocitos CD4+6,27-30. En el análisis multivariante de nuestro estudio, la CVP-VIH pierde la significación estadística, a diferencia de los linfocitos CD4+ y CD8+, por lo que consideramos que éstos son mejor marcador pronóstico de progresión clínica en pacientes con infección avanzada por el VIH, coincidiendo con otros estudios recientes30,31.
La mortalidad a los 12 meses en pacientes que recibían TARGA en el momento de la inclusión en el estudio y en aquellos en los que se constató eficacia del TARGA fue mínima (93,8 y 97,1%, respectivamente). La mayoría de trabajos3,6,21,22,27,28 que analizan la supervivencia de los pacientes con infección avanzada por el VIH están realizados antes de la aparición de los IP. Mocroft et al13 realizaron un estudio prospectivo observacional donde demostraron que la tasa de mortalidad descendió desde 23,3 muertes por 100 personas-año en 1995 a 4,1 en 1998. Este descenso de la mortalidad se relacionó con el tratamiento antirretroviral, siendo máximo el beneficio obtenido por el TARGA respecto a mono y biterapias. Cuando analizaron el beneficio para distintos subgrupos de pacientes vieron que fue máximo para los que tenían menos de 50 linfocitos CD4+ x 106/l.
El TARGA disminuye la mortalidad de los pacientes con infección por el VIH porque es capaz de disminuir la incidencia de las infecciones oportunistas, que son las causantes de la mayoría de muertes, como se demuestra en nuestra serie. Se ha descrito una reducción en el número de procesos definitorios de sida desde 23,7 por 100 personas-año en 1994, a 14 por 100 personas-año en 1998, tras la introducción del TARGA14. Los pacientes que a pesar de recibir TARGA no consiguen suprimir la CVP-VIH son los que tienen mayor riesgo de continuar desarrollando complicaciones. Nuestros datos son muy ilustrativos en este sentido, especialmente en los referentes al riesgo de fallecer, puesto que sólo murieron 4 de los 74 pacientes (5,4%) que recibieron TARGA eficaz, en comparación con los 21 (29,2%) de 72 que no recibieron TARGA o fue ineficaz.
El efecto beneficioso del TARGA también se ha observado aunque la CVP-VIH no se suprima totalmente32,33, posiblemente porque disminuciones moderadas de la CVP pueden acompañarse de elevaciones de los linfocitos CD4+, y porque las cepas VIH con mutaciones inducidas por el tratamiento antirretroviral podrían tener menos virulencia.
En nuestro trabajo no se encuentra relación entre algunos factores que en la literatura se han asociado a progresión de la infección por el VIH. La edad se ha involucrado en varios estudios como predictor de mala evolución21,22. Este dato no ha sido corroborado en nuestro trabajo, probablemente porque nuestros pacientes se encuentran en un rango de edad muy estrecho (el 89,7% tienen entre 25 y 45 años) dado que la mayoría son adictos a drogas por vía parenteral (ADVP), y la mala evolución de la infección se produce sobre todo con edades superiores a 50 años. La práctica de riesgo para la adquisición de la infección por el VIH probablemente no influye en el riesgo de progresión21,34, aunque hay estudios contradictorios y se ha mantenido la hipótesis sobre el mayor riesgo de progresión en ADVP por la mala adherencia al TARGA13. La principal diferencia entre nuestra serie y otras es que la nuestra está compuesta mayoritariamente por sujetos con antecedentes de ADVP, en tanto que en otros estudios sobre marcadores de progresión realizados en otros ámbitos geográficos, la mayoría de pacientes tienen como factor de riesgo para la adquisición del VIH la transmisión sexual, especialmente las relaciones homosexuales entre hombres.
Otra característica que diferencia nuestra serie de otras más antiguas es que un alto porcentaje de los pacientes había recibido tratamiento previo con ITIAN en mono o biterapia y, sobre todo, que la mayoría también habían sido tratados con TARGA. Sin embargo, nuestros resultados demuestran que los pacientes que han recibido uno o más tratamientos antirretrovirales antes de la inclusión en el estudio no tienen un peor pronóstico, dato que concuerda con otros estudios21,35. En nuestro trabajo el saquinavir-HGC (cápsulas hard-gel [Invirase®]) fue el IP más utilizado (36,5%) porque fue el primero que estuvo disponible y era recomendado por las guías terapéuticas del momento. Si bien no hay ensayos clínicos con objetivos clínicos (no virológicos) que comparen el saquinavir con otros IP, nuestros estudios y otros35,36 sugieren que el IP utilizado no ha influido en la evolución en cuanto a progresión clínica. Este dato no deja de resultar sorprendente, y es posible que no se viera confirmado si los períodos de seguimiento fueran más prolongados.
En conclusión, en el momento actual, tras la introducción de los IP, el recuento de linfocitos CD4+ y CD8+, y la administración de TARGA son los mejores marcadores de progresión en pacientes con infección avanzada por el VIH, en tanto que la variable que mejor predice el riesgo de muerte es la viremia por CMV. Es posible que la administración de TARGA tenga un efecto clínico beneficioso, aunque no sea totalmente eficaz desde el punto de vista virológico. Hacen falta más estudios sobre los grupos de pacientes con máximo riesgo de desarrollar enfermedad por CMV para poder determinar el beneficio de la administración anticipada de tratamiento antiviral.
Agradecimientos
Los autores agradecen a FIPSE (integrada por el Ministerio de Sanidad y Consumo, Abbott Laboratorios, Boehringer Ingelheim, Bristol Myers Squiibb, GlaxoSmithKline, Merck Sharp and Dohme y Roche Farma) la financiación de esta investigación (proyecto 1096/99).
*Miembros del Grupo de Estudio IRENE: T. Tasa y J. Guix. Hospital Clínico de Valencia; J.M. Cuadrado, Hospital Universitario de San Juan, Alicante; V. Boix, E. Merino y J. Plazas, Hospital General Universitario de Alicante; A. Menasalvas y S. Moreno, Hospital Morales Meseguer, Murcia; C. Amador y C. Benito, Hospital de la Marina Baja, Alicante. España.
Este trabajo fue dotado con una beca FIPSE (Fundación para la Investigación y Prevención del Sida en España). Los resultados de este estudio fueron presentados parcialmente enThe 1st IAS Conference on HIV Pathogenesis and Treatment, Buenos Aires, Argentina, julio de 2001, [abstract 312].